Нозокомиальные синуситы у хирургических пациентов, находящихся в реанимационных отделениях многопрофильных лечебных учреждений
Автор: Апостолиди К.Г., Савчук О.В., Матвеев С.А., Ханалиев В.Ю.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Статья в выпуске: 2 т.3, 2008 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140187693
IDR: 140187693
Текст обзорной статьи Нозокомиальные синуситы у хирургических пациентов, находящихся в реанимационных отделениях многопрофильных лечебных учреждений
Национальный медико-хирургический Центр им. Н.И. Пирогова
NOSOCOMIAL SINUSITIS IN SURGICAL PATIENTS TREATED IN INTENSIVE CARE UNITS OF MULTI-DISCIPLINARY HEALTH CENTRES
K.G. Apostolidi, O.V. Savchuk, S.A. Matveev, V.Yu Khanaliev
Высокий интерес к проблеме нозокомиальных синуситов (НС) связан с ее чрезвычайной актуальностью, обусловленной тем, что в последние годы отмечено появление антибиотикорезистентных микроорганизмов – возбудителей этой патологии и необходимости напомнить всем специалистам принципы профилактики, тактику лечения, а также существующие подходы к выбору эмпирической антибактериальной терапии (АБТ) у соматически тяжелых пациентов.
Большинство зарубежных и отечественных работ, посвященных проблеме нозокомиальной инфекции околоносовых пазух (ОНП), содержат данные об обследовании и лечении пациентов реанимационных отделений «общего» профиля [1, 2, 6, 10]. Экстраполяция этих результатов в отношении хирургических больных не всегда допустима. НС у хирургических пациентов должны рассматриваться не как изолированная проблема, а в патогенетической связи с основными заболеваниями, что особенно важно для ведения пациентов многопрофильного хирургического лечебного учреждения.
НС – заболевание, характеризующееся появлением на рентгенограмме затемнений ОНП спустя 48 часов и более после госпитализации в сочетании с клиническими данными, подтверждающими их инфекционную природу; при этом исключены инфекции, которые находились в инкубационном периоде на момент поступления больного в стационар [1, 3, 10].
Как правило, НС встречаются у пациентов реанимационных отделений, у которых длительное время (более 3–4 сут.) в полости носа находится инородное тело (интубационная трубка, назогастральный зонд, носовые тампоны) [10, 14].
Согласно данным различных авторов частота встречаемости этой нозологии среди всех нозокомиальных инфекций составляет 1–3% и является нередкой инфекцией (≥20%) в отделениях реанимации и интенсивной терапии (ОРИТ) [14, 15]. А.И. Крюков и соавт. сообщают о высокой в последние годы распространенности НС в ОРИТ – от 38,5 до 100%, хотя данные об их распространенности в стационарах РФ ограничены [3].
НС могут быть источником инфицирования ротоглотки, трахеобронхиального тракта, а также легочной паренхимы. Частота нозокомиальной пневмонии среди больных с поражением ЛОР-органов составляет 38–67% [3, 8].
Инфекция ОНП является наиболее частой причиной лихорадки неясного генеза и может вызвать внутричерепные осложнения воспалительного характера, медиастинит и даже сепсис [2, 9]. Летальность же, ассоциированная с нозокомиальным поражением ЛОР-органов, достигает 11% [6, 8].
Впрочем, столь высокие показатели летальности могут вводить в заблуждение, поскольку у большого числа пациентов с НС имеется тяжелая сопутствующая патология, и заболевания ОНП не являются непосредственной причиной смерти. При этом очень сложно бывает определить и так называемую атрибутивную летальность, т.е. непосредственно связанную с данной нозологией. Наличие множества сопутствующих факторов у большинства пациентов объясняет сложность или невозможность определения «вклада» этих синуситов в танатогенез [7].
Учитывая, что в развитии любого синусита первостепенное значение имеют состояние общего и местного иммунитета пациента, обструкция полости носа и нарушение адекватной вентиляции ОНП, а также агрессивность микроорганизмов, контаминирующих в полости носа и ОНП, выделяют следующие факторы риска развития НС.
-
1. Связанные с нарушением общего и местного иммунитета пациента : пожилой и старческий возраст (≥60 лет); повторные госпитализации в течение 6 месяцев; длительная госпитализация; горизонтальное положение пациента на спине; заболевания органов верхних дыхательных путей (хронические синуситы, ОРВИ); прочие заболевания (например, сердечная недостаточность, сахарный диабет, почечная недостаточность, алкоголизм); недостаточное питание; кома; травмы головы, другие нейрохирургические состояния, политравма; ожоги; метаболический ацидоз; любой очаг инфекции в организме, являющийся потенциальным источником гематогенного распространения; медикаментозная терапия (седатив-
- ные лекарственные средства, миорелаксанты, антациды, Н2-блокаторы, глюкокортикоиды, цитостатики и другая иммуносупрессивная терапия); длительные и сложные оперативные вмешательства (особенно на органах грудной клетки и брюшной полости).
-
2. Связанные с нарушением аэрации и вентиляции ОНП : обструкция носовых ходов (назогастральный зонд, назотрахеальная интубация, тампоны); переломы лицевого и мозгового черепа.
-
3. Связанные с агрессивностью микроорганизмов, контаминирующих в полости носа и ОНП: эпидобстановка в ОРИТ ; характер бактериальной контаминации; анти-биотикорезистентность бактерий; характер микробных ассоциаций.
В специальной литературе можно встретить различные классификации синуситов [1, 10]. Нам представляется целесообразным выделение следующих форм НС (табл. 1).
Считаем обязательным определение НС по срокам их развития, поскольку тяжесть течения заболевания, а также наличие или отсутствие факторов риска появления полирезистентных возбудителей (ПРВ) меняется в зависимости от давности синусита: ранние НС, возникающие в течение первых 2–4 сут. с того момента как в полости носа находится инородное тело (для них характерны возбудители, в большинстве своем чувствительные к традиционно используемым антибактериальным медицинским препаратам (АМП), и имеющие более благоприятный прогноз); поздние НС, развивающиеся после 4 сут. назальной обтурации, которые характеризуются более высоким риском наличия ПРВ и менее благоприятным прогнозом.
Однако пациенты с ранними НС и наличием следующих факторов также имеют высокий риск выделения ПРВ: АБТ в предшествующие 90 сут. (до госпитализации или перевода в ОРИТ); высокая распространенность антимикробной резистентности у основных возбудителей во внебольничных условиях или в конкретных отделениях стационара; •пребывание в домах длительного ухода; госпитализация в течение ≥2 сут. за предшествующие 90
Табл. 1.
НОЗОКОМИАЛЬНЫЕ СИНУСИТЫ
-
1. По срокам развития: ранние (48–96 часов) поздние (после 96 часов)
-
2. По форме поражения: катаральный гнойный
-
4. По характеру возбудителя: бактериальный аэробный бактериальный анаэробный грибковый смешанный.
-
5. По степени чувствительности возбудителя к АБТ: антибиотикорезистентный антибиотиконерезистентный
-
6. По распространенности процесса: (поражение одной, нескольких или всех ОНП):
деструктивный (некротический) 3. По причине возникновения: риногенный травматический
гайморит фронтит сфеноидит этмоидит фронтоэтмоидит гаймороэтмоидит гемисинусит
полисинусит
пансинусит
сут.; хронический диализ в течение предшествующих 30 сут.; наличие члена семьи с заболеванием, вызванным ПРВ; наличие иммунодефицитного состояния и/или иммуносупрессивная терапия.
Такие пациенты, на наш взгляд, должны получать эмпирическую АБТ, как и при поздних НС.
Патогенез НС является мультифакторным, при чем эти факторы нередко взаимодействуют между собой (схема 1).
Известно, что ОНП обладают собственными ме-
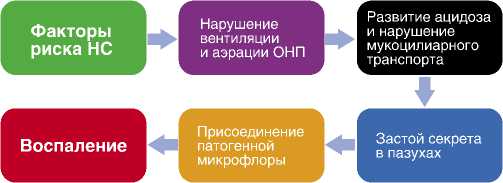
Схема 1. Патогенез НС ханизмами противоинфекционной защиты, включая местный иммунитет, мукоцилиарный клиренс и др. Как и в случаях любого синусита, обязательным условием развития НС является преодоление этих защитных механизмов.
Знание возможных путей проникновения инфекции в ОНП является важным моментом для понимания основ патогенеза НС [16]: аспирация секрета носо- и ротоглотки, содержащего потенциальных возбудителей НС; ингаляция микробного аэрозоля; гематогенное распространение из отдаленного очага инфекции; непосредственное проникновение возбудителей в дыхательные пути.
Нахождение назотрахеальной трубки (назогастрального зонда, тампонов и т.п.) в носовых ходах нарушает многие защитные механизмы: затрудняет или полностью исключает отделение образующегося в пазухах в норме секрета посредством мукоцилиарного транспорта; нарушает целостность эпителиальной выстилки полости носа и может смещать бактерии, локализующиеся на биопленках, выстилающих слизистую оболочку.
На поверхности интубационной трубки часто образуются свои биопленки, источниками бактерий которых являются поверхность кожи пациента, руки врача и медицинской сестры, медицинское оборудование и пр. Биопленки усиливают аккумуляцию бактерий и обладают особыми механизмами устойчивости, снижающими эффективность АМП [18].
Очевидно, что введение эндотрахеальных трубок и желудочных зондов через рот является более предпочтительным по сравнению с введением через нос за счет снижения риска развития НС.
Клиническая картина НС характеризуется появлением у пациентов таких признаков инфекционного заболевания, как лихорадка, лейкоцитоз (лейкопения) с увеличением количества юных форм и подтверждается обнаружением изменений на рентгенограмме или КТ ОНП (снижение пневматизации, уровень жидкости, утолщение слизистой оболочки) и получением при пункции пазух гнойного (или слизистого) экссудата.
Однако, общепринятого стандарта диагностики НС не существует [17]. Представленные клинические, лабораторные и рентгенологические критерии диагностики НС оказываются не вполне надежными. Рентгенологические данные должны подтверждать клинический диагноз, хотя они имеют низкую специфичность и могут способствовать гипердиагностике синусита и необоснованному назначению антибиотиков. По данным рентгенографии и КТ у 90% больных после 7 сут. назотрахеальной интубации или нахождения назогастрального зонда имеются изменения в ОНП [10].
В этиологической структуре НС преобладают так называемые проблемные микроорганизмы [16]. Так, по данным бактериологического исследования, на 1-е сут. нахождения в ОРИТ из пазух может выделяться преимущественно грамположительная флора: эпидермальный и золотистый стафилококки, зеленящий стрептококк, гемолитический стрептококк. К 3–5 сут., «амбулаторная» флора вытесняется грамотрицательной. Преобладают синегнойная палочка, клебсиелла – у 95% больных. Грамположительная флора представлена зеленящим и эпидермальным стрептококком (не более 5%). Эта флора отличается резистентностью к большинству антибиотиков. Реже, преимущественно у пациентов с иммунодефицитными состояниями, возбудителями могут быть грибы и Legionella pneumophila.
Все мероприятия, необходимые при лечении пациента с НС, можно подразделить на три группы [1, 12, 13]: устранение предрасполагающих факторов; пункции и дренирование пораженных пазух; назначение АБТ и местных сосудосуживающих средств.
Интубационную трубку следует менять из одной полости носа в другую через каждые 2-е сут., а по возможности – переместить из полости носа в полость рта. Некоторые авторы справедливо придерживаются мнения, что при необходимости продленной интубации на срок более 7–10 сут., пациенту должна быть выполнена трахеостомия. Для осуществления раннего дренажа пазухи можно наложить синостому с помощью эндоназального микрохирургического вмешательства, а зондирование желудка выполнять с помощью наложенной чрескожной эндоскопической гастростомы [19].
Выбор антибиотика для терапии НС должен проводиться индивидуально с учетом следующих данных: результатов посевов отделяемого из пазухи, предшествующей АБТ, локальных эпидемиологических данных о распространении и резистентности нозокомиальных возбудителей [10, 16].
Все антибиотики необходимо применять парентерально. Предпочтительно внутривенное введение препарата. В дальнейшем можно переходить на перо- ральный прием (ступенчатая схема). Нельзя не отметить эффективность введения антибиотиков (антисептиков) в пазухи при пункциях.
Перспективным подходом также является назначение β -лактамов методом постоянной инфузии, что имеет определенные фармакокинетические, экономические и, возможно, клинические преимущества перед традиционным интермиттирующим введением [11].
Наиболее обоснованным представляется следующий подход к назначению АБТ в зависимости от сроков развития НС. При ранних НС, развившихся у пациентов без факторов риска, рекомендуется проведение монотерапии. В случаях же поздних НС или НС, развившихся у пациентов с факторами риска, использование комбинации АМП является более оправданным, по крайней мере, до идентификации возбудителя и определения его чувствительности. При этом, например, применение аминогликозидов может быть прекращено через 5–7 сут. у пациентов с клинической эффективностью лечения [12, 13].
Предлагаемые схемы эмпирической АБТ представлены в таблицах 2 и 3.
АБТ может быть изменена на использование препарата более узкого спектра, если не выделены возбудители, против которых была направлена эмпирическая терапия (например, Ps. aeruginosa), или в том случае, если выделенный возбудитель чувствителен к препаратам с более узким спектром активности (например, при эмпирическом назначении карбапенема выделена E. coli, чувствительная к амоксициллину/клавуланату).
Табл. 2. Эмпирическая АБТ раннего ( ≤ 4 сут) НС
Предполагаемые возбудители
Рекомендуемые препараты
S. aureus
S. epidermidis
St. pyogenes
St. viridans
St. pneumonia
Enterococcus species
Цефалоспорин без антисинегнойной активности (цефтриаксон, цефотаксим) или
β -лактам без антисинегнойной активности
(амоксициллин/клавуланат, ампициллин/сульбактам) или левофлоксацин, моксифлоксацин, ципрофлоксацин или карбапенем без антисинегнойной активности (эртапенем)
Табл. 3. Эмпирическая АБТ позднего (>4 сут) НС
Предполагаемые возбудители Рекомендуемые препараты
P. aeruginosa
L. pneumophila **
K. pneumoniae, БЛРС(+)*
E. coli
Pseudomonas aeruginoza
Enterobacter aerogenes
Цефалоспорин с антисинегнойной активностью (цефепим, цефтазидим, цефоперазон) или карбапенем с антисинегнойной активностью
(имипенем, меропенем)
или
β -лактам с антисинегнойной активностью (цефоперазон/сульбактам, пиперациллин/тазобактам, тикарциллин/клавуланат )
плюс фторхинолон с антисинегнойной активностью (ципрофлоксацин или левофлоксацин)
или амикацин плюс линезолид или ванкомицин
Подобная тактика, получившая название деэскалации терапии, в настоящее время является общепризнанной при лечении различного рода инфекций, в том числе НС [4]. Основным затруднением в данном случае является скорость получения результатов бактериологического исследования и оценка этиологической роли микроорганизмов, выделенных из пазухи. Деэскалация терапии во многом определяется таксономической структурой возбудителей НС и их резистентностью. Другим вариантом деэскалации терапии является назначение пациентам с поздним НС, с факторами риска наличия ПРВ стартовой комбинированной терапии, включающей три АМП, перекрывающих широкий спектр наиболее вероятных возбудителей. В последующем, на основании предварительных микробиологических данных проводится отмена отдельных препаратов.
Ниже приведены некоторые основные мероприятия, направленные на предупреждение модифицируемых факторов риска с целью профилактики возникновения НС, имеющие наиболее высокую степень обоснованности.
-
1. Общие рекомендации:
-
– строгое выполнение мероприятий по инфекционному контролю, обучение персонала асептике и антисептике, соблюдение правил дезинфекции рук с использованием спиртосодержащих антисептиков для уменьшения риска перекрестного инфицирования;
-
– эпидемиологический надзор за инфекциями в ОРИТ для выявления и оценки распространенности ПРВ, а также своевременное и регулярное информирование клиницистов о полученных данных;
-
– обеспечение адекватного количества персонала в ОРИТ для повышения качества инфекционного контроля, снижения риска развития нозокомиальных инфекций и уменьшения продолжительности госпитализации;
-
– придание приподнятого положения (30–450) головному концу кровати пациента;
-
– тщательное наблюдение, ограниченное использование и своевременное удаление всех инвазивных устройств;
– эффективная программа контроля за применением АМП, основанная на локальных микробиологических и эпидемиологических данных, направленная на уменьшение селективного давления АБТ и снижение риска колонизации и инфекции ПРВ.
-
2. Рекомендации по проведению интубации и зондирования:
-
– оротрахеальная интубация является более предпочтительной, чем назотрахеальная, с точки зрения предупреждения развития НС;
-
– при длительном ведении больного уже на 7 сут. проведение чрескожной эндоскопической гастростомии и трахеостомии.
-
3. Применение АМП и других лекарственных средств:
– применение эмпирической АБТ в самые ранние часы интубации, а также у пациентов с переломами
-
4. Организационные и санитарно-гигиенические мероприятия:
лицевого черепа, заболеваниями верхних дыхательных путей;
– применение хлоргексидина, октенисепта и др. для уменьшения степени назоорофарингеальной колонизации, особенно при тампонаде полости носа;
– рациональное назначение седативных препаратов, наркотических анальгетиков, миорелаксантов, антацидов значимо сокращает частоту развития НС за счет ограничения процесса транслокации микрофлоры в верхние дыхательные пути;
– у пациентов ОРИТ рекомендуется проведение интенсивной инсулинотерапии, направленной на поддержание уровня глюкозы в сыворотке крови в пределах от 4,4 до 6,1 ммоль/л.
При обучении персонала правилам ухода за пациентами с нарушенным сознанием обязательно должны рассматриваться такие важные практические моменты профилактики НС, как: необходимость соблюдения угла наклона головного конца кровати; обработка кожного покрова; санация полости носа и глотки.
Весьма действенной мерой является изоляция пациентов с инфекционными заболеваниями и организация помощи в ОРИТ по принципу «один пациент – одна сестра». Такая тактика особенно оправдана при инфекциях, вызванных ПРВ.
615–617.
Список литературы Нозокомиальные синуситы у хирургических пациентов, находящихся в реанимационных отделениях многопрофильных лечебных учреждений
- Антибактериальная терапия синусита/Методические рекомендации для клиницистов.
- Зайцев А.В. Нозокомиальные синуситы у больных в отделениях реанимации и интенсивной терапии//Российская ринология. -2005. -№ 1. -С. 5-8.
- Крюков А.И., Туровский А.Б., Абдулаев И.С.//Вестник отоларингологии 2008; 2; 30-33.
- Моисеев В.С. Клиническая фармакол. и терап. 1998; 7; 2; 4-5.
- Полякова Т.С., Коршунов В.М., Гуров А.В., Гладких А.С. Вестник отоларингологии 2002; 4; 26-29.
- Руднов Н.В. Материалы междунар. конф. «Нозокомиальные инфекции в отделениях интенсивной терапии». М 1998; 31-32.
- Соломкин В.Н. Журн ушн нос горл бол 2000; 2; 81-83.
- Шатворян Б.Р. Анчеславский В.Г., Александрова И.А. и др. Анестезиология и реаниматология 2000; 4; 54-56.
- Яковлев С.В. Медицина для всех 1998; 5; 11; 15-19.
- Янов Ю.К., Страчунский Л.С./Антибактериальная терапия синусита у взрослых пациентов//Consilium mediсum. -2002. -Том 4, № 9. С.
- Astagneau P. Rev Prat 1998; 15; 48; 14; 1525-1529.
- Flissle R., Biscoping J., Michaelis G. Clin Intensive Care 1991Clin Intensive Care 1991; 2; 351-355.
- Geiss N.K. Intensive Care med 1999; 25; 10; 1037-1039.
- Mevio E., Benazzo M., Quaglieri S., Mencherini S. Sinus infection in intensive care patients//Rhinology. -1996.-Vol. 34. -P. 232-236.
- National Nosocomial Infections Surveillance (NNIS) System Report, Data Summary from January 1992 -June 2001, issued August 2001. Am J Infect Control 2000; 29: 404-21.
- Olive KE, Berk SL. Infections in the nursing home. Clin Geriatr Med 1992; 8: 821-34.
- Pankey G.A., Gross C.W., Mendelsohn M.G. Contemporary Diagnosis and Management of Sinusitis.-Pennsylvania, 1997. -P. 150.
- Rouby JJ, Laurent P, Gosnach M et al. Risk factors and clinical relevance of nosocomial maxillary sinusitis in the critically ill//Am J Respir Crit Care Med. -1994; 150: 776-83.
- Wolf M., Zillinsky I., Lieberman P. Otolaryngol Head Neck Surg 1988; 98; 615-617.


