Обоснование методики видеоассистированной аппендэктомии с использованием системы монодоступа
Автор: Смирнова Анастасия Вадимовна, Фаев Алексей Алексеевич, Баранов Андрей Игоревич, Чернявский Сергей Сергеевич, Алексеев Андрей Михайлович
Журнал: Хирургическая практика @spractice
Рубрика: Оригинальные исследования
Статья в выпуске: 4, 2015 года.
Бесплатный доступ
Клинико-анатомическое обоснование методики видеоассистированной аппендэктомии с использованием системы монодоступа (ВААМ). При лапа-рометрии 95 трупов установлены оптимальные точки доступа для ВААМ: умбиликальный доступ и доступ, смещенный на расстояние 1/3 ниже пупка. Сравнение результатов малоинвазивного лечения 132 больных острым аппендицитом показало, что применение ВААМ позволяет снизить частоту дренирования до 15,5%, конверсий до 2,8%, послеоперационных осложнений до 2,8%, сократить пребывание в стационаре на 1,4 койко-дня, имеет отличный косметический эффект. ВААМ - простая, безопасная методика, позволяет улучшить результаты лечения больных острым аппендицитом.
Острый аппендицит, лапарометрия, точки доступа, видеоассистированная аппендэктомия, единый лапароскопический доступ
Короткий адрес: https://sciup.org/142211651
IDR: 142211651
Текст научной статьи Обоснование методики видеоассистированной аппендэктомии с использованием системы монодоступа
Одним из современных векторов развития абдоминальной хирургии является единый лапароскопический доступ (ЕЛД) [2, 4, 5, 8, 9]. К недостаткам методики ЕЛД относят нарушение принципа триангуляции, конфликт оптики и инструментов [1, 3, 5, 10], что требует наличия достаточного опыта оперирующего врача в эндоскопической хирургии [6]. Видеоассистиро-ванная аппендэктомия через ЕЛД – перспективная методика, сочетающая преимущества малоинвазивности и адекватного обзора лапароскопии и простоту и надежность открытой аппендэктомии [7]. Не разработана методика видеоассистиро-ванной аппендэктомии с использованием системы монодоступа (ВААМ), не определено оптимальное место выполнения доступа на передней брюшной стенке с позиции эргономических преимуществ.
Цель исследования: обосновать в анатомическом, клиническом исследовании возможность выполнения видеоассисти-рованной аппендэктомии с использованием системы монодоступа.
Материалы и методы исследования
Работа состоит из анатомического и клинического исследований. В анатомическое исследование включены 95 нефиксированных трупов взрослых людей, распределенных по типу телосложения на три группы: мезоморфный, долихоморфный, брахиморфный (В.Н. Шевкуненко, 1935). Критерий включения: отсутствие оперативных вмешательств на органах брюшной полости. Критерий исключения: диагноз хирургического профиля.
Лапарометрия выполнялась через срединный секционный разрез, оценивались 4 точки доступа для выполнения ВААМ: точка 1 - умбиликальный доступ, точка 2 - на 1/3 ниже пупка относительно расстояния от пупка до лонного симфиза, точка 3 – на 2/3 ниже пупка относительно расстояния от пупка до лонного симфиза; точка 4 –надлобковый доступ (рис. 1). При ла-парометрии учитывались: толщина передней брюшной стенки, подвижность червеобразного отростка (ЧО), расстояние между основанием ЧО и проекциями точек доступа, мобильность купола слепой кишки и возможность выведения основания ЧО к проекциям точек доступа.
В проспективное сравнительное клиническое исследование вошли 132 больных острым аппендицитом (ОА) в период с марта 2012 по март 2014 годы. Критерии включения: пациенты с клинической картиной ОА длительностью заболевания не более 48 часов, отсутствием противопоказаний к наложению карбоксиперитонеума. Критерии исключения: пациенты с клинической картиной распространенного перитонита, пареза кишечника, инфильтрата в брюшной полости. Пациенты были
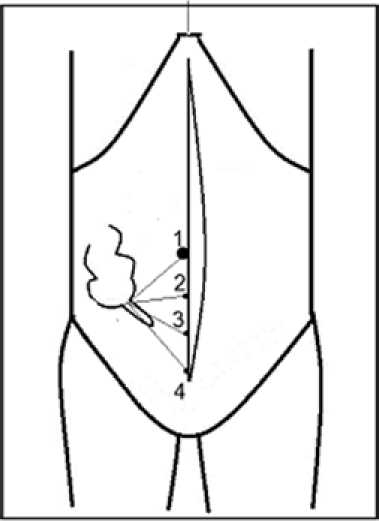
Рис. 1. Схема анатомического исследования разделены на 2 группы: основная группа (ОГ) - видеоассисти-рованная аппендэктомия с использованием системы монодоступа (ВААМ) (n=71); группа сравнения (КГ) - многопортовая лапароскопическая аппендэктомия (МЛА) (n=61). Группы сопоставимы по половой принадлежности, длительности заболевания, выраженности исходного болевого синдрома, распределению по патоморфологическим формам ОА (р>0,05). В основной группе незначительно преобладали пациенты с гангренозной формой ОА.
Методика выполнения видеоассистированной аппендэктомии с использованием системы монодоступа (Патент РФ № 2525019 от 10.08.14): устройство доступа X- CONE устанавливали через пупочный разрез 2-2,5 см и накладывали карбок-сиперитонеум 12-14 мм рт. ст. Использовались 10-мм 30° лапароскоп (Karl Storz), 5-мм изогнутый атравматический зажим в сочетании с прямым 5-мм инструментом. Проводили ревизию брюшной полости, эндозажимом захватывали верхушку ЧО. После электрокоагуляции и пересечения брыжеечки ЧО оценивали подвижность купола слепой кишки. При невозможности сместить основание ЧО выполняли мобилизацию купола слепой кишки по латеральному краю. ЧО выводили в операционную рану через порт с ликвидацией карбоксиперитонеу-ма, культю обрабатывали экстракорпорально лигатурным или инвагинационным способом и погружали в брюшную полость. Затем восстанавливали карбоксиперионеум, выполняли заключительную санацию брюшной полости, контроль гемостаза. По окончании операции ликвидировали карбоксиперитонеум, устройство доступа удаляли, накладывали послойно швы на рану. МЛА выполняли по общепринятой методике с установ- кой трех троакаров: параумбиликально, в левой подвздошной области и над лобком, ЧО извлекали в полиэтиленовом контейнере.
Сравнивались длительность операции, частота конверсий, частота интра- и послеоперационных осложнений, длительность пребывания в стационаре, послеоперационный болевой синдром, потребность в анальгетиках, сроки активизации, косметический результат, удовлетворенность пациентов методом лечения.
При статистической обработке информации для определения значимости различий значений между несопряженными совокупностями использовали непараметрические критерии Манна-Уитни и тест Фишера. Критический уровень значимости при проверке статистических гипотез в данном исследовании принимался равным 5% (0,05).
Результаты и их обсуждение
При проведении анатомического исследования получено примерно равное распределение по типу телосложения: мезоморфов – 37 (38,9%), брахиморфов - 33 (34,8%), долихоморфов –25 (26,3%). В группе мезоморфов ЧО был фиксирован в 24,3% случаев, у долихоморфов - 8%, у брахиморфов почти в половине случаев – 45,5%.
Результаты анатомического исследования представлены в таблице 1. Лапарометрия показала, что при любом типе телосложения основание ЧО расположено наиболее близко к точкам 2 и 3, наиболее удалено от точки 4 (р<0,05). Однако доступ в точках 2 и 3 ввиду наибольшей толщины брюшной стенки является более травматичным, снижается косметичность. Толщина передней брюшной стенки во всех трех группах достоверно была наименьшей в области пупка. Умбиликальная точка является наиболее предпочтительной для выполнения доступа с точки зрения косметичности и малой травматичности. [ 1, 2, 3]. У мезоморфов наиболее часто возможно сместить купол слепой кишки к точке 2 (67,6%) и к точке 1 (62,1%) (р<0,05). У долихоморфов чаще всего к точке 1 и к точке 2 (76% и 68% соответственно) (р<0,05). У брахиморфов - к точкам 2 и 3 (48,5% и 39,4% соответственно), в умбиликальный доступ основание ЧО удается сместить в 36,4% случаев.
Результаты сравнительного клинического исследования представлены в таблице 2. В сравнительном исследовании Lima et al. [7] длительность видеоассистированной аппендэктомии через один троакар составила 52 мин. и была меньше, чем длительность МЛА и открытой аппендэктомии. В нашем исследовании общая длительность ВААМ составила 45,2±18,5 мин., сопоставима с длительностью МЛА (44,4±20,9 мин.), что обусловлено на наш взгляд схожей эргономикой, достигаемой использованием изогнутого и прямого инструментов. Общая длительность ВААМ, частота интраоперационных осложнений в период освоения методики (первые 35 операций) сопоставима с результатами последующих операций в основной группе (р>0,05). Длительность выполнения доступа сопоставима в обеих группах (3,4± 2,2 мин. и 3,7± 2,1 мин. соответственно) и
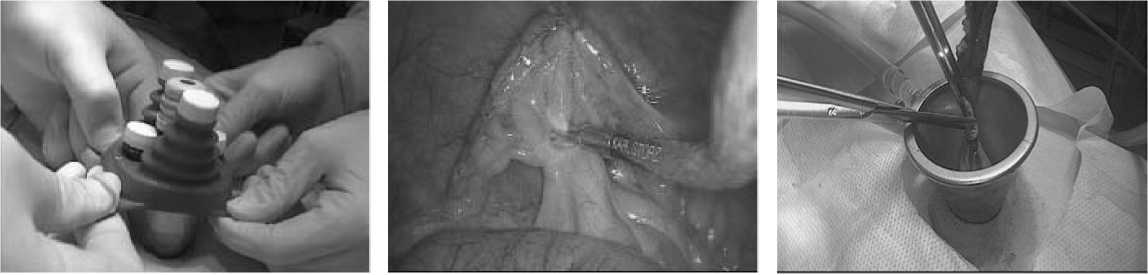
Рис. 4. Экстракопоральная обработка основания червеобразного отростка
Рис. 2. Постановка устройства доступа через пупочный доступ
Рис. 3. Интракорпоральная обработкая брыжеечки червеобразного отростка
Таблица 1
|
Параметры |
1 точка |
2 точка |
3 точка |
4 точка |
р |
|
Мезоморфы, n=37 |
|||||
|
Толщина брюшной стенки, см |
3,6±7,9 |
4,6±10,6 |
4,0± 8,5 |
3,7± 5,9 |
р1,2<0,05 р1,,3<0,05 |
|
Расстояние между основанием ЧО и точками доступа, см |
11,6±12,9 |
9,6± 9,7* |
10,4±10,5 |
10,9±3,7 |
р1,2<0,05 р2,4<0,05 |
|
Мобильность купола слепой кишки, n (%) |
23 (62,1)* |
25 (67,6)* |
12 (32,4) |
6 (16,2) |
р1,3<0,05 р1,,4<0,05 |
|
Долихоморфы, n=25 |
|||||
|
Толщина брюшной стенки, см |
1,7±0,7* |
2,3±1,0 |
2,2± 0,9 |
2,3±1,0 |
р1,2<0,05 р1,3<0,05 р1,4<0,05 |
|
Расстояние между основанием ЧО и точками доступа, см |
8,1±1,8 |
6,8±2,0* |
7,6±2,0 |
8,9±3,0 |
р1,2<0,05 р2,,3<0,05 р2,4<0,05 |
|
Мобильность купола слепой кишки, n (%) |
19 (76)* |
17 (68) |
10 (40) |
3 (12) |
р1,3<0,05 р1,4<0,05 |
|
Брахиморфы, n=33 |
|||||
|
Толщина брюшной стенки, см |
2,9± 1,6* |
3,8±1,7 |
3,8±1,6 |
3,8±1,7 |
р1,2<0,05 р1,3<0,05 р1,4<0,05 |
|
Расстояние между основанием ЧО и точками доступа, см |
9,6± 3,2 |
8,0±3,4* |
8,8±3,7 |
10,9±4,0 |
р1,2<0,05 р2,,4<0,05 |
|
Мобильность купола слепой кишки, n (%) |
12 (36,4) |
16 (48,5)* |
13 (39,4) |
4(12,1) |
р1,4<0,05 р2,4<0,05 р3,4<0,05 |
Результаты анатомического исследования
Показатели представлены в виде среднее ± стандартное отклонение. * – достигнутый уровень значимости различий <0,05.
несколько короче, чем приводится в литературе [10], при этом доступ при ВААМ осуществляется по открытой методике, что делает вход в брюшную полость более безопасным. В основ- ной группе в 38% случаев потребовалась мобилизация купола слепой кишки, что не сопровождалось увеличением длительности операции (р>0,05), выраженности послеоперационного
Таблица 2
Результаты выполнения операций
|
Параметры |
ОГ, n=71 |
КГ, n=61 |
|
Длительность операции, мин. |
45,2± 18,5 |
44,4± 20,9 |
|
Длительность этапов операции, мин: Доступ |
3,4± 2,2 |
3,7±2,1 |
|
Интракорпоральный этап |
25,6±18,4 |
37,1± 19,1* |
|
Экстракорпоральный |
7,6±5,4 |
- |
|
Релапароскопия |
6,6±3,7 |
- |
|
Ушивание ран доступа |
7,3±3,2 |
3,5±1,9* |
|
Способ обработки культи ЧО, n (%): инвагинационный |
11 (15,5) |
2 (3,3) |
|
неинвагинационный |
60 (84,5) |
59 (96,7) |
|
Дренирование брюшной полости, n (%) |
11 (15,5) |
22 (31)* |
|
Конверсия доступа, n (%) |
2 (2,8) |
2 (3,3) |
|
Длина разреза, мм |
23,6±6,7 |
47,2±13,4* |
|
Интраоперационные осложнения, n (%) |
11 (15,5) |
10 (16,3) |
|
Повреждение тонкой кишки |
3 |
2 |
|
Кровотечение из аппендикулярной |
3 |
2 |
|
артерии Перфорация ЧО в брюшной полости |
2 |
6 |
|
Перфорация ЧО в устройстве доступа |
3 |
0 |
|
Послеоперационные осложнения, n (%): |
2 (2,8) |
8 (13,1)* |
|
Парез кишечника |
1 |
3 |
|
Жидкостное скопление |
1 |
1 |
|
Абсцесс ППЯ |
0 |
3 |
|
Инфильтрат ППЯ |
0 |
1 |
|
Сроки активизации, час |
13,2±7,2 |
13,7±6,4 |
|
Послеоперационный койко-день |
4,6±1,9 |
6,0±4,4* |
Показатели представлены в виде среднее ± стандартное отклонение.
* – достигнутый уровень значимости различий между ОГ и КГ I <0,05.
болевого синдрома (р>0,05). При выполнении ВААМ ушивание раны доступа занимает значимо больше времени (7,3±3,2 мин и 3,5± 1,9 мин. соответственно, р<0,05), что связано с необходимостью тщательного послойного ушивания раны. Дифференцированный подход к обработке культи ЧО у пациентов основной группы позволил снизить частоту дренирования полости малого таза до 15,5%, что ниже по сравнению с группой сравнения (31%) (р<0,05) и не отличается от частоты дренировании по данным литературы [10]. В нашем исследовании дренаж использовался только при осложненных формах ОА или интраоперационных осложнениях. Частота успешного выполнения аппендэктомии из ЕЛД при ОА составляет от 88,1% до 100%, с частотой конверсии доступа до 11,9% [2, 7, 8, 10]. В нашем исследовании использование ВААМ привело к снижению частоты конверсий до 2,8%, что обусловлено лучшей визуализацией, возможностью простой и надежной обработки культи ЧО. По данным обзора H. Rehman et I. Ahmed при выполнении аппендэктомии через ЕЛД частота интраоперацион- ных осложнений составляет 5-25% [8]. В нашем исследовании выполнение ВААМ не привело к увеличению частоты интраоперационных осложнений, результаты в группах сопоставимы по частоте (15,5% и 16,3% соответственно, р>0,05) и структуре: кровотечение из аппендикулярной артерии, перфорация ЧО при тракции, повреждение тонкой кишки. Частота послеоперационных осложнений ВААМ достоверно ниже, чем в группе сравнения (2,8% и 13,1% соответственно, р<0,05), сопоставима с данным литературы [7, 8], что подтверждает безопасность и надежность методики ВААМ. В основной группе: парез кишечника – 1, жидкостное скопление малого таза - 1, в группе сравнения: парез кишечника - 3, абсцесс брюшной полости - 3, инфильтрат брюшной полости - 1, жидкостное скопление правой подвздошной ямки - 1. В исследованиях Lima et al., Vilallonga et al. не получено статистически значимых различий в интенсивности послеоперационного болевого синдрома [7, 10]. В нашем исследовании также болевой синдром, потребность в анальгетиках, сроки активизации пациентов сопоставимы в обеих группах. Удовлетворенность методом хирургического лечения сопоставима в обеих группах. Пациенты основной группы более высоко оценили косметический результат по 5-бальной шкале, большинство пациентов основной группы оценили косметический результат как отличный (р<0,05). Предложенная методика ВААМ в нашем исследовании позволила сократить продолжительность госпитализации в основной группе в среднем на 1,4 койко-дня (р<0,05), что связано с отказом от дренирования, быстрым купированием болевого синдрома и проявлений синдрома системной воспалительной реакции, низкой частотой послеоперационных осложнений.
Выводы
-
1. В анатомическом исследовании установлено, что расположение и исходная подвижность купола слепой кишки в большинстве случаев позволяет вывести основание ЧО, купол слепой кишки в умбиликальный доступ и в доступ, смещенный по средней линии живота на расстояние 1/3 ниже пупка. Данные точки доступа могут быть использованы для выполнения ВААМ.
-
2. В клиническом исследовании установлено, что использование методики ВААМ является простым, безопасным, позволяет снизить продолжительность госпитализации, показывает отличный косметический результат и таким образом позволяет улучшить результаты малоинвазивного хирургического лечения больных ОА.
Список литературы Обоснование методики видеоассистированной аппендэктомии с использованием системы монодоступа
- Современное понимание хирургии единого лапароскопического доступа и опыт Института Хирургии/Л. В. Ветюгова, Ю. Г. Старков, К. В. Шишин и др.//Эндоскопическая хирургия. 2013. Т.1 №2. С. 212-213.
- Ермаков Н. А. Однопрокольная лапароскопическая аппендэктомия при лечении острого аппендицита/Н. А. Ермаков, В. К. Лядов, Д. Р. Пашаева//Эндоскопическая хирургия. 2013. № 2. С. 113.
- Старков Ю. Г. Минимизация доступа в лапароскопической хирургии применение методики единого доступа/Ю. Г.Старков, К. В. Шишин, И. Ю. Недолужко//Альманах института хирургии им. А.В.Вишневского. М., 2012. Т.7. № 1. С. 77-78.
- Осложнения использования системы единого доступа Xcone в неотложной хирургии/А.А. Фаев, А.И. Баранов, С. С. Чернявский и др.//Эндоскопическая хирургия. 2014. № 1. -С. 415-416.
- Особенности применения однопортового доступа в лапароскопии/А. И. Шевела, В. В. Анищенко, С. В. Гмыза и др.//Эндоскопическая хирургия. 2014. №1. С.460-461.
- Юлдашев А. Р Сравнительные результаты однопрокольной трансумбиликальной аппендэктомии: автореф. дис.. канд. мед. наук. Москва, 2012. 24 с.
- Transumbilical laparoscopic assisted appendectomy compared with laparoscopic and laparotomic approaches in acute appendicitis/G. J. S. Lima, A. L. Silva; R. F. G. Leite et al.//Arq Bras Cir Dig. 2012. Vol. 25. № 1. P. 28.
- Rehman H. Technical approaches to single port/incision laparoscopic appendicectomy: a literature review/H. Rehman, I. Ahmed//Ann R Coll Surg Engl. 2011. Vol. 93. № 7. Р 508513.
- Vettoretto N. Single port laparoscopic appendectomy: are we pursuing real advantages?/N. Vettoretto, V. Mandala//World Journal of Emergency Surgery. 2011. (http://www.wjes.org/content/6/1/25).
- Vilallonga,R. SinglePortTransumbilicalLaparoscopicAppendectomy: A Preliminary Multicentric Comparative Study in 87 Patients with Acute Appendicitis/R. Vilallonga, U. Barbaros, A. Nada//Minimally Invasive Surgery. Vol. 2012. (http://dx.doi.o) DOI: rg/10.1155/2012/492409


