Общие принципы реабилитации пациентов с сахарным диабетом 1 типа и диабетической нефропатией
Автор: Терехова Оксана Игоревна, Фуртикова Алла Борисовна
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 12 т.7, 2021 года.
Бесплатный доступ
Во всем мире ежегодно отмечается рост сахарного диабета 1 типа, наряду с этим растут и его поздние осложнения. В последние годы появляется все больше информации, направленной на профилактику и реабилитацию детей с диабетом. Сахарный диабет 1 типа является генетически детермированным заболеванием, в развитии которого главным составляющим является аутоиммунный процесс, запускающий разрушение β-клеток, что приводит к снижению продукции инсулина, а в дальнейшем к его абсолютной недостаточности, основным методом лечения является заместительная инсулинотерапия. Для подбора адекватной дозы инсулина необходимо учитывать HbA1c, гликемический и глюкозурический профили. Детям рекомендуется использовать полусинтетические или генно-инженерные инсулины. У детей чаще применяется интенсифицированная инсулинотерапия в виде комбинации инсулинов короткого и средней продолжительности действия или ультракороткие с пролонгированными. В статье отражен анализ инсулинотерапии и самоконтроля у детей и подростков с сахарным диабетом 1 типа и диабетической нефропатией. Было установлено, что дети, имеющие диабетическую нефропатию, менее ответственно подходили к своей болезни, не всегда считали хлебные единицы и вели записи в дневниках самоконтроля. Также эта группа детей чаще получала человеческие виды инсулина с использованием шприц-ручек. Питание детей с сахарным диабетом должно по калориям не уступать питанию здоровых подростков, при этом энергетическую ценность суточного рациона необходимо рассчитывать с учетом возраста, пола, массы тела, энергетических трат. Учитывая возможность регрессии начальных диабетических осложнений при достижении компенсации углеводного обмена, терапия СД 1 типа является средством профилактики развития тяжелых диабетических осложнений.
Сахарный диабет 1 типа, инсулин, диабетическая нефропатия, дети
Короткий адрес: https://sciup.org/14122840
IDR: 14122840 | УДК: 616.379-008.64 | DOI: 10.33619/2414-2948/73/13
General principles for rehabilitation of patients with type 1 diabetes and diabetic nephropathy
All over the world, an increase in type 1 diabetes mellitus is noted annually, along with its late complications. In recent years, more and more information has appeared aimed at the prevention and rehabilitation of children with diabetes. Type 1 diabetes mellitus is a genetically determined disease, in the development of which the main component is an autoimmune process that triggers the destruction of β-cells, which leads to a decrease in insulin production, and subsequently to its absolute insufficiency, the main method of treatment is insulin replacement therapy. To select an adequate dose of insulin, it is necessary to take into account HbA1c, glycemic and glucosuric profiles. Children are advised to use semi-synthetic or genetically engineered insulins. In children, intensified insulin therapy is more often used in the form of a combination of short and medium-acting insulins or ultra-short with prolonged ones. This article presents an analysis of insulin therapy and self-control in children and adolescents with type 1 diabetes mellitus and diabetic nephropathy. It was found that children with diabetic nephropathy approached their illness less responsibly, did not always count bread units and kept records in self-control diaries. Also, this group of children were more likely to receive human insulin with the use of syringe pens. The nutrition of children with diabetes should not be inferior in calories to that of healthy adolescents, while the energy value of the daily diet should be calculated taking into account age, gender, body weight, and energy expenditures. Taking into account the possibility of regression of the initial diabetic complications when the compensation of carbohydrate metabolism is achieved, therapy for type 1 diabetes is a means of preventing the development of severe diabetic complications.
Текст научной статьи Общие принципы реабилитации пациентов с сахарным диабетом 1 типа и диабетической нефропатией
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616.379-008.64
Основной целью реабилитации детей с СД 1 типа является восстановление здоровья в пределах возможного и сохранение активной трудовой деятельности, которые зависят от особенностей лечения заболевания, наличия ДН, а также от степени приспособления больного к изменившемуся образу жизни. В основе профилактики осложнений лежит оптимальная компенсация углеводного обмена и ранняя диагностика осложнений [2]. Лечение инсулином должно быть индивидуальным, включающим особенности диеты, физических нагрузок и обучение самоконтролю ребенка и членов его семьи. В мировой практике при лечении сахарного диабета 1 типа используются принципы диетотерапии с подсчетом хлебных единиц, которые в первую очередь предусматривают адекватное питание для обеспечения нормального физического и полового развития детей и подростков. Согласно общепринятым эндокринологами правилам измерение уровня глюкозы в крови у детей следует проводить каждый день (перед инъекциями инсулина, утром натощак и перед сном), а при неблагоприятном состоянии ребенка — ночью и в ранние утренние часы [1, 3].
Материал и методы исследования
Были обследованы дети и подростки от 7 до 18 лет, получавших стационарное лечение в отделении эндокринологии за период 2019–2020 г., в отделении эндокринологии НЦОМиД. Всего было обследовано 130 детей, из них 70 детей были с сахарным диабетом 1 типа, они составили 1 клиническую группу и 60 детей с диабетической нефропатией, которые составили 2 клиническую группу.
Результаты и обсуждение
Дети I клинической группы (СД без ДН) получали аналоги инсулина с использованием шприц-ручек в 63,3% случаев и 9,9% детей использовали инсулиновые помпы, простые инсулины с использованием инсулиновых шприцев — в 26,8%. Следует отметить, что дети, использовавшие инсулиновые помпы имели хороший уровень гликированного гемоглобина (7,5–8,0%), что также говорит о положительном эффекте помпы. Дети II клинической группы
(СД с ДН) получали аналоги инсулина в 16,7% случаев, простые инсулины — в 83,3%. Аналоги инсулина, используемые в лечении, состояли из сочетания аспарта и детемира, а также лизпро и гларгина. Используемые простые препараты инсулина состояли из комбинации актропида и изофана, а также комбинации генно-инженерных человеческих инсулинов (хумулин-регуляр и хумулин НПХ) (Рисунок 1). В нашем исследовании дети, использовавшие инсулиновые шприцы, отмечали, что не везде могли пользоваться инсулинами, так как это вызывало ряд неудобств. И зачастую при высокой гликемии, не проводили «подколки», в отличие от детей, использовавших шприц-ручки.
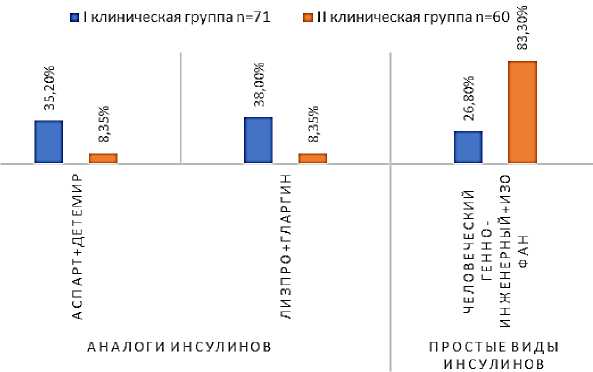
Рисунок 1. Виды инсулинов, получаемые детьми и подростками при сахарном диабете 1 типа и диабетической нефропатии
Средние суточные дозы инсулина у детей с СД без ДН в соответствии с современными требованиями составляли 0,5–1,2 ЕД/кг/с в зависимости от возраста. У детей с СД и ДН доза инсулина составляла 0,5–0,8 ЕД/кг/с из-за частых эпизодов гипогликемии. Следует отметить, что не всегда дети получали дозировки, подобранные врачами, периодически были погрешности в инсулинотерапии, когда ребенок отказывался от приема пищи, тем самым пропускал болюсную инъекцию короткого или ультракороткого инсулина [1].
Дети в группе СД 1 типа и ДН, кроме инсулинов, получали препараты группы ингибиторов АПФ, назначенные врачом-нефрологом, среднесуточные дозы составляли 5–10 мг [4]. Всем детям с диабетической нефропатией был назначен ежедневный контроль АД и было рекомендовано раз в три месяца сдавать биохимический анализ крови и общий анализ мочи. Необходимо отметить, что наибольшее количество измерений глюкозы крови (чаще 4 раз в день) было зарегистрировано в группе с СД 1 типа без ДН (91,5%) это в несколько раз превышало частоту измерения глюкозы в группе детей с СД 1 типа и ДН (Рисунок 2.). При этом инсулин вводился только по дозировке, рекомендованной врачом, детьми не была учтена возможная гипергликемия. Эти данные отражают дефекты самоконтроля у детей с ДН, что могло приводить к осложнениям.
При сравнении значений глюкометра с данными дневника самоконтроля у 38 (63,3%) детей с СД 1 типа и ДН отмечено несоответствие результатов, или отсутствие данных в памяти глюкометров. А в группе детей без ДН данные глюкометра и дневника самоконтроля совпадали почти в 100% случаев.
В процессе исследования выяснилось, что частое измерение уровня глюкозы не всегда способствовало достижению компенсации, поскольку полученные уровни содержания глюкозы не подвергались коррекции доз инсулина, которую проводили самостоятельно всего
10 детей и подростков (16,7%) в группе с СД 1 типа и ДН. Эти данные говорят о недостатке знаний пациентов при управлении диабетом. Вероятно, это и повлияло на развитие острых осложнений и в последующем госпитализацию в стационар.
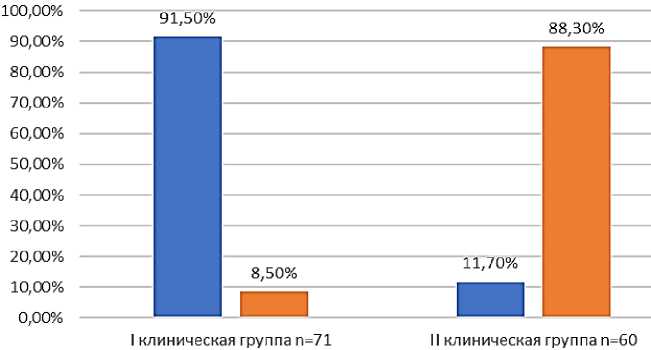
в чаще 4-х раз в день ■ реже 4-х раз день
Рисунок 2. Частота измерения детьми глюкозы в крови
Данные по хлебным единицам нами отслеживались по дневникам самоконтроля детей. В группе детей с СД 1 типа и ДН более половины (63,3%) отказывались вести дневники самоконтроля или вели их нерегулярно, в отличии от детей с СД 1 типа без ДН, где дневники вели 90,1% детей. Мы провели оценку ведения дневников питания у детей в группе СД 1 типа и ДН, которые заполняли их регулярно и нами было отмечено, что большинство из них не могли адекватно рассчитать количество хлебных единиц, и они превышали рекомендуемые нормы.
Большую роль в декомпенсации диабета у детей и подростков играет недостаточный уровень знаний по самоконтролю диабета. По данным нашего исследования 36% детей и подростков с диабетом не проходили обучение в школе диабета, остальные (64%) дети и их родители обучались по традиционной структурированной программе. При этом установлено, что в группе детей без ДН, дети, прошедшие школу диабета, составили — 82%, а не прошедшие — 18%. Это соотношение в группе с ДН имело обратную картину, то есть 28% детей прошли школу диабета и 72% — не прошли. Поэтому одними из обязательных условий реабилитации больных детей является прохождение школы диабета и индивидуальное обучение.
Полученные результаты позволили разработать программу реабилитации детей и подростков с СД 1 типа и диабетической нефропатией, включающую использование современных пролонгированных и ультракоротких инсулинов, обучение в школах диабета с обязательным акцентом на своевременный контроль поздних осложнений и рекомендации по первым проявлениям нефропатии, психологическую коррекцию различных психосоматических изменений. При максимальном сочетании этих компонентов, возможно, добиться оптимальной компенсации сахарного диабета 1 типа и задержку дальнейшего прогрессирования тяжести нефропатии, что является залогом профилактики последующего гемодиализа и пересадки почки, а также позитивно повлияет на социальную адаптацию детей и подростков с СД 1 типа.
Полученные результаты позволили разработать программу реабилитации детей и подростков с СД 1 типа и диабетической нефропатией, включающую: использование современных пролонгированных и ультракоротких инсулинов; обучение в школах диабета с обязательным акцентом на своевременный контроль поздних осложнений; рекомендации по первым проявлениям нефропатии; психологическую коррекцию различных психосоматических изменений. При максимальном сочетании этих компонентов возможно добиться оптимальной компенсации сахарного диабета 1 типа и задержки дальнейшего прогрессирования тяжести нефропатии, что является залогом профилактики последующего гемодиализа и пересадки почки, а также позитивно повлияет на социальную адаптацию детей и подростков с СД 1 типа. Программа основана на индивидуальном подходе к комплексу лечебных, обучающих и реабилитационных программ, она включает три этапа медико-социальной реабилитации детей и подростков с сахарным диабетом 1 типа и диабетической нефропатией.
Основной новизной алгоритма реабилитации является включение в нее непрерывного процесса обучения в школе диабета с регулярным тестированием знаний и расширением базовых представлений по сахарному диабету, а также проведения поэтапной психоневрологической реабилитации, включающей при необходимости медикаментозную коррекцию в соответствии с индивидуальными особенностями психологического статуса пациентов. В процессе обследования нами выделена группа детей, прошедших курс реабилитации в течение двух лет по оптимизированному варианту, включающая 70 пациентов с СД 1 типа. Контрольной группой в данном разделе исследования составили 20 детей с СД 1 типа, не прошедшие полного курса реабилитации по разным причинам (не желание, недоверие к процедурам, недисциплинированность). Сравнительный анализ частоты формирования ДН выявил, что в группе обследования ее частота составила 11% (8 детей), а в контрольной группе — 60% (12 детей). В группе детей, прошедших полный курс реабилитации, отмечалось улучшение показателей гликированного гемоглобина, который был исследован 4 раза в течение всего курса реабилитации, а в контрольной группе гликемия сохранялась высокой (Рисунок 3).
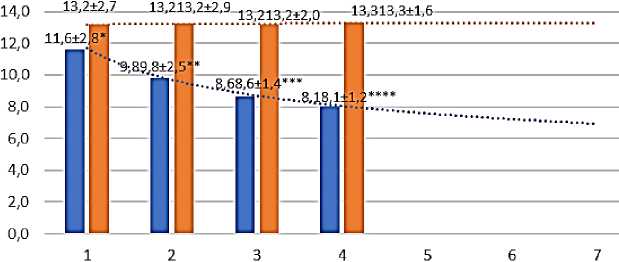
^м Основная группа по реабилитации
I——I Контрольная группа по реабилитации
......... Степенная (Основная группа по реабилитации)
......... Степенная(Контрольная группа по реабилитации)
Рисунок 3. Динамика показателей гликогемоглобина детей, прошедших курс реабилитации: * — достоверность различий по сравнению с контрольной группой по реабилитации в первом периоде, Р < 0,05; ** — достоверность различий по сравнению с контрольной группой по реабилитации во втором периоде, Р < 0,05; *** — достоверность различий по сравнению с контрольной группой по реабилитации во третьем периоде, Р < 0,05; **** — достоверность различий по сравнению с контрольной группой по реабилитации в четвертом периоде, Р < 0,05
Был проведен прогноз гликемии на 3 периода вперед, в случае продолжения программы реабилитации пациентов с СД 1 типа можно ожидать нормализации уровня гликемии. Следует также отметить, что комплекс мероприятий, представленных в данной программе, будет иметь высокую медико-социальную эффективность. Однако наиболее важным является потенциальная экономическая эффективность улучшения компенсации диабета 1 типа в долгосрочной перспективе, что приведет в будущем к экономии средств, затрачиваемых на гемодиализ, трансплантацию почек, компенсацию потерь трудоспособности и снижения потребности в пособиях по инвалидности.
Заключение
С целью полного или частичного восстановления (компенсации) утраченных или нарушенных функциональных способностей детей и подростков до социально значимого уровня необходимо правильное осуществление медицинской реабилитации. Основным видом реабилитационных мероприятий является восстановительное лечение, направленное на достижение компенсации имеющихся нарушений, предотвращение развития ранних и поздних осложнений.
Одной из причин развития осложненного течения СД 1 типа в виде ДН, является тактика использования препаратов инсулина. Результаты лечения показали, что применение в лечении аналоговых препаратов инсулина у детей значительно снижает риск возникновения диабетической нефропатии, чем при использовании простого инсулина.
Большую роль в лечении СД 1 типа также играли подсчет хлебных единиц и ведение дневника питания. Другим аспектом усиленной реабилитации и адаптации детей к изменившимся условиям жизни является максимально возможное прохождение обучения в школе диабета, где детям и родителям доходчиво и целенаправленно объясняют все проблемы, связанные с болезнью, включающие поведение, контроль, лечение, реабилитацию и социальную адаптацию.
Список литературы Общие принципы реабилитации пациентов с сахарным диабетом 1 типа и диабетической нефропатией
- Дедов И. И., Шестакова М. В., Майоров А. Ю. Алгоритмы специализированной медицинской помощи больных сахарным диабетом. М.: УП ПРИНТ, 2017.
- Анциферов М. Б., Старостина Е. Г., Галстян Г. Р., Дедов И. И. Анализ качества лечебно-профилактической помощи больным сахарным диабетом 1 типа // Проблемы эндокринологии. 2009. Т. 40. №3. С. 19-21.
- Levey A. S., Coresh J., Bolton K., Culleton B., Harvey K. S., Ikizler T. A., Briggs J. K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification, and stratification // American Journal of Kidney Diseases. 2002. V. 39. №2 SUPPL. 1. P. S11-S12. DOI: 10.1016/S0272-6386(02)70084-X
- Gordin D., Forsblom C., Panduru N. M., Thomas M. C., Bjerre M., Soro-Paavonen A., Groop P. H. Osteopontin is a strong predictor of incipient diabetic nephropathy, cardiovascular disease, and all-cause mortality in patients with type 1 diabetes // Diabetes Care. 2014. V. 37. №9. С. 2593-2600. DOI: 10.2337/dc14-0065


