Оценка динамики качества жизни методами анализа выживаемости у пациентов, перенесших артропластику тазобедренного сустава
Автор: Ткаченко Александр Николаевич, Корнеенков Алексей Александрович, Дорофеев Юрий Леонидович, Мансуров Джалолидин Шамсидинович, Хромов Александр Анатольевич, Хайдаров Валерий Михайлович, Вороков Алимбек Альбертович, Алиев Бахтияр Гаджиевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 5 т.27, 2021 года.
Бесплатный доступ
Введение. Рассматриваются подходы к анализу динамики течения отдаленного послеоперационного периода у пациентов, перенесших эндопротезирование тазобедренного сустава. Цель. Показать варианты течения отдаленного послеоперационного периода у больных, перенесших артропластику тазобедренного сустава. Материалы и методы. Под наблюдением находились 806 пациентов в возрасте от 19 до 88 лет. Статистическая обработка данных осуществлялись с помощью программного языка R, свободно доступного по адресу https://cran.r-project.org. Оценка вероятности сохранения удовлетворительной оценки качества жизни (КЖ) к определенному моменту наблюдения t (году наблюдения) проводилась с помощью метода Каплана-Майера. Для сравнения вероятности сохранения удовлетворительной оценки КЖ в течение всего периода наблюдения в нескольких группах (например, у пациентов разного пола) использовался логранговый тест (logrank test). Результаты. К шестому году наблюдения отмечается следующая тенденция: наилучшими являются результаты у пациентов молодого возраста (до 44 лет), вероятность сохранения удовлетворительной оценки составила 0,92 (0,84; 0,96). Несколько хуже - у больных средней возрастной группы (от 45 до 64 лет включительно) - 0,87 (0,78; 0,92). Отличное и хорошее качество жизни у пациентов в возрасте 65 и более лет - 0,83 (0,76; 0,88). Обсуждение. Методы анализа выживаемости в травматологии и ортопедии применяются впервые. Предшествующие исследователи оценивали отдаленные результаты качества оказания специализированной травматолого-ортопедической помощи без учета цензурированных наблюдений. Таким образом, охват исследуемых клинических наблюдений составлял в среднем 80-85 %. Сведения о 10-15 % случаев из работы исключались. Предлагаемый способ анализа позволяет учитывать сведения обо всех пациентах. Выводы. Через 5 лет после ЭТБС отличное и хорошее качество жизни можно ожидать у 85 % пациентов. Удовлетворительное и неудовлетворительное - у 15 % больных. Качество жизни через 5 лет после ЭТБС несколько хуже у пациентов старших возрастных групп женского пола с выраженной сопутствующей патологией, однако эти различия нельзя считать статистически значимыми. Речь идет о тенденции, что требует дальнейшего изучения проблемы.
Остеоартрит, эндопротезирование тазобедренного сустава, качество жизни, анализ выживаемости, метод каплана-мейера
Короткий адрес: https://sciup.org/142231543
IDR: 142231543 | УДК: 616.728.2-001.5-089.227.84-77-036.8-071.1 | DOI: 10.18019/1028-4427-2021-27-5-527-531
Evaluation of the quality of life dynamics by methods of survival analysis in patients with hip joint arthroplasty
Introduction The study deals with the approaches to the analysis of the dynamics in the course of a long-term postoperative period in patients who underwent hip arthroplasty. Aim To feature the variants in the course of a long-term postoperative period in patients who underwent arthroplasty of the hip joint. Materials and methods 806 patients (age range, 9 to 88 years) suffering from osteoarthritis underwent primary total hip arthroplasty (THA). Statistical analysis was carried out using the R programming language, freely available at https://cran.r-project.org. The probability of maintaining satisfactory quality of life (QoL) at a certain time of observation t (year of observation) was assessed with the Kaplan-Meier method. To compare the likelihood of maintaining a satisfactory QoL level throughout the observation period in several groups (for example, patients of different sexes), the logrank test was used. Results By year 6 of follow-up, the following tendency emerges regarding the age of the patients. The indicators are the best in young patients (up to 44 years old), where the probability of maintaining a satisfactory QoL evaluation was 0.92 (0.84; 0.96). A somewhat lower values were observed in the patients of the middle age group (from 45 to 64 years old) - 0.87 (0.78; 0.92). Excellent and good QoL was found in patients aged 65 and older, 0.83 (0.76; 0.88). Discussion Survival analysis methods have been used for the first time in traumatology and orthopedics. Previous researchers assessed the long-term results of the quality of specialized traumatological and orthopedic care without considering censored observations. Thus, the coverage of the investigated clinical observations averaged 80-85%. Information about 10-15% of cases was excluded from the studies. The proposed method of analysis provides information about all patients. Conclusions Five years following THA, an excellent and good quality of life could be expected in 85 % of patients. Satisfactory and poor levels are observed in 15 % of patients. At 5-year follow-up after THA, the quality of life is worse in older female groups with severe concomitant pathology; however, there are no statistically significant differences. This is a tendency, and requires further study.
Текст научной статьи Оценка динамики качества жизни методами анализа выживаемости у пациентов, перенесших артропластику тазобедренного сустава
Анализ динамики течения послеоперационного периода при эндопротезировании ТБС с целью прогноза отдаленных результатов – одна из основных задач клинических исследований [1, 2]. В целом срок жизни импланта, по данным разных авторов, составляет
10–15 лет, после чего требуется частичная или полная его замена. Обычно событием, которое в данном случае представляет интерес, является присоединение того или иного симптома, ухудшающего общее самочувствие больного, перенесшего ЭТБС, что сказывается как на
функциональных результатах, так и на качестве жизни пациента. Зачастую возникают ситуации, когда спустя некоторое время прекращается связь с пациентом, или недостаточно времени наблюдения, чтобы зарегистрировать интересующий исход. Это, так называемые, цензурированные случаи, время наблюдения которых также должно быть учтено для расчета вероятности наступления интересующего события в течение периода клинического исследования. В практике ортопеда-травматолога такие случаи нередки. В течение всего этого периода наблюдения качество жизни пациента снижается [3–7]. Для обработки сведений цензурированных случаев (когда связь с пациентом утрачена) созданы статистические методы анализа выживаемости [8]. Однако их использование применительно к описанию динамики течения послеоперационного периода в травматологии и ортопедии распространено недостаточно широко.
Цель исследования : на примере анализа динамики качества жизни в послеоперационном периоде в ближайшей и среднесрочной перспективе продемонстрировать решение нескольких вариантов течения послеоперационного периода у пациентов, перенесших эндопротезирование тазобедренного сустава в связи с остеоартритом. Определить прогноз качества жизни в зависимости от возраста больного, половой принадлежности, индекса массы тела, сопутствующей патологии. Сравнить отдаленные результаты артропластики ТБС у пациентов разных групп, построить модель вероятности течения послеоперационного периода в статистической программной среде R.
МАТЕРИАЛЫ И МЕТОДЫ
В клинике травматологии и ортопедии ФГБОУ ВО СЗГМУ им. И.И. Мечникова (далее – клиника) с 2014 по 2018 г. (включительно) первичное тотальное эндопротезирование тазобедренного сустава в связи с остеоартритом перенесли 806 пациентов в возрасте от 19 до 88 лет. Критерии включения: диагноз «Остеоартрит тазобедренного сустава» и хирургическое вмешательство: первичное тотальное эндопротезирование тазобедренного сустава. Критерии исключения – случаи смерти во время операции или сразу после нее. Летальность в раннем послеоперационном периоде составила 0,4 % (3 случая среди 806). Все 803 пациента, перенесшие ЭТБС и выписанные из клиники, включены в исследование. Статистическая обработка данных и создание графики осуществлялись с помощью программного языка R, свободно доступного по адресу [1]. При изучении данных о пациентах, перенесших артропластику ТБС, пользовались первичной медицинской документацией (истории болезни, амбулаторные карты). Эти сведения переносились в базу данных. Для формирования полноценной базы данных был создан промежуточный документ – формализованная карта. Она включала 47 пунктов как ретроспективного, так и проспективного этапов исследования. Для решения задач, представленных в этой статье, набор исходных данных включает записи о пациентах, которые наблюдались в течение 6-ти лет после операции. В наборе данных имеются 3 вида переменных: 1) зависимая переменная «time» – время до появления неудовлетворительной оценки качества жизни или достижения конца наблюдения; 2) переменная статуса цензурирования «status», отражающая статус на момент конца 6-ти летнего наблюдения (0 – неудовлетворительная оценка КЖ не отмечалась или пациент выбыл из исследования, 1 – неудовлет- ворительная оценка КЖ была зарегистрирована в период наблюдения); 3) три объясняющих переменных (в шкалах R: факторные переменные), чье воздействие мы желаем оценить: SEX – пол пациента (мужской «mal», женский «fem», riskASA – сокращенная шкала ASA (2 уровня: «ниже среднего» и «выше среднего»), AGECAT –возраст-ная категория («adult» – от 19 до 44 лет; «m. agged» – от 45 до 64 лет; «aged» – 65 и более лет). При оценке вероятности исчезновения симптома к определенному дню наблюдения использовался непараметрический метод анализа – метод Каплана–Мейера (Kaplan–Meier), для сравнения воздействия факторов на сохранение удовлетворительной оценки качества жизни (КЖ) применялся логранговый тест (logrank test) [1, 9, 10].
Оценка вероятности сохранения удовлетворительной оценки КЖ (или в терминах используемого метода – «выживания») к определенному моменту наблюдения t (году наблюдения) проводилась с помощью метода Каплана– Майера. В ходе этой процедуры определялась функция выживания S(t) – вероятность, что удовлетворительная оценка КЖ будет наблюдаться в момент времени t, и строилась кривая выживания (survival curve), по которой можно прогнозировать вероятность сохранения удовлетворительной оценки КЖ на определенный момент времени [8]. Для сравнения вероятности сохранения удовлетворительной оценки КЖ в течение всего периода наблюдения в нескольких группах (например, у пациентов разного пола) использовался логранговый тест (logrank test) [10].
Исследования были одобрены этическим комитетом СЗГМУ им. И.И. Мечникова и проводились в соответствии с этическими стандартами, изложенными в Хельсинкской декларации. От всех пациентов получено информированное согласие на проведение исследования.
РЕЗУЛЬТАТЫ
Вычислить оценку вероятности наступления интересующего события на любой момент времени наблюдения можно по кривым вероятности выживания или с использованием специальных функций на любой год наблюдения. Например, на начало 6 года наблюдения оценка вероятности сохранения удовлетворительной оценки КЖ с 95 % доверительным интервалом составила 0,863 (0,82; 0,897). На рисунке 1 показана кривая оценки вероятности сохранения удовлетворительной оценки КЖ с 95 % доверительным интервалом.
С целью поиска влияния некоторых параметров на ухудшение качества жизни отдельно проанализированы такие факторы как возраст, половая принадлеж- ность, индекс массы тела, анестезиологический риск как интегральный показатель тяжести сопутствующих заболеваний.
На рисунке 2 отражены кривые риска сохранения отличного и хорошего качества жизни у пациентов, перенесших ЭТБС в зависимости от половой принадлежности.
Как показал результат логрангового теста, тестовая статистика (Z = -0,26916) и уровень значимости p (p-value = 0,7888) указывают на отсутствие статистически значимых различий кривых выживаемости (сохранения) удовлетворительной оценки КЖ между группами пациентов разного пола. Логранговый тест используется только для проверки на статистическую значимость различия и не может дать оценку величины разницы между группами. График на рисунке 2 иллюстрирует различия двух кривых выживаемости (сохранения) удовлетворительной оценки КЖ после операции в зависимости от пола. Как следует из данных, представленных на рисунке, до 5-го года качество жизни как у мужчин, так и у женщин не отличается. Вместе с тем, на пятом, и, особенно, к 6-ому году наблюдения появляется тенденция, свидетельствующая о том, что вероятность сохранения удовлетворительной оценки КЖ пациентов женского пола снижается до 0,84 (0,78; 0,89) в отличие от мужчин – 0,89 (0,84; 0,92).
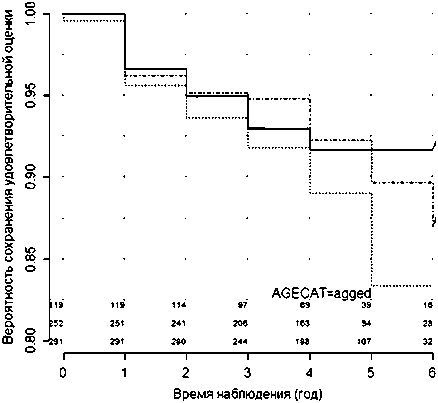
Что касается возраста пациентов (рис. 3), то на 6-й год наблюдения отмечается следующая тенденция: наилучшими результаты являются у пациентов молодого возраста (до 44 лет), вероятность сохранения удовлетворительной оценки составила 0,92 (0,84; 0,96).
Несколько хуже – у больных средней возрастной группы (от 45 до 64 лет включительно) – 0,87 (0,78; 0,92). Отличное и хорошее качество жизни у пациентов в возрасте 65 и более лет – 0,83 (0,76; 0,88).
Логранговый тест указывает на отсутствие статистически значимых различий кривых выживаемости между этими возрастными группами (Хи-квадрат = 2,9184 и уровень значимости p-value = 0,2349). Однако тенденция прослеживается отчетливо, что требует дальнейшего исследования этого вопроса.
Как следует из данных, представленных на рисунке 4, отдаленные результаты артропластики тазобедренного сустава у пациентов с ASA I–II ст. (тяжесть сопутствующей патологии менее выражена) несколько лучше. Вероятность отличного и хорошего качества жизни к исходу 5-го года наблюдения 0,89 (0,81; 0,94). Среди клинических наблюдений с ASA III–IV ст. этот показатель несколько ниже – 0,86 (0,81; 0,89).
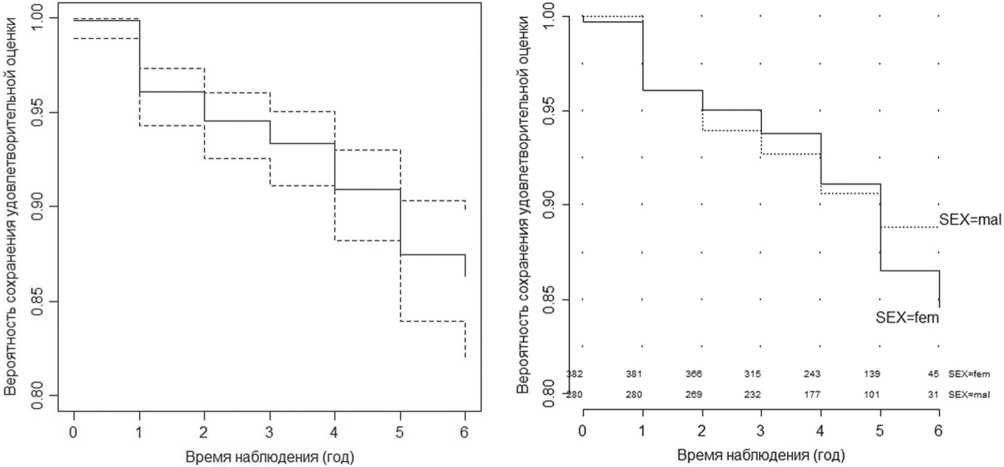
Рис. 1. Кривая изменения оценки риска сохранения отличных и хороших результатов качества жизни с 95 %-ным доверительным интервалом
Рис. 2. Кривая изменения оценки риска сохранения отличных и хороших результатов качества жизни в зависимости от половой принадлежности с 95 %-ным доверительным интервалом (fem – женщины; mal – мужчины)
AGECAT=adult
AGECAT-adult
AGECAT=agged
AGECAT-m egged
Рис. 3. Кривая изменения оценки риска сохранения отличных и хороших результатов качества жизни в зависимости от возраста пациентов с 95 %-ным доверительным интервалом (adult – от 19 до 44 лет; m. agged – от 45 до 64 лет; aged – 65 и более лет)
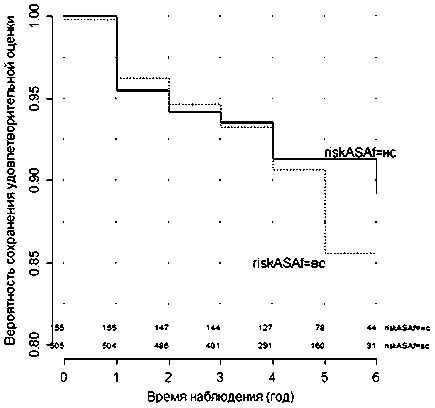
Рис. 4. Кривая изменения оценки риска сохранения отличных и хороших результатов качества жизни в зависимости от риска анестезиологического пособия с 95 %-ным доверительным интервалом (risk ASA f = нс – риск анестезиологического пособия ASA I–II ст.; risk ASA f = вс – риск анестезиологического пособия ASA III–IV ст.)
Логранговый тест указывает на отсутствие ста- эти результаты нельзя признать значимыми с точки тистически значимых различий кривых выживае- зрения статистики. Речь идет о тенденции, что, не-мости между группами пациентов с разными ASA сомненно, требует дальнейшего изучения результа-(Z = 0,94633 и уровень значимости p-value = 0,3435). тов ЭТБС в долгосрочной перспективе – через 10 и Так же, как и во всех предыдущих наблюдениях, 15 лет.
ОБСУЖДЕНИЕ
В большинстве публикаций травматолого-ортопедического профиля оценка достоверности полученных результатов осуществляется с применением статистической обработки данных в пакетах прикладных программ (в основном «STATISTICA 10» и др.) [11-14]. При этом изучается, как правило, соответствие исследуемых параметров показателей закону нормального распределения. В работах приводятся параметрические методы, определяется средняя арифметическая (М) и ошибка средней квадратичной (m). Достоверность количественных нормально распределённых факторов характеризуется критерием Стьюдента (t). Если анализируемые параметры не соответствуют нормальному закону распределения, применяются непараметрические методы: при сравнении исследуемой и контрольной группы по одному показателю – U-критерий Mann-Whitney. При сравнении динамики изменения показателя в опытной и контрольной группах – Wilcoxon matched pairs test. Если сравнению подлежат 3 и более показателей (как и при межгрупповом сравнении) - медианный тест и Kruskal-Wallis test. Однако предлагаемый метод статистического анализа возможен при учете данных обо всех пациентах. Данные о больных, с которыми в какой- то момент времени связь была утрачена, не учитываются.
Способ анализа выживаемости в травматологии и ортопедии применен в отечественной практике впер- вые. Предшествующие исследователи оценивали отдаленные результаты качества оказания специализированной травматолого-ортопедической помощи без учета цензурированных наблюдений [4, 15]. Охват исследуемых клинических наблюдений составлял в среднем 80-85 %. Сведения о 10-15 % случаев из работы исключались в связи с отсутствием возможности оценить отдаленные результаты лечения, т.к. связь с больным прекращалась. Аналогичные сведения, касающиеся пациентов травматолого-ортопедического профиля, приводятся и в зарубежных работах [16–20].
Качество жизни пациента после артропластики тазобедренного сустава определялось как субъективными оценками, так и объективными измерениями и регистрировалось в течение заданного времени наблюдения. В исследовании на примере анализа динамики качества жизни в послеоперационном периоде в ближайшей и среднесрочной перспективе удалось продемонстрировать решение нескольких вариантов течения послеоперационного периода у пациентов, перенесших эндопротезирование тазобедренного сустава в связи с остеоартритом. Определен прогноз качества жизни в зависимости от возраста больного, половой принадлежности, индекса массы тела, сопутствующей патологии.
ВЫВОДЫ
Метод анализа выживаемости для исследования отдаленных результатов лечения представляет собой интерес, прежде всего, в связи с высокой вероятностью утраты связи с пациентом в отдаленные после операции сроки, т.к. позволяет использовать цензурированные наблюдения. Базируясь на представленном примере и интерпретируя полученные результаты в терминах, более понятных практикующим врачам, можно сделать следующие выводы: а) к исходу 5-го года наблюдения пациентов, перенесших эндопротезирование тазобе- дренного сустава в связи с остеоартритом, отличное и хорошее качество жизни можно ожидать в 85 % случаев. Удовлетворительное и неудовлетворительное – у 15 % больных; б) качество жизни через 5 лет после артропластики тазобедренного сустава несколько хуже у пациентов старших возрастных групп женского пола с выраженной сопутствующей патологией, однако эти различия нельзя считать статистически значимыми (р > 0,05). Речь идет о тенденции, что требует дальнейшего изучения проблемы.
Список литературы Оценка динамики качества жизни методами анализа выживаемости у пациентов, перенесших артропластику тазобедренного сустава
- Корнеенков А. А., Фанта И. В., Вяземская Е. Э. Оценка динамики симптомов болезни методами анализа выживаемости // Российская оториноларингология. 2019. Т. 18, № 4. С. 8-14. URL: https://doi.org/10.18692/1810-4800-2019-4-8-14.
- Корнеенков А.А., Фанта И.В. Оценка размера эффекта клинического воздействия в оториноларингологии // Российская оториноларингология. 2020. Т. 19, № 2. С. 42-50. URL: https://doi.org/10.18692/1810-4800-2020-2-42-50.
- Изменение качества жизни пациентов после эндопротезирования тазобедренного сустава на первом этапе реабилитации / Н.А. Горянная, Н.И. Ишекова, В.В. Попов, Е.Г. Бондаренко // Экология человека. 2017. № 1. С. 41-44.
- Голубев Г.Ш., Кабанов В.Н., Голубев В.Г. Оценка отдаленных результатов эндопротезирования тазобедренного сустава, выполненного из разных хирургических доступов // Вестник травматологии и ортопедии им. Н.Н. Приорова. 2008. № 2. С. 48-52.
- Risk factors for surgical site infection following total joint arthroplasty / M.R. Rasouli, C. Restrepo, M.G. Maltenfort, J.J. Purtill, J. Parvizi // J. Bone Joint Surg. Am. 2014. Vol. 96, No 18. Р. e158. DOI: 10.2106/JBJS.M.01363.
- Долгосрочные результаты тотальной артропластики тазобедренного сустава с использованием ацетабулярного компонента RM-classic / B.В. Даниляк, В.В. Ключевский, М.А. Молодов, Е.В. Горюнов, К.В. Марченкова // Травматология и ортопедия России. 2019. Т. 25, № 3. C. 25-33. doi: 10.21823/2311-2905-2019-25-3-25-33.
- Multi-state analysis of hemi- and total hip arthroplasty for hip fractures in the Swedish population - Results from a Swedish national database study of 38,912 patients / Z. Jawad, S. Nemes, E. Bulow, C. Rogmark, P. Cnudde // Injury. 2019. Vol. 50, No 2. P. 272-277. DOI: 10.1016/j. injury.2018.12.022.
- Encyclopedia of Statistical Sciences / S. Kotz, N. Balakrishnan, B.C. Read, B. Vidakovic, editors. 2nd Edition. Wiley-Interscience. 2005. Vol. 6. 680 p. Kaplan E.L. Meier P. Nonparametric Estimation from Incomplete Observations // Journal of American Statistical Association. 1958. Vol. 53. P. 457481. DOI: 10.1080/01621459.1958.10501452.
- Bland J.M., Altman D.G. The logrank test // BMJ. 2004. Vol. 328, No 7447. P. 1073. DOI: 10.1136/bmj.328.7447.1073.
- Does concurrent tibial intramedullary nailing and fibular fixation increase rates of tibial nonunion? A matched cohort study / M. Githens, J. Haller, J. Agel, R. Firoozabadi // J. Orthop. Trauma. 2017. Vol. 31, No 6. P. 316-320. DOI: 10.1097/BOT.0000000000000832.
- Prognostic accuracy of the SOFA Score, SIRS Criteria, and qSOFA Score for in-Hospital Mortality among adults with suspected infection admitted to the intensive care unit / E.P. Raith, A.A. Udy, M. Bailey, S. McGloughlin, C. Maclsaac, R. Bellomo, D.V. Pilcher; Australian and New Zealand Intensive Care Society (ANZICS) Centre for Outcomes and Resource Evaluation (CORE) // JAMA. 2017. Vol. 317, No 3. P. 290-300. DOI: 10.1001/ jama.2016.20328.
- Primary wound closure after open fracture: a prospective cohort study examining nonunion and deep infection/A. Scharfenberger, K. Alabassi, S. Smith, D. Weber, S.K. Dulai, J.W. Bergman, L.A. Beaupre // J. Orthop. Trauma. 2017. Vol. 31, No 3. P. 121-126. DOI: 10.1097/BOT.0000000000000751.
- Association between fixation technique and revision risk in total hip arthroplasty patients younger than 55 years of age. Results from the Nordic Arthroplasty Register Association / A.B. Pedersen, F. Mehnert, L.I. Havelin, O. Furnes, P. Herberts, J. Karrholm, G. Garellick, K. Makela, A. Eskelinen, S. Overgaard // Osteoarthritis Cartilage. 2014. Vol. 22, No 5. P. 659-667. DOI: 10.1016/j.joca.2014.03.005.
- Возможности прогноза местных инфекционных осложнений при металлоостеосинтезе длинных костей конечностей / А.Н. Ткаченко, Л.Б. Гай-ковая, Эхсан-Уль-Хак, А.А. Корнеенков, И.И. Кушнирчук, Д.Ш. Мансуров, А.И. Ермаков // Новости хирургии. 2018. Т. 26, № 6. С. 697-706.
- Rotational acetabular osteotomy for pre- and early osteoarthritis secondary to dysplasia provides durable results at 20 years / Y. Yasunaga, M. Ochi, T. Yamasaki, T. Shoji, S. Izumi // Clin. Orthop. Relat. Res. 2016. Vol. 474, No 10. P. 2145-2153. DOI: 10.1007/s11999-016-4854-8.
- What factors are associated with a surgical site infection after operative treatment of an elbow fracture? / F.M. Claessen, Y. Braun, W.F. van Leeuwen, G.S. Dyer, M.P. van den Bekerom, D. Ring // Clin. Orthop. Relat. Res. 2016. Vol. 474, No 2. P. 562-570. DOI: 10.1007/s11999-015-4523-3.
- ICS classification system of infected osteosynthesis: Long-term results / C.L. Romano, I. Morelli I., D. Romano, E. Meani, L. Drago // Injury. 2018. Vol. 49, No 3. P. 564-569. DOI: 10.1016/j.injury.2018.01.002.
- Hylamer vs conventional polyethylene in primary total hip arthroplasty: a long-term case-control study of wear rates and osteolysis / J.I. Huddleston, A.H. Harris, C.A. Atienza, S.T. Woolson // J. Arthroplasty. 2010. Vol. 25, No 2. P. 203-207. DOI: 10.1016/j.arth.2009.02.006.
- Management of closed diaphyseal humerus fractures in patients with injury severity score >17 / C. Dielwart, L. Harmer, J. Thompson, R. Seymour, M.A. Karunakar // J. Orthop. Trauma. 2017. Vol. 31, No 4. P. 220-224. DOI: 10.1097/BOT.0000000000000768.


