Оценка эффективности лечения пациентов с деформациями стоп на фоне алкогольной полинейропатии
Автор: Гаркави А.В., Лычагин А.В., Дрогин А.Р., Шишова А.А.
Журнал: Кафедра травматологии и ортопедии @jkto
Статья в выпуске: 4 (42), 2020 года.
Бесплатный доступ
В статье авторы предлагают собственную шкалу-опросник для оценки функции голеностопного сустава и стопы, адаптированную для пациентов с алкогольной полинейропатией, в большинстве своём страдающих энцефалопатией. По сравнению с распространённым своим прототипом VAS FA, разработанная авторами анкета (ШГС АПН) намного короче и предусматривает чёткие однозначные ответы. Сравнение результатов анкетирования показали, что новая шкала позволяет получить те же резульаты, однако не вызывает сложностей при ответах на вопросы у пациентов. С учётом невозможности при грубых деформациях стоп полного восстановления их функции, в статье предложена система предоперационного планирования и оценки результата лечения с учётом ожиданий самих пациентов. Для этого введены понятия «желаемый результат», определяемый на основе анкетирования до начала лечения, и «итоговый результат», отражающий соответствие реально достигнутого результата желаемому. Предложенная авторами система оценки позволяет упростить и сделать более наглядной оценку результатов лечения, что подтверждено приведённым в статье клиническим примером.
Стопа, голеностопный сустав, деформации, алкогольная полинейропатия, аппарат илизарова, шкала, малоберцовый нерв
Короткий адрес: https://sciup.org/142229607
IDR: 142229607 | УДК: 617.3 | DOI: 10.17238/issn2226-2016.2020.4.37-42
Evaluation of the effectiveness of treatment of patients with foot deformities on the background of alcoholic polyneuropathy
In the article, the authors propose their own scalea questionnaire for assessing the function of the ankle joint and foot, adapted for patients with alcoholic polyneuropathy, most of them suffering from encephalopathy. In comparison with its common prototype VASHA, the questionnaire developed by the authors (SHGS APN) is much shorter and provides clear, unambiguous answers. A comparison of the survey results showed that the new scale allows you to get the same results, but does not cause difficulties in answering questions from patients.Given the impossibility for gross deformities of the feet full restoration of their function, the paper proposes a system for preoperative planning and assessment of treatment outcome with the expectations of the patients. For this purpose, the concepts of "desired result", determined on the basis of a questionnaire before the start of treatment, and "final result", reflecting the correspondence of the actual achieved result to the desired one, are introduced.The evaluation system proposed by the authors makes it possible to simplify and make a more visual assessment of the results of treatment, which is confirmed by the clinical example provided in the article.
Текст научной статьи Оценка эффективности лечения пациентов с деформациями стоп на фоне алкогольной полинейропатии
Актуальность
Алкогольная полинейропатия (АПН) – тяжёлая патология, при которой нарушаются практически все составляющие нормальной жизни – физическое и психическое здоровье, профессиональная деятельность, материальное благополучие, социальный статус. К сожалению, большинство пациентов с АПН не получают своевременного комплексного обследования и лечения, акцентируя внимание в период начала
-
a E-mail: avgar22@yandex.ru
-
b E-mail: dr.lychagin@mail.ru
-
a E-mail: a.drogin@yandex.ru
-
a E-mail: n_a_s_t_y_a_@list.ru
патологических изменений на борьбе с алкогольной зависимостью [1,2].
Длительная интоксикация этанолом и его продуктами приводит к нарушениям периферической иннервации, и прежде всего – малоберцового нерва. Его повышенная уязвимость связана с небольшой подвижностью (нерв фиксирован в костномышечных каналах голени), несовершенным коллатеральным кровообращением и большой толщиной гиалиновых оболочек
-
[1,3]. В результате поражения нервных структур развивается гипотрофия, а впоследствии – атрофия мышц голени и стопы, приводящая к характерным комплексным деформациям: эк-вино-варусная деформация и экскавация стопы, контрактуры пальцев, инфлексия I пальца и нередко – супинация переднего отдела стопы. Наиболее распространенным и выраженным бывает эквинусный компонент деформации, что в дальнейшем приводит к прогрессированию дегенеративных изменений в голеностопном суставе и суставах стопы с развитием многокомпонентных стойких контрактур в порочном положении [2].
Не получив в силу ряда причин своевременного неврологического и ортопедического лечения, пациенты постепенно практически полностью лишаются возможности самостоятельно передвигаться и вынуждены пользоваться ходунками или инвалидным креслом [4].
Отсутствие возможности передвижения существенно усугубляет нарушения психического и социального статуса пациентов, еще больше снижает их качество жизни. На этой стадии ортопедические нарушения становятся доминирующими, приобретая определяющее влияние практически на все аспекты жизнедеятельности. Соответственно, коррекция таких нарушений становится приоритетной задачей [6].
Сформированные стойкие деформации стоп и контрактуры суставов в порочном положении в сочетании с неврологическим дефицитом определяют бесперспективность попыток консервативного лечения, являясь показанием к хирургическим вмешательствам [5].
Предложено достаточно много методов хирургической коррекции деформаций стоп у пациентов с нейропатией. Это удлинение ахиллова сухожилия, операции на сухожилиях пальцев, подошвенном апоневрозе, остеотомии, артродезирование, применение аппаратов внеочаговой фиксации, а также разнообразные сочетания этих методик [4,5].
Многообразие применяемых способов связано не столько с многовариантностью ортопедических нарушений (они как раз в большинстве своем достаточно предсказуемы), сколько со сложностью планирования и последующей оценки получаемых результатов [6].
Восстановление полной функции стопы при АПН – практически недостижимая задача, учитывая неустранимые неврологические расстройства, в связи с чем еще на стадии планирования операции хирург вынужден приходить к компромиссу, решая две разнонаправленные задачи [7].
С одной стороны, операция должна быть направлена на полное устранение деформации с восстановлением по возможности нормального объема движений в голеностопном суставе и суставах стопы. Однако, с другой стороны, это далеко не всегда достижимо, причем попытки добиться максимальной коррекции влекут за собой существенное увеличение объема, времени и травматичности операции. На фоне дефицита кровоснабжения оперируемого сегмента, характерных для АПН периферических трофических нарушений, стойких ригидных деформаций это может привести (и порой приводит) к ряду тяжелых осложнений, как, например, ишемические некрозы или развитие гнойной инфекции. В результате соотношение ожидаемого ре- зультата и степени операционного риска становится не в пользу пациента: хирургическое вмешательство не только не приводит к достижению положительного эффекта, но и усугубляет ортопедическую патологию [7].
В этой связи особенно важно определить четкий алгоритм принятия решения о балансе максимально допустимого риска операционной травмы и попыток достижения максимально возможной коррекции [6].
Для определения функционального состояния различных отделов опорно-двигательной системы разработаны и широко применяются специальные шкалы-опросники [8]. Есть такие шкалы и для стопы. Однако для такого специфического контингента, как пациенты с АПН, они, на наш взгляд, недостаточно эффективны по следующим позициям:
-
1. Большинство пациентов с АПН страдает алкогольной энцефалопатией различной степени тяжести, и им не всегда доступно заполнение сложных анкет, состоящих из большого количества вопросов. В связи с этим получаемый после анкетирования результат недостаточно точен.
-
2. Анкеты универсальны, они рассчитаны в том числе и на лиц, практически не имеющих ограничений. Поэтому ряд вопросов, содержащихся в этих анкетах, для пациентов с АПН не только не актуален, но порой и не вполне понятен.
-
3. Анкеты оценивают функциональное состояние стопы в сравнении с идеальной функцией (100 %), в то время у пациентов с АПН полное восстановление функции принципиально недостижимо. В результате анкетирование показывает весьма посредственный результат лечения, хотя пациент, который до операции вообще не мог самостоятельно передвигаться, может остаться этим результатом вполне доволен.
Таким образом, целью данной работы явилось создание упрощенной шкалы оценки функции стопы и на этой основе – системы рационального предоперационного планирования в лечении пациентов с деформациями стоп на фоне алкогольной полинейропатии, с учетом специфического статуса этого контингента.
Материал и методы
При решении вопроса о выборе шкалы-прототипа для ее последующей адаптации к особенностям пациентов с АПН, мы изучили наиболее широко распространенные шкалы - такие, например, как American Orthopedics Foot and Ankle Society scale (AOFAS), Manchester-oxford foot questionnaire (MOXFQ), Foot and Ankle Disability Index (FADI), Foot Health Status Questionnaire (FHSQ) и некоторые другие. Однако все они содержат ряд вопросов, некоторые из которых для пациентов с АПН неактуальны, а ответы на некоторые – очевидны, однозначны и не будут меняться после хирургической коррекции деформации стопы.
На наш взгляд, из популярных и часто употребляемых шкал наименее нуждается в адаптации шкала Visual Analogue Scale Foot and Ankle (VAS FA), которую мы и взяли за основу.
Шкала VAS FA в оригинале содержит 20 вопросов. При адаптации анкеты к тестированию пациентов с АПН мы исключили вопросы, связанные, например, с вождением автомобиля, занятиями спортом, выбором обуви, снижением чувствительности и ощущением слабости в конечностях. Кроме того, вопросы были переформулированы таким образом, чтобы можно было дать на них однозначный ответ «да-нет».
Осталось 12 вопросов:
-
1. Мешают ли проблемы со стопой при ходьбе?
-
2. Трудно ли ходить по неровной поверхности?
-
3. Трудно ли ходить по лестнице?
-
4. Трудно ли стоять на месте?
-
5. Трудно ли стоять на одной ноге?
-
6. Есть ли ограничения при движении в голеностопном су-ставе/стопе?
-
7. Есть ли боль в состоянии покоя?
-
8. Есть ли боль при ходьбе (нагрузке на ногу)?
-
9. Есть ли мозоли на стопе?
-
10. Ограничивают ли стопы передвижение по дому?
-
11. Препятствуют ли проблемы со стопой выходить из дома?
-
12. Нуждаетесь ли вы в посторонней помощи при самообслуживании из-за проблем с ходьбой?
Эту шкалу мы назвали «Шкала голеностопного сустава и стопы при алкогольной полинейропатии» (ШГС АПН). Ответ на каждый вопрос VAS FA предлагает оценивать из 10 баллов. Для пациентов с алкогольной энцефалопатией возможность выбора 10 вариантов ответа на один вопрос может представлять повышенную сложность, в связи с чем в ШГС АПН предлагается только 3 варианта ответа: «нет» (2 балла), «не очень», «умеренно» или «не знаю» («затрудняюсь ответить») – 1 балл, и «да» -0 баллов.
Таким образом, максимальное количество баллов по нашей шкале может составить 24, что будет свидетельствовать об идеально хорошем результате. Уменьшение суммы баллов означает ухудшение результата.
Клинические наблюдения позволили установить оценочные диапазоны, в рамках которых могут быть интерпретированы полученные суммы баллов. Таких диапазонов 5:
22-24 балла – «отлично» - функция в полном объеме, ограничений для активной жизни нет;
15-21 балл – «хорошо» - функция почти в полном объеме, ограничения для активной жизни умеренные, однако пациенту приходится считаться с этими ограничениями;
9-14 баллов – «удовлетворительно» функция ограничена, однако пациент в состоянии жить и обслуживать себя самостоятельно, преодолевая ряд проблем, порой – с трудом;
3-8 баллов – «неудовлетворительно» - функция существенно ограничена, пациент передвигается с трудом, испытывает постоянные боли, нуждается в активном лечении;
0-2 балла – «катастрофично» - функция практически отсутствует, пациент не в состоянии передвигаться самостоятельно, требует постороннего ухода.
Оценка результатов лечения и их обсуждение
Используя в качестве контрольного теста ШГС АПН, мы провели анкетирование 9 пациентов с деформациями стоп на фоне АПН: 6 женщин и 3 мужчины среднего возраста 46,4 ± 9,2 лет с давностью анамнеза затруднений в ходьбе из-за деформации стоп от 3 до 7 лет.
Вначале сравнили показатели шкалы VAS FA с показателями разработанной нами шкалы ШГС АПН, полученные при анкетировании перед началом лечения и после его завершения. Полученные баллы оценивали, переводя их в проценты, которые набранная сумма составила от отличного результата (по шкале VAS FA – это 100 баллов, по шкале ШГС АПН – 24 балла) (Рис.1).
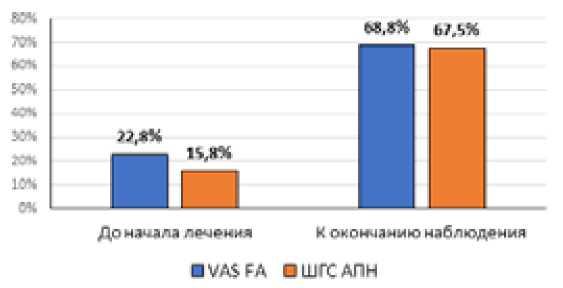
Рис. 1. Сравнение средних показателей по шкалам-опросникам (пояснения в тексте).
Сравнение показателей двух шкал у одних и тех же пациентов показало, что, хотя ШГС АПН в несколько большей степени отражает негативные изменения исследуемой функции, различия в полученных результатах анкетирования незначительны, и обе шкалы позволили дать фактически одинаковую оценку. Вместе с тем, ШГС АПН менее объемна и на нее проще отвечать. Преимущество в затратах времени на заполнение этой анкеты выражается в нескольких минутах и не имеет значения, однако важно, что при анкетировании с применением ШГС АПН у пациентов не возникло никаких сложностей при ответах на вопросы, а при заполнении VAS FA затруднения возникли у 6 пациентов из 9 (66,7 %), что не могло не повлиять на точность ответов и их соответствие реальным ощущениям.
Кроме модифицированной шкалы, мы применили в оценке результатов лечения показатель соответствия достигнутого результата ожиданиям пациентов. При первичном обращении в клинику пациенты давали ответы на вопросы шкалы дважды, отражая в своих ответах при первом заполнении анкеты свои ощущения на момент визита («начальный результат» - НР), и при втором ее заполнении – давая ответы, соответствующие тому результату, который они сочли бы для себя отличным или хорошим к моменту окончания лечения («Желаемый результат» - ЖР).
В большинстве случаев пациенты, длительное время лишенные возможности нормально самостоятельно передвигаться, не выражали желания полностью восстановить нарушенную функцию – им достаточно было хотя бы обрести возможность самообслуживания. В связи с этим все ответы по сумме набранных баллов расположились в оценочном диапазоне от 15 до 21 балла («хорошо»).
Определение желаемого результата (ЖР) позволило планировать хирургическое вмешательство с учетом ожиданий пациентов. В тех случаях, когда попытки полной коррекции имеющихся деформаций стоп были сопряжены с повышенным риском интра- и постоперационных осложнений (трофические нарушения, ригидные множественные деформации), а пациент имел минимальные претензии на восстановление функции, план операции пересматривали в сторону снижения объема предстоящего вмешательства.
После окончания лечения пациенты вновь заполняли анкету, определяя сумму баллов, характеризующую «достигнутый результат» (ДР) (Рис.2).
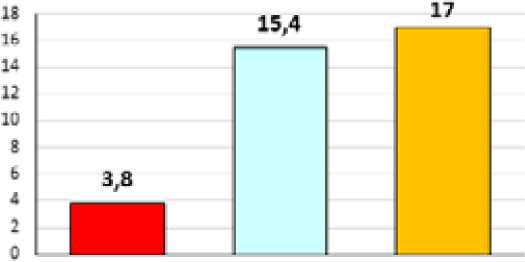
H Р (мЦаЛьный ЖР |™елЗ ум ы н ДР Tyui i v 1 мугый результат) результату) результат}
Рис.. 2. Средние показатели по шкале ШГС АПН (в баллах).
Сравнение достигнутого результата (ДР) и желаемого результата (ЖР) демонстрировало оправданность ожиданий пациента. Этот показатель получил название «итоговый результат» (ИР), и его вычисляли по формуле:
ИР = ДР : ЖР х 100 %
Таким образом, ИР показывал, на сколько % в баллах по оценочной шкале достигнутый результат превзошел или, наоборот, не оправдал ожиданий пациента. В соответствии с этим, ИР свыше 105 % считали отличным, превысившим ожидания пациента; в диапазоне от 95 % до 105 % - хорошим, оправдавшим ожидания, а ниже 95 % - неудовлетворительным, не оправдавшим ожидания. Такая оценка в определенной степени субъективна, так как ожидания пациентов могут быть явно завышенными и объективно недостижимыми (в наших наблюдениях отмечен только один такой случай), однако она достаточно точно отражает удовлетворенность пациентом результатами проведенного лечения.
У наших пациентов среднее значение ЖР было меньше (а, значит, хуже), чем средний показатель ДР, на 1,6 балла, и средний показатель ИР вычислили по формуле: ИР = 17,0 (ДР) : 15,4 (ЖР) х 100 % = 110 %.
Это означает, что результаты лечения превзошли ожидания пациентов на 10 %, и, несмотря на то, что по набранным баллам они расположены в оценочном диапазоне «хорошо», ожидания пациентов не только оправдались, но оказались превышены, что субъективно позволяет оценить достигнутые результаты как отличные.
Конкретной иллюстрацией применения вышеизложенной методики может служить клинический пример.
Пациент А . 50 лет. Диагноз эквинополоварусная деформация стоп. Сгибательные контрактуры пальцев стоп. Токсическая полинейропатия.
Поступил в апреле 2019 г. Передвигался при помощи инвалидного кресла. Страдает хроническим алкоголизмом в течение 10 лет. Деформацию стоп с затруднением ходьбы начал отмечать около 3 лет назад, но по этому поводу за медицинской помощью не обращался. В настоящее время после прохождения нескольких курсов лечения у нарколога алкоголь не употребляет, однако деформации стоп прогрессировали, и в связи с этим в данный момент пациент с трудом передвигается только по своей квартире. Отмечаются стойкие контрактуры в положении подошвенного сгибания стоп: левой до 165°, правой до 120° (Рис.3).
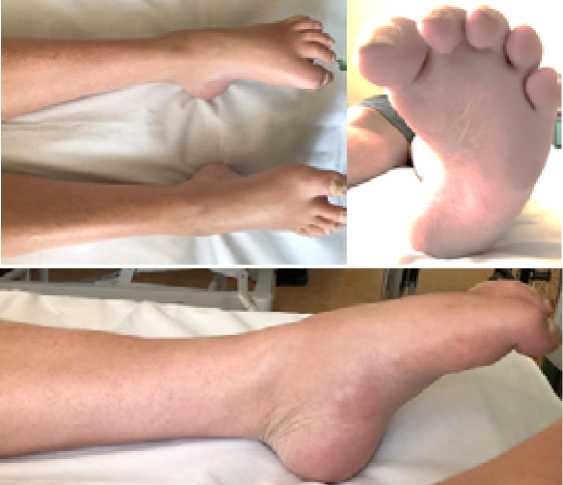
Рис. 3. Пациент А. – внешний вид стоп до операции.
Тестирование по ШГС АПН: НР = 3 балла («неудовлетворительно»), ЖР = 16 баллов (нижняя граница оценочного диапазона «хорошо»). Пациент стремиться лишь вновь обрести возможность относительно свободного самообслуживания и уменьшить боль в покое и при ходьбе.
Первым этапом было выполнена реконструктивная операция на левой стопе:
-
- удлинение ахиллова сухожилия на 12 см
-
- удлинение сухожилия m. abductor hallucis
-
- подкожная апоневротомия в 4 точках.
Стопа выведена на операционном столе до положения тыльного. сгибания 130° и фиксирована аппаратом Илизарова (Рис.4).
В послеоперационном периоде проводили антибактериальную, противовоспалительную, сосудистую, гастропротектор-ную терапию; перевязки.
В течение 4 недель проводили дальнейшую коррекцию в аппарате с выведением стопы из эквинусного положения. После достижения гиперкоррекции до 80° аппарат был переведен в режим фиксации. Спицы, фиксирующие пальцы стопы, удалены на 5 неделе, начаты разработка движений и массаж. Общий срок аппаратного лечения составил 10 недель. После демонтажа аппарата пациенту рекомендовано ношение ортеза в течение 4 недель. В итоге левая стопа в среднефизиологическом положении, опороспособность левой нижней конечности полностью восстановлена (Рис.5).
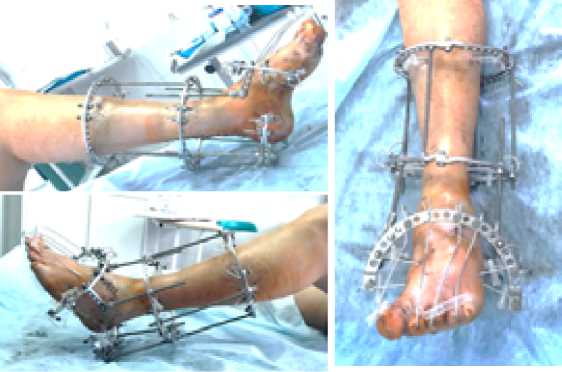
Рис. 4. Пациент А. Окончание операции – фиксация достигнутого положения левой стопы аппаратом Илизарова.
Вторым этапом выполнена операция на правой стопе с выведением ее до положения тыльного сгибания 110° на операционном столе и фиксацией аппаратом Илизарова (Рис.6).
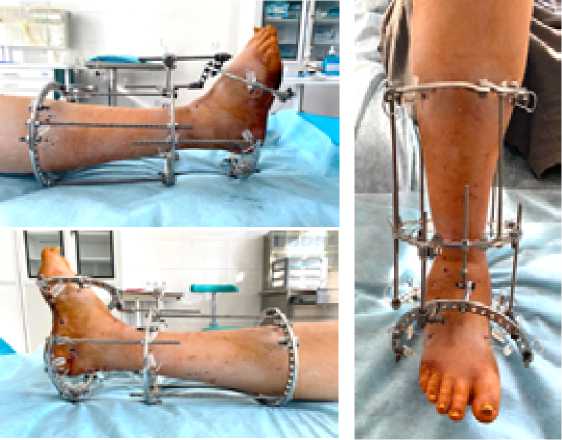
Рис. 6. Пациент А. Окончание операции – фиксация достигнутого положения левой стопы аппаратом Илизарова.
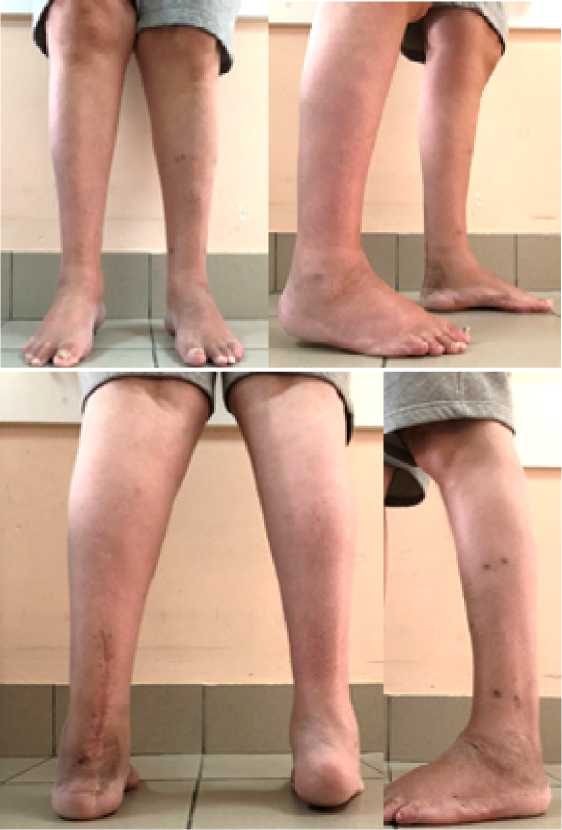
Рис. .5. Пациент А. Положение левой стопы после демонтажа аппарата.
В последующие 4 недели в результате проведения этапной коррекции в аппарате было достигнуто положение гиперкоррекции до 80°. Аппарат демонтирован через 10 недель.
В настоящее время пациент имеет полностью опороспособные обе нижние конечности, передвигается самостоятельно с использованием трости.

По данным анкетирования ДР = 17 баллов, что соответствует оценке «хорошо». Однако при расчете итогового результата (ИР) получили:
ИР = 17 (ДР): 16 (ЖР) х 100 % = 106 %
Таким образом, ожидания пациента были превзойдены на 6 %, что можно считать отличным результатом. Сам пациент полностью доволен результатом.
Выводы
-
1. Используемые для анкетирования пациентов с АПН шкалы-опросники должны быть максимально простыми и предусматривать однозначные конкретные ответы.
-
2. Большинство пациентов с деформациями стоп на фоне АПН при грубых ограничениях возможности самостоятельного
-
3. Пожелания пациента должны быть до операции определены с помощью шкалы-опросника и учитываться как при проведении предоперационного планирования, так и в ходе операции. При невысоких претензиях пациентов на восстановление функции стопы допустимо ограничить объем хирургического вмешательства с целью избежать высокого риска осложнений.
-
4. Выраженные комплексные деформации стоп у пациентов с АПН не позволяют полностью восстановить нарушенную функцию даже после хирургического вмешательства, в связи с чем целесообразно оценивать конечный результат лечения в сравнении с ожиданиями пациента, зафиксированными при первом визите, с помощью анкетирования по разработанной нами методике.
передвижения готовы удовлетвориться возможностью самообслуживания, не претендуя на полное восстановление функции.
Финансирование: исследование не имело спонсорской поддержки
Funding: the study had no sponsorship
Список литературы Оценка эффективности лечения пациентов с деформациями стоп на фоне алкогольной полинейропатии
- Азимова Ю.Э., Ищенко К.А., Рачин А.П. Диагностика и лечение неврологических осложнений алкоголизма: «Новое вино в старых бокалах». Поликлиника. 2016;1(1):50-6.
- Azimova Yu.E., Ishchenko K.A., Rachin A.P. Diagnostika i lechenie nevrologicheskikh oslozhnenii alkogolizma: «Novoe vino v starykh bokalakh». Poliklinika. 2016;1(1):50-6 In Russ
- Курушина О.В., Барулин А.Е., Черноволенко Е.П. Алкогольная полинейропатия: пути диагностики и терапии. Медицинский совет. Заболевание периферической НС 2019; 1: 58-63.
- Kurushina O.V., Barulin A.E., Chernovolenko E.P. Alkogol’naya polineĭropatiya: puti diagnostiki i terapii. Meditsinskii sovet. Zabolevanie perifericheskoi NS 2019; 1: 58-63 In Russ
- Bahtiyarca Z.T.; Karaahmet Ö.Z.; Panpallı Ateş M.; Kıraç Ünal Z.K.;Çakcı F.A.; Turk J. Acute bilateral foot drop in a chronic alcoholic patient. Phys Med Rehabil. 2018 Dec 21;65(1):87-92. DOI: 10.5606/tftrd.2019.2244
- De Logu F., Li Puma S., Landini L., Portelli F., Innocenti A., de Araujo D.S.M., Janal M.N.; Patacchini R.; Bunnett N.W.; Geppetti P.; Nassini R. Schwann cells expressing nociceptive channel TRPA1 orchestrate ethanolevoked neuropathic pain in mice. J Clin Invest. 2019 Dec 2;129(12):5424-5441. 10.1172/ JCI128022. DOI: 10.1172/JCI128022
- Fouarge E.; Maquet P. Rev Med Liege. Neurological consequences of alcoholism 2019 May 74(5-6):310-313
- Laurá M.; Singh D.; Ramdharry G.., Morrow J.; Skorupinska M.; Pareyson D. Prevalence and orthopedic management of foot and ankle deformities in Charcot-Marie-Tooth disease. Muscle & Nerve, 2017. 57(2), 255-259. DOI: 10.1002/mus.25724
- Subik M., Shearer M., Saleh A.M., LaPorta G.A. The Gradual and Acute Correction of Equinus Using External Fixation. Clin Podiatr Med Surg. 2018 Oct;35(4):481-496 DOI: 10.1016/j.cpm.2018.05.007
- Ruple S. Laughlin MD; Rebecca L. Johnson MD; Christopher M. Burkle, MD, JD; and Nathan P. Staff, MD, PhD. Postsurgical Neuropathy: A Descriptive Review. Mayo Clin Proc. 2020;95(2):355-369 DOI: 10.1016/j.mayocp.2019.05.038


