Оценка эффективности реабилитации больных, перенесших острое нарушение мозгового кровообращения, по данным госпитального регистра
Автор: Кощеева Л.А., Жукова Д.Л., Березина Е.Л., Пономарева М.В., Николаева А.Р., Малкова А.А.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 2 (50), 2021 года.
Бесплатный доступ
Широкая распространенность острых нарушений мозгового кровообращения (ОНМК) по всему миру (до 30 миллионов ежегодно), высокая инвалидизация привлекают пристальное внимание врачей к системе оказания помощи больным с инсультами. Большое значение в ней отводится реабилитации, основной задачей которой является восстановление нарушенных функций организма и возвращение пациентов к полноценной жизни. Наилучшим способом организации реабилитации считается комплексный подход с формированием мультидисциплинарной команды врачей. Также важное значение имеет индивидуальный подход к каждому пациенту: его возраст, история заболевания, социальный статус, отношения с семьей, образ жизни. Врачами проводятся реабилитационные мероприятия по восстановлению двигательных, социально-бытовых и психоэмоциональных функций пациента. Результаты реабилитации и восстановления здоровья людей, перенесших инсульт, зависят от многих факторов, но в немалой степени от благоприятного настроя и настойчивого желания самих пациентов вернуть здоровье. Целью исследования было по результатам изучения историй болезни пациентов с ишемическим и геморрагическим инсультом неврологического отделения на базе БУЗ УР Первой республиканской клинической больницы МЗ УР оценить эффективность реабилитации больных, перенёсших ОНМК.
Ишемический инсульт, геморрагический инсульт, реабилитация, шкала рэнкин, индекс мобильности ривермид, шкала реабилитационной маршрутизации
Короткий адрес: https://sciup.org/143176797
IDR: 143176797 | УДК: 616.831-005.1-08 | DOI: 10.20340/vmi-rvz.2021.2.CLIN.4
Assessment rehabilitation efficiency of patients after acute disorder of cerebral circulation, according to the hospital register
The widespread prevalence of acute cerebrovascular accidents (ACVA) around the world (up to 30 million annually), high disability draw close attention of doctors to the system of care for patients with strokes. Rehabilitation is of great importance in it, the main task of which is to restore impaired body functions and return patients to a full life. The best way to organize rehabilitation is considered to be an integrated approach with the formation of a multidisciplinary team of doctors. An individual approach to each patient is also important: his age, medical history, social status, relationships with family, lifestyle. Doctors carry out rehabilitation measures to restore the patient's motor, social, household and psychoemotional functions. The results of rehabilitation and restoration of health of people who have suffered a stroke depend on many factors, but to a large extent on a favorable attitude and the persistent desire of the patients themselves to return to health. The aim of the study was, based on the results of studying the case histories of patients with ischemic and hemorrhagic stroke of the neurological department on the basis of the BUZ UR of the First Republican Clinical Hospital of the Ministry of Health of the UR, to assess the effectiveness of rehabilitation of patients who underwent stroke.
Текст научной статьи Оценка эффективности реабилитации больных, перенесших острое нарушение мозгового кровообращения, по данным госпитального регистра
Cite as: Koscheeva L.A., Zhukova D.L., Berezina E.L., Ponomareva M.V., Nikolaeva A.R., Malkova A.A. Assessment rehabilitation efficiency of patients after acute disorder of cerebral circulation, according to the hospital register. Bulletin of the Medical Institute Reaviz. Rehabilitation, Doctor and Health. 2021;2(50):62-70.
По результатам систематического обзора (A quantitative systematic review of domain-specific cognitive impairment in lacunar stroke. Jodi D. Edwards, MA, Claudia Jacova, PhD, Amir A. Sepehry, MSc, Brandy Pratt, BKin, and Oscar R. Benavente, MD, FRCP(C)) существует профиль когнитивных нарушений после лакунарного ишемического инсульта, который включает в себя несколько областей: скорость обработки информации, внима-ние/рабочую память, исполнительную функцию, язык, память и зрительнопространственную обработку.
Следует учесть данные другого систематического обзора (Early Rehabilitation After Stroke: a Narrative Review, Elisheva R. Coleman, Rohitha Moudgal, Kathryn Lang, Hyacinth I. Hyacinth, Oluwole O. Awosika, Brett M. Kissela, and Wuwei Feng), по которым оптимальные сроки начала реабилитации после инсульта до сих пор неизвестны. Существует все больше свидетельств того, что реабилитация в течение первых 24-х часов, особенно интенсивная реабилитация, потенциально вредна, необходимо с осторожностью проводить дальнейшие мероприятия интенсивной реабилитации в течение этого периода. После 24-х часов реабилитация различных типов является безопасной, но существует четко определенное «пластиковое окно», во время которого поврежденный мозг особенно подготавливается к реабилитационному вмешательству, остается неуловимым. Наилучшие результаты в раннем временном окне наблюдались в верхней конечности [1–5].
При разработке программы реабилитации лечащим врачом подбирается оптимальное сочетание традиционных методов восстановительного лечения и уникальных методик достижения современной медицины. Восстановительный комплекс направлен на двигательную, адаптационнобытовую и психоэмоциональную (речевую и когнитивную) реабилитацию.
Индивидуальный подход к реабилитации – это наиболее эффективный и безопасный способ дать человеку шанс вернуться к активной и полноценной жизни.
Важный этап на пути восстановления полноценной жизни таких пациентов – это направление на плановую реабилитацию в специализированные реабилитационные центры. Важно заметить, что в городе Ижевске преобладают частные реабилитационные центры. Таким образом, важной проблемой в реабилитации пациентов является отсутствие бюджетных реабилитационных центров в Удмуртской Республике для восстановления после инсульта.
Цель исследования: по результатам изучения за три месяца историй болезни пациентов с инсультом оценить эффективность реабилитации пациентов, перенёсших ОНМК.
Материалы: популяционный регистр, сплошная выборка пациентов за три месяца на базе БУЗ УР Первая республиканская клиническая больница МЗ УР.
Проведён ретроспективный анализ за 3 месяца (июнь, июль, август) 2020 года историй болезни 125 пациентов неврологического отделения Первой Республиканской клинической больницы города Ижевска с диагнозом острое нарушение мозгового кровообращения (ОНМК), из них мужчин – 56,8 % (71 чел.), женщин – 43,2 % (54 чел.).
Количество пациентов, перенесших ишемический инсульт составило 94,4 % (118 чел.). Среди них мужчин – 57,6 % (68 чел.), женщин – 42,4 % (50 чел.). С диагнозом геморрагический инсульт были выписаны 5,6 % (7 чел.). Женщин среди них было больше – 57,1 % (4 чел.), мужчин – 42,9 % (3 чел.).
Средний возраст пациентов составил от 56 лет до 67 лет. Основываясь на этих данных, можно сказать, что острыми нарушениями мозгового кровообращения чаще страдают пациенты пожилого возраста.
Все пациенты обследованы в соответствии с требованиями клинических протоколов, были проведены следующие диагностические процедуры: компьютерная томография головного мозга, магнитнорезонансная томография головного мозга, дуплексное сканирование брахиоцефальных артерий с цветным допплеровским картированием кровотока, полный анализ крови, биохимический анализ крови, полный анализ мочи, коагулограмма, электрокардиография, эхокардиография, рентгенография органов грудной клетки, холтеровское мониторирование, офтальмоскопия, тестирование когнитивных функций. Пациенты получали консультации кардиолога, офтальмолога, терапевта и других врачей. Все пациенты получали фармакотерапию в соответствии с клиническими рекомендациями.
Для анализа реабилитационных мероприятий после перенесенного ОНМК использовались заключения врачей-неврологов, определявших степень нарушения функции центральной нервной системы, где был выставлен балл по трем рейтингам: шкала Рэнкин (ШР), индекс мобильности Ривермид, шкала реабилитаци- онной маршрутиации (ШРМ). Далее был проведен анализ рейтингов у пациентов и получены статистические данные. Следующим шагом в нашем исследовании является тщательная выборка пациентов, остро нуждающихся в восстановлении постинсультных когнитивных расстройств.
Шкала Рэнкин
Оценку зависимости в повседневной жизненной активности с учетом тяжести двигательных нарушений и степень инвалидизации пациентов провели с помощью модифицированной ШР.
Первая степень предполагает отсутствие признаков инвалидности, пациент способен выполнять все действия по уходу за собой без посторонней помощи. Однако это не исключает наличия у него мышечной слабости, сенсорных расстройств, нарушений речи или других неврологических функций. Эти нарушения выражены в незначительной степени и не приводят к ограничению деятельности.
Вторая степень инвалидизации по Рэнкину говорит о наличии легких признаков инвалидности, но пациент способен самостоятельно позаботиться о себе без посторонней помощи. Например, он не может вернуться к своей прежней работе, но способен обслуживать себя без постороннего надзора.
При третьей степени умеренных признаков инвалидности пациент нуждается в некоторой посторонней помощи при одевании, гигиеническом уходе за собой; он не способен ясно читать или свободно общаться с окружающими. Пациент может пользоваться ортопедическими приспособлениями или тросточкой.
Четвертая степень подразумевает наличие выраженных признаков инвалидности. Пациент не может самостоятельно ходить и заботиться о себе, он нуждается в круглосуточном наблюдении и ежедневной посторонней помощи. При этом он способен самостоятельно или с минимальной помощью извне выполнить какую-то часть мероприятий по уходу за собой.
Пятая степень – сильно выраженные признаки инвалидности. Пациент прикован к постели, неопрятен, нуждается в постоянном уходе и наблюдении [5–10].
В структуре пациентов, потенциально зависимых от помощи со стороны, значительно преобладали с лёгким и умеренным (2 и 3 балла по модицифированной ШР) – 24,1 % и 22,4 % и выраженным нарушением жизнедеятельности (4–5 баллов по мо-дицифированной ШР) – 28,4 %; реже с отсутствием нарушений жизнедеятельности (1 балл) – 19,8 %. У остальных пациентов (5,3 %) заболевание протекало бессимптомно.
Наиболее частой оценкой по ШР у всех пациентов было 2 и 3 балла, что характеризуется наличием легких признаков инвалидности: пациент в состоянии ухаживать за собой без помощи со стороны (2 балла); способен ходить без посторонней помощи, но нуждается в оказании помощи при выполнении таких повседневных навыков как одевание, умывание или приём пищи (3 балла). Этот вариант встречался почти у половины пациентов (58 человек): у 30 пациентов – 2 балла по шкале, у 28 – 3 балла по шкале. 25 человек имели оценку
-
1 балл, т.е. пациенты в состоянии выполнять без помощи со стороны все действия по уходу за собой (рис. 1). Однако это не исключает у больного наличия мышечной слабости, расстройств чувствительности, нарушений речи или других неврологических функций. Данные нарушения выражены в незначительной степени и не приводят к ограничению активности.
Оценка 4 балла встречалась у 22 пациентов, данные пациенты не могли передвигаться и осуществлять физиологические потребности без посторонней помощи. Оценка 5 баллов встречалась у 13 пациентов, такие люди прикованы к постели, неопрятны и нуждаются в постоянном уходе и наблюдении. У 7 пациентов заболевание протекало бессимптомно.
По данным нашего исследования выяснилось, что мужчины и женщины имеют в равной степени оценки по ШР в 2, 3 и 4 балла:
-
2 балла: 15 мужчин и 15 женщин, у всех был ишемический инсульт;
-
3 балла: 14 мужчин и 14 женщин, у 96,5 % (27 чел.) был ишемический инсульт, у 3,5 % (1 чел.) – геморрагический;
-
4 балла: 11 мужчин и 11 женщин, у всех был ишемический инсульт.
Структура больных по модифицированной ШР
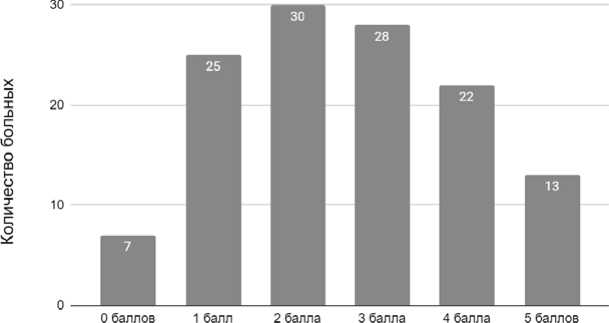
Рис. 1. Структура пациентов по модифицированной ШР
Fig. 1. The structure of patients according to the modified SR
Бессимптомно протекала болезнь (0 баллов по ШР) у 2 женщин (33 %) и 4 мужчин (67 %), у всех данных пациентов был ишемический инсульт. Оценку в 1 балл получили преимущественно мужчины – 23 человека (92 %), женщин – 2 человека (8 %), у данных пациентов также был ишемический инсульт. Сильно выраженные признаки инвалидности отмечались только у 13 женщин (100 %) с ишемическим инсультом.
Учитывая связь оценки по ШР и возможностей пациента, она может быть использована как основной показатель для определения показаний для реабилитации на II и III этапах реабилитации.
Таким образом, во II и III этапах реабилитации нуждается половина пациентов (63 чел. – 50,4 %). Важно отметить у данных пациентов такие наиболее часто встречаемые сопутствующие заболевания как гипертоническая болезнь 3 ст., атеросклероз, ХОБЛ, ИБС, ХСН, сахарный диабет, пневмония, плеврит экссудативный.
Индекс Ривермид
Индекс Ривермид предназначен для клинической оценки мобильности пациента. Шкала относится к простым, легко осуществимым тестам, измеряющим не только ходьбу, но и подвижность пациен-та.Значение индекса мобильности Ривермид соответствует баллу, присвоенному вопросом, на который врач может дать положительный ответ в отношении пациента. Больному задают 15 вопросов и проводят исследование. Значение индекса составляет от 0 (невозможность выполнения произвольных движений самостоятельно) до 15 (возможность пробежать 10 метров) [11–15].
Основные критерии:
-
• 0–1 – пациент обездвижен, остается на стационарном лечении или ему необходим уход сиделки на дому. В исследовании 14 человек имеют данный рейтинг: 9 женщин и 5 мужчин. У 92,8 % (13 пациентов) был ишемический инсульт, у 7,2 % (1 пациент) геморрагический инсульт.
-
• 1–3 – реабилитацию проводят в стационарах поликлиник по месту прописки или областных центрах. 22 пациента имеют от 1 до 3 баллов: 15 женщин и 7 мужчин. Ишемический инсульт был у 63,6 % (14 пациентов) и геморрагический у 36,4 % (8 пациентов).
-
• 4–7 – требуется амбулаторнополиклиническая поддержка с продолжением реабилитации в местных стационарах. Данное количество баллов имеют 29 пациентов: 21 женщина и 8 мужчин. У 86,2 % (25 пациентов) – ишемический, у 13,8 % (4 пациента) – геморрагический инсульт.
-
• при оценке 8 и выше пациенты проходят реабилитацию в поликлинике амбулаторно. Баллы от 8 до 15 имеют 60 человек: 25 женщин и 35 мужчин. Из них у 91,6 % (55 пациентов) – ишемический инсульт, а у 8,4 % (5 пациентов) – геморрагический.
Существуют ограничения индекса мобильности Ривермид:
-
- Не учитывает степень мобильности, которую пациент может получить с помощью вспомогательных устройств, изменения обстановки в помещении.
-
- Шкала не использует метод масштабирования (т.е. нельзя применить исключительно ко всем пациентам). Например, при ампутации нижних конечностей, нижнем парапарезе, либо монопарезе, а также при гемипареза.
Индекс мобильности Ривермид позволяет определить функциональный вред, связанный с подвижностью. Он измеряет способность пациента перемещать собственное тело. Индекс не касается того, как больной перемещается в инвалидном кресле.
Количество пациентов с оценкой по шкале Ривермид от 0 до 1 баллов – 14 (11,2 % исследуемых пациентов); от 1 до 3 баллов – 22 пациента (17,6 %); от 4 до 7 баллов – 29 пациентов (23,2 %); от 8 до 15 баллов – 60 пциентов (48 %) (рис. 2).
Пациенты, набравшие более 8 баллов в опросе, нуждаются в III этапе реабилитации (60 чел. – 48 %). Пациенты, набравшие в результате опроса менее 8 баллов, не подлежат направлению на реабилитацию.
Шкала реабилитационной маршрутизации
Шкала реабилитационной маршрутизации (ШРМ) предназначена для определения индивидуальной программы реабилитации пациентов, а именно этапа реабилитации и уровня лечебно-профилактического учреждения для восстановления нарушенных функций. По уровню нарушения функции, структуры, ограничения активности и участия (жизнедеятельности) пациента ставится балл, который определяет дальнейшее движение пациента [16–19].
Основные критерии следующие (рис. 3):
0–1 балла отсутствуют медицинские показания для продолжения медицинской реабилитации.
В нашем исследовании 33 человека имеют данный рейтинг и составляют 26,40 % исследуемых пациентов. Из них мужчин – 66,67 %, женщин – 33,33 %. У всех пациентов диагностирован ишемический инсульт: 36,36 % – кардиоэмболический вариант, 33,34 % – неизвестной этиологии, 27,27 % – атеротромботический вариант, и только 3,03 % другой этиологии (тромбофилия).
Индекс мобильности Ривермид
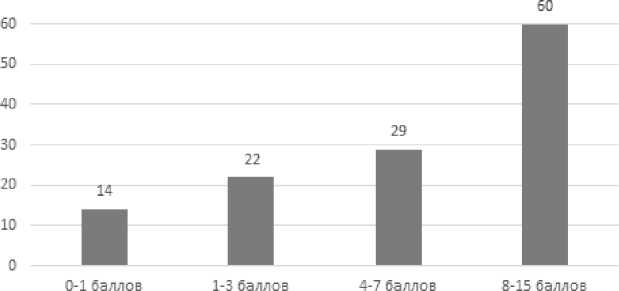
Рис. 2. Распределение пациентов по индексу Ривермид
Fig. 2. Distribution of patients according to the Rivermead index
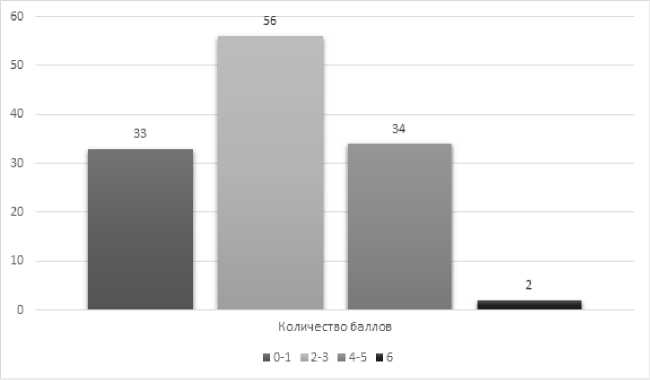
Рис. 3. Распределение пациентов по шкале реабилитационной маршрутизации
Fig. 3. Distribution of patients on the scale of rehabilitation routing
Пациенты с 2–3 баллами направляются на III этап медицинской реабилитации, которая проводится в рамках оказания первичной специализированной медикосанитарной помощи при лечении на дому или при посещении дневного стационара, в медицинские организации 1–4-го уровней.
56 человек набрали такое количество баллов – это 44,80 % исследуемых пациентов. Мужчины составили 45,10 %, женщины – 54,90 %. У 5,36 % пациентов был геморрагический инсульт, у остальных 94,64 % – ишемический. На долю кардиоэмболического варианта приходилось 35,71 %, на долю атеротромботического варианта – 10,71 %, лакунарный вариант составил 8,93 %, ишемический инсульт неизвестной этиологии является наиболее распространенным – 44,65 % от общего количества.
Пациенты с 4–5 баллами направляются на II этап медицинской реабилитации, которая проводится в рамках специализированной, в том числе высокотехнологичной медицинской помощи в стационаре лечебно-профилактического учреждения 2–4 уровня.
Данное количество баллов имели 34 человека (27,20 %), из них 47,06 % мужчины, 52,94 % женщины. Геморрагический инсульт диагностирован в 5,88 % случаев, ишемический – в 94,12 %. Ишемический инсульт неизвестной этиологии составил 55,88 % исследуемых, кардиоэмболический вариант был у 23,53 % пациентов, атеро-тромботический вариант у 17,65 % пациентов, на долю инсульта другой этиологии (тромбофилия) приходилось 2,94 %. Все пациенты имели в анамнезе гипертоническую болезнь 3 степени, 3 стадии, также были другие сопутствующие патологии: хроническая сердечная недостаточность различной степени тяжести (28 чел.), атеросклероз (20 чел.), ишемическая болезнь сердца (9 чел.), хронический бронхит (12 чел.).
Пациенты с 6 баллами направляются в отделения или центры медицинской реабилитации 3–4 уровня для проведения кон- сультации с применением компьютерных и телекоммуникационных возможностей о наличии реабилитационного потенциала, формирования индивидуальной программы реабилитации, направления в медицинские организации для продолжения лечения или мероприятий по медицинской реабилитации.
Максимальное количество баллов имели 2 человека, что составило 1,60 % исследуемых пациентов. Это мужчины с ишемическим инсультом – у одного из них кардиоэмболический вариант, у другого неизвестной этиологии. Сопутствующие заболевания: ишемическая болезнь сердца; стабильная стенокардия напряжения; ФК 3 (кл.); постинфарктный кардиосклероз; дилатация ЛП; НМК 1 ст.; НТК 1–2 ст.; НАК 1 ст.; атеросклероз аорты; кальциноз АК 1 степени; пароксизмальная форма трепетания – фибрилляции предсердий со спонтанным восстановлением ритма; пароксизмальная желудочковая тахикардия (43 эпизода); одиночные наджелудочковые экстрасистолы; одиночные, парные, групповые желудочковые экстрасистолы; гипертоническая болезнь 3 степени, III стадии, риск 4; ХСН 2А (смешанный застой в легких, гидроперикард).
Заключение
Реабилитация после острого нарушения мозгового кровообращения имеет важное значение для пациентов. Для восстановления утраченных когнитивных, моторных, эмоциональных функций необходим непрерывный, поэтапный, комплексный реабилитационный процесс, в котором должны быть задействованы врачи различного профиля, психологи и социальные работники. Данная задача становится выполнимой только в условиях реабилитационного центра.
Важной проблемой в Удмуртской Республике является отсутствие бюджетных реабилитационных площадок в городе Ижевске, что лишает возможности прохождения реабилитации большей части людей, перенесших инсульт.
По результатам изучения за три месяца (июнь, июль, август 2020 года) 125 историй болезней пациентов с острым нарушением мозгового кровообращения, исходя из данных оценочных шкал, во втором и третьем этапах реабилитации нуждаются по индексу мобильности Ривермид 48 % пациентов, по степени инвалидизации (шкала Рэнкин) – 50,4 %, согласно шкале реабилитационной маршрутизации во втором этапе реабилитации нуждаются 27,2 % пациентов, третий этап восстановления утраченных функций необходим 44,8 % исследуемым.
Также нами установлено, что средний возраст пациентов с ОНМК составил от 56 до 66 лет в зависимости от пола. Принимая во внимание эти статистические сведения, мы имеем все основания утверждать о необходимости организации реабилитационного центра в городе Ижевске на бюджетной основе, так как люди нетрудоспособного возраста (пенсионеры) и люди тру- доспособного возраста, утратившие трудоспособность, зачастую не имеют финансовых возможностей для восстановления нарушенных функций, что в значительной мере снижает качество жизни и их социальный статус.
По результатам анализа историй болезни пациентов с ОНМК за три месяца (июнь, июль, август 2020 года) количество нуждающихся в реабилитации составило более половины обследованных пациентов с острым нарушением кровообращения.
Практическое применение оценочных шкал позволяет наблюдать за эффективностью реабилитации. Использование распространенной шкалы Рэнкин, индекса мобильности Ривермид и шкалы реабилитационной маршрутизации позволяют оптимизировать диагностику, лечебную тактику и оценку динамики состояния пациента вместе с лабораторными и инструментальными методами исследования.
Список литературы Оценка эффективности реабилитации больных, перенесших острое нарушение мозгового кровообращения, по данным госпитального регистра
- Perrine Boursin , Sophie Paternotte , Burty Dercy , Candice Sabben , Benjamin Ma'ier. Semantics, epidemiology and semiology of stroke. 2018.09.
- Belagaje SR. Stroke Rehabilitation. Continuum (Minneap Minn). 2017 Feb;23(1, Cerebrovascular Disease).
- Klamroth-Marganska V. Stroke Rehabilitation: Therapy Robots and Assistive Devices. Adv Exp Med Biol. 2018.
- Bunketorp-Käll L, Lundgren-Nilsson A, Samuelsson H, Pekny T, Blomve K, Pekna M, Pekny M, Blomstrand C, Nilsson M. Long-Term Improvements After Multimodal Rehabilitation in Late Phase After Stroke: A Randomized Controlled Trial. Stroke. 2017 Jul;48(7):1916-1924.
- Guzik A, Bushnell C. Stroke Epidemiology and Risk Factor Management. Continuum (Minneap Minn). 2017 Feb;23(1, Cerebrovascular Disease):15-39.
- Yi K, Inatomi Y, Nakajima M, Yonehara T, Ueda M. Reliability of the Modified Rankin Assessment Using a Simplified Questionnaire in Japanese. J Stroke Cerebrovasc Dis. 2021 Feb;30(2):105517.
- Dewilde S, Annemans L, Peeters A, Hemelsoet D, Vandermeeren Y, Desfontaines P, Brouns R, Vanhooren G, Cras P, Michielsens B, Redondo P, Thijs V. Modified Rankin scale as a determinant of direct medical costs after stroke. Int J Stroke. 2017 Jun; 12(4):392-400.
- Wang M, Rajan SS, Jacob AP, Singh N, Parker SA, Bowry R, Grotta JC, Yamal JM. Retrospective collection of 90-day modified Rankin Scale is accurate. Clin Trials. 2020 Dec;17(6):637-643.
- Wu D, Wu L, Chen J, Huber M, He X, Li S, Ding Y, Ji X. Primate Version of Modified Rankin Scale for Classifying Dysfunction in Rhesus Monkeys. Stroke. 2020 May;51(5):1620-1623.
- Runde D. Calculated Decisions: Modified Rankin Scale (mRS) for Neurologic Disability. Emerg Med Pract. 2019 Jun 24.
- Rethnam V, Bernhardt J, Johns H, Hayward KS, Collier JM, Ellery F, Gao L, Moodie M, Dewey H, Donnan GA, Churilov L. Look closer: The multidimensional patterns of post-stroke burden behind the modified Rankin Scale. Int J Stroke. 2020 Aug 27:1747493020951941.
- Ramos-Lima MJM, Brasileiro IC, Lima TL, Braga-Neto P. Quality of life after stroke: impact of clinical and sociodemographic factors. Clinics (Sao Paulo). 2018 Oct 8.
- Forlander D.A., Bohannon R.W. Rivermead Mobility Index: a brief review of research to date. 1999 Apr; 13(2):97-100.
- Collen F.M., Wade D.T., Robb G.F., Bradshaw C.M. The Rivermead Mobility Index: a further development of the Rivermead Motor Assessment. Apr-Jun 1991;13(2):50-54.
- Hsieh C.L., Hsueh I.P., Mao H.F. Validity and responsiveness of the rivermead mobility index in stroke patients. Scand J Rehabil Med. 2000 Sep;32(3):140-142.
- Gabriella Antonucci,Teresa Aprile, Stefano Paolucci. Rasch analysis of the Rivermead Mobility Index: a study using mobility measures of first-stroke inpatents. 2002 0ct;83(10):1442-1449.
- Edwards JD, Jacova C, Sepehry AA, Pratt B, Benavente OR. A quantitative systematic review of domain-specific cognitive impairment in lacunar stroke. Neurology. 2013 Jan 15;80(3):315-322. https://doi.org/10.1212/WNL.0b013e31827deb85. PMID: 23319476; PMCID: PMC3589178.
- Coleman ER, Moudgal R, Lang K, Hyacinth HI, Awosika OO, Kissela BM, Feng W. Early Rehabilitation After Stroke: a Narrative Review. Curr Atheroscler Rep. 2017 Nov 7;19(12):59. https://doi.org/10.1007/s11883-017-0686-6. PMID: 29116473; PMCID: PMC5802378.
- Prikaz Ministerstva zdravoohraneniya Rossijskoj Federacii ot 29 dekabrya 2012 g. № 1705n "O Poryadke organizacii medicinskoj reabilitacii". Prilozhenie № 2 Pravila opredeleniya etapov medicinskoj reabilitacii, urovnya medicinskih organizacij osushchestvlyayushchih medicinskuyu reabilitaciyu. (In Russ).


