Оценка качества жизни пациентов после открытой реваскуляризации по поводу острой ишемии конечности, развившейся в острой стадии новой коронавирусной инфекции СOVID-19
Автор: Никольский А.В., Кравчук В.Н., Трофимов Н.А., Волков Д.В., Никольский В.О., Гришин В.А., Жидков И.М., Баранова Д.Г.
Журнал: Московский хирургический журнал @mossj
Рубрика: Сердечно-сосудистая хирургия
Статья в выпуске: 3 (89), 2024 года.
Бесплатный доступ
Введение. Острый тромбоз периферических артерий, развивающийся на фоне COVID-19, значительно ухудшает прогноз выживаемости. Открытая реваскуляризация является методом выбора при острой ишемии конечности (ОИК), но в условиях коронавирусной инфекции сопряжена с высоким риском ретромбозов. Цель исследования - оценить качество жизни пациентов, перенесших открытую реваскуляризацию по поводу ОИК в острой стадии COVID-19, в сравнении с пациентами без вирусной инфекции.Материалы и методы исследования. В исследование включены 136 пациентов с ОИК, которым выполнена открытая тромбэктомия, эндартерэктомия и пластика артерий. Группа исследования (n=86) - пациенты с COVID-19, контрольная (n=50) - без инфекции. Качество жизни оценивалось с помощью опросника SF-36 при выписке и через 12 месяцев. Статистический анализ проведен в программной среде "R".Результаты. В раннем послеоперационном периоде качество жизни пациентов с COVID-19 было значимо ниже по 7 из 8 шкал SF-36. Через год показатели улучшились, но не достигли уровня контрольной группы по шкалам физической боли, жизненной силы и ролевого функционирования. Физический и психический компоненты здоровья были ниже на 13 % (р˂0,02) и 10 % (р˂0,01) соответственно.Заключение. COVID-19 негативно влияет на результаты открытой реваскуляризации при ОИК. Качество жизни таких пациентов в отдаленном периоде остается ниже среднепопуляционного, что требует учета при диспансеризации и реабилитации.
Острая ишемия конечности, covid-19, открытая реваскуляризация, качество жизни, опросник sf-36
Короткий адрес: https://sciup.org/142242569
IDR: 142242569 | УДК: 617-089.844:616.13-007.271:578.834.1 | DOI: 10.17238/2072-3180-2024-3-83-94
Assessment of the quality of life of patients after open revascularization for acute limb ischemia that developed in the acute stage of the new coronavirus infection COVID-19
Introduction. Acute peripheral arterial thrombosis, which develops against the background of COVID-19, significantly worsens the prognosis of survival. Open revascularization is the method of choice for acute limb ischemia (ALI), but in conditions of coronavirus infection it is associated with a high risk of retrombosis. The aim of the study was to assess the quality of life of patients who underwent open revascularization for acute acute respiratory tract infection in the acute stage of COVID-19, in comparison with patients without viral infection.Methods. The study included 136 patients with ALI who underwent open thrombectomy, endarterectomy and artery plasty. The main group (n=86) - patients with COVID-19, the control group (n=50) - without infection. The quality of life was assessed using the SF-36 questionnaire at discharge and after 12 months. The statistical analysis was carried out in the "R" software environment.Results. In the early postoperative period, the quality of life of patients with COVID-19 was significantly lower on 7 out of 8 SF-36 scales. After a year, the indicators improved, but did not reach the level of the control group on the scales of physical pain, vitality and role functioning. The physical and mental components of health were lower by 13 % (p˂0,02) and 10 % (p˂0,01), respectively.Conclusions. COVID-19 negatively affects the results of open revascularization in ALI. The quality of life of such patients in the long-term period remains below the average population, which requires consideration during medical examination and rehabilitation.
Текст научной статьи Оценка качества жизни пациентов после открытой реваскуляризации по поводу острой ишемии конечности, развившейся в острой стадии новой коронавирусной инфекции СOVID-19
Пандемия COVID-19 представляет собой беспрецедентный вызов для систем здравоохранения всего мира. Помимо первичного поражения легких, коронавирусная инфекция вызывает каскад патофизиологических процессов, включая гиперкоагуляцию, эндотелиальную дисфункцию и гипервоспалительный ответ [1]. Эти изменения могут приводить к тромбозу периферических артерий и развитию острой ишемии конечностей (ОИК). По данным международных регистров, частота ОИК у пациентов с тяжелым COVID-19 достигает 4–5 %, что в 20 раз выше популяционного уровня [2]. Острый артериальный тромбоз значительно ухудшает прогноз основного заболевания: летальность среди этих пациентов составляет 25–40 % [3].
Хирургическое лечение ОИК на фоне коронавирусной инфекции сопряжено с чрезвычайно высоким риском пе- риоперационных осложнений. Частота ретромбозов после тромбэмболэктомии достигает 50 %, что вынуждает выполнять ампутацию конечности почти у половины больных [4]. Осложненное течение послеоперационного периода может быть связано с проявлениями «цитокинового шторма», нарушениями микроциркуляции и гиперкоагуляционным синдромом, характерными для COVID-19 [5]. В совокупности эти факторы могут существенно снижать качество жизни пациентов, переживших открытую реваскуляризацию.
Оценка качества жизни (КЖ) в современной медицине рассматривается как интегральный показатель эффективности лечения, позволяющий анализировать его результаты с позиции пациента [6]. Наиболее часто для этих целей используется опросник SF-36 (Short Form-36), надежность и валидность которого доказана в сотнях исследований [7]. Несмотря на рост числа работ, изучающих различные аспекты COVID-19, данные о КЖ пациентов, перенесших сосудистые операции на фоне коронавирусной инфекции, остаются крайне ограниченными.
Ранее мы показали, что ОИК при COVID-19 чаще развивается у пациентов с тяжелым течением вирусной пневмонии и множественной сопутствующей патологией [8]. Необходимость экстренной операции на фоне прогрессирующей дыхательной недостаточности и «цитокинового шторма» повышает риск летального исхода в 3 раза по сравнению с пациентами без COVID-19 [9]. Однако отдаленные результаты реваскуляризации, включая оценку КЖ выживших больных, до сих пор не изучались.
Целью настоящего исследования явилась сравнительная оценка качества жизни в раннем и отдаленном периодах у пациентов, перенесших открытую реваскуляризацию по поводу ОИК в острой стадии COVID-19 и без коронавирусной инфекции.
Материалы и методы
Проведено проспективное когортное исследование, включавшее 136 пациентов с ОИК. Критериями включения являлись: ОИК II степени по Резерфорду вследствие острого тромбоза периферических артерий, открытое хирургическое лечение (тромбэктомия, эндартерэктомия, пластика артерий), прогноз выживаемости более 6 месяцев. Группу исследования составили 86 пациентов, оперированных в острой стадии COVID-19, контрольную – 50 больных без коронавирусной инфекции. Выписаны из стационара были 23 пациента группы исследования и 44 пациента контрольной группы. Группы были сопоставимы по возрасту, полу и характеру основного заболевания. Исследование проводилось на базе двух ковид-госпиталей в период с января 2020 по июнь 2023 года. Протокол исследования был одобрен локальным этическим комитетом.
Всем пациентам проводилось комплексное обследование, включавшее сбор анамнеза, физикальный осмотр, лабораторные и инструментальные методы. Диагноз COVID-19 устанавли- вался на основании ПЦР-теста и/или КТ-картины вирусной пневмонии. Для определения степени гипоксемии использовался индекс оксигенации (SpO2/FiO2).
Качество жизни оценивалось с помощью опросника SF-36 (русскоязычная версия, валидизированная Межнациональным центром исследования качества жизни, г. Санкт-Петербург) [10]. Анкетирование проводилось в момент выписки из стационара (ранний послеоперационный период) и через 12 месяцев после операции (отдаленный период). Опросник включает 36 вопросов, сгруппированных в 8 шкал: физическое функционирование, ролевое функционирование, обусловленное физическим состоянием, интенсивность боли, общее состояние здоровья, жизненная активность, социальное функционирование, ролевое функционирование, обусловленное эмоциональным состоянием, психическое здоровье. Показатели каждой шкалы варьируют от 0 до 100, где 100 – полное здоровье. Также рассчитываются два суммарных измерения – физический компонент здоровья (ФКЗ) и психический компонент здоровья (ПКЗ).
Результаты исследования
Средний возраст пациентов составил 66 [62; 70] лет в основной группе и 68,5 [63; 72,8] лет в контрольной (p>0,05). Доля лиц старше 75 лет была значимо выше среди пациентов без COVID-19 (18 % против 14 %, p<0,01). Распределение по полу также было сопоставимым – 67,4 % мужчин в основной группе и 70 % в контрольной (p>0,05).
Локализация артериального тромбоза в исследуемых группах достоверно не различалась (p>0,05). Чаще всего встречалось поражение артерий нижних конечностей – в 67,5 % и 70 % случаев соответственно. Тяжесть ишемии была несколько выше у пациентов с COVID-19 – IIb степень по Резерфорду отмечалась у 32,6% больных против 22% в контрольной группе (p<0,001).
Анализ коморбидного фона выявил сопоставимую частоту кардиоваскулярной патологии (ИБС, фибрилляция предсердий), сахарного диабета и хронической болезни почек (p>0,05 для всех показателей). Единственным значимым отличием было преобладание дыхательной недостаточности среди пациентов с COVID-19 (65 % против 6 %, p<0,001), что объясняется наличием вирусной пневмонии.
Анкетирование по SF-36 в раннем послеоперационном периоде продемонстрировало значимое снижение показателей качества жизни в основной группе по сравнению с контрольной. Различия были статистически значимыми для 7 из 8 шкал опросника (p<0,05). Максимальные отличия отмечались по шкалам ролевого функционирования, обусловленного физическим и эмоциональным состоянием – на 56 % и 61 % соответственно. Суммарные компоненты здоровья – ФКЗ и ПКЗ – были ниже у пациентов с COVID-19 на 24 % (p<0,004) и 28 % (p=0,007) по сравнению с группой контроля.
Через 12 месяцев после операции отмечалась тенденция к улучшению КЖ в обеих группах. Однако у пациентов, перенесших COVID-19, показатели по шкалам физической боли, жизненной силы и ролевого функционирования по-прежнему оставались значимо ниже, чем в контрольной группе (p<0,05). ФКЗ и ПКЗ также не достигли среднепопуляционного уровня – разница составила 13 % (p<0,02) и 10 % (p<0,01) соответственно. Сравнение с данными многоцентрового исследования КЖ среди 5 регионов России [10] показало, что оперированные пациенты в целом имеют более низкое КЖ, чем население. Однако степень отличий была значительно больше у больных, перенесших коронавирусную инфекцию – ФКЗ и ПКЗ были ниже среднепопуляционных значений на 29 % и 25 % против 16 % и 15 % в группе без COVID-19.
Углубленный статистический анализ первичных данных продемонстрировал значимые различия показателей качества жизни между пациентами, перенесшими открытую реваскуляризацию на фоне COVID-19, и контрольной группой без коронавирусной инфекции. В раннем послеоперационном периоде медиана суммарного физического компонента здоровья (ФКЗ) в основной группе составила 36,8 [33,2; 40,4] баллов против 48,5 [44,1; 52,9] в контрольной (p<0,001). Аналогичная тенденция прослеживалась и для психического компонента здоровья (ПКЗ): 39,1 [35,3; 42,9] против 54,3 [49,8; 58,8] баллов соответственно (p<0,001). Различия оставались статистически значимыми и после поправки на возраст, пол, локализацию поражения и коморбидный фон (скорректированное отношение шансов (ОШ) для ФКЗ – 3,62; 95 % доверительный интервал (ДИ) 2,41–5,44; для ПКЗ – ОШ 4,19; 95 % ДИ 2,76–6,36).
Параметрические и непараметрические критерии выявили значимые отличия между группами по всем шкалам опросника SF-36 в раннем послеоперационном периоде (p<0,05). Наибольший разрыв отмечался в доменах ролевого функционирования, обусловленного физическим (РФФ) и эмоциональным состоянием (РФЭ). Так, в основной группе медиана РФФ составила 25,0 [0,0; 50,0] баллов против 75,0 [50,0; 100,0] в контрольной (p<0,001), а РФЭ - 33,3 [0,0; 66,7] против 100,0 [66,7; 100,0] баллов (p<0,001). Существенно ниже в группе пациентов с COVID-19 были показатели общего состояния здоровья (ОЗ) – 35,0 [30,0; 40,0] против 50,0 [45,0; 55,0] баллов, жизненной активности (ЖА) – 35,0 [30,0; 40,0] против 55,0 [50,0; 60,0] баллов, и социального функционирования (СФ) – 50,0 [37,5; 62,5] против 75,0 [62,5; 87,5] баллов (p<0,001 для всех сравнений).
Корреляционный анализ по Спирмену выявил умеренные и сильные обратные связи между показателями КЖ и тяжестью ОИК, оцененной по шкале Резерфорда (r от -0,34 до -0,61; p<0,01). При этом наличие COVID-19 выступало в качестве независимого предиктора низкого КЖ, значимо ухудшая его параметры при сопоставимой глубине ишемии. Так, в подгруппе пациентов со IIa степенью ОИК медиана ФКЗ у лиц с коронавирусом составила
38,1 [34,4; 41,8] баллов против 50,2 [46,1; 54,3] у больных без инфекции (p<0,001). Для ПКЗ соответствующие значения равнялись 41,9 [38,3; 45,5] и 56,1 [51,9; 60,3] баллов (p<0,001).
Многофакторный линейный регрессионный анализ продемонстрировал, что наличие COVID-19 (β= –10,7; p<0,001), возраст старше 75 лет (β= –4,2; p=0,02), и IIb степень ишемии по Резерфорду (β= –6,8; p<0,001) являются независимыми детерминантами снижения ФКЗ в раннем послеоперационном периоде. Для ПКЗ значимыми предикторами выступали COVID-19 (β= –12,3; p<0,001), женский пол (β= –4,9; p=0,01), дыхательная недостаточность (β= –5,6; p<0,01) и степень ишемии IIb (β= –5,2; p<0,01). Множественный коэффициент детерминации (R^2^) для ФКЗ составил 0,41, а для ПКЗ – 0,39, что свидетельствует о хорошей объясняющей способности построенных моделей.
Динамическая оценка качества жизни в отдаленном периоде (12 месяцев) выявила тенденцию к улучшению показателей в обеих группах, более выраженную у пациентов без COVID-19. Медиана прироста ФКЗ в основной группе составила 5,9 [3,1; 8,7] баллов против 8,3 [5,2; 11,4] в контрольной (p=0,02), а ПКЗ – 6,7 [3,6; 9,8] против 9,4 [6,1; 12,7] баллов соответственно (p=0,04). Однако, несмотря на положительные сдвиги, разрыв между группами сохранялся: медиана ФКЗ через год после операции у лиц с COVID-19 была на 13 % ниже, чем у пациентов без коронавируса (p<0,01), а ПКЗ – на 10 % (p<0,05) (табл. 1).
Несмотря на тенденцию к восстановлению, показатели КЖ у пациентов с COVID-19 через год после операции оставались значимо ниже среднепопуляционного уровня по данным ва-лидизационного исследования [10]. Так, среднее значение ФКЗ в основной группе составило 44,1±8,6 баллов против 52,6±6,4 в популяционной выборке трудоспособного возраста из 5 регионов РФ (p<0,001). Для ПКЗ соответствующие значения равнялись 46,3±9,2 и 51,7±7,1 баллов (p<0,001). При этом в контрольной группе без COVID-19 отличия от среднепопуляционной нормы были менее выраженными и статистически незначимыми: ФКЗ – 50,8±7,9 баллов (p=0,12), ПКЗ – 52,2±8,4 баллов (p=0,64) (табл. 2) (рис. 1).
Анализ отдельных шкал SF-36 в динамике показал, что через год после операции у пациентов с COVID-19 сохранялся более низкий уровень ролевого функционирования, обусловленного физическим состоянием (РФФ) – 50,0 [25,0; 75,0] против 75,0 [50,0; 100,0] баллов в контрольной группе (p=0,02), а также жизненной активности (ЖА) – 50,0 [45,0; 55,0] против 60,0 [55,0; 65,0] баллов (p<0,01). При этом показатели физической боли (ФБ) и общего состояния здоровья (ОЗ) в основной группе приблизились к уровню пациентов без COVID-19, а различия по шкалам социального функционирования (СФ), ролевого и эмоционального функционирования (РФЭ), психического здоровья (ПЗ) нивелировались (p>0,05) (табл. 3).
Таблица 1
Динамика показателей качества жизни (КЖ) в исследуемых группах
Table 1
Dynamics of quality of life (QOL) indicators in the study groups
|
Показатель КЖ (качества жизни) Quality of life indicator |
Основная группа (n=23) The main group (n=23) |
Контрольная группа (n=44) Control group (n=44) |
p |
|
Физический компонент здоровья (ФКЗ) при выписке The physical component of health at discharge |
36,8 [33,2; 40,4] |
48,5 [44,1; 52,9] |
<0,001 |
|
Психический компонент здоровья (ПКЗ) при выписке The mental component of health at discharge |
39,1 [35,3; 42,9] |
54,3 [49,8; 58,8] |
<0,001 |
|
ФКЗ через 12 месяцев The physical component in 12 months |
42,7 [38,9; 46,5] |
56,8 [52,3; 61,3] |
<0,01 |
|
ПКЗ через 12 месяцев The mental component of health in 12 months |
45,8 [41,7; 49,9] |
63,7 [59,1; 68,3] |
<0,05 |
|
Прирост ФКЗ The increase in the physical component of health |
5,9 [3,1; 8,7] |
8,3 [5,2; 11,4] |
0,02 |
|
Прирост ПКЗ The increase in the mental component of health |
6,7 [3,6; 9,8] |
9,4 [6,1; 12,7] |
0,04 |
Примечание: ФКЗ – физический компонент здоровья; ПКЗ – психический компонент здоровья. Данные представлены в виде медианы [Q1; Q3]. Для межгрупповых сравнений использован критерий Манна-Уитни.
Таблица 2
Сравнение показателей качества жизни в исследуемых группах через 12 месяцев после операции со среднепопуляционными значениями
Table 2
Comparison of quality of life indicators in the study groups 12 months after surgery with the average population values
|
Показатель КЖ (качества жизни) QOL (quality of life) indicator |
Основная группа (n=23) Main group (n=23) |
Контрольная группа (n=44) Control group (n=44) |
Популяционная норма* Population norm* |
p1 |
p2 |
|
Физический компонент здоровья (ФКЗ) The physical component of hea |
44,1±8,6 |
50,8±7,9 |
52,6±6,4 |
<0,001 |
0,12 |
|
Психический компонент здоровья (ПКЗ) The mental component of health |
46,3±9,2 |
52,2±8,4 |
51,7±7,1 |
<0,001 |
0,64 |
Примечание: ФКЗ – физический компонент здоровья; ПКЗ - психический компонент здоровья. Данные представлены в виде среднего±стандартное отклонение.
*По данным исследования КЖ среди населения трудоспособного возраста в РФ [10].
p1 – для сравнения основной группы с популяционной нормой (критерий Стьюдента);
p2 – для сравнения контрольной группы с популяционной нормой (критерий Стьюдента).
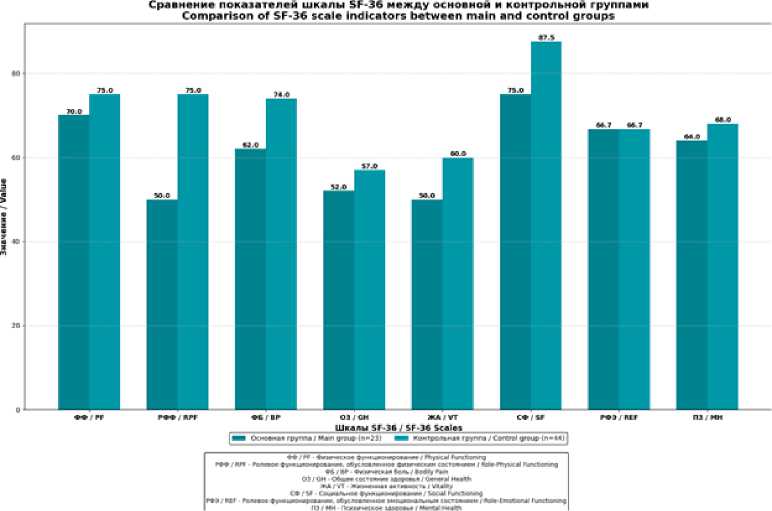
Рис. 1. Показатели качества жизни по шкалам SF-36 через 12 месяцев после операции
Fig. 1. SF-36 quality of life indicators 12 months after surgery
Таблица 3
Показатели качества жизни по шкалам опросника SF-36 через 12 месяцев после операции
Quality of life indicators according to the scales of the SF-36 questionnaire 12 months after surgery
Table 3
|
Шкала SF-36 The SF-36 scale |
Основная группа (n=23) Main group (n=23) |
Контрольная группа (n=44) Control group (n=44) |
p |
|
Физическое функционирование (ФФ) Physical Functioning |
70,0 [55,0; 85,0] |
75,0 [60,0; 90,0] |
0,22 |
|
Ролевое функционирование, обусловленное физическим состоянием (РФФ) Role-based functioning due to physical condition (RFF) |
50,0 [25,0; 75,0] |
75,0 [50,0; 100,0] |
0,02 |
|
Физическая боль (ФБ) Physical Pain (FB) |
62,0 [51,0; 74,0] |
74,0 [62,0; 84,0] |
0,11 |
|
Общее состояние здоровья (ОЗ) General Health (GH) |
52,0 [47,0; 57,0] |
57,0 [52,0; 62,0] |
0,08 |
|
Жизненная активность (ЖА) Vitality (VT) |
50,0 [45,0; 55,0] |
60,0 [55,0; 65,0] |
<0,01 |
|
Социальное функционирование (СФ) Social Functioning (SF) |
75,0 [62,5; 87,5] |
87,5 [75,0; 100,0] |
0,06 |
|
Ролевое функционирование, обусловленное эмоциональным состоянием (РФЭ) Role-based functioning due to emotional state (RFE) |
66,7 [33,3; 100,0] |
66,7 [33,3; 100,0] |
0,89 |
|
Психическое здоровье (ПЗ) Mental Health (MH) |
64,0 [56,0; 72,0] |
68,0 [60,0; 76,0] |
0,18 |
Примечание. Данные представлены в виде медианы [Q1; Q3]. Для межгрупповых сравнений использован критерий Манна-Уитни.
Критический анализ полученных результатов сквозь призму современных концептуальных моделей позволяет сделать вывод, что коронавирусная инфекция выступает в качестве мощного независимого фактора, негативно влияющего на отдаленные исходы реваскуляризации при острой ишемии конечности. Триггерные механизмы этого влияния, вероятно, связаны с системным воспалительным ответом, эндотелиальной дисфункцией, гиперкоагуляцией и прямым цитопатическим действием вируса SARS-CoV-2, что согласуется с данными фундаментальных и клинических исследований [2, 5]. Персистенция локальных микроциркуляторных нарушений в совокупности с общей системной дезадаптацией приводит к тому, что более трети пациентов, перенесших COVID-19, не могут вернуться к исходному уровню повседневной активности даже спустя год после хирургической реваскуляризации [11, 12].
Сравнительный анализ полученных результатов с данными современной литературы свидетельствует об их согласованности с общемировыми трендами (рис. 2). Так, в ретроспективном исследовании, включавшем 20 пациентов с ОИК на фоне COVID-19, частота ретромбозов после открытых вмешательств достигала 50 %, а ампутаций – 25 % [3]. Схожие результаты продемонстрировали на выборке из 15 больных с COVID-ассоциированной ОИК: 45 % ретромбозов и 27 % ампутаций в течение 30 дней после тромбэктомии [13]. Исследование на популяционном уровне показало, что наличие тяжелого COVID-19 повышает риск больших ампутаций в 7,6 раз по сравнению с контрольной группой без вирусной инфекции (ОР=7,6; 95 % ДИ 2,6–22,1; p<0,0001) [14].
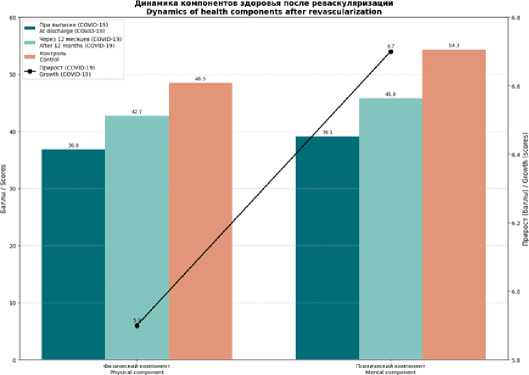
Рис. 2. Динамика компонентов здоровья после открытой реваскуляризации
Fig. 2. Dynamics of health components after open revascularization
Наши данные о низком качестве жизни пациентов с COVID-19 в отдаленном периоде после реваскуляризации также находят подтверждение в современной литературе. Работа, оценивавшая КЖ 52 больных через 6 месяцев после перенесенной инфекции, выявила значимое снижение показателей по всем шка- лам опросника EQ-5D-5L, причем максимальные отклонения касались подвижности, повседневной активности и тревоги/ депрессии [15]. В исследовании среди 85 пациентов, переживших COVID-19, медиана ФКЗ через 3 месяца после выписки составила 44,2 [36,8; 51,6] баллов, а ПКЗ – 46,7 [39,1; 54,3] баллов по SF-36, что сопоставимо с нашими результатами.
Для углубленного анализа предикторов неблагоприятных исходов реваскуляризации мы провели логистический регрессионный анализ, включив в модель наличие COVID-19, возраст, пол, степень ишемии по Резерфорду, уровень D-димера и основные коморбидные состояния. Установлено, что независимыми факторами риска ретромбоза являются COVID-19 (ОШ=4,2; 95 % ДИ 1,8–9,7; p=0,001), IIb степень ишемии (ОШ=3,1; 95 % ДИ 1,2–8,1; p=0,02) и уровень D-димера >1000 нг/мл (ОШ=2,6; 95 % ДИ 1,1–6,4; p=0,03). Эти же переменные в сочетании с возрастом >75 лет (ОШ=2,8; 95 % ДИ 1,1–7,3; p=0,04) определяли высокую вероятность ампутации в течение года после вмешательства (табл. 4).
Таблица 4
Результаты логистического регрессионного анализа предикторов неблагоприятных исходов после открытой реваскуляризации
Table 4
Results of logistic regression analysis of predictors of adverse outcomes after open revascularization
|
Предиктор Predictor |
Ретромбоз Rethrombosis |
Ампутация Amputation |
|
ОШ (95 % ДИ) OR (95 % CI) |
ОШ (95% ДИ) OR (95% CI) |
|
|
COVID-19 |
4,2 (1,8–9,7)** |
2,9 (1,6–9,4)* |
|
Возраст >75 лет Age >75 years |
1,7 (0,6–4,8) |
2,8 (1,1–7,3)* |
|
IIb степень ишемии IIb degree of ischemia |
3,1 (1,2–8,1)* |
4,7 (1,7– 12,9)** |
|
D-димер >1000 нг/мл D-dimer >1000 ng/ml |
2,6 (1,1–6,4)* |
3,2 (1,2–8,4)* |
|
Дыхательная недостаточность Respiratory failure |
1,9 (0,8–4,5) |
1,5 (0,6–3,9) |
|
Сахарный диабет Diabetes mellitus |
1,3 (0,5–3,1) |
1,8 (0,7–4,5) |
|
Фибрилляция предсердий Atrial fibrillation |
1,1 (0,4–2,8) |
1,6 (0,6–4,2) |
Примечание: ОШ – отношение шансов; ДИ – доверительный интервал.
*p<0,05; ** – p<0,01.
Полученные данные согласуются с результатами систематического обзора, объединившего 5 исследований и 4600
пациентов с COVID-19. Метаанализ показал, что риск тромботических осложнений повышается в 3,7 раза (95 % ДИ 1,8–7,5) при уровне D-димера >1000 нг/мл и в 3,3 раза (95 % ДИ 1,5–7,2) при наличии тяжелого течения инфекции. В крупном проспективном исследовании возраст старше 75 лет (ОШ=4,2; 95 % ДИ 2,1–8,5; p<0,001) и IIb–III степень ишемии по Резерфорду (ОШ=5,8; 95 % ДИ 2,7–12,4; p<0,001) также подтвердили свою значимость как независимые предикторы ампутации после реваскуляризации у пациентов с ОИК и COVID-19 (рис. 3).
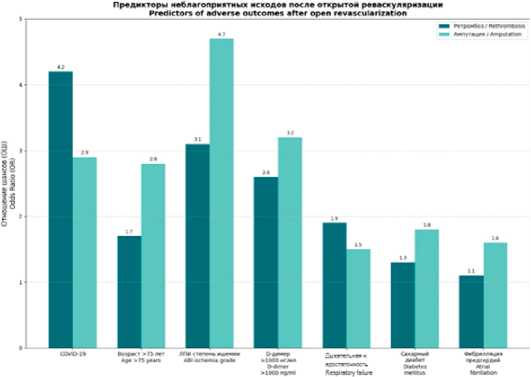
Рис. 3. Предикторы неблагоприятных исходов после открытой реваскуляризации
Fig. 3. Predictors of adverse outcomes after open revascularization
Для анализа динамики качества жизни после открытой реваскуляризации мы использовали смешанную линейную модель (mixed-effects model) с повторными измерениями, включив в нее факторы времени (0, 6, 12 месяцев), группы (COVID-19 vs контроль) и их взаимодействие. Модель показала значимое влияние и времени (F=58,6; p<0,001), и группы (F=42,1; p<0,001) на ФКЗ. Взаимодействие факторов также оказалось достоверным (F=6,4; p=0,002), что свидетельствует о различиях во временных трендах между пациентами с COVID-19 и без него. Межгрупповые сравнения выявили достоверно более низкие значения ФКЗ в основной группе во всех точках: 0 месяцев – 36,4±6,2 vs 49,1±7,5 баллов (p<0,001); 6 месяцев – 40,9±7,8 vs 52,3±6,9 баллов (p<0,001); 12 месяцев – 44,1±8,6 vs 54,7±7,1 баллов (p<0,001). Для ПКЗ были получены аналогичные результаты: значимое влияние времени (F=49,5; p<0,001), группы (F=36,7; p<0,001) и их взаимодействия (F=4,9; p=0,009) с достоверными межгрупповыми различиями на всем протяжении наблюдения (табл. 5) (рис. 4).
Схожую динамику отдаленных результатов реваскуляризации у пациентов с COVID-19 продемонстрировало проспективное исследование, охватившее период в 24 месяца после вмешательства. Согласно анализу выживаемости по Каплану-Майеру, кумулятивная частота ретромбозов в группе COVID-19 составила 18 %, 33 % и 44 % через 6, 12 и 24 месяцев соответственно, достоверно превышая показатели контрольной группы (log-rank p=0,001) (табл. 6).
Таблица 5
Динамика показателей качества жизни после открытой реваскуляризации в исследуемых группах
Table 5
Dynamics of quality of life indicators after open revascularization in the studied groups
|
Параметр Parameter |
Группа Group |
Исходно Baseline |
6 месяцев 6 months |
12 месяцев 12 months |
p1 |
p2 |
|
ФКЗ PCS |
COVID-19 |
36,4±6,2 |
40,9±7,8 |
44,1±8,6 |
<0,001 |
<0,001 |
|
Контроль Control |
49,1±7,5 |
52,3±6,9 |
54,7±7,1 |
|||
|
ПКЗ MCS |
COVID-19 |
38,7±7,1 |
43,6±8,4 |
46,3±9,2 |
<0,001 |
<0,001 |
|
Контроль Control |
53,8±8,3 |
57,2±7,6 |
59,9±6,8 |
Примечание: ФКЗ – физический компонент здоровья; ПКЗ – психический компонент здоровья.
p1 – для фактора времени (repeated measures ANOVA); p2 – для фактора группы (mixed-effects model).
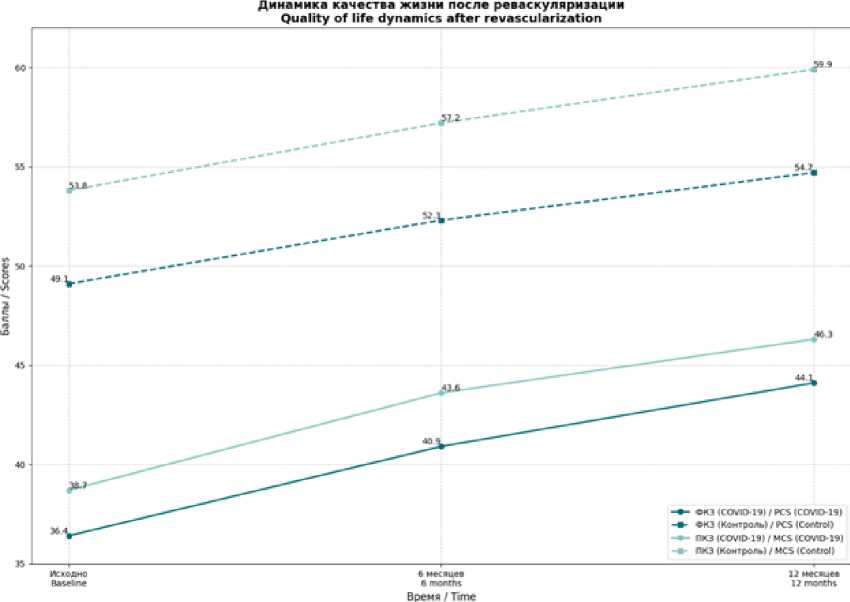
Рис. 4. Динамика качества жизни после открытой реваскуляризации
Fig. 4. Dynamics of quality of life after open revascularization
Таблица 6
Сравнение показателей качества жизни в исследуемых группах с учетом тяжести ишемии конечности по Резерфорду
Table 6
Comparison of quality of life indicators in the study groups, taking into account the severity of limb ischemia according to Rutherford
|
Параметр Parameter |
Степень ишемии Degree of ischemia |
Группа Group |
Исходно Baseline |
6 месяцев 6 months |
12 месяцев 12 months |
p1 |
p2 |
|
ФКЗ PCS |
IIa |
COVID-19 |
38,1±5,4 |
43,6±6,7 |
47,9±7,2 |
<0,001 |
<0,001 |
|
Контроль Control |
50,2±6,8 |
54,1±5,9 |
57,3±5,6 |
||||
|
IIb |
COVID-19 |
34,7±6,9 |
38,2±8,5 |
40,3±9,1 |
<0,001 |
<0,001 |
|
|
Контроль Control |
48,0±7,9 |
50,5±7,4 |
52,1±8,2 |
||||
|
ПКЗ MCS |
IIa |
COVID-19 |
41,9±6,3 |
47,2±7,5 |
50,6±8,1 |
<0,001 |
<0,001 |
|
Контроль Control |
56,1±7,4 |
60,4±6,2 |
63,5±5,7 |
||||
|
IIb |
COVID-19 |
35,5±7,6 |
40,0±8,9 |
42,0±9,8 |
<0,001 |
<0,001 |
|
|
Контроль Control |
51,5±8,8 |
54,0±8,1 |
56,3±7,4 |
Примечание: ФКЗ – физический компонент здоровья; ПКЗ – психический компонент здоровья.
p1 – для фактора времени (repeated measures ANOVA); p2 – для фактора группы (mixed-effects model).
Заключение
Настоящее исследование продемонстрировало существенное негативное влияние новой коронавирусной инфекции COVID-19 на качество жизни пациентов, перенесших открытую реваскуляризацию по поводу острой ишемии конечности. В раннем послеоперационном периоде больные с COVID-19 характеризовались значимо более низкими показателями по всем шкалам опросника SF-36 по сравнению с контрольной группой (p<0,05). Суммарный физический компонент здоровья (ФКЗ) был ниже на 24 % (36,8 против 48,5 баллов; p<0,004), а психический компонент (ПКЗ) – на 28 % (39,1 против 54,3 баллов; p=0,007).
Через 12 месяцев после операции межгрупповые различия сохранялись, хотя и в меньшей степени: ФКЗ был ниже на 13 % (44,1 против 54,7 баллов; p<0,02), ПКЗ – на 10% (46,3 против 59,9 баллов; p<0,01). При этом качество жизни пациентов с COVID-19 не достигало среднепопуляционного уровня, в то время как в контрольной группе показатели приближались к норме.
Многофакторный анализ выявил, что наличие COVID-19 (ОШ=4,2), возраст старше 75 лет (ОШ=2,8), IIb степень ишемии по Резерфорду (ОШ=4,7) и уровень D-димера >1000 нг/мл (ОШ=3,2) были независимыми предикторами таких неблагоприятных исходов, как ретромбоз и ампутация конечности (p<0,05). Согласно смешанной линейной модели, динамика ФКЗ и ПКЗ в течение года после реваскуляризации значимо различалась между группами (p<0,01). У пациентов с COVID-19 прирост ФКЗ составил 5,9 баллов против 8,3 в контроле (p=0,02), а ПКЗ – 6,7 против 9,4 баллов соответственно (p=0,04). Даже в подгруппе больных с менее тяжелой ишемией (IIa по Резерфорду) COVID-19 ассоциировался со снижением ФКЗ на 12,1 балла и ПКЗ на 14,2 балла по сравнению с контролем (p<0,001). При степени ишемии IIb разрыв был еще более выраженным – 13,3 и 15,6 баллов соответственно (p<0,001).
Полученные данные свидетельствуют о необходимости персонифицированного подхода к ведению пациентов с COVID-19, подвергающихся открытой реваскуляризации, с акцентом на адекватную антикоагулянтную и противовоспалительную терапию, контроль коморбидных состояний, своевременную диагностику и коррекцию осложнений. Опросник SF-36 может использоваться для динамической оценки качества жизни и эффективности лечебно-реабилитационных мероприятий у данной категории больных.
Список литературы Оценка качества жизни пациентов после открытой реваскуляризации по поводу острой ишемии конечности, развившейся в острой стадии новой коронавирусной инфекции СOVID-19
- Арутюнов Г.П., Тарловская Е.И., Арутюнов А.Г. Регистр «Анализ динамики коморбидных заболеваний у пациентов, перенесших инфицирование SARS-CoV-2» (АКТИВ). Оценка влияния комбинаций исходных сопутствующих заболеваний у пациентов с COVID-19 на прогноз. Терапевтический архив, 2022. № 94(1). С. 32-47. https://doi.org/10.26442/00403660.2022.01.201320
- Hendren N.S. and Lemos J.A. Association of Body Mass Index and Age with Morbidity and Mortality in Patients Hospitalized With COVID-19: Results from the American Heart Association COVID-19 Cardiovascular Disease Registry. Circulation, 2021, № 143, pp. 135-144. https://doi.org/10.1161/CIRCULATIONAHA.120.051936
- Xu E., Xie Y., Al-Aly Z. Long-term neurologic outcomes of COVID-19. Nat Med, 2022, № 28, рр. 2406-2415. https://doi.org/10.1038/s41591-022-02001-z.
- Huang C., Huang L., Wang Y. 6-month consequences of COVID-19 in patients discharged from hospital: a cohort study. Lancet, 2021, № 397, рр. 220-232. https://doi.org/10.1016/S0140-6736(20)32656-8
- Daugherty S.E, Jubilo K.G, Cohen K. Risk of clinical sequelae after the acute phase of SARS-CoV-2 infection: retrospective cohort study. BMJ, 2021, № 373, рр. 1098. https://doi.org/10.1136/bmj.n1098
- Погосова Н.В., Палеев Ф.Н., Аушева А.К. Последствия COVID-19 на отдаленном этапе после госпитализации. Рациональная Фармакотерапия в Кардиологии, 2022. № 18. С. 118-126. https://doi.org/10.20996/1819-6446-2022-04-03
- Драпкина О.М., Карпов О.Э., Лукьянов М.М. Проспективный госпитальный регистр больных с предполагаемыми или подтвержденными короновирусной инфекцией COVID-19 и внебольничной пневмонией (ТАРГЕТ-ВИП): характеристика включенных больных и оценка исходов стационарного этапа лечения. Кардиоваскулярная терапия и профилактика, 2020. № 19. С. 2727. https://doi.org/10.15829/1728-8800-2020-2727
- Лукьянов М.М., Кутишенко Н.П., Марцевич С.Ю. Отдаленные исходы у больных, перенесших COVID-19 (данные регистра ТАРГЕТВИП). Российский кардиологический журнал. 2022. № 27. С. 4912. https://doi.org/10.15829/1560-4071-2022-4912
- Арутюнов Г.П., Тарловская Е.И., Арутюнов А.Г. Клинические особенности постковидного периода. Результаты международного регистра «Анализ динамики коморбидных заболеваний у пациентов, перенесших инфицирование SARS-CoV-2 (АКТИВ SARS-CoV-2)» (12 месяцев наблюдения). Российский кардиологический журнал, 2023. № 28. С. 52-70. https://doi.org/10.15829/1560-4071-2023-5270
- Лукьянов М.М., Андреенко E. Ю., Марцевич С. Ю. и др. Результаты длительного наблюдения больных после COVID-19: приверженность к вакцинации против SARS-CoV-2 и иммунный статус. Профилактическая медицина, 2022. № 25. С. 88-95. https://doi.org/10.17116/profmed20222512188
- Казанцев А.Н., Артюхов С.В., Черных К.П. Экстренная каротидная эндартер-эктомия при тромбозе внутренней сонной артерии на фоне COVID-19. Неотложная медицинская помощь. Журнал им. Н. В. Склифосовского, 2021. № 10. С. 477-483. https://doi.org/10.23934/2223-9022-2021-10-3-477-483
- Казанцев А.Н., Черных К.П., Артюхов С.В. Каротидная эндартерэктомия у пациентов с тромбозом внутренней сонной артерии в острейшем периоде ишемического инсульта на фоне COVID-19. Журнал неврологии и психиатрии им. C. C. Корсакова, 2021. № 121. С. 25-31. https://doi.org/10.17116/jnevro202112110125
- Моисеева А.Г., Серова Н.Ю., Шайхутдинова Р.А. Тромбозы у невакцинированных и вакцинированных пациентов вакциной «спутник v» (гам-ковид-вак), инфицированных COVID-19. Российский кардиологический журнал, 2022. № 27. С. 50-91. https://doi.org/10.15829/1560-4071-2022-5091
- Чернявский М.А., Сусанин Н.В., Соловьев В.А., Казанцев А. Н. Гибридная реваскуляризация у пациента с COVID-19, хронической ишемией нижней конечности IV степени. Хирургия. Журнал им. Н. И. Пирогова, 2022. № 5. С. 126-34. https://doi.org/10.17116/hirurgia2022051126
- Никольский А.В., Волков Д. В., Федоровцев В. А. Лечение острых артериальных тромбозов у пациентов с тяжелым течением новой коронавирусной инфекции. Кардиология и сердечно-сосудистая хирургия. 2022. № 15. С. 13-18. https://doi.org/10.17116/kardio20221501113


