Оценка общих затрат на лечение хронической идиопатической крапивницы у взрослых в зависимости от схемы противоаллергической терапии
Автор: Петров Владимир Иванович, Разваляева Анжелика Викторовна, Малюжинская Наталья Владимировна, Горбунов Виталий Александрович
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Клиническая фармакология
Статья в выпуске: 4 т.6, 2010 года.
Бесплатный доступ
Цель исследования: сравнительная экономическая оценка клинического применения различных альтернатив антиаллергической терапии. Общую сумму расходов на лечение тяжелой хронической идиопатической крапивницы за 12 недель исследования (4 недели терапии и 8 недель наблюдения) оценивали в зависимости от проводимого лечения: 1-я группа получала циклоспорин, 2,5 мг/кг/сутки; 2-я группа- цетиризин, 20 мг, и рани-тидин, 300 мг/сутки; 3-я группа - цетиризин, 20 мг. Оценивались прямые медицинские, прямые немедицинские и непрямые затраты в данных группах. Наименьшие общие затраты на лечение 100 пациентов, страдающих тяжелой ХИК, в течение 12 недель исследования зафиксированы в группе, где проводилась комбинированная терапия цетиризином (10 мг) с ранитидином (300 мг). Наибольшие расходы были связаны с назначением терапии цетиризином (20 мг)
Ранитидин, фармакоэкономика, хроническая идиопатическая крапивница, цетиризин, циклоспорин
Короткий адрес: https://sciup.org/14917172
IDR: 14917172
Текст научной статьи Оценка общих затрат на лечение хронической идиопатической крапивницы у взрослых в зависимости от схемы противоаллергической терапии
-
1 Введение. Лечение любого хронического заболевания, в том числе хронической идиопатической крапивницы (ХИК), сопровождается большими материальными затратами со стороны системы здравоохранения, пациентов и их семей, общества в целом [1-4].
Фармакоэкономический анализ дает возможность определить оптимальные терапевтические программы, которые позволяют контролировать течение заболевания не только с позиции эффективности, но и с точки зрения экономической целесообразности. Обязательным компонентом фармакоэкономического анализа является оценка затрат. Хроническая крапивница – заболевание, для которого характерны высокие прямые и непрямые материальные затраты.
Адрес: 400066, г. Волгоград, пл. Павших борцов, 1.
Факс: (8442) 55-17-70.
В качестве прямых медицинских затрат рассматриваются стоимость врачебных осмотров, лабораторных анализов и инструментальных методов обследования, лекарств и медицинских процедур (например, стоимость противовоспалительных и симптоматических средств и др.), расходы на неотложную, госпитальную и амбулаторно-поликлиническую помощь, реабилитация, стоимость альтернативных методов лечения и др. [1]. Прямые немедицинские затраты включают транспортные и «карманные» расходы пациентов в связи с амбулаторными визитами или госпитализацией, стоимость ожиданий приема врача, расходы на элиминационные мероприятия (например, гипоаллергенный быт или диета). Данные затраты довольно трудно выявить и особенно измерить, поэтому обычно учитываются только медицинские расходы.
В имеющейся литературе наиболее полно представлены сведения о прямых расходах на амбулаторные визиты к врачу, отражена стоимость фармакотерапии крапивницы. Исследования, проведенные в странах Западной Европы (Бельгия, Германия, Франция, Великобритания, Греция, Италия, Португалия, Испания), показали, что суммарные расходы на визиты к врачу по поводу крапивницы составляют в год 758 млн долларов США, расходы на лекарственные препараты – 178 млн, т.е. бремя прямых расходов (без учета стоимости госпитализации) составляет почти миллиард (936 млн) долларов США в год [5]. В связи с тем что больные крапивницей нуждаются в проведении разнообразных диагностических процедур и тестов, стоимость предварительного обследования каждого больного, по данным исследовательского центра США, составляет от 3 тыс. до 150 тыс. долларов (в среднем 30 545 $) [6].
К непрямым затратам относят снижение производительности труда, производственные потери в связи с отсутствием больного на рабочем месте, неуплату налогов по болезни, а также социальные выплаты по больничным листам и инвалидности. В идеале стоимость лечения ХИК должна включать все компоненты, в том числе «нематериальные» или «неизмеримые» затраты, связанные с эмоциональным состоянием больных, страхом перед болезнью или смертью и т.д. Многие из них не подлежат материальному выражению, поэтому сложно поддаются расчету и меньше всего исследованы.
Настоящее исследование посвящено оценке стоимости общих затрат на лечение ХИК в зависимости от схемы противоаллергического лечения.
Методы. Для проведения анализа необходимо было оценить общую сумму расходов на лечение тяжелой хронической идиопатической крапивницы (возраст пациентов от 18 до 50 лет) за учитываемый период (4 недели терапии и 8 недель наблюдения) в зависимости от проводимого лечения: 1-й группе назначался циклоспорин (ЦсП) (Sandimmune Neoral, Novartis Pharma) в суточной дозе 2,5 мг/кг/сутки перорально ежедневно; пациенты, вошедшие во 2-ю группу, получали терапию блокатором Н1-гистаминовых рецепторов цетиризином (Zyrtec®, UCB S.A. Pharma Sector, Бельгия) в дозе 10 мг/сутки перорально и блокатором Н2-гистаминовых рецепторов ранитидином (Ц10мг/Р) (Zantac®, Glaxo Operations UK Limited, Великобритания) в дозе 300 мг/сутки перорально; пациенты 3-й группы получали цетиризин (Ц20мг) (Zyrtec®, UCB S.A. Pharma Sector, Бельгия) в дозе 20 мг/сутки перорально. Помимо этого, всем пациентам было допустимо назначение системных кортикостероидов в низких дозах для уменьшения выраженности симптомов заболевания, объем потребления которых учитывался. В работе мы проанализировали все типы затрат, связанные с лечением, которые возможно измерить и оценить. Перед расчетом общих затрат были определены все использованные ресурсы, их количественное потребление по каждому режиму терапии и оценена стоимость по единому временному срезу (на 01.01.09). Расчет общих затрат по каждому режиму проводился на 100 человек, чтобы упростить проведение фармакоэкономического анализа.
Прямые медицинские и немедицинские расходы, связанные с лечением ХИК, рассчитывались следующим образом:
Прямые медицинские затраты включали:
-
– расходы на госпитализацию в связи с обострением – (тариф ОМС) х количество койко-дней;
-
– стоимость лекарственных препаратов для базисной противовоспалительной терапии;
-
– стоимость симптоматических средств (с ГКС);
-
– затраты на амбулаторный визит к врачу.
Прямые немедицинские затраты:
-
– расходы пациента в связи с пребыванием в стационаре, транспортные расходы;
-
– транспортные расходы при амбулаторном визите.
Стоимость указанных медицинских услуг рассчитывалась в соответствии с величиной тарифа ФОМС, утвержденного на территории Волгоградской области.
Прямые нематериальные затраты оценивались по опросам пациентов, госпитализированных с ХИК.
Для больного анализировались прямые расходы, связанные с затратами на лекарственную терапию (в расчет взята средняя аптечная стоимость препаратов по данным прейскурантов 15 произвольно выбранных аптек различной формы собственности, расположенных в пяти районах Волгограда). Для здравоохранения определяли прямые расходы, включающие затраты на стационарное лечение, лекарственную терапию (для расчетов использовались закупочные цены дистрибьюторов лекарственных препаратов («Протек»)), амбулаторно-поликлиническое обслуживание и экстренную медицинскую помощь.
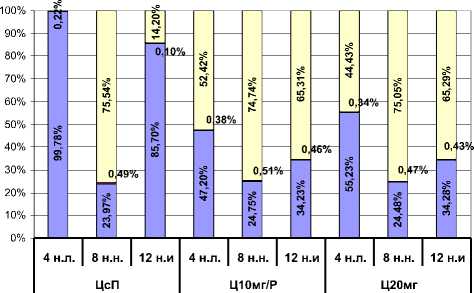
Результаты . Сумма общих затрат при антиаллер-гической терапии различными схемами 100 больных ХИК в течение 12 недель исследования представлены в таблице 1. Большую часть затрат при лечении ЦсП составили затраты на 4-недельную базисную терапию. При этом ее основной составляющей были прямые медицинские затраты (99,78%). Общие затраты на 4-недельную терапию Н1/Н2 гистаминобло-каторами составили 42,24%, а удвоенной дозой цетиризина составили 31,87% (табл. 1; рисунок).
Затраты на последующее восьминедельное наблюдение были сопоставимы в процентном соотношении во всех трех группах, но различны в абсолютных значениях, что и отразилось на конечном результате (см. табл. 1, рисунок).
Таким образом, за весь 12-недельный анализируемый период (4 недели лечения и 8 недель наблюдения) при терапии циклоспорином 85,7% составили прямые медицинские затраты, 14,2% – непрямые затраты и 0,1% – прямые немедицинские затраты (рисунок). Высокий уровень прямых медицинских затрат
□ прямые мед.затраты □ прямые немед.затраты □ непрямые затраты
Структура общих затрат фармакотерапевтических режимов за 12 недель исследования
Таблица 1
Соотношение общих затрат различных фармакотерапевтических режимов за 12 недель исследования, руб.
|
Режим |
ЦсП |
Ц10мг/Р |
Ц20мг |
|
Базисная терапия (4 недели) |
1 335 196,95 |
648 423,69 |
546 154,94 |
|
Период наблюдения (8 недель) |
304 423,33 |
886 704,79 |
1 167 378,09 |
|
Весь период исследования (12 недель) |
1 639 620,28 |
1 535 128,48 |
1 713 533,03 |
Таблица 2
Структура прямых медицинских затрат различных фармакотерапевтических режимов за 12 недель исследования, %
При анализе 12-недельного периода исследования комбинированной терапии Н1/Н2 гистаминобло-каторами отмечено, что наибольшие расходы приходились на непрямые затраты (65,31%), доля прямых медицинских затрат была в 2 раза меньше (34,23%) (см. рисунок). Рассматривая структуру прямых медицинских затрат, выявили, что стоимость базисной терапии была ниже в 2,7 раза по сравнению с терапией циклоспорином. При этом расходы на другие составляющие прямых медицинских затрат увеличились: на симптоматическую терапию – в 6,2 раза, на неотложную помощь – в 17,5 раза, стационарную помощь – в 11,4 раза, на амбулаторные визиты – в 11,7 раза (см. табл. 2).
Увеличение потребности в обращении за медицинской помощью среди пациентов данной группы привело к увеличению связанных с ними прямых немедицинских и непрямых затрат: расходы пациентов и производственные потери увеличились более чем в 20 раз по сравнению с терапией циклоспорином.
Соотношение прямых медицинских затрат, немедицинских затрат и прямых немедицинских затрат при терапии удвоенной дозой цетиризина было таким же, как и во второй группе и представлено на рисунке. При анализе изменений прямых медицинских затрат выявлено, что стоимость базисной терапии была ниже стоимости терапии циклоспорином в 2,6 раза. Увеличение общих расходов было связано с увеличением затрат по другим составляющим: симптоматической терапии – в 5,5 раза, амбулаторной помощи – в 10,5 раза, стационарной помощи – в 11,6 раза. Расходы на неотложную помощь увеличились в 15,9 раза. В табл. 2 представлена структура прямых медицинских затрат терапии удвоенной дозы цетиризина. Увеличение суммы прямых немедицинских и непрямых затрат было обусловлено увеличением потребности в госпитализациях и амбулаторной помощи. Расходы пациентов и потери производства увеличились более чем в 20 раз.
Таким образом, наименьшие общие затраты на лечение 100 пациентов, страдающих тяжелой ХИК, в течение 12 недель исследования были зафиксированы в группе, где проводилась комбинированная терапия цетиризином (10 мг) с ранитидином (300 мг). Наибольшие расходы были связаны с назначением терапии цетиризином (20 мг).
Обсуждение. В проведенном исследовании прямые немедицинские затраты при использовании всех фармакотерапевтических режимов были сопоставимы, а наиболее принципиальные различия между группами касались структуры прямых медицинских и непрямых затрат. На фоне терапии циклоспорином отмечались наиболее значимые изменения в потреблении данных ресурсов здравоохранения вследствие сокращения обращения за неотложной помощью и потребностью в экстренной госпитализации (затраты на неотложную и стационарную помощь составили 5% от суммы прямых медицинских затрат). Пациенты в этих группах преимущественно нуждались только в амбулаторных визитах. Основные расходы при использовании режима циклоспорина были связаны с проведением противовоспалительной терапии (94,2% от суммы прямых медицинских затрат).
Несмотря на сокращение стоимости базисной терапии при назначении режимов: цетиризин (10 мг) + + ранитидин и цетиризин (20 мг), в данных группах отмечался значительный рост прямых медицинских затрат за счет увеличения числа вызовов скорой медицинской помощи и экстренных госпитализаций. Затраты на эти виды медицинской помощи составили 10,12; 45,75; 9,24 и 46,37% от суммы прямых затрат в группах соответственно. При этом более высокая потребность в обращениях за медицинской помощью в связи с симптомами крапивницы пациентов, полу- чавших комбинированную терапию Н1/Н2 гистами-ноблокаторами или цетиризином 20 мг, приводила к увеличению общих непрямых затрат. Это связано с увеличением числа госпитализаций и амбулаторных визитов и, как следствие, увеличением расходов пациентов и потерь производства.
Заключение. Таким образом, затраты на проведение противовоспалительной терапии составляют определяющую часть общей суммы расходов на лечение тяжелой хронической идиопатической крапивницы у пациентов на фоне терапии циклоспорином; при альтернативных режимах терапии определяющими становятся непрямые затраты на лечение при существующих тарифах ОМС на медицинские услуги.
Список литературы Оценка общих затрат на лечение хронической идиопатической крапивницы у взрослых в зависимости от схемы противоаллергической терапии
- Петров В.И. Фармакоэпидемиология и фармакоэконо-мика в России: состояние проблемы и перспективы развития//Клинические исследования лекарств в России. 2002. № 1. С. 8-10.
- Blaiss M.S. Cost-effectiveness of H1-antihistamines//Clin. Allergy Immunol. 2002. Vol. 17. P. 319-336.
- Annual direct and indirect health care costs of chronic idiopathic urticaria: a cost analysis of 50 nonimmunosuppressed patients/L.K. Delong, S.D. Culler, S.S. Saini [et al.]//Arch. Dermatol. 2008. Vol. 144, № 1. P. 35-39.
- Economic aspects of allergies: status and prospects for Austria/V Stein, T. Dorner, K. Lawrence [et al.]//Wien Med. Wochenschr. 2007. Vol. 157. P. 248-254.
- Российский национальный согласительный документ «Крапивница и ангиоотек»: рекомендации для практических врачей/под общ. ред. И.С. Гущина. М.: Фармфрус Принт Медиа, 2007. 127 с.
- Dubuske L.M., Seal В., Brown М.С. Pharmacoeconomics of levocetirizine in allergic rhinitis and chronic idiopathic urticaria: considerations for the USA//Expert. Rev. Pharmacoecon. Outcomes Res. 2008. Vol. 8, № 3. P. 233-241.


