Оценка влияния ингибитора натрий-глюкозного котранспортера 2 типа в сочетании с инсулином на метаболические параметры и морфофункциональные изменения почек крыс с экспериментальным сахарным диабетом
Автор: Лебедев Д.А., Лихоносов Н.П., Тучина Т.П., Байрашева В.К., Бабенко А.Ю.
Журнал: Juvenis scientia @jscientia
Статья в выпуске: 11, 2017 года.
Бесплатный доступ
Ингибиторы натрий-глюкозного котранспортёра 2 типа относятся к новому классу пероральных препаратов для лечения сахарного диабета (СД) 2 типа, оказывающих свой эффект через уменьшение почечной реабсорбции глюкозы. Помимо сахароснижающего эффекта, для данной группы описывают различные плейотропные эффекты. В статье описывается влияние дапаглифлозина, одного из представителей этого класса, на морфофункциональные изменения почек крыс и метаболические параметры на фоне 4-недельной терапии экспериментального СД. В ходе исследования получены данные о том, что добавление дапаглифлозина к инсулину крысам со стрептозотоцин-индуцированным СД позволяет уменьшить выраженность гломерулосклероза, мезангиальной экспансии и альбуминурии.
Ингибитор натрий-глюкозного котранспортёра 2 типа, дапаглифлозин, сахарный диабет, нефропротективные свойства
Короткий адрес: https://sciup.org/14110434
IDR: 14110434 | УДК: 615.036.8 | DOI: 10.15643/jscientia.2017.11.008
Assessment of sodium-glucose co-transporter inhibitor in combination with insulin on metabolic parameters and renal morphofunctional changes in rats with experimental diabetes mellitus
Sodium-glucose co-transporter type 2 inhibitors belong to modern class of oral hypoglycemic drugs, exerting its effect through the reduction of renal glucose reabsorption. In addition to the hypoglycemic effect, various pleiotropic effects are described for this group of drugs. This article describes the effects of four-week treatment of diabetic rats by sodium-glucose co-transporter type 2 inhibitor dapagliflozin on various metabolic parameters and renal morphofunctional changes. We obtained that the addition of dapagliflozin to insulin-treated rats with streptozotocin-induced diabetes reduced the severity of glomerulosclerosis, and albuminuria.
Текст научной статьи Оценка влияния ингибитора натрий-глюкозного котранспортера 2 типа в сочетании с инсулином на метаболические параметры и морфофункциональные изменения почек крыс с экспериментальным сахарным диабетом
Funding : The reported study was funded by Russian foundation of basic research (RFBR) according to the research project №17-54-04080.
Введение. Сахарным диабетом (СД) 2 типа болеют не менее 380 миллионов человек во всем мире, или более 8% всего взрослого населения. По оценкам специалистов, к 2035 году СД будут страдать более 592 миллионов (10%) [1]. Остаются нерешенными не только вопросы профилактики и полного излечения СД 2 типа и его почечного осложнения – диабетической нефропатии (ДН), но и адекватной компенсации заболевания. По данным Сунцова Ю.И. и соавт., целевой уровень гликированного гемоглобина (HbA1c менее 7%) достигается не более чем у 13% больных СД. При этом нормализации веса, артериального давления (АД) и показателей липидограммы удаётся достигнуть лишь у 7% пациентов [2]. В связи с этим продолжается работа по созданию препаратов, эффективно корректирующих не только гипергликемию, но и другие метаболические нарушения, и по возможности благоприятно влияющих на прогноз в отношении ДН.
Традиционные сахароснижающие препараты (ССП) направлены на устранение дисфункции бета-клеток, нивелирование инсулинорезистентности или увеличение поглощения глюкозы тканями [3]. Понимание роли почек в метаболизме глюкозы привело к созданию нового класса ССП – ингибиторов натрий-глюкозного котранспортера 2 типа (НГЛТ-2), или глифлозинов. Механизм действия ингибиторов НГЛТ-2 связан с ингибированием реабсорбции глюкозы в почках и увеличением ее экскреции с мочой, тем самым достигается снижение уровня глюкозы в крови [4-6]. Сахароснижающий эффект глифлозинов сопоставим с другими противодиабетическими препаратами, является инсулин-независимым и не зависит от исходного состояния бета-клеток поджелудочной железы, что обуславливает низкий риск гипогликемий [6-8]. Дапаглифлозин является одним из трёх представителей класса ингибиторов НГЛТ, зарегистрированных в настоящее время на территории Российской Федерации [3]. Способность дапаглифлозина уменьшать плазменную концентрацию глюкозы напрямую зависит от скорости клубочковой фильтрации и, ожидаемо, снижается при хронической болезни почек [8].
Благодаря существенному увеличению глюкозурии лечение дапаглифлозином, помимо снижения уровня HbA1c, приводит к уменьшению массы тела и умеренному снижению АД [8-9]. С другой стороны, продолжают публиковаться исследования о возможных нефропротективных свойствах данного класса препаратов [10-12]. Считается, что положительное влияние ингибиторов НГЛТ-2 на функцию почек, помимо улучшения метаболического статуса, связано с уменьшением клубочковой гиперфильтрации, системного и интрагломерулярного давления, что приводит к замедлению развития и прогрессирования хронической болезни почек [7]. Так, терапия дапаглифлозином обладает мягким диуретическим эффектом, что может являться одной из причин улучшения течения артериальной гипертензии [11]. Однако, вероятнее всего, ведущим механизмом потенциальной нефропротекции является устранение клубочковой гиперфильтрации [13, 14]. Ингибирование реабсорбции глюкозы и натрия в НГЛТ-2, экспрессируемых проксимальными канальцами почек, сопровождается подавлением тубулогломерулярной обратной связи и компенсаторным стойким снижением внутриклубочкового давления [15].
В проксимальных канальцах имеется еще один транспортер, который отвечает за реабсорбцию натрия – натрийводородный транспортер 3 (НВТ3). Данный переносчик тесно связан с метаболизмом глюкозы [16]. Его функциональная активность изменяется при возникновении СД [17]. При экспериментальном СД продемонстрировано, что ингибиторы НГЛТ-2 могут функционально взаимодействовать с НВТ3, снижая активность последнего и увеличивая натрийурез [18]. При этом известно, что терапия инсулином сопровождается повышением активности НВТ3 и увеличением реабсорбции натрия. Это может приводить к развитию гиперволемии, увеличению содержания Na+ и Са2+ в стенках сосудов и способствовать вазоконстрикции [17]. Характер морфофункциональных почечных изменений при использовании дапаглифлозина в комбинации с препаратами, обладающими свойствами уменьшать натрийурез, прежде всего инсулином, до настоящего времени не исследован.
Целью данного исследования явилась оценка влияния терапии ингибитором НГЛТ-2 дапаглифлозином на метаболические параметры и морфофункциональные почечные изменения у крыс с экспериментальным СД, получающих терапию инсулином.
Материалы и методы исследования . Все экспериментальные животные содержались в условиях, соответствующих Постановлению «Санитарно-эпидемиологические требования к устройству, оборудованию и содержанию экспериментально-биологических клиник (вивариев)» (от 29.08.2014 г.).
В исследование было включено 30 самцов крыс стока Wistar в возрасте 10 месяцев, которых содержали в условиях 12/12-часового светотемнового режима при свободном доступе к питьевой воде и пище. Крысы были случайным образом разделены на 2 группы: контроль без СД (n=10) и крысы, у которых индуцировался экспериментальный СД (n=20). Моделирование СД производилось путем однократной внутрибрюшинной инъекции диабетогенного вещества стрептозотоцина (СТЗ) в дозе 65 мг/кг, растворенного в свежеприготовленном цитратном буфере (pH 5,5) [19]. Контрольные животные получали внутрибрюшинно инъекцию натриевого цитратного буфера. Цитратный буфер и раствор СТЗ готовился по ранее описанной методике [20] с использованием реагентов фирмы AppliChem (Испания).
Для отбора крыс в опыт производилась оценка уровня гликемии через 10 дней после инъекции СТЗ. Критерием СТЗ-индуцированного СД был уровень гликемии ≥ 7 ммоль/л, оцененной в плазме крови глюкометром Contour TS Bayer (Германия) из хвостовой вены после не менее чем 10 часов голода.
Крысы с подтверждённым СД были разделены на 2 подгруппы:
-
1) диабетический контроль – 6 животных со СТЗ-индуцированным СД, получавшие в течение последующих 4 недель инсулин НПХ (Eli Lilly, США) в дозе 0,2 единицы/кг подкожно (группа СД инсулин);
-
2) группа СД инсулин+дапаглифлозин – 14 крыс с экспериментальным СД, получавшие в течении 4 недель дополнительно к инсулину НПХ (0,2 единицы/кг) дапаглифло-зин (Astra Zeneca, Великобритания), растворенный в воде в питьевой воде в дозе 0,1 мг/кг/сутки.
По окончании 4 недель крысы выводились из эксперимента. Перед этим животные на 3 часа помещались в метаболические камеры для сбора мочи, определялся объём выделившейся мочи. Концентрацию альбумина определяли на анализаторе HemoCue Albumin 201 (Швеция) фотометрическим методом, рассчитывалась экскреция альбумина за 24 часа. В последующем крысы выводились из эксперимента, ткань почки забиралась для морфологической оценки.
Для светооптической микроскопии кусочки паренхимы почки на сутки фиксировали в нейтральном 4% формалине, проводили в спиртах возрастающей крепости и заливали в парафин. С использованием микроскопа фирмы LEICA DM 750 (Германия) выполнялась светооптическая микроскопия серийных полутонких парафиновых срезов, окрашенных гематоксилин-эозином. Полуколичественным методом рассчитывался индекс гломерулосклероза по методике, предложенной Bilous R.W. et al. [21]. Для каждой экспериментальной группы были рассчитаны средние значения индексов, полученные для каждой крысы в группе. Отношение области мезангия к общей площади клубочков использовали для определения степени тяжести гломерулосклероза, результат оценивали в произвольных единицах. В каждом срезе оценивали 25 клубочков с последующим подсчетом степени гломерулосклероза и площади экспансии мезангия (в %).
Статистический анализ данных производили с использованием пакета статистических программ STATISTICA 10 (StatSoft Inc., США). Результаты представлены при нормальном распределении в виде среднего арифметического±стандартного отклонения (М±SD), при асимметричном – в виде медианы и интерквартильного размаха (25 квартиль – 75 квартиль). При сравнении нескольких выборок использовался непараметрический критерий Краскелла – Уоллеса, при сравнении 2-х групп между собой – критерий Манна – Уитни. Нулевую статистическую гипотезу об отсутствии различий отвергали при p <0,05.
Результаты .
Метаболические параметры. В конце эксперимента в группе крыс, получавших дапаглифлозин и инсулин, наблюдалось снижение гликемии по сравнению с крысами, получавшими только инсулин – 8,6 ммоль/л (5,6 – 13,9) и 10,2 ммоль/л (7,8 – 16,4), соответственно (p=0,001). В контрольной группе без СД средний уровень гликемии составил 4,5 ммоль/л (4,1 – 5,6), р<0,01 при сравнении с группами крыс с СД. В начале исследования средняя масса тела составила: в группе контроля без СД – 324,7 г., в группе СД инсулин – 330,6 г., а в группе СД инсулин+дапаглифлозин – 311,0 г. (р=0,25 при сравнении одновременно 3 групп). Масса тела в обеих группах крыс с СД снижалась на протяжении 4 недель, в отличие от контрольной группы крыс без СД. В группе СД инсулин и дапаглифлозин отмечалось более выраженное снижение массы тела в конце эксперимента (-52,0 г (-43,0 – (-67,0)) по сравнению как с группой монотерапии инсулином (-36,0 (-29,0 – (-43,0), р=0,025), так и с крысами без СД, у которых наблюдалось увеличение массы тела к концу эксперимента на 21,0 г (19,0 – 23,0), р=0,001 (Рис. 1).
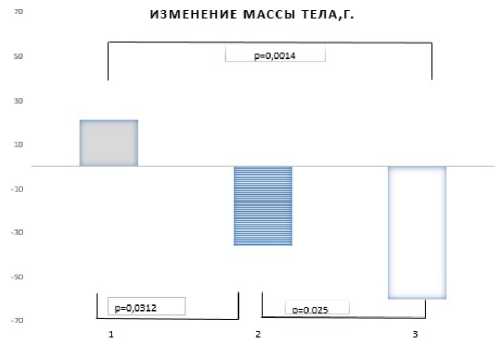
Рисунок 1. Изменение массы тела в исследуемых группах крыс за 4 недели эксперимента (1 – группа контроля без СД, 2 – группа СД инсулин, 3 – группа СД инсулин+дапаглифлозин)
В группе крыс с СД, получавших лечение инсулином и дапаглифлозином, cуточный диурез составил 78,1 мл (74,5 – 81,7) и был значимо выше как по сравнению с контрольными животными (18.4 (15,9-22,3), р=0,009), так и при сравнении с группой СД инсулин – 29,4 мл (27,7 – 31,1), р=0,006. Также получены значимые различия по концентрации глюкозы в суточной моче между группой крыс, которые получали дапаглифлозин в комбинации с инсулином (96,4 (96,2 – 102,8) ммоль/л), и группой монотерапии инсулином –4,35 ммоль/л (3,65 – 5,05), р=0,002.
Показатели альбуминурии по окончании эксперимента. При анализе показателей альбуминурии в исследуемых группах выявлены значимые различия между сравниваемыми группами крыс с СД. Так, в группе, получавшей только инсулин, величина альбуминурии составила 91,8 мг/24ч (74,1 – 108,5), в то время как в группе СД инсулин+дапаглифлозин альбуминурия была почти в 2 раза ниже – 50,95 мг/24ч (41,3 – 60,2), р=0,012 (Рис. 2).
Гистологическая характеристика образцов тканей почек крыс . Срезы почек, окрашенных гематоксилин – эозином, в контрольной группе без СД имели классическую структуру почечной ткани (Рис. 3).
АЛЬБУМИН СУТОЧНОЙ МОЧИ.МГ/24Ч
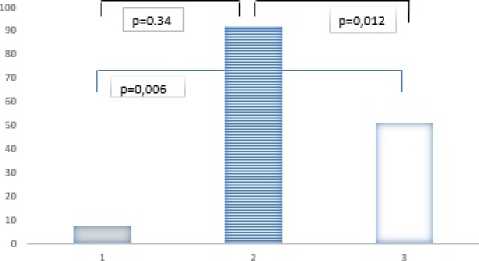
Рисунок 2. Величина суточной экскреции альбумина с мочой у крыс в зависимости от получаемой терапии (1 – группа контроля без СД, 2 – группа СД инсулин, 3 – группа СД инсулин+дапаглифлозин)
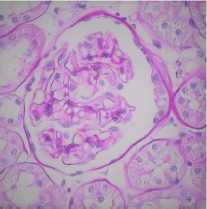
Рисунок 3. Световая микроскопия почек крыс контрольной группы без СД (окраска гематоксилин-эозин, увеличение x600). Видно нормальное строение клубочков без признаков гломерулосклероза и клеток канальцев с отсутствием признаков гипертрофии
В свою очередь, в гистологических препаратах почек крыс группы СД инсулин выявлялся выраженный кортикальный гломерулосклероз, пролиферация мезангиальных элементов и частичное сужение пространств Боумена (Рис. 4). При этом в большей части проксимальных извитых канальцев наблюдалась их гипертрофия, вакуолизация и пикнотические ядра (Рис. 5).
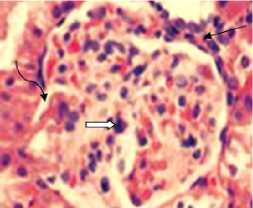
Рисунок 4. Морфологические изменения клубочков почек при световой микроскопии в группе крыс с СД, получавших монотерапию инсулином (гематоксилин – эозин, увеличение x600). Прямой черной линией указан кортикальный гломерулосклероз. Изогнутая черная линия указывает на сужение пространства Боумена. Фигурной стрелкой указана пролиферация клеток мезангия
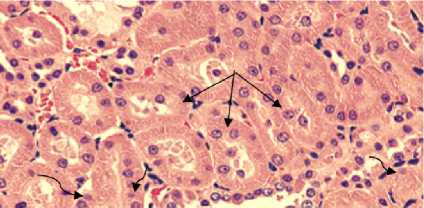
Рисунок 5. Морфологические изменения канальцев при световой микроскопии в группе крыс, получавших монотерапию инсулином (гематоксилин – эозин, x400). Прямые черные линии указывают на гипертрофию клеток почечных канальцев. Изогнутые черные линии указывает на пикнотические ядра
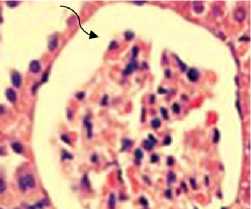
Рисунок 6. Морфологические изменения клубочка при световой микроскопии в группе крыс, получавших терапию дапаглифлозином и инсулином (гематоксилин – эозин, увеличение х600). Прямой черной линией указана повышенная клеточность. Изогнутая черная линия указывает на нормальное пространство Боумена
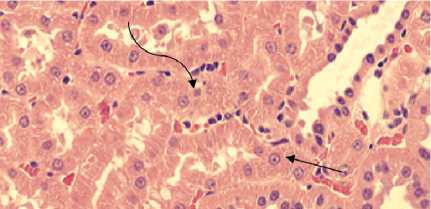
Рисунок 7. Морфологические изменения канальцев при световой микроскопии в группе крыс, получавших терапию дапаглифлозином и инсулином (гематоксилин – эозин, x400). Прямой черной линией указана гипертрофия отдельной клетки почечных канальцев. Изогнутая черная линия указывает на пикнотическое ядро
Крысы, получавшие инсулин и дапаглифлозин, имели меньшую выраженность дегенеративных процессов в почках по сравнению с группой крыс на инсулине (Рис. 6). Многие почечные клубочки характеризовались гиперклеточно-стью с нормальными пространствами Боумена, в то время как в проксимальных извитых канальцах наблюдалась слабо выраженная вакуолизация и отдельные пикнотиче-ские ядра и меньшая гипертрофия канальцевого эпителия (Рис. 7).
Морфометрический анализ выраженности гломерулосклероза продемонстрировал значимые различия в индексе гломерулосклероза между группой крыс СД инсулин+дапаглифлозин и группой крыс с СД, получавших монотерапию инсулином – 0,6 произвольных единиц (0,5 – 0,7) и 1,1 произвольных единиц (1,0 – 1,2), соответственно (р=0,005) (Рисунок 8). Кроме того, выявлено значимое различие в площади мезангия между группой терапии дапаглифлозином и контрольной группой крыс с СД – 28,0% (23,0 – 32,0) и 37,0% (33,0 – 41,0), соответственно (р=0,008) (Рисунок 9). При этом обе группы значимо отличались от крыс без СД как по степени гломерулосклероза, так и по площади клубочка, приходящейся на мезангиальный компонент (р<0,001) (Рис. 8 и Рис. 9, соответственно).
Обсуждение результатов . Ингибиторы НГЛТ-2 индуцируют экскрецию глюкозы с мочой пропорционально количеству глюкозы, фильтрующейся через почки, уровень которой, в свою очередь, зависит от скорости клубочковой фильтрации и концентрации глюкозы в плазме [22]. В ходе проведённого нами исследования показано улучшение гликемического контроля при добавлении дапаглифлози-на к инсулину у крыс со стрептозотоцин-индуцированным СД (модель СД 1 типа). Эти данные подтверждают известные гликемические эффекты дапаглифлозина при СД 2 типа [3-5, 8-9] и согласуются с исследованием другого ингибитора НГЛТ-2 ипраглифлозина у крыс с экспериментальным СД 1 типа [23].
Уменьшение канальцевой гипертрофии и выраженно-
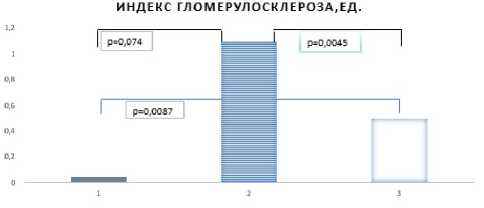
Рисунок 8. Индекс гломерулосклероза в исследуемых группах (1 – группа контроля без СД, 2 – группа СД инсулин, 3 – группа СД инсулин+ дапаглифлозина)
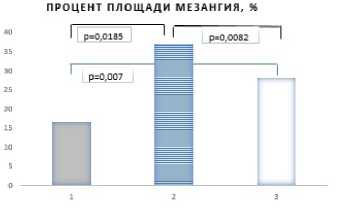
Рисунок 9. Процент площади мезангия в исследуемых группах (1 – группа контроля без СД, 2 – группа СД инсулин, 3 – группа СД инсулин+дапаглифлозин)
сти альбуминурии в группе крыс с СД, получавших дапа-глифлозин, по сравнению с крысами контрольной группы с СД свидетельствует о том, что добавление дапаглифлозина способствует ослаблению замедлению развития морфофункциональных проявлений ДН. Полученные данные соотносятся с результатами экспериментальной работы по оценке влияния эмпаглифлозина на морфофункциональные параметры почек мышей [24]. Однако в ходе нашего исследования, в отличие от исследования Vallon V. et al., ингибитор НГЛТ-2 добавлялся к инсулинотерапии, способной уменьшать натрийурез и, тем самым, потенциально ослаблять нефропротективные возможности препарата [25].
Одним из вероятных механизмов реализации, обнаруженных у дапаглифлозина нефропротективных свойств может являться прямое улучшение гликемического контроля. Известно, что гипергликемия является одним из ведущих факторов развития ДН [28]. При этом редукция тубулотоксичности глюкозы, которая является мощным стимулятором экспрессии таких ростовых факторов, как трансформирующий фактор роста бета (TGF-бета), сосудистый эндотелиальный фактор роста (VEGF) и инсулиноподобный фактор роста (IGF), способствует замедлению пролиферативных процессов в клубочках [29, 30]. Тем не менее, нельзя исключить плейотропное воздействие дапаглифлозина на почки, в частности, за счёт устранения гиперфильтрации. В нашем исследовании не производилась оценка величин клубочковой фильтрации. Тем не менее, известна способность препарата устранять клубочковую гиперфильтрацию, являющуюся пусковым механизмом развития ДН [13]. Причиной клубочковой гиперфильтрации является увеличение реабсорбции натрия в проксимальных канальцах, связанное с их гипертрофией и дополненное котранспортом глюкозы [26]. Этот процесс приводит к снижению дистальной доставки натрия и последующей активации тубулогломе-рулярной обратной связи и пропорционально большему снижению сосудистого сопротивления афферентной артериолы по сравнению с эфферентной. Блокада НГЛТ-2 снижает проксимальную реабсорбцию натрия, что, как полагают, приводит к увеличению дистальной доставки натрия к плотному пятну, подавлению тубулогломерулярной обрат- ной связи и компенсаторному стойкому снижению внутри-клубочкового давления [27].
В ходе клинических исследований дапаглифлозин продемонстрировал способность умеренно снижать уровень АД [31, 32]. Нормализация АД является важным фактором профилактики и замедления развития ДН [33]. По данным нашего исследования, показано увеличение суточного диуреза при добавлении в терапию дапаглифлозина. Это подтверждает его известное диуретическое свойство, которое, в свою очередь, может приводить к снижению АД [34]. Однако прямое измерение уровня АД и оценка вну-триклубочковой гемодинамики в нашем исследовании не проводились.
Таким образом, полученные результаты свидетельствуют о том, что добавление дапаглифлозина к инсулиноте-рапии крысам с экспериментальным СД 1 типа уменьшает экспансию гломерулярного матрикса, степень выраженности гломерулосклероза и уровень экскреции альбумина с мочой по сравнению с крысами контрольной группы с СД. Данный нефропротективный эффект может являться следствием как улучшения гликемического контроля, так и изменения почечной гемодинамики.
Список литературы Оценка влияния ингибитора натрий-глюкозного котранспортера 2 типа в сочетании с инсулином на метаболические параметры и морфофункциональные изменения почек крыс с экспериментальным сахарным диабетом
- International Diabetes Federation. IDF Diabetes Atlas, 6th ed. Brussels: International Diabetes Federation, 2013.
- Сунцов Ю.И., Болотская Л.Л., Маслова О.В., Казаков И.В. Эпидемиология сахарного диабета и прогноз его распространенности в Российской Федерации//Сахарный диабет. 2011. №1. С. 15-18
- Алгоритмы специализированной медицинской помощи больным сахарным диабетом, 8-й выпуск/под ред. И.И. Дедова //Сахарный диабет. 2017. Т. 20, № 1S. С. 1-121
- Bays H. Sodium glucose co-transporter type 2 (SGLT2) inhibitors: targeting the kidney to improve glycemic control in diabetes mellitus//Diabetes Ther. 2013;4(2):195-220.
- Kalra S. Sodium glucose co-transporter-2 (SGLT2) inhibitors: a review of their basic and clinical pharmacology//Diabetes Ther. 2014;5(2):355-66.
- Sha S, Devineni D, Ghosh A, et al. Canagliflozin, a novel inhibitor of sodium glucose co-transporter 2, dose dependently reduces calculated renal threshold for glucose excretion and increases urinary glucose excretion in healthy subjects//Diabetes Obes Metab. 2011;13(7):669-72.
- Kalra S., Singh V., Nagrale D. Sodium-Glucose Cotransporter-2 Inhibition and the Glomerulus: A Review//Adv Ther, 2016;33:1502-1518.
- Zhang M, Zhang L, Wu B, Song H, An Z, Li S. Dapagliflozin treatment for type 2 diabetes: a systematic review and meta-analysis of randomized controlled trials.//Diabetes Metab Res Rev. 2014 Mar;30(3):204-21 DOI: 10.1002/dmrr.2479
- Avogaro A, Giaccari A, Fioretto P, Genovese S, Purrello F, Giorgino F, Del Prato A consensus statement for the clinical use of the renal sodium-glucose co-transporter-2 inhibitor dapagliflozin in patients with type 2 diabetes mellitus.//S. Expert Rev Clin Pharmacol. 2017 Jul;10(7):763-772 DOI: 10.1080/17512433.2017.1322507
- Satirapoj B Sodium-Glucose Cotransporter 2 Inhibitors with Renoprotective Effects.//Kidney Dis (Basel). 2017 Jul;3(1):24-32 DOI: 10.1159/000471765
- Lovshin J.A., Gilbert R.E. Are SGLT2 inhibitors reasonable antihypertensive drugs and renoprotective?//Curr Hypertens Rep. 2015 Jun;17(6):551 DOI: 10.1007/s11906-015-0551-3
- Jaikumkao K., Pongchaidecha A., Chatsudthipong V., Chattipakorn S.C., Chattipakorn N., Lungkaphin A. The roles of sodium-glucose cotransporter 2 inhibitors in preventing kidney injury in diabetes.//Biomed Pharmacother. 2017 Oct; 94:176-187. doi: 10.1016/j.biopha.2017.07.095.
- Tonneijck L., Muskiet M.H., Smits M.M., van Bommel E.J., Heerspink H.J., van Raalte D.H., Joles J.A. Glomerular Hyperfiltration in Diabetes: Mechanisms, Clinical Significance, and Treatment.//J Am Soc Nephrol. 2017 Apr;28(4):1023-1039 DOI: 10.1681/ASN.2016060666
- Zanoli L, Granata A, Lentini P, et al. Sodium-glucose linked transporter-2 inhibitors in chronic kidney disease.//Sci World J. 2015;2015:6 DOI: 10.1155/2015/317507
- De Nicola L, Gabbai F.B., Liberti M.E., Sagliocca A., Conte G., Minutolo R. Sodium/glucose cotransporter 2 inhibitors and prevention of diabetic nephropathy: targeting the renal tubule in diabetes.//Am J Kidney Dis. 2014;64(1):16-24.
- Dominguez Rieg J.A., de la Mora Chavez S., Rieg T. Novel developments in differentiating the role of renal and intestinal sodium hydrogen exchanger 3.//Am J Physiol Regul Integr Comp Physiol. 2016 Dec 1;311(6):R1186-R1191 DOI: 10.1152/ajpregu.00372.2016
- Tiwari S, Riazi S, Ecelbarger CA. Insulin's impact on renal sodium transport and blood pressure in health, obesity, and diabetes.//Am J Physiol Renal Physiol. 2007 Oct;293(4)
- Panchapakesan U, Pegg K, Gross S, et al. Effects of SGLT2 inhibition in human kidney proximal tubular cells-renoprotection in diabetic nephropathy?//PLoS One. 2013;8(2)
- Tesch G.H. Rodent models of streptozotocin-induced diabetic nephropathy//Nephrology (Carlton). 2007. Vol. 12(3). P. 261-266.
- Байрашева В.К. Моделирование сахарного диабета и диабетической нефропатии в эксперименте//Современные проблемы науки и образования. 2015;4: 460(11)
- Bilous RW, Mauer SM, Sutherland DE, Steffes MW (1989). Mean glomerular volume and rate of development of diabetic nephropathy//Diabetes 38: 1142-1147.
- Komoroski B, Vachharajani N, Boulton D et al. Dapagliflozin, a novel SGLT2 inhibitor, induces dose-dependent glucosuria in healthy subjects//Clin Pharmacol Ther 2009; 85: 520-526.
- Tahara A, Kurosaki E, Yokono M, et al. Effects of sodium-glucose cotransporter 2 selective inhibitor ipragliflozin on hyperglycaemia, oxidative stress, inflammation and liver injury in streptozotocin-induced type 1 diabetic rats//J Pharm Pharmacol 2014; 66:975-87
- Vallon, V., Gerasimova, M., Rose, M., Masuda, T., Satriano, J., Mayoux, E. et al. (2014) SGLT2 inhibitor empagliflozin reduces renal growth and albuminuria in proportion to hyperglycemia and prevents glomerular hyperfiltration in diabetic akita mice//Am J Physiol Renal Physiol 306: F194-204
- Fuster D.G., BobulescuI A., ZhangJ, Wade J., Moe O.W. Characterization of the regulation of renal Na+/H+ exchanger NHE3 by insulin//Am J Physiol Renal Physiol 292: F577-F585, 2007
- Melsom T., Mathisen U.D., Ingebretsen O.C., et al. Impaired fasting glucose is associated with renal hyperfiltration in the general population//Diabetes Care. 2011;34(7):1546-51
- Malatiali S., Francis I., Barac-Nieto M. Phlorizin prevents glomerular hyperfiltration but not hypertrophy in diabetic rats//Exp Diabetes Res 2008: 305403
- Kanwar Y.S., Sun L., Xie P., Liu F.Y., Chen S. A glimpse of various pathogenetic mechanisms of diabetic nephropathy//Annu Rev Pathol 2011; 6(1): 395-423
- Singh A. et al. High glucose causes dysfunction of the human glomerular endothelial glycocalyx//Am. J. Physiol. Renal Physiol. 2011 300, F40-F48.
- Raz I. et al. Role of insulin and the IGF system in renal hypertrophy in diabetic Psammomys obesus (sand rat)//Nephrol. Dial Transplant. 18, 1293-1298 (2003).
- Brown RE, Gupta N, Aronson R. Effect of Dapagliflozin on Glycemic Control, Weight, and Blood Pressure in Patients with Type 2 Diabetes Attending a Specialist Endocrinology Practice in Canada: A Retrospective Cohort Analysis//Diabetes Technol Ther. 2017 Aug 22. , DOI: 10.1089/dia.2017.0134
- Wilding J, Bailey C, Rigney U, Blak B, Kok M, Emmas C. Dapagliflozin therapy for type 2 diabetes in primary care: Changes in HbA1c, weight and blood pressure over 2 years follow-up//Prim Care Diabetes. 2017 Oct;11(5):437-444. 2017.04.004 DOI: 10.1016/j.pcd
- Giunti S, Barit D, Cooper ME. Mechanisms of diabetic nephropathy role of Hypertension//Hypertension. 2006;48(4):519-26.
- Kawasoe S, Maruguchi Y, Kajiya S, Uenomachi H, Miyata M, Kawasoe M, Kubozono T, Ohishi M. Mechanism of the blood pressure-lowering effect of sodium-glucose cotransporter 2 inhibitors in obese patients with type 2 diabetes//BMC Pharmacol Toxicol. 2017 Apr 10;18(1):23 DOI: 10.1186/s40360-017-0125-x


