Одномоментное хирургическое лечение постинфарктного дефекта межжелудочковой перегородки, аневризмы левого желудочка и ишемической болезни сердца
Автор: Шахназарян Арсен Михайлович, Гаспарян М.В., Шахназарян Н.Г.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 3 т.11, 2016 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188572
IDR: 140188572 | УДК: 616.124.6/.124.2-007.64/12-005.4-089
One-stage surgical repair of post-infarct ventricular septal defect, left ventricular aneurysm and coronary artery disease
Текст статьи Одномоментное хирургическое лечение постинфарктного дефекта межжелудочковой перегородки, аневризмы левого желудочка и ишемической болезни сердца
ОДНОМОМЕНТНОЕ ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПОСТИНФАРКТНОГО ДЕФЕКТА МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ, АНЕВРИЗМЫ ЛЕВОГО ЖЕЛУДОЧКА
И ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Шахназарян А.М.1, 2, Гаспарян М.В.1, Шахназарян Н.Г.2
-
1 Ставропольская краевая клиническая больница, г. Ставрополь
-
2 Ставропольский государственный медицинский университет, г. Ставрополь
УДК 616.124.6/.124.2-007.64/12-005.4-089
ONE-STAGE SURGICAL REPAIR OF POST-INFARCT VENTRICULAR SEPTAL DEFECT, LEFT VENTRICULAR ANEURYSM AND CORONARY ARTERY DISEASE
В настоящее время в мире постоянно растет число пациентов с осложненными формами ИБС, в том числе с постинфарктными аневризмами левого желудочка (ЛЖ), дисфункцией клапанов и разрывами межжелудочковой перегородки (МЖП). Постинфарктный разрыв МЖП – крайне опасное осложнение инфаркта миокарда (ИМ), которое возникает у 1–4% больных, как правило, в течение недели после его развития и сопровождается очень высокой летальностью: к концу первой недели после разрыва погибает более 50% больных, в течение 6 недель – 87%. В связи с высокой летальностью, сопровождающей развитие этого осложнения, на сегодняшний день ни один кардиохирургический центр не имеет большого опыта лечения данной патологии.
Пациентка С., 66 лет, поступила в кардиологическое отделение регионального сосудистого центра с жалобами на одышку при незначительной физической нагрузке, постоянные отеки нижних конечностей, перебои в работе сердца. Считает себя больной в течение 6 месяцев, когда без предшествующей стенокардии перенесла Q-позитивный ИМ, осложнившийся формированием аневризмы верхушки ЛЖ и разрывом МЖП, проявлявшийся симптомами выраженной сердечной недостаточности. Проведенная в кардиологическом стационаре по месту жительства консервативная терапия позволила стабилизировать состояние пациентки. С целью хирургического лечения была направлена в региональный сосудистый центр.

Шахназарян А.М., Гаспарян М.В., Шахназарян Н.Г.
ОДНОМОМЕНТНОЕ ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ПОСТИНФАРКТНОГО ДЕФЕКТА МЕЖЖЕЛУДОЧКОВОЙ
ПЕРЕГОРОДКИ, АНЕВРИЗМЫ ЛЕВОГО ЖЕЛУДОЧКА И ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
На момент поступления в региональный сосудистый центр общее состояние больной средней степени тяжести. Кожные покровы бледно-розовой окраски, акроцианоз. Выраженные отеки нижних конечностей. В легких жесткое дыхание, ослаблено в нижних отделах. Границы сердца расширены вправо. Тоны сердца ритмичные, приглушены. Акцент второго тона над пульмональным стволом. Над всей областью сердца с эпицентром в 4 межреберье по левому краю грудины грубый пансистолический шум, распространяющийся в подмышечную область и сосуды шеи. Частота сердечных сокращений 86 ударов в минуту. Артериальное давление 110/70 мм рт. ст. Печень выступает из-под края реберной дуги на 4 см.
На электрокардиограмме синусовый ритм, рубцовые изменения и при- знаки аневризмы передне-перегородочно-верхушечной стенки ЛЖ, единичные суправентрикулярные и желудочковые экстрасистолы.
При холтеровском мониторировании ЭКГ зарегистрирован ритм синусовый с ЧСС 45-100, средняя ЧСС 74. Одиночные, парные, полиморфные желудочковые и суправентрикулярные экстрасистолы. Элевация сегмента ST на 1,5–2,5 мм на фоне рубцовых изменений миокарда передне-перегородочноверхушечной стенки ЛЖ. Циркадный индекс 108%.
На рентгенограмме грудной клетки выявлено усиление легочного рисунка, расширение тени сердца вправо. Карди-оторакальный индекс 62%.
По данным ЭхоКГ, КДО 179 мл, КСО 122 мл. УО 57 мл. Снижение глобальной сократительной способности
ЛЖ (ФВ 42%). Гипокинез септальноапикального сегмента миокарда ЛЖ, аневризма его верхушечной области с пристеночными тромботическими массами. Дефект апикальной части МЖП до 10мм со сбросом крови слева направо. Увеличение полости левого предсердия. Умеренная недостаточность митрального клапана. Незначительная недостаточность аортального и трикуспидального клапанов. Дисфункция клапана легочной артерии. Склероз аорты. Диффузный кардиосклероз. Значительная степень легочной гипертензии (СДЛА 60 мм рт. ст.).
При селективной коронарографии: стеноз передней межжелудочковой ветви в устье 90%, первой диагональной ветви в устье 80%, второй диагональной ветви в устье 70%, ствола правой коронарной артерии в среднем сегменте 60%.
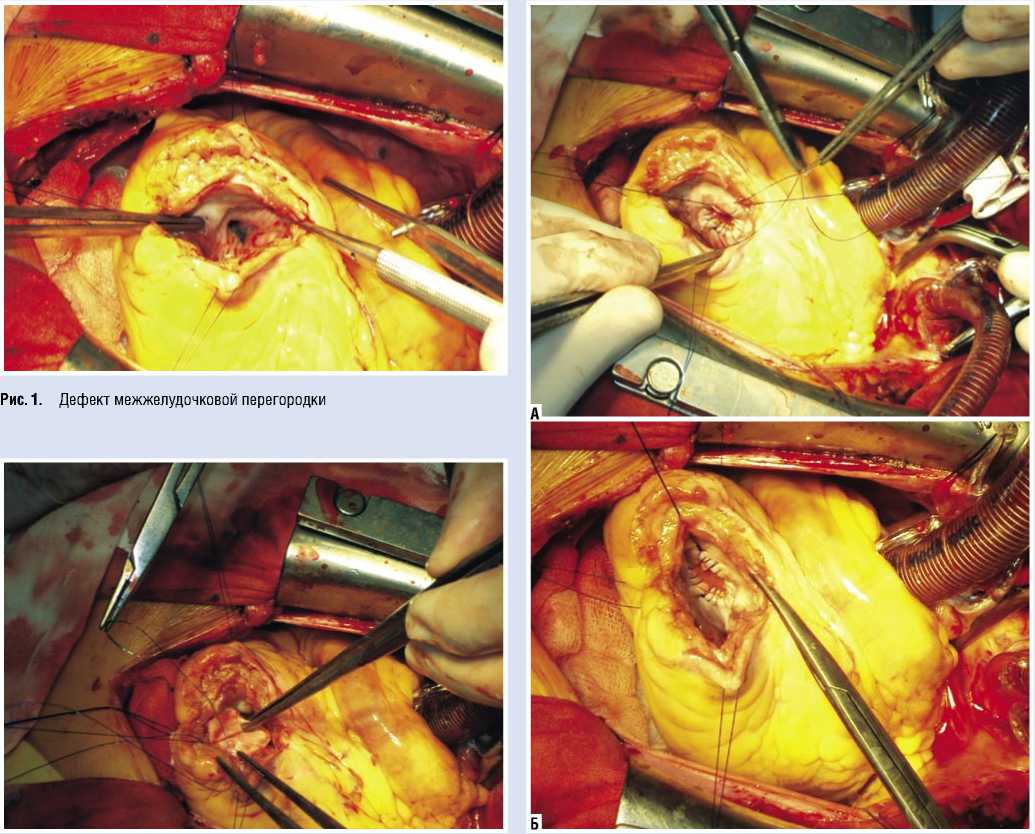
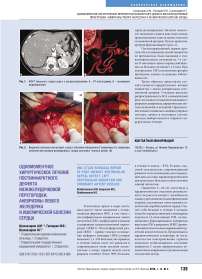
Рис. 3. Пластика аневризмы левого желудочка по Дору
Рис. 2. А – пластика дефекта заплатой из ксеноперикарда. Б – окончательный вид пластики дефекта

Назыров Ф.Г., Абралов Х.К., Назырова Л.А., Муратов У.А., Алимов А.Б., Мирсаидов М.М., Эрстекис А.Г, Иногамов С.А.
ПРОТЕЗИРОВАНИЕ ВОСХОДЯЩЕГО ОТДЕЛА И ДУГИ АОРТЫ С ЦИРКУЛЯТОРНЫМ АРЕСТОМ И РЕТРОГРАДНОЙ ПЕРФУЗИЕЙ ГОЛОВНОГО МОЗГА
Пациентка была оперирована. Под общей анестезией выполнена срединная стернотомия. Забраны левая внутренняя грудная артерия и сегмент большой подкожной вены. Налажен сердечно-легочный обход, умеренная гипотермия. После пережатия аорты проведена кристаллоидная кардиоплегия через корень аорты. Разрезом через аневризму верхушечной области параллельно и на 1,5 см лате-ральнее ПМЖВ вскрыт ЛЖ. В переднем отделе МЖП выявлен дефект до 12 мм в диаметре с фиброзными краями. Выполнена пластика дефекта заплатой из ксеноперикарда непрерывным швом. Затем выполнена эндовентрикулопластика ЛЖ по Дору с использованием заплаты из ксеноперикарда. ПМЖВ шунтирована внутренней грудной артерией, диагональная ветвь аутовеной. Начато согревание пациента. Время пережатия аорты 86 минут. Длительность искусственного кровообращения 150 минут.
В раннем послеоперационном периоде проводилась инотропная поддержка малыми дозами кардиотоников. Внутриаортальный баллонный контрпульсатор не использовался.
Пациентка выписана на 12 сутки после операции под наблюдение кардиолога по месту жительства. При обследовании через 6 месяцев жалоб не предъявляет, состояние пациентки удовлетворительное, функциональный класс сердечной недостаточности I по NYHA. По данным контрольной ЭхоКГ, фракция выброса ЛЖ 50%, признаков резидуального дефекта МЖП не выявлено.
Постинфарктные разрывы МЖП подразделяются на передние и задние, их локализация точно соответствует зоне развития ИМ. По данным Л.А. Бокерия и соавт. (2002г), при переднем ИМ у 62% больных разрыв возникает в апикальном сегменте, у 38% – в среднем сегменте передних двух третей перегородки и никогда – в ее базальном сегменте. Для такого осложнения характерно изолированное поражения передней нисходящей артерии в отсутствие коллатералей и формирование аневризмы ЛЖ передней локализации.
На сегодняшний день основным методом диагностики разрыва МЖП является эхокардиография (ЭхоКГ) с цветным допплеровским картированием. По данным И.В. Жбанова (2013) метод позволяет почти 100% специфичностью и чувствительностью обнаружить дефект, определить его форму и размеры, а также оценить функцию желудочков, клапанного аппарата, состояние внутрисердечной гемодинамики.
D. Cooley и соавт. в 1957 году впервые описали случай оперативного лечения постинфарктного дефекта МЖП. С тех пор хирургическое вмешательство является общепринятым и наиболее эффективным методом лечения данной категории пациентов.
Сроки хирургического лечения больных с постинфарктным разрывом МЖП определяются степенью гемодинамических нарушений в острой стадии ИМ и эффективностью интенсивной терапии, направленной на их коррек- цию. Быстрая стабилизация гемодинамики дает возможность выполнить отсроченную операцию через 2–3 месяца после ИМ.
Приведенный клинический случай позволяет рекомендовать отсроченную симультанную операцию у пациентов с ИБС, осложненной развитием постинфарктного дефекта МЖП и аневризмы ЛЖ, в связи с большей безопасностью и лучшими результатами. Однако, выраженная острая сердечная недостаточность, резистентная к проводимой терапии, является показанием к неотложному хирургическому вмешательству в острой стадии ИМ, несмотря на его крайне высокий риск.
ПРОТЕЗИРОВАНИЕ
ВОСХОДЯЩЕГО ОТДЕЛА
И ДУГИ АОРТЫ
С ЦИРКУЛЯТОРНЫМ АРЕСТОМ И РЕТРОГРАДНОЙ ПЕРФУЗИЕЙ ГОЛОВНОГО
МОЗГА
Назыров Ф.Г., Абралов Х.К.,
Назырова Л.А., Муратов У.А., Алимов А.Б., Мирсаидов М.М., Эрстекис А.Г, Иногамов С.А.