Одномоментные и этапные высокие билиодигестивные анастомозы при сложных формах синдрома мириззи с локализацией холецистобилиарного свища в области конфлюенса
Автор: Белеков Ж.О., Ысмайылов К.С., Маманов Н.А., Луцевич Э.В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Новые технологии
Статья в выпуске: 4 (32), 2013 года.
Бесплатный доступ
В статье проанализированы первые результаты применения высоких билиодигестивных анастомозов при сложных формах синдрома Мириззи с локализацией холецисто-билиарного свища в области конфлюенса.
Синдром мириззи, конфлюенс, субтотальная холецистэктомия, холецистобигепатикоеюностомия
Короткий адрес: https://sciup.org/142211099
IDR: 142211099 | УДК: 616.366-007.253+612.357.65]
Текст научной статьи Одномоментные и этапные высокие билиодигестивные анастомозы при сложных формах синдрома мириззи с локализацией холецистобилиарного свища в области конфлюенса
Актуальность
В научной литературе последних лет все чаще фигурирует термин «синдром Мириззи» как осложнение желчнокаменной болезни, развивающееся при распространении воспалительного процесса с желчного пузыря на желчные протоки, вследствие чего происходит его компрессия или формирование холецисто-билиарного свища, через который конкременты желчного пузыря мигрируют в магистральные желчные протоки [1–8]. Распространенность этого осложнения желчнокаменной болезни не велика, и варьирует среди пациентов с холелитиазом от 0,2 до 2,7% [5–8], однако серьезные трудности адекватной доопера-ционной диагностики, а также технические проблемы реконструктивно-восстановительного этапа операции, тем более у пациентов старших возрастных групп, заставляют неоднократно возвращаться к этой проблеме, вынося ее в разряд остроактуальных проблем билиарной хирургии.
В клинической практике существуют различные классификации синдрома Мириззи, и, по существу, все они отражают различные варианты формирования патологическо- го холецистобилиарного свища и степень разрушенности внепеченочных желчных протоков [4, 6, 7]. В доступной литературе мы не встретили описания случаев синдрома Мириззи с локализацией холецистобилиарного свища в области конфлюенса с поражением его передней стенки и, соответственно, способов хирургической коррекции этой сложной формы синдрома Мириззи. В связи с этим мы решили поделиться небольшим опытом хирургического лечения синдрома Мириззи 2 типа с локализацией холецисто-билиарного свища в области конфлюенса.
Материал и методы
С 1998 года нами пролечено 139 больных с синдромом Мириззи. Преобладали лица женского пола – 103 (74,1%) больных, мужчин было 36 (25,9%). Возраст больных колебался от 25 до 87 лет. Из всех больных преобладали пациенты пожилого – 58 (41,7%), и старческого возраста – 68 (48,9%).
Согласно классификации McSherry (1982), больных с синдромом Мириззи I типа было 65 (46,7%), II типа – 74 (53,3%). Хронический калькулезный холецистит был установлен у 104 (74,8%) больных, острый калькулезный холецистит – у 35 (25,2%), в том числе острый катаральный холецистит имел место у 17 больных, флегмонозный – у 8, гангренозный – у 7, эмпиема желчного пузыря – у 2 и водянка желчного пузыря – у 1. Холедохолитиаз сопутствовал 80 (57,5%) больным. Большинство больных (90 или 64,7%) были госпитализированы с синдромом механической желтухи, из которых у 33 (23,7%) желтуха сопровождалась явлениями холангита.
У всех больных проведен анализ жалоб, анамнеза заболевания и перенесенных ранее вмешательств на желчных протоках, данных физикального обследования, лабораторных методов исследования: гемограмма, общий анализ мочи, биохимический анализ крови, коагулограмма. Для диагностики синдрома Мириззи мы рутинно применяли ультразвуковое исследование (УЗИ), которое проводилось на сканнерах «Voluson 530D», «Aloka SSD 725» с применением конвексных датчиков с частотой излучения 3,0 МГц, 3,5 МГц и 5 МГц, работающих в реальном масштабе времени и серой шкалой сканирования.
Результаты и обсуждение
Из всех 139 наблюдений синдрома Мириззи у 4 (2,8%) больных холецистобилиарный свищ с наличием конкремента локализовался в области конфлюенса с полным разрушением его передней стенки. Все больные – женщины в возрасте от 52 до 77 лет. У троих больных имели место острый обтурационный калькулезный холецистит (2) и острый гангренозный перфоративный калькулезный холецистит с разлитым желчным перитонитом (1). В одном наблюдении обнаружен хронический калькулезный холецистит. Следует отметить, что дооперационная диагностика такой сложной формы синдрома Мириззи 2 типа крайне затруднительна, и истинная анатомическая ситуация была констатирована только интраоперационно.
В хирургическом лечении синдрома Мириззи 2 типа с высокой локализацией холецистобилиарного свища создается трудная тактическая ситуация, возникшая вследствие образования дефекта в результате пролежня желчным камнем передней стенки конфлюенса. После холецистэктомии в таких случаях образуется значительный дефект передней стенки конфлюенса, который практически невозможно закрыть различными способами пластики (рис. 1). Сложившаяся ситуация диктует необходимость выполнения сложной реконструктивной операции, а именно закрытия дефекта передней стенки конфлюенса.
В тематической научной литературе мы не встретили описания случаев синдрома Мириззи 2 типа с поражением внепеченочных желчных протоков в области конфлюенса и, тем более, способов оперативной коррекции билиарного пассажа в таких ситуациях. У 2 больных нами выполнена одноэтапно субтотальная холецистэктомия и холецистоби-

Рис. 1. Вид дефекта передней стенки конфлюенса после холецистэктомии гепатикоеюностомия на выключенной по Ру петле тонкой кишки (подана заявка на изобретение). Методология данной операции выглядит следующим образом. После осуществления лапаротомии и ревизии в подпеченочном пространстве обнаруживали сморщенный, деформированный желчный пузырь с широкой холецистобилиарной фистулой и наличием конкремента в области конфлюенса. Первым этапом рассекали стенку желчного пузыря от дна по продольной его оси, продолжая разрез через его шейку, которая представляет собой свищевое соустье с внепеченочными желчными протоками. Извлекали желчный камень, фиксированный в зоне холецистобилиарной фистулы, санировали просвет желчных протоков и убеждались в проходимости и отсутствии камней в протоках. При ликвидации холецистобилиарного свища образуется значительный дефект передней стенки зоны конфлюенса. Задняя стенка внепеченочных желчных протоков при этом остается не пораженной. С учетом этого, желчный пузырь иссекали с оставлением его переднелатеральной стенки, которая изначально в течение хронического воспалительного процесса и при формировании холецистобилиарного свища была спаяна с долевыми печеночными протоками, как бы представляя собой «готовую площадку» для закрытия образовавшегося дефекта передней стенки проксимальных внепеченочных желчных путей и анастомозирования с тонкой кишкой. Необходимо учитывать размеры дефекта стенки желчных протоков и соответственно формировать лоскут из стенки желчного пузыря, достаточный для закрытия дефекта. Общий печеночный проток пересекали дистальнее места впадения пузырного протока, выполняли субтотальную холецистэктомию. Дистальный конец общего печеночного протока ушивается герметично непрерывным швом нерассасывающимися шовным материалом.
Вторым этапом формировали холецистобигепатикоею-ноанастомоз с использованием оставленного лоскута стенки желчного пузыря. «Дигестивным партнером» билиодиге-стивного соустья служила выключенная по Ру петля тонкой кишки длиной 80–100 см, проведенная позади поперечноободочной кишки к воротам печени. Формировали холеци-стобигепатикоеюноанастомоз прецизионными швами. На этом этапе соблюдали основные принципы формирования билиодигестивного анастомоза: иссечение рубцовой ткани, прецизионная адаптация слизистых оболочек печеночных протоков и кишки, создание широкого соустья без натяжения, длина «отключенной» по Ру кишки не менее 80 см, использование в качестве шовного материала монофила-ментной нити на основе полидиоксанона (Биосин, Monocol, Monocryl, PDS-II). Завершенный вид этой операции приведен на рисунке 2.
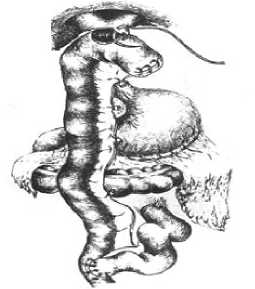
Рис. 2. Формирование бигепати-коеюноанастомоза по Ру
Клинический пример 1. Б-ная А., 52 года, и.б. № 677, поступила 24.12.2004 г. в хирургическое отделение Ошской межобластной объединенной клинической больницы с диагнозом: «Желчнокаменная болезнь. Хронический калькулезный холецистит. Склерозированный желчный пузырь. Хронический билиарный панкреатит. Механическая желтуха». Из анамнеза выяснено, что желчнокаменной болезнью страдает в течение 10 лет.
По данным эхографии, визуализируется сморщенный, деформированный желчный пузырь с наличием одного крупного конкремента размером 2×1,5 см, фиксированного в области шейки желчного пузыря. Внутрипеченочные желчные протоки не расширены. Выявлено расширение гепатикохоледоха и правого печеночного протока.
В плановом порядке больная была оперирована. После выполнения верхнесрединной лапаротомии и ревизии в подпеченочной области был обнаружен массивный перифокальный спаечный процесс. Желчный пузырь уменьшен в размере, сморщен, интимно окутан сальником. Пальпаторно определяется фиксированный крупный конкремент в области шейки желчного пузыря. При диссекции области шейки желчного пузыря обнаружено широкое свищевое соустье желчного пузыря с конфлюенсом. По вышеописанной методике произведена операция субтотальная холецистэктомия, бескаркасная холецистобигепатикоеюностомия на выключенной по Ру петле тощей кишки. После дренирования подпеченочной области операционная рана послойно ушита. Послеоперационное течение гладкое. Обе дренажные трубки из подпеченочной области удалены на 6 сутки. Больная была выписана на амбулаторное лечение. Осложнений не было. Осмотрена через 2 месяца: чувствует себя хорошо, жалоб нет, работает по специальности, желтухи нет. Общий билирубин крови – 17 мкмоль/л.
Приведенный пример наглядно демонстрирует сложность клинической ситуации, и здесь бесспорно можно согласиться с утверждением ряда хирургов о том, что хирургическая операция при синдроме Мириззи очень сложна и упоминается как «капкан в хирургии желчных протоков» [1, 4]. Повторно оперирована одна больная. Через 2 года после операции у нее развились стриктура холецистобиге-патикоеюноанастомоза, внутрипеченочный холелитиаз и механическая желтуха. В данном случае первая операция была выполнена в условиях острого деструктивного воспаления желчного пузыря. Больной была проведена операция разобщение билиодигестивного анастомоза, рассечение правого и левого печеночных протоков по Керу, литотомия, формирование бигепатикоеюноанастомоза по Ру. Больная была выписана через 12 дней с выздоровлением. После этого случая мы отказались от одномоментного формирования высокого билиодигестивного анастомоза по вышеизложенной методике и считаем это тактической ошибкой, так как даже в случае успешного заживления анастомоза у больных развивается стриктура бигепатикоеюноанастомоза. В последующем в условиях острого воспалительного процесса мы планируем выполнять операцию в два этапа.
В 2 остальных наблюдениях была проведена двухэтапная операция: 1 этап – субтотальная холецистэктомия, ликвидация холецистобилиарного свища, наружное дренирование правого и левого печеночных протоков, 2 этап – би-гепатикоеюностомия на выключенной по Ру петле тонкой кишки (подана заявка на изобретение). Показаниями для двухэтапного лечения в этих двух случаях были тяжелое состояние больных, наличие деструктивного калькулезного холецистита с разлитым желчным перитонитом в одном из них, и краевой некроз стенки конфлюенса в области образовавшегося дефекта – во втором наблюдении. Мы считаем, что двухэтапное оперативное лечение главным образом показано при невозможности наложить первичный билиоди-гестивный анастомоз, что бывает при остром воспалении, наличии деструктивного процесса, инфильтрации стенки желчных протоков, рыхлости тканей. В качестве демонстрации приводим второй клинический пример.
Клинический пример 2. Б-ная И.Н., 53 года, и.б. № 16915, госпитализирована в хирургическое отделение Ошской межобластной объединенной клинической больницы 19.08.2008 с диагнозом: «Желчнокаменная болезнь. Камень холедоха. Хронический калькулезный холецистит. Механическая желтуха. Синдром Мириззи». Из анамнеза выяснено, что желчнокаменная болезнь была установлена 1,5 года назад. За этот период у больной наблюдались неоднократные приступы желчной колики. От оперативного лечения больная воздерживалась. В 2006 г. перенесла операцию экстирпацию матки. В условиях больницы больная прошла лабораторные и инструментальные обследования. Клинически значимых сопутствующих заболеваний не выявлено. По данным эхо- графии, печень увеличена, контуры ровные, структура диффузно неоднородная, повышенной эхогенности, без очаговых изменений, отмечается расширение внутрипеченочных желчных протоков. Желчный пузырь уменьшен, деформирован, склерозирован, в просвете конкрементов нет, стенка в области шейки не определяется, полость сообщается с просветом общего печеночного протока. Начальные отделы гепатикохоледоха расширены до 2 см, в просвете конкремент размером 17 мм. Данные за камень холедоха, механическую желтуху, синдром Мириззи. Билирубин прямой – 188,2 мкмоль/л, билирубин непрямой – 106,4 мкмоль/л.
20.08.2008 г. в плановом порядке больная была оперирована. Верхнесрединная лапаротомия, ревизия. Печень несколько увеличена. Желчный пузырь склерозирован, плотно спаян с гепатикохоледохом. Пальпаторно в области ворот печени определяется плотное фиксированное образование (конкремент) размером до 1,5 см в диаметре. Острым путем пери-везикальный спаечный процесс был устранен. Произведено продольное вскрытие передней стенки желчного пузыря, с техническими трудностями извлечен конкремент, фиксированный в области конфлюенса. После удаления желчного камня образовавшийся дефект передней стенки конфлюенса был с некротическими изменениями вследствие длительной компрессии желчным камнем. После устранения механического препятствия начала поступать застойная желчь. Желчный пузырь удален по способу Прибрама с мукоклазией слизистой, была оставлена стенка желчного пузыря, спаянная с передней стенкой конфлюенса. Произведено раздельное наружное дренирование обеих долевых печеночных протоков тонкими дренажами. После дренирования подпеченочной области операционная рана послойно ушита. Послеоперационное течение гладкое, без осложнений. Билирубин прямой 13,3 мкмоль/л, билирубин непрямой 29,2 мкмоль/л от 24.08.08. На 14 сутки после операции больная была выписана домой с наличием двух дренажей в печеночных протоках.
Повторно госпитализирована через 2,5 месяца, 18.11.2008: чувствует себя хорошо, жалоб нет, желтухи нет. В плановом порядке был проведен второй этап операции – удаление дренажей и формирование бигепатикоеюно-стомии на выключенной по Ру петле тощей кишки. В послеоперационном периоде каких-либо тяжелых осложнений и летальных исходов не было.
Выводы
Таким образом, субтотальная холецистэктомия и холе-цистобигепатикоеюностомия на выключенной по Ру петле тонкой кишки, выполненные одно- и двухэтапно, в зависимости от наличия противопоказаний к первичному восста- новлению билиодигестивного пассажа, являются наиболее оптимальным и эффективным способом хирургической коррекции синдрома Мириззи 2 типа с локализацией хо-лецистобилиарного свища в области конфлюенса. Данная операция приводит к выздоровлению больных, возвращая их к полноценной жизни и труду, и может быть рекомендована в практике билиарной хирургии.
Список литературы Одномоментные и этапные высокие билиодигестивные анастомозы при сложных формах синдрома мириззи с локализацией холецистобилиарного свища в области конфлюенса
- Алиев М.А., Баймаханов Б.Б., Самратов Т.У. и др. Синдром Мириззи - диагностика и хирургическое лечение // Материалы XIII Международного конгресса хирургов- гепатологов России и стран СНГ // Анналы хирургический гепатологии. 2006. Т. 11, № 3. С. 64.
- Гальперин Э.И., Ахаладзе Г.Г., Котовский А.Е. и др. Синдром Мириззи: особенности диагностики и лечения // Материалы XIII Международного конгресса хирургов-гепатологов России и стран СНГ // Анн. хирургический гепатологии. 2006. Т. 11, № 3. С. 7-10.
- Греясов В.И., Перфильев В.В., Шепкин С.П. и др. Диагностика и хирургическая тактика при синдроме Мирицци//Хирургия. 2008. № 11. С. 31-34.
- Савельев B.C., Ревякин В.И. Синдром Мириззи (диагностика и лечение). М.: Медицина, 2003. С. 112.
- Al-Alkeely M.H., Alam M.K., Bismar H.A. et al. Mirizzi syndrome: ten years experience from a teaching hospital in Riyadh//World J. Surg. 2005. Vol. 29, № 12. P. 1687-1692.
- Beltran M.A., Csendes A., Cruces K.S. The Relationship of Mirizzi Syndrome and Cholecystoenteric Fistula: Validation of a Modified Classification//http://www.captura.uchile.cl/bitstream/handle/2250/6715/Beltran_Marcelo_A.pdf?sequence=1.
- McSherry C., Ferstenberg H., Virshup M. The Mirizzii syndrome: suggested classifications and surgical therapy//Surg. Gastroent. 1982. №1. P. 219-225.
- Waisberg J., Corona A., De Abreu I.W. et al. Benign obstruction ofthe common hepatic duct (Mirizzi syndrome): diagnosis and operative management//Arq. Gastroenterol. 2005. Vol.42, № 1. Р. 13-18.


