Онкологическая помощь и смертность от рака: региональный анализ в контексте России
Автор: Самсонов Ю.В., Костин А.А.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Эпидемиологические исследования
Статья в выпуске: 2 т.24, 2025 года.
Бесплатный доступ
Онкологические заболевания представляют значительную угрозу общественному здоровью, и эффективность мер по профилактике, диагностике и лечению рака остается актуальной проблемой в современном мире. Целью исследования является анализ и оценка распространения онкологических заболеваний, предоставляемой онкологической помощи и летальных исходов в различных регионах России. Материал и методы. Изучена динамика эпидемиологических показателей (заболеваемость, показатели качества онкологической помощи) за 2021 г на основании данных, представляемых в рамках государственной отчетности ф. № 7 «Сведения о злокачественных новообразованиях» субъектов РФ. Проводился систематический обзор литературных данных (PRISMA). Поиск осуществлялся в библиографических базах данных Elibrary, PubMed, MEDLINE, Google Scholar по ключевым словам. Результаты. Региональный анализ онкологической помощи и смертности от рака в контексте России выявил важные тенденции и факторы, влияющие на эффективность медицинской помощи. Структура онкологической заболеваемости в России включает рак молочной железы, тела матки, предстательной железы, ободочной кишки, лимфатической и кроветворной ткани, почки, шейки матки, щитовидной железы, прямой кишки, трахеи, бронхов, легкого и желудка. Заключение. Результаты анализа подчеркивают необходимость совершенствования системы онкологической помощи, особенно в регионах с повышенной заболеваемостью и смертностью, к которым относятся Пензенская и Тюменская области, Республика Мордовия, Липецкая, Самарская и Новгородская области. Минимальные показатели по заболеваемости и смертности отмечены в Вологодской области, Республике Тыва, Приморском крае, Чеченской Республике, Владимирской области и Республике Ингушетия. Результаты исследования свидетельствуют о росте ЗНО в России. Проанализированные данные также показывают совершенствование оказываемой онкологической помощи. Внедрение инновационных методов лечения повышает его эффективность и качество жизни пациентов.
Злокачественные новообразования, онкологическая помощь, инновационные противоопухолевые методы лечения, Российская Федерация
Короткий адрес: https://sciup.org/140309137
IDR: 140309137 | УДК: 616-006-082:312.2(470) | DOI: 10.21294/1814-4861-2025-24-2-16-25
Cancer care and cancer mortality: regional analysis in the context of Russia
Cancer imposes a heavy societal burden worldwide, and the development of the effective strategies for cancer prevention, diagnosis and treatment remains an important public health challenge. The purpose of this study was to analyze and assess the prevalence of cancer, cancer care and cancer-related deaths in various regions of Russia. Material and Methods. Changes in epidemiological characteristics (cancer incidence, quality indicators for cancer care) for 2021 were studied taking into account the data submitted within the framework of state reporting form No. 7 “Information on malignant neoplasms” of the constituent entities of the Russian Federation. A systematic review of the literature (PRISMA) was conducted. The search was carried out using Elibrary, PubMed, MEDLINE, and Google Scholar databases. Results. Regional analysis of cancer care and cancer mortality in Russia has revealed important trends and factors influencing the effectiveness of medical care. Cancers of the breast, uterine body, prostate, colon, lymphatic and hematopoietic tissue, kidney, cervix, thyroid, rectum, trachea, bronchi, lung and stomach are the most common cancers in Russia, accounting for 69.2 % of all cases. The results of the analysis emphasize the need to improve cancer care system, especially in regions with high morbidity and mortality, which include the Penza and Tyumen regions, the Republic of Mordovia, Lipetsk, Samara and Novgorod regions. The low incidence and mortality rates were observed in the Vologda region, the Republic of Tyva, Primorsky Krai, the Chechen Republic, Vladimir region and the Republic of Ingushetia. Conclusion. The results of this study show the increase in cancer incidence in Russia. The data obtained also indicate an improvement in the cancer care provided every year. Implement innovations is increase the success of treatment and the quality of life of patients.
Текст научной статьи Онкологическая помощь и смертность от рака: региональный анализ в контексте России
Злокачественные новообразования (ЗНО) являются значительной угрозой общественному здоровью, и эффективность мер по профилактике, диагностике и лечению рака остается актуальной проблемой. По данным литературы, в 2020 г. от рака умерло почти 10 млн человек, и ожидается, что к 2040 г. это число вырастет до 16,3 млн [1]. Ожидается, что в этом столетии рак обойдет сердечно-сосудистые заболевания и станет основной причиной преждевременной смерти в большинстве стран [2, 3]. Заболеваемость раком продолжает расти, а также наблюдаются изменения в распространении рака различных локализаций. Прогнозируется, что в течение следующих двух десятилетий число новых случаев рака вырастет более чем на 50 % и составит 30,2 млн. Однако растет не только распространенность заболевания, но и неравенство в доступности к квалифицированной онкологической помощи пациентов в зависимости от региона проживания, уровня выживаемости онкобольных, финансовых и социальных последствий диагноза «рак» для отдельных лиц и их семей. Устранение этого неравенства является важнейшей задачей для онкологического медицинского сообщества, и именно ее мы должны решить, чтобы добиться более высокого качества жизни и лучших результатов [1].
Показатели смертности от рака в различных регионах различаются и ассоциированы с уровнем заболеваемости и доступности медицинских услуг, в том числе с удаленностью онкологических центров, квалифицированных специалистов, оборудования для диагностики и лечения, а также результативностью программ скрининга и профилактики. В регионах с развитой медицинской инфраструктурой чаще наблюдаются эффективные результаты лечения и, соответственно, выше выживаемость и ниже смертность. Влияние факторов окружающей среды, таких как уровень канцерогенного загрязнения воздуха и воды, а также генетическая предрасположенность могут различаться в зависимости от региона.
Отмечено, что половина всех случаев рака и 58,3 % случаев смерти от рака приходится на Азию, где проживает почти 60 % населения. На долю Европы приходится почти пятая часть случаев рака и смертей, несмотря на то, что численность европейского населения менее 10 % мирового населения. Как и в Азии, соотношение смертности и заболеваемости выше в Африке из-за различий в распределении типов рака, относительно низкого уровня жизни в целом и медицинского обслуживания в частности [1].
А что же мы можем наблюдать в Российской Федерации? Россия – самая крупная по территории страна в мире с населением, достигающим 140 млн человек. Из-за больших территорий и неравномерного распределения населения наблюдается высокое пространственное неравенство с точки зрения доступности первичной и специализированной медицинской помощи. Национальная статистика рака в Российской Федерации формируется из данных, представленных региональными популяционными онкологическими регистрами (данные о заболевании) и реестров актов гражданского состояния (данные о смертности). Еще во времена СССР в 1953 г. была введена обязательная регистрация онкологических заболеваний. Полные национальные данные о заболеваемости раком доступны с 1993 г., тогда как смертность от рака можно проследить до начала 1960-х гг. [4].
Наряду с ростом показателей истинной онкологической заболеваемости прослеживается и повышение выявляемости онкопатологии. По данным Национального доклада о раке, в 2019 г. было зарегистрировано более 291 000 новых случаев рака у мужчин и 348 000 у женщин. В 2020 г. новых случаев рака у мужчин ‒ 305 000, у женщин ‒ 360 000; в 2021 г. у мужчин ‒ 315 000, у женщин ‒ 370 000; в 2022 г. новых случаев рака у мужчин ‒ 325 000, у женщин ‒ 380 000. Если не предпринимать решительных противораковых профилактических действий, рост заболеваемости раком в России увеличится на 13 % в ближайшие несколько десятилетий [4]. Последние доступные данные показывают, что в 2020 г. самым распространенным ЗНО в России был колоректальный рак (КРР), за ним следовали рак молочной железы (РМЖ) и рак легких [4].
На 2021 г. в топ-5 нозологий среди пациентов, состоящих на учете в онкологических учреждениях, входят: РМЖ (745 710); рак кожи, кроме меланомы (442 619); рак тела матки (280 608); рак предстательной железы (274 361); рак ободочной кишки (235 782) [4]. На рис. 1 и 2, взятых из платформы с открытыми данными и исследованиями по социальным проблемам в регионах России [5], продемонстрированы статистические результаты по количеству пациентов с установленным диагнозом злокачественного новообразования на конец года (на учете), численность на 100 тыс. населения рассчитана по среднегодовой численности за соответствующий год (данные Росстата) по России и топ-5 нозологий среди пациентов, состоящих на учете в онкологических учреждениях. Распространенность отдельных нозологий на 100 тыс. населения считалась от всего населения России
(без деления населения по полам), несмотря на то, что некоторые нозологии могут быть только у женщин или только у мужчин. Это сделано для того, чтобы оценить в целом распространенность по стране. Если оценивать распространенность нозологий в зависимости от пола, то распределение будет иным.
Таким образом, в условиях России, где регистрируются высокие уровни заболеваемости и смертности от онкологических заболеваний с территориальными различиями, региональный анализ становится важным инструментом для определения особенностей оказания медицинской помощи и разработки эффективных стратегий борьбы с этими заболеваниями.
Целью исследования являются анализ и оценка распространения онкологических заболеваний, предоставляемой онкологической помощи и летальных исходов в различных регионах России.
Материал и методы
В работе изучалась динамика эпидемиологических показателей (заболеваемость, показатели качества онкологической помощи) на основании данных, представляемых в рамках государственной отчетности ф. № 7 «Сведения о злокачественных новообразованиях» субъектов РФ в 2019–21 гг. Изучалась динамика показателей заболеваемости и смертности больных на основании данных, взятых из открытых источников, таких как сборник «Злокачественные новообразования в России» [6, 7], и проекта, посвященного распространению онкологических заболеваний «Если быть точным» [5]. Анализ основан на статистических данных, включающих информацию о заболеваемости и смертности от рака. Расчет статистических пока-
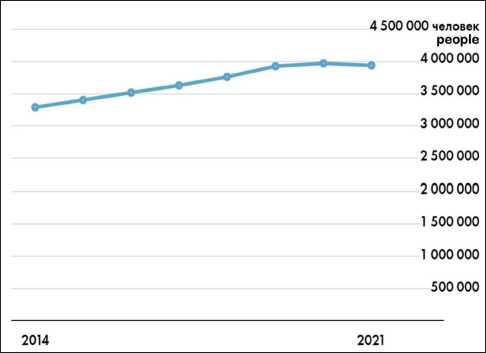
Рис. 1. Число пациентов с установленным диагнозом злокачественного новообразования на конец года (на учете) по РФ [7]. Примечание: рисунок выполнен авторами
Fig. 1. Number of patients diagnosed with cancer at the end of the year (on record) in the Russian Federation [7].
Note: created by the authors
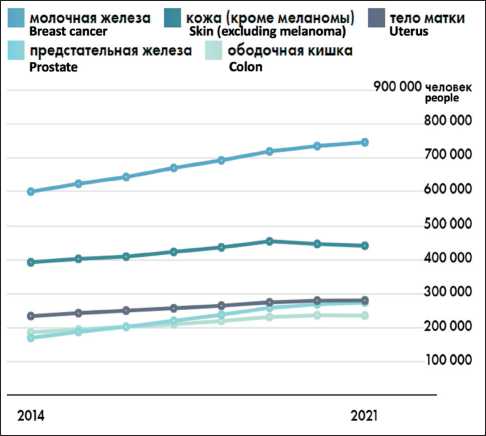
Рис. 2. Топ-5 нозологий среди пациентов, состоящих на учете в онкологических учреждениях РФ [7]. Примечание: рисунок выполнен авторами
Fig. 2. Top-5 nosologies among patients registered in cancer institutions of the Russian Federation [7]. Note: created by the authors
зателей осуществлен с применением методических рекомендаций ФГБУ МНИОИ им. П.А. Герцена Минздрава РФ [8]. Проводился систематический эпидемиологический обзор литературных данных (PRISMA) в библиографических базах данных Elibrary, PubMed, MEDLINE, Google Scholar по ключевым словам.
Результаты
В современной медицинской науке и системе здравоохранения актуальность проблемы онкологических заболеваний неоспорима. Согласно статистическим данным, с каждым годом число пациентов, сталкивающихся с онкологическими диагнозами, увеличивается [9], что подчеркивает необходимость постоянного развития методов диагностики и лечения. Несмотря на многолетние исследования в этой области, многие вопросы остаются открытыми и требуют дополнительного изучения [10].
Выживаемость больных онкологическими заболеваниями в США продолжает расти из-за повышения численности и старения населения, а также достижений в области раннего выявления и лечения [11]. В России ежегодно от ЗНО умирает около 300 тыс. человек (2021 г. – 278 992 человека, 2020 г. – 278 992 человека, 2019 г. – 294 400 человек, 2018 г. – 293 704 человека). Доля ЗНО в общей структуре смертности составила 16,4 % (на первом месте болезни системы кровообращения – 46,8 %). Согласно данным статистики, в конце 2019 г. примерно 2,7 % россиян (3 928 338 чел.) являлись пациентами врачей-онкологов. Сельские жители составили 21 %, дети до 18 лет – 0,7 %, пациенты старше трудоспособного возраста (женщины 55 лет и старше и мужчины 60 лет и старше) – 65,7 %, трудоспособного возраста с 16 лет – 33,7 %, с 18 лет – 33,5 % (данные формы № 12 федерального статистического наблюдения «Сведения о числе заболеваний, зарегистрированных у пациентов, проживающих в районе обслуживания медицинской организации») [5–7].
Система здравоохранения в России регламентирует пожизненное диспансерное наблюдение онкологических больных, снятие с которого возможно лишь в трех случаях: смерть пациента, неподтверждение диагноза или в случае базальноклеточной карциномы (через 5 лет при отсутствии рецидивов). Эти положения соответствуют Приказу Министерства здравоохранения Российской Федерации от 04.06.2020 № 548н «Об утверждении порядка диспансерного за взрослыми с онкологическими заболеваниями». Прогнозируется, что к 2025 г. распространенность онкологических заболеваний в России увеличится за счет повышения выявления рака на ранних стадиях, что, соответственно, улучшит прогноз и продолжительность жизни онкобольных после проведенного лечения [5–7].
На административных территориях России функционируют 92 онкологических диспансера (88 из них имеют стационары) и 3 специализированные онкологические больницы [5]: 55,3 % онкобольных находились на учете в онкологических учреждениях 5 лет и более. В разных субъектах РФ данный показатель варьировался от 42,0 % в городе Севастополе, 43,2 % – в Магаданской области, 47,2 % – в Чукотском автономном округе, 60 % – в Республике Крым, 59,1 % – в Тверской области, до 58,7 % – в Республике Татарстан и Забайкальском крае, 58,6 % – в Калужской области, 58,4 % – в Ростовской области, 58,2 % – в Республике Северная Осетия и Новгородской области (рис. 3) [6].
Показатели распространенности рака в России в 2019 г. на 41 % превысили показатели 2009 г. Значительный прирост этого показателя ассоциирован с приростом заболеваемости, с повышением выживаемости пациентов в связи с увеличением процента положительных исходов после лечения. Лидерами данного показателя (приближенного к 3 500 на 100 тыс. населения) являлись Республика Мордовия, Калужская и Курская области, минимальные значения (около 1 000 на 100 тыс. населения) наблюдались в Дагестане, Чечне и Тыве (рис. 5) [6]. Необходимо отметить, что на показатель распространенности в разрезе субъектов оказывают влияние и миграционные процессы ‒ нередко пациенты переезжают в регионы с более развитой медицинской инфраструктурой.
Согласно данным статистики, в 2019 г. умерли 29 940 онкологических пациентов, не состоявших на учете в онкодиспансерах. Это означает, что на каждые 100 умерших от рака пациентов в среднем 11,1 не состояли на учете, при этом показатель варьируется от 0 (Ненецкий АО и Республика Алтай) до 26,8 (Еврейская АО) в зависимости от региона. Из них диагноз был установлен посмертно у 29 347 больных – 5,3 на 100 больных с впервые в жизни установленным диагнозом – варьирует по регионам от 0 (Ненецкий АО и Р. Алтай) до 14,0 (Еврейская АО) [6].
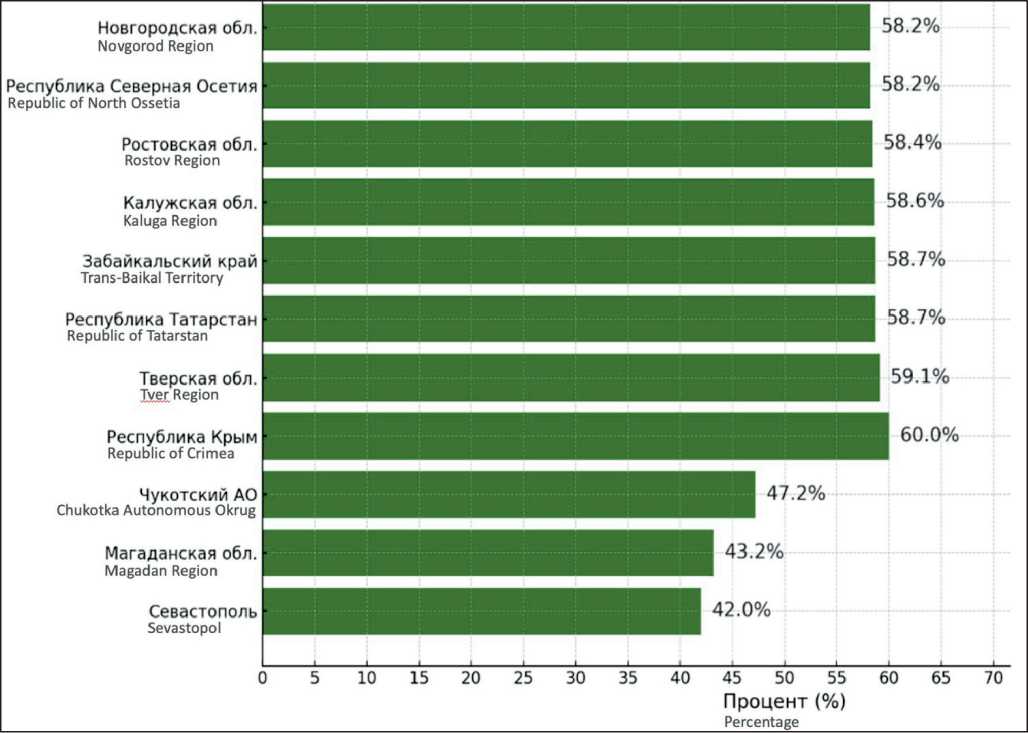
Рис. 3. Минимальный и максимальный процент онкобольных, находящихся под наблюдением на протяжении 5 и более лет, по регионам России в 2019 г. [6]. Примечание: рисунок выполнен авторами
Fig. 3. Minimum and maximum percentage of cancer patients who have been followed-up for 5 years or more by regions in Russia in 2019 [6].
Note: created by the authors
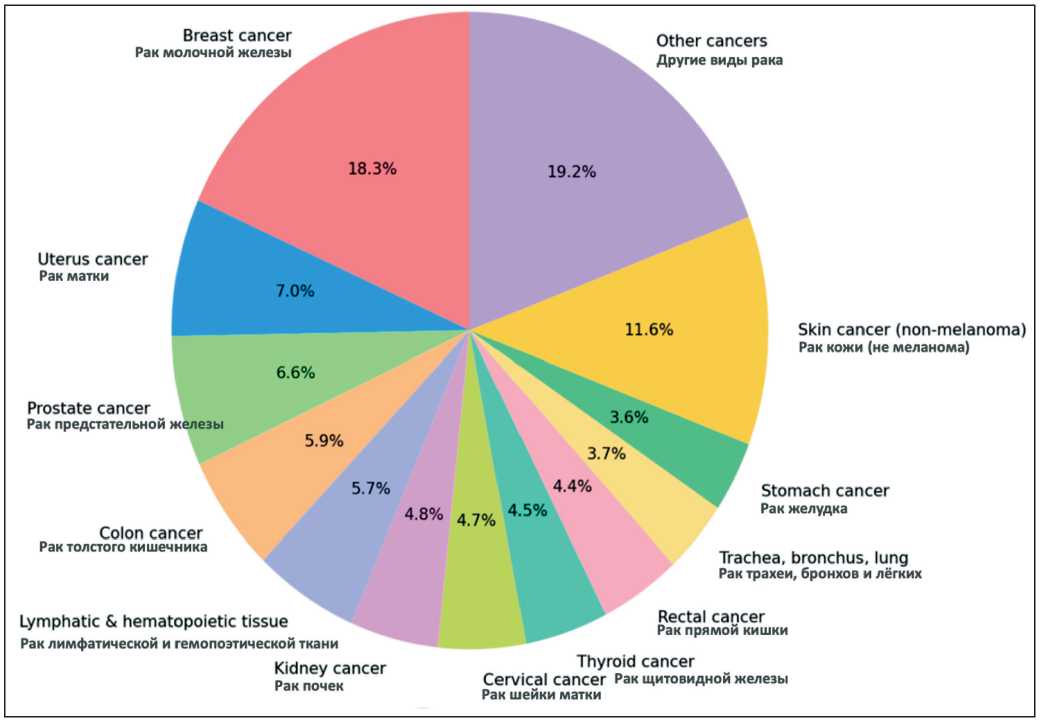
Рис. 4. Структура распространенности рака среди населения России с топографией опухолевого процесса в 2019 году [6].
Примечание: рисунок выполнен авторами
Fig. 4. Structure of cancer prevalence among the population of Russia by tumor topography in 2019 [6]. Note: created by the authors
В 2019 г. посмертно диагноз рак был установлен у 435 пациентов . По неонкологическим причинам умерло 75 165 больных. Это соответствует 21,8 случая на 100 умерших онкобольных. Лидерами по данному показателю являются такие регионы: Пензенская (41,5), Тюменская (38,7) области, Республика Мордовия (37,3), Липецкая (36,4), Самарская (35,8) и Новгородская (35,0) области. Минимальные показатели отмечены в Вологодской области (2,8), Республике Тыва (4,0), Приморском крае (6,0), Чеченской Республике (6,1), Владимирской области (6,3) и Республике Ингушетия (6,4). По данным официальной статистики, осложнения специального противоопухолевого лечения стали причиной смерти 775 больных, что составляет 0,2 случая на 100 умерших онкобольных [6].
Самой первой и важной ступенью онкологической помощи является организация первичной диагностики онкологических заболеваний, от которой зависит уровень постановки диагноза на начальных стадиях с последующей своевременностью специализированного лечения. В 2019 г. на территории России были выявлены активно 151 882 онкологических пациента ‒ 27,5 % (что больше предыдущих лет), в том числе I–II стадию заболевания имели 78,7 % (119 463) онкобольных.
На рис. 6 представлена группа регионов, в которых отмечено распределение активно выявленных онкологических заболеваний. При активном выявлении наименьшие показатели онкологии отмечены в Псковской области, Севастополе, Республике Кабардино-Балкария, Калининградской области и Республике Хакасия. В группу с наибольшими
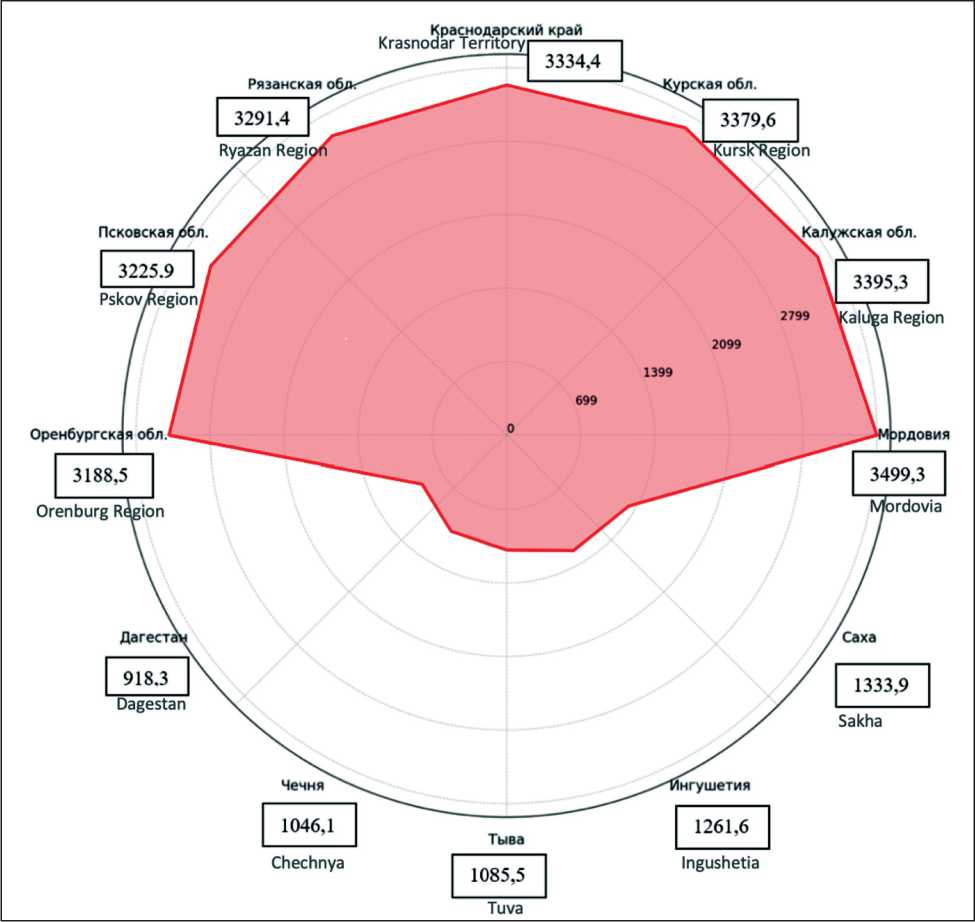
Рис. 5. Распространенность злокачественных новообразований по различным регионам России за 2019 г. [6]. Примечание: рисунок выполнен авторами
Fig. 5. Prevalence of cancer in various regions of Russia in 2019 [6]. Note: created by the authors
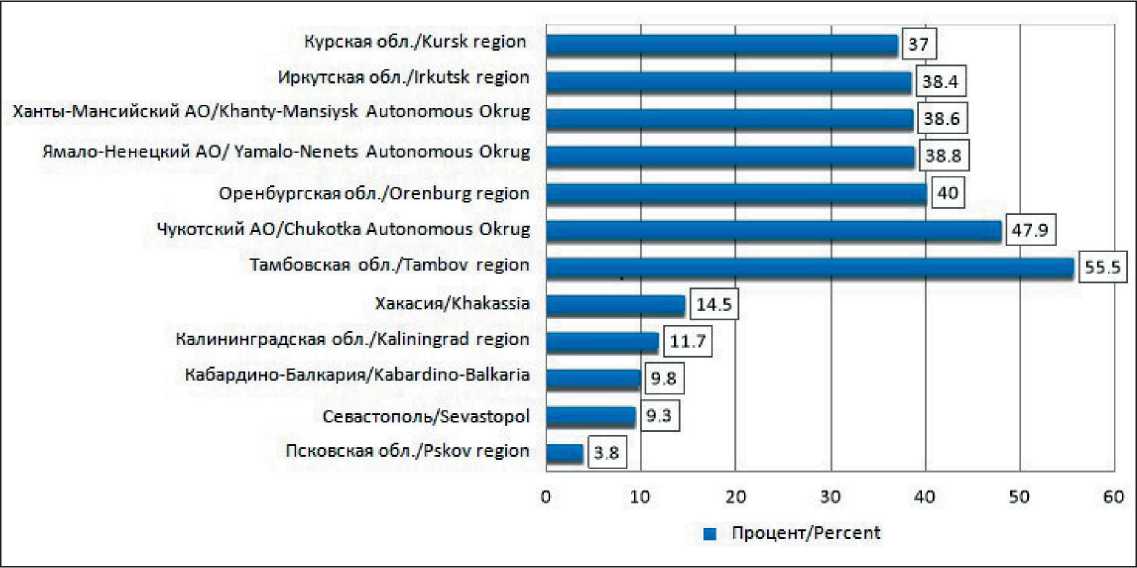
Рис. 6. Минимальные и максимальные показатели активного выявления онкологических заболеваний по регионам России за 2019 г. (%) [6]. Примечание: рисунок выполнен авторами
Fig. 6. Minimum and maximum indicators of active detection of cancer by regions in Russia in 2019 [6]. Note: created by the authors
показателями ЗНО попали Тамбовская область, Чукотский автономный округ, Оренбургская область, Ямало-Ненецкий и Ханты-Мансийский автономные округа, Иркутская и Курская области [6]. Таким образом, проблема онкологических заболеваний в России является столь же актуальной, как и во всем мире. Доля ЗНО в структуре смертности от всех причин остается на высоком уровне. Регулярное медицинское наблюдение онкологических больных и диспансерный учет являются инструментами, которые позволяют контролировать состояние пациентов, предоставляя им специализированную помощь пожизненно, а также формировать статистику распространения рака и смертности.
Уровень выявления и распространенности ЗНО отличается по регионам, что свидетельствует о неравномерном доступе к квалифицированной лечебно-диагностической онкологической помощи. Прогнозируется увеличение распространенно- сти онкологических заболеваний к 2025 г. в связи с улучшением диагностики рака на ранних стадиях и эффективности лечения, что, в свою очередь, приведет к повышению показателей выживаемости.
Обсуждение
Злокачественные новообразования являются одним из наиболее серьезных и распространенных заболеваний в различных странах мира. Россия не является исключением. При этом наблюдаются определенные демографические особенности и возрастные факторы, которые влияют на распространенность и выживаемость пациентов с ЗНО [13]. Смертность от ЗНО в России также имеет ярко выраженные различия по возрастным группам. Наиболее высокий уровень заболеваемости и смертности от ЗНО наблюдается среди пожилых групп населения [13].
Фундаментом успешной борьбы с ЗНО является применение специализированных мероприятий, которые в первую очередь включают в себя проведение профилактических осмотров для ранней диагностики и формирования группы онкологического риска [14]. Следующим этапом в предоставлении онкологической помощи является уточняющая диагностика заболевания, степени его распространенности и непосредственно лечение, а именно применение инновационных подходов, таких как персонализированная терапия, основанная на генетическом профиле опухоли, и иммунотерапия [15]. Эти методы в сочетании с традиционными подходами специального лечения позволяют достигать заметных результатов в лечении ЗНО, значительно улучшать качество жизни пациентов. Глубокое понимание причин заболевания и выявление ключевых факторов риска являются наиболее важными аспектами современной медицинской науки. Например, J. Singer et al. описано исследование, в котором 69 пациентов с 01.05.2016 по 31.12.2019 проходили лечение и были рассмотрены для комплексного геномного профилирования опухолей. Большинство пациентов имели метастазы, у пациентов с местнораспространенными ЗНО были опухоли области головы и шеи, карцинома поджелудочной железы, аденокарцинома желчного пузыря. По возможности предпочтение отдавалось тестированию образцов солидных опухолей. В целом, 64 из 69 образцов удалось подвергнуть молекулярному профилированию. Среднее количество обнаруженных генетических изменений составило 4. Учитывая 64 успешных геномных профиля, в 63 % обнаружены действенные изменения. У 20 пациентов обнаружена 1 активная мутация, у 14 – 2, у 5 – 3, у 1 пациента – 4. Исследование доказало повышение выживаемости пациентов за счет персонификации лечения, основанного на геномном профилировании [16].
За последние десятилетия медицинская наука добилась значительных прорывов в онкологии, что позволило внедрить ряд инновационных методов диагностики и лечения рака, которые открывают новые перспективы для пациентов [17]. При выборе метода лечения врачи и пациенты сталкиваются с необходимостью взвесить множество факторов, включая эффективность лечения, возможные побочные соматические явления и экономическую составляющую. Значительное внимание уделялось сравнению различных подходов к лечению рака [18]. Например, при лечении РМЖ молекулярный профиль опухоли определяет персонализированный подход, у пациенток с повышенной экспрессией HER2 выше эффективность таргетной терапии с использованием трастузумаба [16]. При этом выбор метода лечения зависит и от индивидуальных характеристик пациента, включая его общее состояние, возраст, коморбидность и личные предпочтения.
Онкологическое заболевание является серьезным испытанием не только для физического, но и для психологического состояния пациента. Рак может вызывать глубокие эмоциональные переживания, такие как страх, тревога и депрессия. Эти чувства могут усиливаться изоляцией во время длительного лечения и изменениями в социальной жизни пациента. Психологическая поддержка в онкологии признана критически важной на всех этапах лечения. Исследования показывают, что психотерапевтическая помощь может улучшить качество жизни пациентов, помогая им справляться с эмоциональными трудностями и адаптироваться к новым жизненным обстоятельствам [16]. Кроме того, стабильное психологическое состояние может способствовать улучшению физического состояния пациента, поскольку существует связь между психологическим благополучием и иммунным ответом организма [16].
В контексте анализа онкологической ситуации в России можно отметить, что, несмотря на значительные достижения в области диагностики и лечения рака, психологическая поддержка пациентов остается одним из актуальных и в то же время недооцененных направлений онкологической помощи. Поэтому важно уделять особое внимание разработке и внедрению программ психологической поддержки онкологических больных, а также обучению медицинских специалистов основам психотерапии [16].
Одной из ключевых инноваций последних лет является иммунотерапия рака [19]. Этот метод лечения направлен на активацию иммунной системы организма для борьбы с раковыми клетками. Доказано, что иммунотерапия высокоэффективна при лечении некоторых форм рака, включая меланому и рак легких. Важно отметить, что этот метод может быть особенно эффективен для пациентов с определенными генетическими мутациями.
На современном этапе достигнуты значительные успехи в области таргетной терапии, нацелен- ной на специфические молекулярные мишени в раковых клетках, что позволяет достичь высокой эффективности лечения при минимальных побочных эффектах. Таргетные препараты, такие как ингибиторы тирозинкиназы, произвели революцию в лечении хронического миелолейкоза и других ЗНО [19]. Прогресс в области лучевой терапии позволяет применение современной аппаратуры с точечно направленным излучением на опухоль, сводя к минимуму воздействие на окружающие здоровые ткани. Это снижает риск побочных эффектов и повышает эффективность лечения [19]. В контексте анализа онкологической ситуации в России можно сделать вывод, что необходимо активно внедрять и делать эти инновационные методы доступными для всех пациентов. Это не только увеличит шансы на успешное лечение, но и значительно улучшит качество жизни пациентов во время терапии и в послеоперационном периоде.
Заключение
Проблема онкологических заболеваний в России, как и в остальном мире, остается крайне актуальной и требует постоянного развития медицинских технологий. В последние годы наблюдается значительное увеличение числа новых случаев ЗНО, что ассоциировано с увеличением продолжительности жизни, прогрессом в области медицинской диагностики и модернизацией онкологических учреждений в рамках Федерального проекта «Борьба с онкологическими заболеваниями» и улучшением качества и охвата населения скринингом рака. Однако, несмотря на прогресс в области медицины, смертность от ЗНО остается на высоком уровне. Региональный анализ онкологической помощи и смертности от рака в контексте


