Онкологическая трансформация дивертикулярной болезни толстой кишки. Сочетание или закономерный последовательный процесс?
Автор: Левчук А.Л., Абдуллаев А.Э.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 3 т.19, 2024 года.
Бесплатный доступ
Цель. Улучшить диагностику и результаты лечения больных дивертикулярной болезнью толстой кишки (ДБТК), осложненной развитием колоректального рака (КР).Материалы и методы. Проведено исследование с участием 72 больных, лечившихся в ГКБ СМП г.Владимира с 2013-2023 гг. по поводу ДБТК, осложненной острой толстокишечной непроходимостью. Мужчин было 56 (77,7%), женщин - 16 (22,2%). Средний возраст пациентов составил 56,2±11,3 лет. У всех больных в анамнезе имелись клинические проявления ДБТК. У 98% пациентов, с давностью заболевания более трех лет, было не менее трех обострений острого дивертикулита ободочной кишки в течение года. В обязательную диагностическую программу входили: общеклинические исследования, УЗИ и КТ брюшной полости и малого таза, ирригоскопия по Кнотту, фиброколоноскопия (ФКС) с гистологической верификацией. Всем пациентам при поступлении проводился комплекс лечебных мероприятий, направленных на разрешение кишечной непроходимости. У 54 (75%) больных непроходимость имела обтурационный характер. У 18 (25%) - отмечалась частичная толстокишечная непроходимость, которая разрешилась после консервативного лечения.Результаты: Основными жалобами были боли в левой половине живота, периодические подъемы температуры тела, похудание, нарушение стула по типу запоров или поносов, примесь крови в кале. В 45 (62,5%) случаях на фоне УЗ-признаков острого дивертикулита определялось опухолевидное образование в стенке кишки с признаками толстокишечной непроходимости. В 54 (75%) наблюдениях была выполнена ирригоскопия. У 26 (36,1%) опухоль локализовалась в сигмовидной кишке, 9 (12,5%) - в селезеночном изгибе ободочной кишки, 9 (12,5%) - в нисходящей кишке, 10 (13,8%) - в ректо-сигмоидном отделе толстой кишки. ФКС с биопсией выполнена в 18 (25%) случаях. На фоне ДБТК у 10 (13,8%) больных выявлена опухоль сигмовидной кишки, в 3 (4,1%) наблюдениях опухоль ректо-сигмоидного отдела, у 2 (2,7%) пациентов рак нисходящей кишки и в 3 (4,1%) случаях - опухоль селезеночного изгиба ободочной кишки. Оперировано 72 (100%) пациента. Основными видами хирургического лечения были: обструктивная резекция сигмовидной кишки - 25 (34,7%) случаев, резекция сигмовидной кишки с наложением первичного анастомоза у 20 (27,7%) больных, резекция сигмовидной кишки с наложением превентивной петлевой трансверзостомы в 6 (8,3%) наблюдениях, у 15 (20,8%) левосторонняя гемиколэктомия с наложением первичного анастомоза, левосторонняя гемиколэктомия с наложением превентивной илеостомы по Торнболлу выполнена 6 (8,3%) пациентам. Осложнения возникли в 6 (8,3%) наблюдениях. Летальных исходов не было.Заключение: единственным радикальным методом лечения этой категории больных является только оперативное вмешательство. Применение современных методов инструментальной диагностики позволяет выбрать наиболее оптимальный объем оперативного вмешательства. При выявлении комбинированного поражения ободочной кишки - ДБТК и рак - следует выполнять вмешательство с соблюдением онкологических принципов и расширением границ резекции толстой кишки с удалением зоны распространения дивертикулеза.
Дивертикулярная болезнь толстой кишки, колоректальный рак, диагностика, хирургическое лечение
Короткий адрес: https://sciup.org/140307884
IDR: 140307884 | DOI: 10.25881/20728255_2024_19_3_70
Oncological transformation of diverticular colon disease. A combination or a regular sequential process?
Objective. o improve the diagnostic capabilities and treatment results of patients with diverticular colon disease (DBTK) complicated by the development of colorectal cancer.
Текст научной статьи Онкологическая трансформация дивертикулярной болезни толстой кишки. Сочетание или закономерный последовательный процесс?
Дивертикулярная болезнь толстой кишки (ДБТК) ассоциируется с чрезвычайно широкой распространенностью среди населения земного шара и считается одной из наиболее часто встречающейся патологии, выявленных при ФКС [1]. Распространенность заболевания увеличивается с возрастом и варьирует от 10% у лиц младше 40 лет, до 60% – у пациентов старше 70 лет [2–6].

Левчук А.Л., Абдуллаев А.Э.
ОНКОЛОГИЧЕСКАЯ ТРАНСФОРМАЦИЯ ДИВЕРТИКУЛЯРНОЙ БОЛЕЗНИ ТОЛСТОЙ КИШКИ. СОЧЕТАНИЕ ИЛИ ЗАКОНОМЕРНЫЙ ПОСЛЕДОВАТЕЛЬНЫЙ ПРОЦЕСС?
Несмотря на свою распространенность, ДБТК остается пока недостаточно изученным заболеванием [7]. Зачастую заболевание диагностируется на этапе с уже имеющимися осложнениями [7]. Диагностика осложнений ДБТК крайне затруднительна, что связано, с одной стороны, с разнообразием клинической картины заболевания, а с другой — с неспецифичностью выявляемых клинических и лабораторно-инструментальных данных [2]. Исходя из этого, крайне важно наиболее точно провести дифференциальную диагностику осложненной формы ДБТК с другими ургентными заболеваниями брюшной полости, в том числе с раком ободочной кишки с перифокальным воспалением. В последние десятилетия отмечается тенденция к значительному увеличению числа пациентов с колопроктологической патологией, в частности, с сочетанием наличия злокачественного новообразования и дивертикулеза [13]. По числу выявляемых и умерших, КР входит в пятерку лидеров после рака молочной железы у женщин, простаты у мужчин, рака кожи и легких у обоих полов [14–16]. Убедительных данных в пользу озлако-чествления дивертикулов ободочной кишки до настоящего времени нет [8]. Однако, клинические проявления дивертикулеза ободочной кишки нередко напоминают «малые признаки» рака [8]. У пациентов отмечаются: слабость, недомогание, снижение аппетита, похудание, вздутие живота, нарушение стула (склонность к запорам или чередование запоров с поносами), беспричинные повышения температуры тела. Все эти жалобы и симптомы относятся к «малым» признакам КР [8]. Обращает на себя внимание, что этиология и патогенез дивертикулеза толстой кишки во многом совпадают с современными взглядами этиологии и патогенеза возникновения КР [12]. ДБТК и рак ободочной кишки зачастую имеют одни и те же факторы риска: пожилой возраст, диетические пристрастия к пище с недостаточным содержанием пищевых волокон и доминированием животных жиров [1]. Так, по данным ряда исследований, у 30% больных с ДБТК одновременно имеются полипы толстой кишки и у 9% с данной патологией – КР [9]. Вместе с тем отсутствуют убедительные данные о тесной патогенетической связи дивертикулеза с полипами кишечника и КР из-за незначительных различий в распространенности неоплазий в одной возрастной группе лиц с ДБТК и без нее [10]. Многие авторы предполагают, что факторы риска развития КР, связанные с питанием и образом жизни, схожи с факторами, играющими большую роль в развитии ДБТК[17–22]. Пациенты с осложненной ДБТК в большей степени подвергаются риску развития КР [13]. Трудность дифференциальной патологиями в дооперационном периоде обусловлена тем, что оба заболевания возникают в однородной возрастной группе, в аналогичных сегментах кишки и имеют схожие проявления и осложнения [13; 23–25]. Систематический обзор и метаанализ констатируют, что риск злокачественности у пациентов с осложненным дивертикулитом – 11%, с неосложненным – 0,7% [26]. Другой систематический обзор показал частоту 7,9% и 1,3%, соответственно [27; 28]. Данные ирригоскопии и ФКС нередко оказываются сомнительными, особенно при развитии таких осложнений, как инфильтраты, стенозы, стриктуры и перфорации с абсцессом [29; 30]. Эпидемиологические исследования свидетельствуют, что рак ректосигмоидного отдела встречается чаще у пациентов с поражением левого фланга ДБТК, особенно при частых рецидивах дивертикулита и тотальным поражением ободочной кишки дивертикулами [31].
ДБТК сопровождается повышением общего онкологического риска на 33%. ДБТК повышает риск возникновения КР на 71%. За последние 4 года (с 2020 г.) частота случаев КР на фоне ДБТК оценивалась в 1,9 млн. с регистрацией 930 тыс. летальных исходов. По расчетам экспертов заболеваемость КР на фоне ДБТК увеличится к 2040 году до 3,2 млн., что позволяет считать дивертикулит предиктором онкологической трансформации кишечной стенки [35].
Вопросы лечения осложненных форм КР являются актуальными для современной клинической хирургии и онкологии вследствие высокого уровня заболеваемости КР и темпов ее прироста [11]. Сочетание ДБТК и КР почти в 90% случаях обуславливает осложненное течение с соответствующими неудовлетворительными результатами лечения [12].
Цель исследования . Оценить и улучшить современные диагностические возможности и результаты лечения больных с ДБТК с трансформацией и развитием КР.
Материалы и методы
Проведено исследование с участием 72 больных, лечившихся в ГКБ СМП г. Владимира с 2013–2023 гг. по поводу ДБТК, осложненной наличием острой толстокишечной непроходимости. Мужчин было 56 (77,7%), женщин 16 (22,2%). Средний возраст пациентов составил 56,2±11,3 лет. У 72 (100%) больных в анамнезе более 3-х лет имела место ДБТК. У 98% пациентов было не менее трех обострений острого дивертикулита ободочной кишки в течение года.
В обязательную диагностическую программу входили: общеклинические исследования, УЗИ брюшной полости, малого таза, ирригоскопия по Кнотту, ФКС. В зависимости от клинической ситуации выполняли КТ брюшной полости с внутривенным контрастным усилением и МРТ малого таза, исследование уровня онкомаркеров СА19-9, РЭА.
Полипы и злокачественные новообразования толстой кишки приходилось, в первую очередь, дифференцировать с осложненным дивертикулезом. Следует иметь в виду нередкое их сочетание и возможность малигнизации дивертикулов [11]. При дивертикулите ободочной кишки и раке дифференциальная диагностика основывается на всесторонней оценке рентгенологических, эндоскопических и морфологических данных.
Не так сложна диагностика рака, как его исключение. В свою очередь, диагноз дивертикулита нельзя поставить

до тех пор, пока у больного не исключен рак. Дифференциальная диагностика дивертикулита и рака особенно трудна, когда ведущим признаком выступает стриктура участка ободочной кишки (чаще левой половины), вызывающей клинику толстокишечной непроходимости. Стриктуры при дивертикулите образовываются в результате комбинации воспаления, утолщения мышечного слоя и чрезмерно выраженных складок слизистой, суживающих просвет толстой кишки. У таких стриктур имеются конусообразные концы на фоне интактной слизистой. Раковая стриктура обычно короткая (менее 6–8 см) по протяженности и имеет концы неправильной, часто изъязвленной формы. Гистологическая верификация эндоскопического биопсийного материала помогает в большинстве случаев определиться с диагнозом рака. Однако, отрицательные данные биопсии (в 13% случаев) сами по себе еще не исключают злокачественное новообразование.
Всем пациентам проводился комплекс лечебных мероприятий, направленных в первую очередь на разрешение кишечной непроходимости. У 54 (75%) пациентов непроходимость имела обтурационный характер. Из этой группы больных, в 10 (13,8%) наблюдениях удалось выполнить успешное эндоскопическое стентирование опухоли левой половины толстой кишки, что позволило разрешить явления толстокишечной непроходимости и осуществить в плановом порядке радикальное оперативное вмешательство с резекцией пораженного участка кишечника и наложением первичного толсто-толстокишечного анастомоза.
Выполнение эндоскопического стентирования при толстокишечной непроходимости на фоне ДБТК сопряжено с большой опасностью разрыва и перфорации дивертикулов в виду тракционного воздействия стента на их истонченную кишечную стенку. Поэтому эта манипуляция выполнялась только при ригидном, плотном опухолевом канале в щадящем режиме инсуфляции воздуха при раздувании кишки. Использовались устойчивые к изломам, наиболее мягкие, с гидрофильным покрытием армированные стенты «HANAROSTENT» (диаметр 2,25 мм, длина 8 мм). В случаях выраженных параканкрозных или перидивер-тикулярных воспалительных изменений кишечной стенки стентирование не использовали. ФКС ограничивалась только взятием биопсийного материала.
У 18 (25%) больных, имела место частичная толстокишечная непроходимость, которая разрешилась после консервативного лечения. В 54 (75%) случаях обтурационной кишечной непроходимости выполнялась ирригоскопия по Кнотту. ФКС выполнена была больным с разрешившийся кишечной непроходимостью.
При отсутствии эффекта от консервативной терапии и невозможности установки эндоскопического стента в опухолевый стенотический канал, 16 (22,2%) больных оперированы ургентно.
Результаты и обсуждение
Основными жалобами, у 98% исследуемых пациентов были боли в левой половине животе, периодические подъемы температуры тела, похудание, нарушение стула по типу запоров или поносов, примесь крови в кале.
Всем больным, в качестве скрининга, выполнялось УЗИ брюшной полости. В 45 (62,5%) случаях на фоне УЗ-признаков острого дивертикулита определялось опухолевидное образование в стенке кишки и признаки толстокишечной непроходимости.
Следует отметить, что отличительной особенностью кишечной непроходимости, возникающей на фоне воспалительных параколических изменений в стенке толстой кишки при ДБТК, является ее быстрое разрешение при консервативном лечении. Наличие параканкрозных изменений и ригидность инфильтрированной стенки толстой кишки, не поддающейся консервативной терапии и эндоскопической реканализации, у 45 (62,5%) – указывали на наличие КР.
В 100% случаев обнаружено сочетание ДБТК и КР (Табл. 1).
Нормобиоценоз толстой кишки выполняет ряд функций: резистентность, иммунологическая активность, участие в процессах метаболизма, синтез витаминов [34]. При угнетении эубиоза в толстой кишке начинают размножаться, а потом и доминировать условно патогенные и патогенные микроорганизмы,-формируется дисбиоз, как следствие, нарушаются механизмы репарации и процессы апоптоза, что содействует канцерогенезу [34].
По результатам нашего исследования было выявлено снижение микробного разнообразия в кишке. У 30 (41,2%) больных был выявлен усиленный рост Fuso-bacterium nucleatum, в 18 (25%) случаях выраженный рост Bacteroides massiliensis, в 19 (26,3%) наблюдениях выявлен резкий рост грибов, а именно Aspergillus flavus, у 5 (6,9%) выявлено резкое снижение Bifidobacterium.
В 54 (75%) наблюдениях была выполнена ирригоско-пия. У 26 (36,1%) опухоль локализовалась в сигмовидной кишке, 9 (12,5%) в селезеночном изгибе ободочной кишки, 9 (12,5%) в нисходящей кишке, 10 (13,8%) в ректосигмоидном отделе толстой кишки.
ФКС с биопсией выполнена в 18 (25%) случаях. У 10 (13,8%) больных выявлена опухоль сигмовидной кишки (Рис. 1) на фоне дивертикулеза (Рис. 2), в 3 (4,1%) наблюдениях опухоль ректосигмоидного отдела, у 2 (2,7%) пациентов выявлен рак нисходящей кишки и 3 (4,1%) случаях опухоль селезеночного изгиба ободочной кишки.
При гистологическом исследовании (n-72) эндоскопического и послеоперационного материала во всех
Табл. 1. Частота локализации опухоли на фоне ДБТК
|
Локализация |
абс. |
% |
|
Селезеночный изгиб |
10 |
13,8 |
|
Нисходящая кишка |
11 |
15,2 |
|
Сигмовидная кишка |
38 |
52,7 |
|
Ректосигмоидный отдел |
13 |
18 |
|
Всего |
72 |
100 |

Левчук А.Л., Абдуллаев А.Э.
ОНКОЛОГИЧЕСКАЯ ТРАНСФОРМАЦИЯ ДИВЕРТИКУЛЯРНОЙ БОЛЕЗНИ ТОЛСТОЙ КИШКИ. СОЧЕТАНИЕ ИЛИ ЗАКОНОМЕРНЫЙ ПОСЛЕДОВАТЕЛЬНЫЙ ПРОЦЕСС?
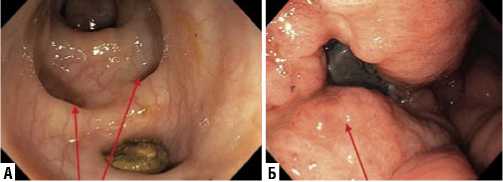
Рис. 1. Рак сигмовидной кишки на фоне ДБТК. А – дивертикулы ободочной кишки; Б – рак сигмовидной кишки на фоне дивертикулеза.
случаях выявлено аденокарцинома толстой кишки различной степени дифференцировки (Табл. 2).
Микропрепарат кишечной стенки с дивертикулами фиксировали в формалине с окрашиванием гемотокси-лин-эозином. При микроскопии выявлена расширенная собственная пластинка слизистой за счёт гиперплазированных лимфоидных агрегатов, интрамукозального смешанного воспалительного инфильтрата с очаговым лимфоцитарным криптитом. Просвет мешкообразного выпячивания заполнен гомогенными эозинофильными массами (Рис. 2 А). В стенке кишки прослеживается гипертрофия циркулярного мышечного слоя. В периколи-тической клетчатке лимфоплазмоцитарный инфильтрат с неравномерным липосклерозом, фиброзом. В одном из дивертикулов визуализированы фрагменты стенки толстой кишки с низкодифференцированной аденокарциномой, Grad 3, высокой степени злокачественности с обширными очагами некроза, слизеобразования, воспалением (Рис. 2 Б). Определяется сосудистая инвазия (Рис. 2 В). Аденокарцинома в толстой кишке состояла из большого числа железистых структур. Железы вариабельной формы и размеров, расположены хоатично, строма между ними в небольшом количестве, неправильное соотношение паренхимы и стромы. Железы покрыты эпителием с признаками пролиферации, клеточной атипии: различная величина, форма клеток и ядер, гипертрофия ядер, наблюдается увеличение количества и размеров ядрышек в части опухолевых клеток, клетки аденокарциномы с измененным ядерно-цитоплазматическим соотношением, заметны клетки с атипическими митозами. Опухоль с участками слизеобразования. Инвазирует через всю стенку кишки с инфильтрирующим ростом в окружающую жировую клетчатку.
В 15 (20%) случаях, когда точной верификации онкологического процесса в кишке выявить не удалось, с целью дифференциальной диагностики применяли ПЭТ-КТ с 18F-фтордезоксиглюкозой (Рис. 3).
В нашем исследовании в 100% случаях имелось сочетание КР и ДБТК в пределах одного сегмента или фланка ободочной кишки. Варианты оперативных вмешательств представлены в табл. 3.
Обязательным условием при оперативных вмешательствах было соблюдение онкологических принципов с учетом распространенности воспалительного процесса
Табл. 2. Степень дифференцировки рака ободочной кишки
|
Степень дифференцировки |
абс. |
% |
|
Высокая |
8 |
11,1 |
|
Низкая |
4 |
5,5 |
|
Умеренная |
6 |
8,3 |
|
Всего |
18 |
25 |
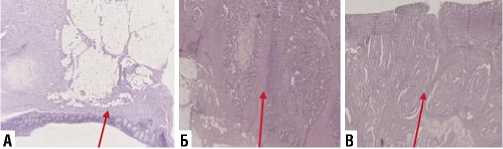
Рис. 2. Биопсия кишечной стенки с опухолью. А – воспаленная стенка дивертикула, с утолщенной стенкой; Б – слизеобразующая низкодифференцированная аденокарцинома сигмовидной кишки; В – сосудистая инвазия опухоли.
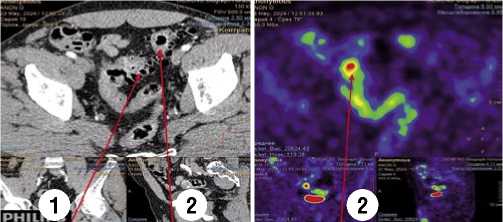
Рис. 3. Результаты ПЭТ-КТ у пациентов с ДБТК и КР. 1 – дивертикулы в сигмовидной кишке; 2 – рак сигмовидной кишки.
Табл. 3. Объем оперативных вмешательств при сочетании КР и ДБТК
|
Оперативные вмешательства |
Число больных |
|
|
абс |
% |
|
|
Обструктивная резекция сигмовидной кишки по типу Гартмана |
25 |
34,7 |
|
Резекция сигмовидной кишки с наложением первичного анастомоза |
20 |
27,7 |
|
Резекция сигмовидной кишки с наложением превентивной петлевой трансверзостомы |
6 |
8,3 |
|
Левосторонняя гемиколэктомия с наложением первичного анастомоза |
15 |
20,8 |
|
Левосторонняя гемиколэктомия с наложением превентивной илеостомы по Торнболлу |
6 |
8,3 |
|
Всего |
72 |
100 |
ДБТК и степени запущенности кишечной непроходимости.
В наших наблюдениях кишечная непроходимость имела декомпенсированную степень в 8 (11,1%) наблюдениях, у 10 (13,8%) пациентов субкомпенсированную и в 12 (16,6%) случаях компенсированную стадию.
У 25 (34,7%) больных с декомпенсированной кишечной непроходимостью и выраженной сопутствующей патологией была выполнена обструктивная резекция
сигмовидной кишки по Гартману. У 20 (27,7%) пациентов выполнена резекция сигмовидной кишки единым блоком с опухолью и удалением всего участка толстой кишки, несущей дивертикулы, с наложением первичного анастомоза. Левосторонняя гемиколэктомия (ЛГКЭ) с наложением первичного анастомоза выполнена в 15 (20,8%) случаях с наличием рака селезеночного изгиба ободочной кишки, либо нисходящей кишки и при наличии поражения всей левой половины толстой кишки дивертикулами. Левосторонняя гемиколэктомия с наложением превентивной илеостомы по Торнболлу выполнена 6 (8,3%) больным так же с наличием рака в левой половине толстой кишки и наличием дивертикулов в стенке, но с умеренными явлениями воспаления кишечной стенки (Табл. 3).
Резекцию участка ободочной кишки выполняли единым блоком с обязательной лимфодиссекцией. При наличии в зоне предполагаемого анастомозирования толстой кишки дивертикулов, даже при отсутствии в них признаков воспаления, мы воздерживались от наложения первичного анастомоза по причине опасности развития несостоятельности толстокишечного анастомоза.
Осложнения возникли в 6 (8,3%) наблюдениях (Табл. 4). Летальных исходов не было.
Несостоятельность диагностирована у 1 (1,3%) больного, которому ранее выполнена ЛГКЭ с ДБТК, осложненной формированием рака нисходящей ободочной кишки. Процесс перитонита носил диффузный характер, что потребовало выполнение релапаротомии с разобщением толстокишечного анастомоза и наложением одноствольной колостомы. Интраоперационно установлено, что причиной данного осложнения послужило наличие воспаленного дивертикула в зоне анастомоза. На фоне противовоспалительной консервативной терапии, пациент выписан на 15 сутки с выздоровлением.
Параколлярный абсцесс брюшной полости сформировался у 1 (1,3%) больного после резекции сигмовидной кишки с наложением первичного анастомоза. Ему выполнено успешное миниинвазивное пункционное дренирование абсцесса. При фистулографии несостоятельности толстокишечного анастомоза не было выявлено. Больной выписан на 20-е сутки с клиническим выздоровлением.
У 1 (1,3%) больного в послеоперационном периоде, на фоне тяжелой сопутствующей сердечно-сосудистой патологии и длительной вентиляции легких, возникла двухсторонняя полисегментарная пневмония, которая купирована антибактериальной терапией.
В 1 (1,3%) наблюдении произошла частичная ретракция колостомы, которая не потребовала выполнения реколостомии. Через 6 месяцев произведена реконструктивно-восстановительная операция на толстой кишке с закрытием колостомы.
Заключение
В настоящее время осложнения ДБТК рассматриваются как одно из часто встречающихся острых хирургических заболеваний органов брюшной полости.
Табл. 4. Структура осложнений после радикальных операций разобщения свищей при ДБТК
|
Осложнение |
абс. |
% |
|
Нагноение п/о раны |
2 |
2,7 |
|
Несостоятельность анастомоза |
1 |
1,3 |
|
Абсцесс брюшной полости |
1 |
1,3 |
|
Пневмония |
1 |
1,3 |
|
Частичная ретракция колостомы |
1 |
1,3 |
|
Всего |
6 |
8,3 |
Наиболее сложным считается ее сочетание с КР. Ввиду практически идентичного клинического симптомоком-плекса осложненных форм дивертикулита ободочной кишки и КР с клиникой толстокишечной непроходимости, делает данный вид патологии трудным для диагностики.
Основным методом точной диагностики рака ободочной кишки в сочетании с ДБТК является ФКС с биопсией. Рентгенологические методы (УЗИ, КТ, МРТ) могут иметь только скрининговый или вспомогательный характер.
Единственным радикальным методом лечения этой категории больных является только оперативное вмешательство. Применение современных методов инструментальной диагностики позволяет выбрать наиболее оптимальный объем оперативного вмешательства. При выявлении сочетанного поражения ободочной кишки следует выполнять объем хирургического вмешательства с соблюдением онкологических принципов, учитывая распространенность дивертикулярного поражения стенки кишечника, с тщательной оценкой возможности наложения первичного толстокишечного анастомоза.
Прогрессирующее развитие ДБТК и КР имеют одну основу:-сочетание хронического воспаления и дисбиоза кишечника с возрастом и «западным» образом жизни, ассоциированным с несбалансированным рационом, низким уровнем потребления клетчатки, высоким уровнем употребления красного мяса, гиподинамии, ожирением, курением.
Биомаркеры при ДБТК подтверждают клинический диагноз, оценивают тяжесть заболевания и позволяют осуществить его мониторинг. Маркеры воспаления (СРБ, СОЭ, лейкоцитоз, фекальный капротектин и прокальцитонин) играют роль биомаркеров ДБТК, учитывая важность воспалительного процесса в патофизиологии заболевания.
Онкомаркеры (СА 19-9, РЭА) являются неотъемлемой частью международного протокола диагностики злокачественных образований кишечника, а также позволяют определить степень генерализации онкологического процесса. В совокупности с ПЭТ-КТ они дают четкую оценку метаболизма опухоли, ее реакции на проводимое лечение. Онкомаркеры помогают выделить пациентов высокого риска, осуществить первичную дифференци-
Левчук А.Л., Абдуллаев А.Э.
ОНКОЛОГИЧЕСКАЯ ТРАНСФОРМАЦИЯ ДИВЕРТИКУЛЯРНОЙ БОЛЕЗНИ ТОЛСТОЙ КИШКИ. СОЧЕТАНИЕ ИЛИ ЗАКОНОМЕРНЫЙ ПОСЛЕДОВАТЕЛЬНЫЙ ПРОЦЕСС?
альную диагностику, определить стадийность и прогноз, оценить ответ опухоли на лечение, мониторировать рецидив заболевания.
Окончательное решение вопроса об онкологической трансформации ДБТК остается открытым и требует дальнейших научных исследований онкогенеза в области биотерапии, иммуногистохимии, иммунологии, генетики и клеточных технологий, на основе критериев достоверности, обоснованности и доказательности.
Список литературы Онкологическая трансформация дивертикулярной болезни толстой кишки. Сочетание или закономерный последовательный процесс?
- Осадчук М.А., Свистунов A.A., Золотовицкая А.М., Решетников В.А., Козлов В.В., Миронова Е.Д., Осадчук М.М., Огибенина Е.С. Дивертикулярная болезнь толстой кишки и ее ассоциация с полипами и колоректальным раком: клинико-инструментальное и иммуноморфологическое исследование // Медицинский вестник Северного Кавказа. – 2020. – №15(1). – С.52-57. doi: 10.14300/mnnc.2020.1501.
- Мушарапов Д.Р., Нартайлаков М.А., Хасанов С.Р., Пантелеев В.С., Фаезов Р.Р., Амирова Д.Х. Диагностика и хирургическое лечение осложненных форм дивертикулярной болезни ободочной кишки // Медицинский вестник Башкортостана. – 2019. – №5. – С.5-11.
- Куляпин А.В. Диагностика дивертикулеза толстой кишки // Бюллетень ВСНЦ СО РАМН (Приложение). – 2007. – №4(56). – С.111.
- Тимербулатов М.В. и др. Опыт диагностики и лечения перфоративного дивертикулита с развитием местного ограниченного перитонита // Медицинский вестник Башкортостана. – 2018. – Т.13. – №3(75). – С.16-22.
- Резникций П.А. Диагностика и лечение пациентов с воспалительными осложнениями дивертикулярной болезни ободочной кишки: Дис.… канд. мед. наук. Москва; 2018.
- Тимербулатов М.В. Ретроспективный анализ лечения пациентов с воспалительными осложнениями дивертикулярной болезни толстой кишки // Медицинский вестник Башкортостана. – 2017. – Т.12. – №4 (70). ‒ С.5-9.
- Дмитриев О.В., Синенченко Г.И., Вашетко Р.В. и др. Осложненные формы дивертикулярной болезни толстой кишки в практике хирурга отделения экстренной медицинской помощи // Скорая медицинская помощь. – 2019. – №4. – С.71-75.
- Кабанов М.Ю., Глушков Н.И., Левчук А.Л. Хирургическая гастроэнтерология у больных пожилого и старческого возраста. – М., 2021. – 448 с.
- Meurs-Szojda MM, Terhaar sive Droste JS, Kuik DJ, et al. Diverticulosis and diverticulitis form no risk for polyps and colorectal neoplasia in 4,241 colonoscopies. Int. J. Colorectal. Dis. 2008; 23(10): 979-984.
- Regula J. Diverticular Disease and Colorectal Cancer: Incidental Diagnosis or Real Association? Final Answer. J. Clin. Gastroenterol. 2016; 50(1): 39-40. doi: 10.1097/MCG.0000000000000643.
- Зубрицкий В.Ф., Левчук А.Л., Шашолин М.А. Хирургическое лечение больных осложненными формами рака толстой кишки. – М.: Вива-Стар, 2019. – 350 с.
- Бондарь Г.В., Золотухин С.Э., Бондаренко А.И. Рак толстой кишки на фоне дивертикулеза: оптимизация методов лечения // Новообразование. – 2011. – №2. – С.111-123.
- Хаджи Исмаил И.А., Воробей А.В., Семенова Ю.А. Тактика хирургического лечения пациентов с осложненной формой дивертикулярной болезни в сочетании с раком ободочной кишки // Вес. Нац. aкад. навук Беларусі. Сер. мед. навук.– 2022.– Т.19. – №2.– С.160-167. doi: 10.29235/1814- 6023-2022-19-2-160-167.
- Terzíc J, et al. Inflammation and colon cancer. Gastroenterology. 2010; 138(6): 2101-2114. doi: 10.1053/j.gastro.2010.01.058.
- Воробьев А.В., Протасова А.Э. Общие вопросы скрининга // Практ. онкология. – 2010. – Т.11. – №2. – С.53-59.
- Öistämö E, et al. Cancer and diverticulitis of the sigmoid colon. Differentiation with computed tomography versus magnetic resonance imaging: preliminary experiences // Acta Radiol. 2013; 54(3): 237-241. doi: 10.1258/ar.2012.120543.
- Huxley RR, et al. The impact of dietary and lifestyle risk factors on risk of colorectal cancer: a quantitative overview of the epidemiological evidence. Int. J. Cancer. 2009; 125(1): 171-180. doi: 10.1002/ijc.24343.
- Hjartåker A. Subsite-specific dietary risk factors for colorectal cancer: a review of cohort studies. J. Oncol. 2013; 703854. doi: 10.1155/2013/703854.
- Strate LL, et al. Obesity increases the risks of diverticulitis and diverticular bleeding. Gastroenterology. 2009; 136(1): 115-122. doi: 10.1053/j.gastro.2008.09.025.
- Hwang SS, et al. Diverticulitis in transplant patients and patients on chronic corticosteroid therapy: a systematic review. Dis. Colon Rectum. 2010; 53(12): 1699-1707. doi: 10.1007/DCR.0b013e3181f5643c.
- Poncet G, et al. Natural history of acute colonic diverticular bleeding: a prospective study in 133 consecutive patients. Aliment. Pharmacol. Ther. 2010; 32(3): 466-471. doi: 10.1111/j.1365-2036.2010.04362.x.
- Käser SA, et al. Diagnostic value of inflammation markers in predicting perforation in acute sigmoid diverticulitis. World J. Surg. 2010; 34(11): 2717-2722. doi: 10.1007/s00268-010-0726-7.
- Suhardja TS, Norhadi S, Seah EZ, Rodgers-Wilson S. Is early colonoscopy after CT-diagnosed diverticulitis still necessary? International Journal of Colorectal Disease. 2017; 32(4): 485-489. doi: 10.1007/s00384-016-2749-5.
- Sallinen V, Mentula P, Leppäniemi A. Risk of colon cancer after computed tomography-diagnosed acute diverticulitis: is routine colonoscopy necessary? Surgical Endoscopy. 2014; 28(3): 961-966. doi: 10.1007/s00464-013-3257-0.
- Chintapalli KN, Chopra S, Ghiatas AA, et al. Diverticulitis versus colon cancer: differentiation with helical CT findings. Radiology. 1999; 210(2): 429-435. doi: 10.1148/ radiology.210.2.r99fe48429.
- Sharma PV, Eglinton T, Hider P, Frizelle F. Systematic review and meta-analysis of the role of routine colonic evaluation after radiologically confirmed acute diverticulitis. Annals of Surgery. 2014; 259(2): 263-272. doi: 10.1097/SLA.0000000000000294.
- Meyer J, Orci LA, Combescure C, Balaphas A, Morel P, Buchs NC, Ris F. Risk of colorectal cancer in patients with acute diverticulitis: a systematic review and meta-analysis of observational studies. Clinical Gastroenterology and Hepatology. 2019; 17(8): 1448-1456.e17. doi: 10.1016/ j.cgh.2018.07.031.
- Commane DM, Arasaradnam RP, Mills S, Mathers JC, Bradburn M. Diet, ageing and genetic factors in the pathogenesis of diverticular disease. World Journal of Gastroenterology. 2009; 15(20): 2479-2488. doi: 10.3748/wjg.15.2479.
- Laméris W, van Randen A, Bipat S, Bossuyt PM, Boermeester MA, Stoker J. Graded compression ultrasonography and computed tomography in acute colonic diverticulitis: meta-analysis of test accuracy. European Radiology. 2008; 18(11): 2498-2511. doi: 10.1007/s00330-008-1018-6 22.
- Sakhnini E, Lahat A, Melzer E, Apter S, Simon C, Natour M, Bardan E, Bar-Meir S. Early colonoscopy in patients with acute diverticulitis: results of a prospective pilot study. Endoscopy. 2004; 36(6): 504-507. doi: 10.1055/ s-2004-814398.
- Morini S, Zullo A, Hassan C, Tomao S, Campo SM. Diverticulosis and colorectal cancer: between lights and shadows. Journal of Clinical Gastroenterology. 2008; 42(7): 763-770. doi: 10.1097/MCG.0b013e31816200fb.
- Левчук А.Л., Абдуллаев А.Э. Радикальные хирургические вмешательства после миниинвазивных санирующих операций по поводу осложненного дивертикулита толстой кишки // Вестник НМХЦ им. Н.И.Пирогова. – 2023. – Т.18. – №3. – С.71-79. doi: 10.25881/20728255_2023_18_3_71.
- Левчук А.Л., Абдуллаев А.Э. Диагностика острого дивертикулита толстой кишки и его осложнений в хирургической практике // Вестник НМХЦ им. Н.И. Пирогова. – 2021. – Т.16. – №3. – С.25-32. doi: 10.25881/20728255_2021_16_3_25.
- Карасев И.А., Малихова О.А., Давыдкина Т.С. Роль кишечной микробиоты в патогенезе колоректальногорака. Обзор литературных данных // Злокачественные опухоли. – 2020. – №3. – С.60-62. doi: 10.18027/ 2224 5057 2020 10 3s1 60-62.
- Morgan E, Arnold M, Gini A, et al Global burden of colorectal cancer in 2020 and 2040: incidence and mortality estimates from GLOBOCAN Gut Published Online First: 08 September 2022. doi: 10.1136/gutjnl-2022-327736.


