Оптимальное положение пяточной кости при хирургической коррекции посттравматической деформации заднего отдела стопы
Автор: Зейналов В.Т., Шкуро К.В., Арапова И.А., Левин А.Н., Бобров Д.С.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 3 (53), 2023 года.
Бесплатный доступ
Введение. Медиализирующая остеотомия пяточной кости (МОПК) используется травматологами-ортопедами в практике как часть хирургической коррекции вальгусной деформации пяточной кости, которая наблюдается у пациентов преимущественно при приобретенном плоскостопии взрослых. Однако, приобретенное плоскостопие взрослых часто имеет схожую клиническую картину с посттравматической вальгусной деформацией пяточной кости, что позволяет применять МОПК при деформациях различного генеза.Цель исследования: улучшить результаты лечения пациентов с посттравматической вальгусной деформацией пяточной кости.Материалы и методы. Ретроспективное нерандомизированное исследование. Методом выкопировки из историй болезней сформирована выборка из 55 пациентов с посттравматической вальгусной деформацией пяточной кости, которым была выполнена МОПК с января 2012 года по декабрь 2020 года. На контрольном осмотре проводился физикальный осмотр, выявление жалоб, оценка боли, функции и рентгенограмм. Для объективной оценки результатов использовали опросник FAOS.Статистическая обработка. Результаты фиксировали в таблице Microsoft Excel 2007. Количественные показатели представлены в виде среднего значения показателя и его стандартного отклонения (M±σ), качественные показатели - в виде процентного соотношения встречаемости признака. Статистическая обработка производилась в программе IBM SPSS STATISTICA 23.0. Для оценки значимости результатов среди независимых групп после операции использовался критерий Краскеса-Уоллиса, в группах до и после операции - критерий Вилкоксона.Результаты. Пациенты были условно разделены на 3 группы в зависимости от послеоперационного угла деформации пяточной кости на контрольном осмотре: 1 группа «вальгус» (угол >0° и угол=0; n=18); 2 группа «умеренный варус» (0°5°; n=20). Группы были сопоставимы между собой по указанным признакам (p function show_abstract() { $('#abstract1').hide(); $('#abstract2').show(); $('#abstract_expand').hide(); }
Медиализирующая остеотомия пяточной кости, вальгусная деформация стопы, вальгусное отклонение пяточной кости, посттравматическая деформация стопы
Короткий адрес: https://sciup.org/142239942
IDR: 142239942 | УДК: 611.718.5 | DOI: 10.17238/2226-2016-2023-3-27-37
Optimal position of the calcaneus after surgical correction of posttraumatic hindfoot deformity
Introduction. Medializing osteotomy of the calcaneus is vastly used by an orthopedic society in practice as part of the surgical correction of valgus deformity of the calcaneus, which is observed in patients mainly with acquired flatfoot. However, acquired flatfoot in adults often has a similar clinical picture to post-traumatic valgus deformity of the calcaneus, which makes it possible to use medializing osteotomy of the calcaneus for deformities of various origins.
Текст научной статьи Оптимальное положение пяточной кости при хирургической коррекции посттравматической деформации заднего отдела стопы
Требующая хирургической коррекции вальгусная деформация или вальгусное отклонение пяточной кости чаще всего встречается в практике травматолога-ортопеда у пациентов с приобретенным плоскостопием взрослых начиная со II стадии [1,5]. Нередко данная картина наблюдается при посттравматических вальгусных деформациях пяточной кости, где, наряду с посттравматическим артрозом подтаранного сустава, наблюдается комплекс деформаций стопы разной степени ригидности, включая коллапс медиальной колонны стопы, отведение передней части стопы, подвывих в таранно-ладьевидном суставе, а также вальгусная деформация заднего отдела стопы [1]. Перечисленные патологические изменения являются результатом вальгусной деформации заднего отдела стопы, обуславливающей также и дисфункцию сухожилия задней большеберцовой мышцы в сочетании с прогрессирующей недостаточностью связочного аппарата медиальной колонны, что, в свою очередь, приводит к дальнейшему прогрессированию плосковальгусной деформации стопы [5]. Тактика хирургической коррекции вальгусной деформации заднего отдела стопы включает оперативные вмешательства как на костных структурах, так и на мягких тканях.
Одним из основных способов хирургического лечения подобных деформаций является медиализирующая остеотомия пяточной кости (медиализирующая пяточная остеотомия, МПО). Согласно обширному ретроспективному анализу, проведённому по данным клинических и рентгенологических исследований за последние 10 лет, а также данным литературы, МПО может быть использована для восстановления соосности сегментов «стопа» - «голень», снижения нагрузки на медиальную колонну, а также нормализации нагрузки на таранно-ладьевидный сустав, улучшая или восстанавливая соотношение суставных поверхностей в нем [15]. Кроме того, изменения положения ахиллова сухожилия в направлении функционирования, как инвертора пяточной кости, приводит к значительному улучшению результатов лечения пациентов [1,9,12,14,19–22,25,26-30]. Учитывая частое использование ортопедами техники МПО при реконструкции вальгусной деформации заднего отдела стопы, существует несколько устоявшихся принципов, определяющих объем выполняемого медиального смещения [1,2,9]. Наиболее часто встречающаяся в литературе средняя величина интраоперационного медиального смещения бугра пяточной кости составляет 10 мм: существуют биомеханические исследования, подтверждающее рациональность выбора данной величины [1,2,9,11,14,19,20,22,26, 29, 30]. Трудности в оценке степени коррекции пяточной кости в момент операции могут привести к тому, что объем выполняемой коррекции, при схожих начальных показателях, будет варьироваться у разных хирургов. Недостаточная коррекция приводит к сохранению деформации заднего отдела стопы [11,14]. Это может привести к сохранению жалоб, неэффективности оперативного лечения [11,14,19,20]. Напротив, чрезмерная коррекция вальгусного отклонения, может привести к избыточному давлению в области латеральной колоны стопы и вызвать дискомфорт в этой области [14]. Анализ литературы отчетливо отражает связь между величиной смещения пяточной кости интраоперационно и степенью коррекции деформации заднего отдела стопы после реконструкции [20,22,26-30]. Несмотря на это, очевидным является тот факт, что оценка необходимого смещения бугра пяточной кости, должна проводится в ходе предоперационного планирования. Изученные нами литературные данные не дают ответа на следующие вопросы: на какие ориентиры необходимо равняется при предоперационном планировании, интраоперационно и при оценке клинических исходов [4,11,14,19,22. 27, 28].
Целью исследования является определить взаимосвязь между степенью выполненной коррекции и результатом хирургического лечения, основываясь на шкалы FAOS. Пациенты с посттравматической вальгусной деформацией пяточной кости последовательно прошли анкетирование, определяющие уровень физической активности как в дооперационный, так и в послеоперационный периоды. Гипотеза, которую мы хотим подтвердить, основывается на нашем стойком убеждении, что лучшие результаты будут у пациентов с незначительно избыточной коррекцией положения пяточной кости – до пяти градусов варусной установки.
Материалы и методы
Данное ретроспективное нерандомизированное исследование включало пациентов, которым проводилась коррекция посттравматической вальгусной деформации пяточной кости. Результаты фиксировали в таблице Microsoft Excel 2007. Количественные показатели представлены в виде среднего значения показателя и его стандартного отклонения (M±s), качественные показатели – в виде процентного соотношения встречаемости признака. Статистическая обработка производилась в программе IBM SPSS STATISTICA 23.0.
Критериями включения в исследование являлись:
-
- Перелом пяточной кости в анамнезе.
-
- Вальгусная деформация заднего отдела стопы на фоне неправильно консолидированного перелома пяточной кости; Под данный критерий так же попадали пациенты с артродезом таранно-ладьевидного и подтаранного суставов, Cotton-остеотомией и транспозицией сухожилия длинного сгибателя пальцев на сухожилие задней большеберцовой мышцы, поскольку посттравматический характер патологии этой области в большинстве случаев подразумевал данные оперативные вмешательства.
-
- Возможность проведения оценки уровня функциональной активности по шкале FAOS в до операции и начиная от 22 месяцев и более после операции.
-
- Возможность выполнения рентгенологической оценки на сроках не менее 48 недель с момента операции.
Критериями исключения являлись:
-
- Врожденные и приобретенные плоско-вальгусные деформации стоп
-
- Ранее выполненные хирургические вмешательства на стопе;
-
- Реконструктивная операция на контралатеральной стопе
-
- Невозможность явки пациента на контрольный осмотр;
-
- Невозможность связаться с пациентом.
Отбор историй болезней производился по следующему алгоритму:
Истории болезни пациентов с января
2012 года по декабрь 2020 года
u
Пациенты с МПО в протоколе операции
u
Посттравматический генез вальгусной деформации пяточной кости
u
Унилатеральная патология
u
Минимальный срок наблюдения 22 месяца
u
55 пациентов
Все оперативные вмешательства в этой группе выполнялись двумя хирургами, имеющими опыт в области хирургии стопы и голеностопного сустава не менее 5 лет. Данные, используемые для исследования, включали антропометрические показатели (ИМТ), рентгенологические данные (углы вальгусного и ва-русного отклонения пяточной кости, определяемые на рентгенограммах в задней прямой проекции), предоперационную и послеоперационную оценки по FAOS. Для анализа влияния использованных дополнительных реконструктивных методик, таких как артродез таранно-ладьевидного и/или подтаранного сустава, Cotton-остеотомия или транспозиция сухожилия длинного сгибателя пальцев на сухожилие задней большеберцовой мышцы, на результаты лечения, были изучены протоколы хирургических вмешательств.
В первоначальном поиске было проанализировано 60 клинических случаев. Под критерии исключения попали 5 пациентов, в исследование было включено 55 пациентов. Клинические результаты лечения оценивались при помощи шкалы FAOS. FAOS - это заполняемый пациентом субъективный опросник по оценке функционального состояния стопы и голеностопного сустава, который был впервые введен в практику для American Association of Franchisees and Dealers (AAFD), а в настоящее время широко распространен в большинстве стан мира [17]. Опрос состоит из 42 вопросов, сгруппированных по пяти направлениям (субшкалам): боль, другие симптомы различного характера, повседневная деятельность, занятия спортом и собственная оценка качества жизни. Пациенты самостоятельно оценивают степень выраженности тех или иных симптомов, как отсутствие, легкое проявление, умеренно выраженные, тяжелые или экстремально (чрезвычайно) беспокоящие. Кроме того, частота проявления их симптомов отбираются по следующей градации: (1) никогда, редко, иногда, часто или всегда, или (2) никогда, ежемесячно, еженедельно, ежедневно или всегда. Опрос оценивается от 0 (экстремально выраженные симптомы) до 100 баллов (отсутствие симптомов) для каждой из группы (субшкалы). При этом, подсчет общего балла, суммируя данные всех субшкал не осуществляется. Для контроля вариабельности внутри каждого направления, расчет по FAOS осуществлялся как в предоперационный, так и в послеоперационный периоды. Предоперационная FAOS - оценка каждого пациента проводилась как можно ближе к моменту реконструктивной операции. В послеоперационном периоде, с целью определения наиболее достоверных результатов оперативного лечения, опрос пациентов осуществлялся в сроки от 22 месяцев с момента операции. Баллы субшкал FAOS рассчитывались по формулам:
-
1. PAIN = 100 – (сумма баллов субшкалы x 100): 36
-
2. OTHER SYMPTOMS = 100 – (сумма баллов субшкалы x 100): 28
-
3. ADL = 100 – (сумма баллов субшкалы x 100): 68
-
4. SPORT&REC = 100 – (сумма баллов субшкалы x 100): 20
-
5. QOL = 100 – (сумма баллов субшкалы x 100): 16
Суммарный балл рассчитывался по формуле = сумма баллов всех субшкал FAOS:5
Интерпретация результатов: 90-100 – отличный результат, 80-89 – хороший, 70-79 – посредственный, меньше 70 баллов – плохой результат.
Поскольку пациенты не обязаны отвечать на каждый вопрос в опросе FAOS, если они считают, что конкретные вопросы по каким-либо причинам неприменимы, количество набранных баллов в отдельно взятых направлениях может варьироваться между пациентами, что приводит к различиям в количестве пациентов, включенных в анализ для каждой группы по направлениям оценки результатов (Таблица 1). Для определения рентгенологически измеряемого результата послеоперационной коррекции оси пяточной кости, мы использовали методику, ранее описанную Saltzman и El-Khoury [24]. Подводя итог, можно сказать, что направление смещения (положения) оси пяточной кости определяется, как кратчайшее расстояние между анатомической осью большеберцовой кости и наиболее дистальной точкой пяточной кости в проекции Saltzman (рис. 1А и Б) [24]. Все рентгенограммы были сделаны спустя 24 недели с момента операции. Пациенты были разделены нами на три группы в зависимости от полученных данных измерения послеоперационного положения оси пяточной кости: вальгусная (0 и более градусов вальгизация, n=18), умеренно-варусная (от 0 (не включая 0) до 5 градусов включительно варусного отклонения, n=17) и варусная (более 5 градусов варусного отклонения, n=20). В виду отсутствия литературных данных, дающих четкое определение диапазона нормального положения оси пяточной кости, разделение пациентов на описанные выше группы позволяет проверить нашу гипотезу, главной целью которой является подтверждение лучших клинических результатов при ориентации оси пяточной кости в незначительном (до пяти градусов включительно) варусном положении.
Хирургическая техника
Все оперативные вмешательства выполнялись двумя хирургами, имеющими опыт в области хирургии стопы и голеностопного сустава не менее 5 лет. Все оперативные вмешательства выполнялись на базе ФГБУ «Национального научного медицинского центра травматологии и ортопедии им Н.Н. Приорова» Минздрава России. Реконструктивное вмешательство включало как изолированно МПО (медиализирующую пяточную остеотомию, n=16), так и комбинации МПО с артродезом таранно-ладьевидного сустава (n=28), артродезом подтаранного сустава (n=39), Cotton- остеотомией (n= 19) и транспозицией сухожилия длинного сгибателя пальцев (FDL, n=5) (табл. 2). При выполнении МПО во всех случаях использовался латеральный косой доступ, осуществляемый на один сантиметр дистальнее верхушки наружной лодыжки. Внимание уделялось выделению и защите ветвей икроножного нерва. Все пациенты были предупреждены о возможной потере чувствительности в зоне инервации икроножного нерва в послеоперационном периоде. Полотно осцилляторной пилы располагалось под прямым углом к кортикальному слою кости. При выполнении остеотомии медиального кортикального слоя использовался остеотом или тонкое долото для завершения опила медиального края пяточной кости. После выполнения остеотомии выполнялась слайд дислокация бугра пяточной кости медиально в плоскости остеотомии на заранее определённую величину (в среднем 10-12 мм) Фиксация отломков в заданном положении осуществлялась при помощи канюллированого винта диаметром от 5 до 7,5 мм, в зависимости от анатомической величины пяточной кости пациента. Дополнительные техники: артродезирование таранно-ладьевидного сустава. Для выполнения доступа к таранно-ладьевидному суставу мы использовали стандартный тыльно-медиальный доступ. После произведения артротомии внимание уделялось сохранению места прикрепления сухожилия задней большеберцовой мышцы. После обработки суставных поверхностей производилась необходимая коррекция подошвенного сгибания и инверсии стопы с предварительной фиксацией полученной коррекции спицей. Для окончательной фиксации использовались винты диаметром от 3.5 до 5.0 мм, а также компрессирующие пластины и скобы. Говоря о технике артродезирования таранно-ладьевидного сустава, необходимо заострить внимание на сохранении пяточно-кубовидного сустава. По нашему мнению, данный аспект является крайне важным, поскольку интактный пяточно-кубовидный сустав сохраняет мобильность латеральной колоны стопы.
Артродезирование подтаранного сустава.
Артродезирование таранно-пяточного сочленения (подтаранного сустава) - самая частая хирургическая техника при лечении последствий травм (переломов) пяточной кости, особенно внутрисуставных, многооскольчатых со смещением. Хирургический доступ к подтаранному суставу может быть осуществлен с трех направлений. Наиболее часто применяемым является наружный (латеральный) доступ, который хорошо комбинируется с МПО. Мы использовали наружный доступ у всех пациентов. После разреза кожи, выполнялась ревизия области прохождения n. suralis для избежания его ятрогенного повреждения. Далее выделялись сухожилия короткой и длинной малоберцовой мышц, после чего производилась артротомия и при помощи дистракторов осуществляется доступ к суставным поверхностям. Пересекалась пяточно-таранная связка или ее оставшиеся фрагменты с целью улучшения дистракции и визуализации данной области для более эффективной работы. После всех вышеописанных манипуляций, остатки суставного хряща, удалялись при помощи долот различной величины. Далее приступали к фиксации. Мы использовали каннюлирование безголовчатые компрессионнные винты с полной нарезкой и винты по типу винтов Герберта, диаметром от 5.0 до 7.5 мм.
Остеотомия Cotton.
Данная техника является незаменимой при коррекции су-пинационной установки переднего отдела стопы и, в отдельных случаях, при коррекции посттравматической деформации. Cotton-остеотомия выполнялась при помощи дорсального доступа, в проекции первой клиновидной кости. Сухожилие длинного разгибателя большого пальца выделялось и отводилось латерально. Далее, производилась остеотомия с сохранением дистального кортикального слоя. Фиксация осуществлялась при помощи специализированных (анатомических) пластин для открытоугольной остеотомии медиальной клиновидной кости. Образовавшийся в результате остеотомии дефект заполнялся аутотрансплантатом (как правило - из бугра пяточной кости). Этап заполнения дефекта выполняется после установки металлоконструкции.
Техника транспозиции длинного сгибателя пальцев (FDL).
Хирургический доступ осуществлялся по медиальной поверхности стопы и голеностопного сустава от медиального полюса ладьевидной кости, в проксимальном направлении, через влагалище задней большеберцовой кости. Сухожилие FDL максимально выводится в рану и отсекаелось как можно дистальнее. Далее, в теле ладьевидной кости ближе к ее медиальному полюсу, формировался костный канал сверлом, диаметром 4.5 мм, в перпендикулярно аксиальной проекции. Дистальный конец проксимального фрагмента FDL проводился в натяжении в образованный канал с подошвенной стороны. Далее, сухожилие фиксировалось биоинтерферентным винтом в костном канале.
Статистическая обработка.
Дисперсионный анализ (ANOVA) был использован для сравнения изменения по субшкалам FAOS между тремя исследуемыми группами. Статистически значимые величины, выявленные с помощью ANOVA, были оценены с использованием диапазона Tukey, чтобы определить, какая из групп более отличается от других. Этот метод позволил идентифицировать те группы пациентов после МПО, которые имели значительно отличающиеся изменения в любой из субшкал FAOS. Аналогичным образом, предоперационные баллы по отдельным субшкалам FAOS сравнивались между группами, чтобы проверить, были ли существенные различия на до операционном этапе. ANOVA также использовалась для изучения любых различий между тремя группами относительно индекса массы тела (ИМТ) или возраста, а также дооперационных рентгенографических измерений, таких как недопокрытие головки таранной кости в таранно-ладьевидном суставе (Incongruency Angle), угла покрытия суставной поверхности головки таранной кости (talonavicular coverage angle) и патологический угол между осями первой плюсневой и осью таранной кости (AP First Talometatarsal Angle) на прямой проекции стопы выполненной в положении стоя. Для определения особенностей в гендерном составе между группами использовался метод Хи-квадрат. В процессе исследования необходимо было учесть, что возможность различий в изменениях по субшкалам FAOS между группами обусловлена самой величиной дислокации пяточного бугра, а не окончательным положением пяточной кости при оценке послеоперационного результата. Исключая эту возможность, была исследована взаимосвязь между количеством выполненных МПО и субшкалами FAOS. Для пациентов с известной величиной дислокации пяточного бугра зафиксировано в протоколе операции (n=41), были рассчитаны коэффициенты ранговой корреляции Спирмена, чтобы определить, существует ли какая-либо корреляция между этим показателем и субшкалами FAOS. И наконец, касаемо сопутствующих техник: артродез таранно-ладьевидного сустава, артродез подтаранного сустава, Cotton остеотомия и транспозиция сухожилия длинного сгибателя пальцев (FDL): применение их было учтено, чтобы проанализировать, повлияли ли конкретные дополнительные операционные техники на баллы FAOS. Изменения в баллах FAOS сравнивались между двумя группами с использованием критерия Вилкоксона.
РЕЗУЛЬТАТЫ
В процесс окончательной оценки вошли 55 стоп (26 правых, 29 левых) у 55 пациентов, которые полностью соответствовали обозначенным критериям для исследования. Гендерное распределения включало 20 мужчин и 35 женщин, средний возраст которых составлял 61,6 года (диапазон от 18,5 до 40,7 лет) и средний ИМТ- 26,8 (диапазон от 18,5 до 40,7). Между группами не было статистически значимых различий между ИМТ, полом или возрастом (таблица 2). Кроме этого, предоперационные измерения степени недопокрытия головки таранной кости (Incongruency Angle), угла покрытия суставной поверхности головки таранной кости (talonavicular coverage angle) и угла между осью таранной кости и осью первой плюсневой кости на прямой проекции стопы стоя (AP First Talometatarsal Angle) существенно не различались между группами, что указывает на одинаковую предоперационную абдукционную деформацию (таблица 3). Контрольные рентгенограммы после коррекции деформации пяточной кости были выполнены в среднем через 23,5 месяцев (диапазон от 12 до 47 месяцев), а баллы FAOS были получены в среднем через 3,1 года после операции (диапазон от 1,8 до 4,4 года). В результате анализа полученных данных, мы выявили статистически значимые различия в субшкалах «боль» и «другие симптомы». Среднее изменения субшкалы «боль» по FAOS для группы «варус» (варусная деформация более пяти градусов, n=16) составило 27,9 (диапазон от -8,3 до 63,9), для группы «умеренного варуса» (более 0 и до 5 градусов варусной деформации включительно, n=17) составило 41,2 (диапазон от 5,6 до 66,7) и для группы «вальгусной деформации» (n=18) составило 22,3 (диапазон от -58,3 до 63,9). Тест Post-hoc Tukey (апостериорный критерий (тест) Тьюки) показал, что у пациентов с коррекцией заднего отдела стопы на умеренный варус (до пяти градусов), наблюдались статистически лучшие показатели субшкалы боли FAOS по сравнению с пациентами с остаточной вальгусной деформацией (р = 0,04) Несмотря на факт, что среднее изменение в субшкале «боль» по FAOS было выше при умеренном варусе, чем при выраженном варусе (более пяти градусов), имеющиеся различия не могут быть оценены как значительные (р = 0,20). Для субшкалы «другие симптомы» по FAOS среднее изменение баллов для группы «варус» (n = 19) составило 6,6 (диапазон от -40,7 до 46,4), для группы с «умереный варус» (n = 16) составило 25,9 (диапазон от 3,6 до 78,6) и 11,0 (диапазон от -32,1 до 46,4) для группы «вальгус» (n= 18). Пациенты с коррекцией до положения «умеренный варус», показали значительное улучшение в субшкале «другие симптомы», чем пациенты в группе «варус» (р = 0,03). Кроме того, пациенты с «умеренным варусом» показали более высокие клинические результаты, чем пациенты в группе «вальгус», но эта разница не была статистически значимой (р = 0,11). Не было различий между группами в измерении показателей в субшкалах FAOS «повседневная активность» (р=0,26), «спортивная активность» (р=0,06) и «качество жизни» (р=0,17). Однако, следует отметить, что среднее значение изменения баллов у пациентов в группе «умереный варус» было не ниже, чем у пациентов в группе «вальгус» или «варус» для любой из подшкал. Не было также различий между группами в предоперационном FAOS по всем субшкалам (p> 0,10 для всех исследований). Ни одна из дополнительных техник, выполненных во время реконструкции (артродез таранно-ладьевидного сустава, артродез подтаранного сустава, Cotton остеотомия и транспозиция сухожилия длинного сгибателя пальцев (FDL), не показала значимой связи с изменением показателей FAOS (p> 0,05 для всех анализируемых субшкал).
Обсуждение
Полученные статистические данные говорят о том, что умеренная (до 5 градусов) варусная установка пяточной кости при выполнении МПО приводит к более значимому клиническому результату при реконструкции посттравматической вальгусной деформации пяточной кости. Пациенты в группе «умеренным варус» (до пяти градусов варусной деформации) отметили лучший клинический результат, чем пациенты в группе «вальгус» по субшкалам «боль» и «другие симптомы» FAOS. Результаты нашего исследования схожи с результатами схожих исследований зарубежных авторов. Автор МПО, Koutsogiannis в 1971 году представил концепцию медиализирующей остеотомии пяточной кости в комплексном хирургическом лечении плоско-вальгусной деформации стопы и рекомендовал дислоцировать бугор пяточной кости медиально от одной трети до половины ширины пяточной кости [16]. Более поздние исследования после тщательных количественных и качественных оценок этих рекомендаций предложили смещать бугор пяточной кости примерно на 10 мм медиальнj, то есть, фактически, придавать пяточной кости «умеренно варусное» пололожение. Chan et al. в 2013 году описали модель, связывающую количество выполняемых MПO и изме- нение установки заднего отдела стопы [1,11,13,19,20]. Их результаты показали, что каждый миллиметр медиального смещения в операционной соответствовал примерно 1,5 мм послеоперационной рентгенологической коррекции [4]. Дислокация бугра пяточной кости интраоперационно измеряется с помощью линейки, от латерального края проксимального сегмента пяточной кости до латерального края смещенного дистального сегмента пяточной кости после остеотомии. Определение величины смещения бугра пяточной кости, необходимого для каждого отдельного пациента, зависит от знания того, где должно быть искомое положение бугра пяточной кости в результате проведенной операции. Проведенное нами исследование доказывает, что оптимальное выравнивание оси пяточной кости находится в диапазоне от нуля градусов (нейтральное положение) до пяти градусов варусного положения. Величина интраоперационного смещения бугра пяточной кости определяется предоперационно. Например, если у пациента предоперационная установка заднего отдела стопы 4 мм вальгусной деформации, то предполагается, что пациенту потребуется дислоцировать бугор пяточной кости интраоперационно на 4 мм, чтобы достичь оптимального положения заднего отдела стопы, и в данном случае приведет к окончательному выравниванию оси пяточной кости в умеренном варусе - около 2 мм. Учитывая все выше сказанное, хирург мы предлагаем использовать следующую формулу для прогнозирования необходимого объема интраоперационного медиального смещения бугра пяточной кости: [1,5 * (величина дислокации бугра пяточной кости в мм) = (предоперационное положение заднего отдела стопы) – (послеоперационное положение заднего отдела стопы). Предоперационное положение заднего отдела стопы в градусах при вальгусной деформации положительное, а при варусной - отрицательное. Несмотря на то, что предоставленное уравнение было подтверждено путем сравнения объема выполненной дислокации бугра пяточной кости с положением послеоперационной коррекции оси пяточной кости, мы до настоящего времени находимся в процессе его тестирования на большей группе пациентов для достижения количественного и, соответственно, статистически более неопровержимого заключения. Насколько нам известно, в отечественной литературе до настоящего времени не сообщалось об оптимальном положении пяточной кости после реконструкции ее постравматической деформации. На основании нашего опыта, мы с уверенностью можем предостеречь, что важно не путать клинический варус заднего отдела стопы с рентгенологическим варусным отклонением пяточной кости на проекции Зальцмана (рис. 2А и Б). С клинической точки зрения прямая ось пяточной кости, скорее всего, представляет собой умеренный рентгенологический варус, как показано на рисунке 2Б. Эта группа пациентов показала лучшие результаты в настоящем исследовании. Пациенты, у которых варусное положение заднего отдела стопы определяется клинически, с высокой долей вероятности будут находиться в группе «варус» при рентгенологическом обследовании, и в нашей работе у них не было получено сопоставимых с «умеренным варусом» результатов. В настоящее время мы стремимся к клинически прямому (нейтральному)положению оси пяточной кости (умеренный рентгенологический варус). Исправляя положение оси пяточной кости до положения, умеренного варуса (до пяти градусов) мы создаем статическую поддержку арке медиальной колоны стопы, стабилизируя сухожилия задней большеберцовой мышцы (в случае сохраненного таранно-ладьевидного сустава) путем позиционирования ахиллова сухожилия для натяжения в варусном направлении, как инвертора, тем самым мы улучшаем работу сустава Шопара в конечной фазе шага [11]. Это предположение потенциально может улучшить результаты лечения пациентов. Сравнительно схожая корреляция результатов была получена Mani et al при хирургической коррекции приобретенного плоскостопия взрослых II стадии, где умеренное варусное положение заднего отдела стопы так же продемонстрировало более положительные результаты в послеоперационной оценке во всех субшкалах FAOS по сравнению с нейтральным положением [17]. Недостаточная коррекция положения заднего отдела стопы с остаточным избыточным вальгусным положением может привести к стойким симптомам схожим с симптомами AAFD [13]. Пациенты, у которых наблюдается остаточная послеоперационная вальгусная деформация заднего отдела стопы, могут продолжать жаловаться на боль ввиду персистирующей недостаточности ахиллова сухожилия, его избыточного натяжения и высоких нагрузок на медиальную колону стопы. Анализируя результаты пациентов из группы «варус», мы отметили следующее: у них может наблюдаться чрезмерная инверсия стопы, которая в свою очередь приводит к увеличению нагрузки вдоль медиальной (наружной) колонны, а более высокие нагрузки на эту область стопы могут привести к усилению симптомов дискомфорта или боли. Аналогичные результаты были получены и при хирургическом лечении приобретенного плоскостопия взрослых II стадии в случаях применения методики удлинения латеральной колонны (LCL) [6]. Мы считаем, что это может объяснить значительно меньшее улучшение в субшкале симптомов FAOS для пациентов с послеоперационным варусным положением заднего отдела стопы (группа «варус») по сравнению с пациентами с умеренным ва-русным положением. Несмотря на то, что FAOS является всеобъемлющим инструментом оценки результатов лечения и может быть прецизионным по всем аспектам жизнедеятельности, не все подшкалы этого опросника могут быть полностью приемлемы для наших пациентов. В частности, большинство пациентов, участвовавших в этом исследовании считали, что шкала спортивной активности неприемлема, о чем свидетельствует малое число исследуемых (n=38) для этой категории. По нашему мнению, медиализирующяя пяточная остеотомия не должна быть унифицирована, а, напротив, должна быть адаптирована к предоперационной деформации каждого отдельного пациента. Реконструкция посттравматической деформации заднего отдела стопы может включать в себя несколько сопутствующих техник, из представленных нами: артродез таранно- ладьевидного сустава, Cotton остеотомия и транспозиции сухожилия длинного сгибателя пальцев (FDL), которые потенциально могут повлиять на послеоперационную коррекцию деформации заднего отдела стопы и клинические результаты в дополнение к MПО. В задачи нашего исследования не входило определение влияния дополнительных техник на коррекцию деформации заднего отдела стопы, хотя предыдущее исследование, проведенное Chan et al предполагает, что степень коррекции деформации заднего отдела стопы определялась в первую очередь величиной МПО [4]. Беря во внимание исследование Chan et al, настоящее исследование было больше сосредоточено на клинических результатах, и наши результаты не выявили никакой связи между сопутствующими техниками и показателями FAOS (все значения p> 0,05) [4]. Наше исследование было ограничено ретроспективной оценкой и относительно небольшим количеством пациентов. Дополнительное количество пациентов могло бы увеличить достоверность исследования и снизить возможность погрешности. Однако, мы считаем, что количественный состав исследуемых в данной работе менее важен, чем пролонгированные сроки наблюдения. Изученные нами работы касались исследования коррекции плоскостопия, они показали, что послеоперационная коррекция заднего отдела стопы остается неизменной через 3 месяца и более после операции [21].
Выводы
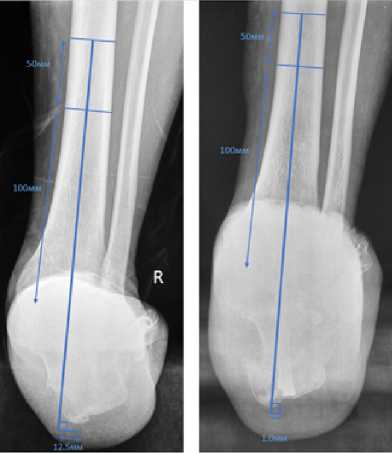
А. Б.
Рисунок 1.
(А) До и (Б) послеоперационный. Результат коррекции оси заднего отдела стопы (hindfoot moment arm). Измерения на рентгенограммах, выполненных в проекции Зальцмана определяется как кратчайшее расстояние от средней оси большеберцовой кости до самого дистального аспекта пяточной кости.
Таким образом, экстраполируя и сопоставляя результаты нашего исследования и результаты наших коллег в работах по хирургическому лечению пациентов с плосковальгусной деформацией, при II стадии деформации пролонгация результатов определяется прежде всего правильно выбранной тактикой коррекции имеющейся деформации. В этом исследовании мы определили диапазон коррекции оси заднего отдела стопы, соответствующий более высоким клиническим результатам, измеренным при помощи FAOS. В результате проведенного анализа, мы считаем, что рентгенологический диапазон коррекции заднего отдела стопы при умеренно-варусном положении (>0 до 5 мм варусного отклонения), представляет собой оптимальное положение результата коррекции.
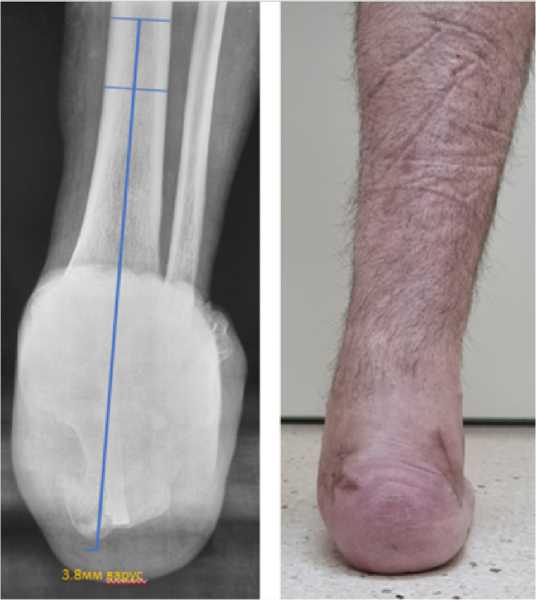
А. Б.
Рисунок 2.
Послеоперационное (А) рентгенографическое (проекция Зальцмана) и (Б) клиническое обследование (положение стоя на оперированной стопе) коррекция деформации с тенденцией на варус 3.8 мм (умеренно-варусное положение) на рентгенологичеких измерениях. Клинически - ось ближе к нейтральной, без видимого варусного отклонения
Другие техники применяемые нами в ходе реконструктивной операции включали с артродез таранно-ладьевидного сустава (n=28), артродез подтаранного сустава (n=39), Cotton остеотомия (n= 19), и транспозиция сухожилия длинного сгибателя пальцев (FDL) (n=5). (табл. 2).
Таблица 1.
Количество пациентов после коррекции деформации заднего отдела стопы, которые были анкетированы по FAOS. Следует отметить, что пациенты не обязаны отвечать на все вопросы и, следовательно, некоторые пациенты могут не иметь баллов по каждой субшкале.
|
Hindfoot moment arm |
Кол-во |
Отсутствие боли |
Отсутствие симптомов |
Ограничений ежедневной активности нет |
Ограничений спортивной активности нет |
Ограничение по качеству жизни нет |
|
вальгус (≥0 мм вальгизация) |
18 |
18 |
18 |
18 |
9 |
18 |
|
умеренный варус (>0 до 5 мм варус-ного отклонения) |
17 |
17 |
16 |
15 |
12 |
17 |
|
варус (>5 мм варусного отклонения) |
20 |
16 |
19 |
19 |
17 |
20 |
Таблица 2
Демография пациентов и примененные дополнительные хирургические техники в соответствии с распределением по группам исследования
|
Hindfoot moment arm |
Общее кол-во |
ИМТ |
Средний возраст |
% муж |
Артродез подтар. с-ва |
Артродез та-ранно-ладьев. с-ва |
Cotton остеотомия |
Транспозиция FDL |
|
вальгус (≥0 мм вальгиза-ция) |
18 |
27.8 |
60.5 |
50.0% |
15 |
13 |
4 |
2 |
|
умеренный варус (>0 до 5 мм варусного отклонения) |
17 |
29.0 |
61.9 |
29.4% |
9 |
9 |
6 |
3 |
|
варус (>5 мм варусного отклонения) |
20 |
27.7 |
61.3 |
30.0% |
6 |
6 |
9 |
0 |
Таблица 3
Предоперационные рентгенографические измерения. Статистически значимых различий между тремя группами не выявлено.
|
Hindfoot moment arm |
Общее кол-во |
Недопокрытие головки таранной кости в таранно-ладьевидном суставе (предоперационно в градусах) |
Угол покрытия суставной поверхности головки таранной кости (предоперационно в градусах) |
Патологический угол между осями первой плюсневой и осью таранной кости (предоперационно в градусах) |
|
вальгус (≥0 мм валь-гизация) |
18 |
43.4 (от -75.9 до 147.6) |
33.0 (от 4.8 до 69.6) |
17.0 (от -24.0 до 36.4) |
|
умеренный варус (>0 до 5 мм варусного отклонения) |
17 |
25.3 (от -42.4 до 91.0) |
27.2 (от 2.9 до 36.0) |
12.6 (от -3.5 до 35.8) |
|
варус (>5 мм варусно-го отклонения) |
20 |
9.2 (от -92.6 до 92.0) |
26.1 (от 1.6 до 40.6) |
12.8 (от -11.5 до 32.9) |
Список литературы Оптимальное положение пяточной кости при хирургической коррекции посттравматической деформации заднего отдела стопы
- Arangio G.A., Salathe E.P. A biomechanical analysis of posterior tibial tendon dysfunction, medial displacement calcaneal osteotomy and flexor digitorum longus transfer in adult acquired flat foot // Clin Biomech (Bristol, Avon) 2009;24(4):385–390. doi: 10.1016/j.clinbiomech.2009.01.009.
- Bolt P.M., Coy S., Toolan B.C. A comparison of lateral column lengthening and medial translational osteotomy of the calcaneus for the reconstruction of adult acquired flatfoot // Foot Ankle Int. 2007;28(11):1115–1123. doi: 10.3113/FAI.2007.1115
- Buck F.M., Hoffmann A., Mamisch-Saupe N., Espinosa N., Resnick D., Hodler J. Hindfoot alignment measurements: Rotation-stability of measurement techniques on hindfoot alignment view and long axial view radiographs // AJR Am J Roentgenol. 2011;197(3):578–582. doi: 10.2214/AJR.10.5728.
- Chan J.Y., Williams B.R., Nair P., Young E., Sofka C., Deland J.T., Ellis S.J. The contribution of medializing calcaneal osteotomy on hindfoot alignment in the reconstruction of the stage II adult acquired flatfoot deformity // Foot Ankle Int. 2013; 34(2):159–166. doi: 10.1177/1071100712460225
- Deland J.T. Adult-acquired flatfoot deformity // J Am Acad Orthop Surg. 2008;16(7):399–406. doi: 10.5435/00124635-200807000-00005.
- Ellis S.J., Yu J.C., Johnson A.H., Elliott A., O’Malley M., Deland J. Plantar pressures in patients with and without lateral foot pain after lateral column lengthening. J Bone Joint Surg Am. 2010;92(1):81–91. doi: 10.2106/JBJS.H.01057.
- Ellis S.J., Yu J.C., Williams B.R., Lee C., Chiu Y.L., Deland J.T. New radiographic parameters assessing forefoot abduction in the adult acquired flatfoot deformity // Foot Ankle Int. 2009;30(12):1168–1176. doi: 10.3113/FAI.2009.1168
- Evans D. Calcaneo-valgus deformity // J Bone Joint Surg Br. 1975;57(3):270–278. [PubMed: 1171869]
- Fayazi A.H., Nguyen H.V., Juliano P.J. Intermediate term follow-up of calcaneal osteotomy and flexor digitorum longus transfer for treatment of posterior tibial tendon dysfunction // Foot Ankle Int. 2002;23(12):1107–1111. doi: 10.1177/107110070202301205
- Griend R. Lateral column lengthening using a «Z» osteotomy of the calcaneus // Techniques in Foot & Ankle Surgery. 2008;7(4):257–263.
- Guha A.R., Perera A.M. Calcaneal osteotomy in the treatment of adult acquired flatfoot deformity // Foot Ankle Clin. 2012;17(2):247–258. doi: 10.1016/j.fcl.2012.02.003.
- Guyton G.P., Jeng C., Krieger L.E., Mann R.A. Flexor digitorum longus transfer and medial displacement calcaneal osteotomy for posterior tibial tendon dysfunction: A middle-term clinical follow-up // Foot Ankle Int. 2001;22(8):627–632. doi: 10.1177/107110070102200802. PMID: 11527022.
- Haddad S.L., Myerson M.S., Younger A., Anderson R.B., Davis W.H., Manoli A. 2nd. Symposium: Adult acquired flatfoot deformity // Foot Ankle Int. 2011;32(1):95–111. doi: 10.3113/FAI.2011.0095.
- Hadfield M.H., Snyder J.W., Liacouras P.C., Owen J.R., Wayne J.S., Adelaar R.S. Effects of medializing calcaneal osteotomy on achilles tendon lengthening and plantar foot pressures // Foot Ankle Int. 2003;24(7):523–529. doi: 10.1177/107110070302400703.
- Hiller L., Pinney S.J. Surgical treatment of acquired flatfoot deformity: What is the state of practice among academic foot and ankle surgeons in 2002? // Foot Ankle Int. 2003;24(9):701–705. doi: 10.1177/107110070302400909.
- Koutsogiannis E. Treatment of mobile flat foot by displacement osteotomy of the calcaneus // J Bone Joint Surg Br. 1971;53(1):96–100. PMID: 5578768.
- Mani S.B., Brown H.C., Nair P., Chen L., Do H.T., Lyman S., Deland J.T., Ellis S.J. Validation of the Foot and Ankle Outcome Score in adult acquired flatfoot deformity // Foot Ankle Int. 2013;34(8):1140-6. doi: 10.1177/1071100713483117
- Mann R.A., Thompson F.M. Rupture of the posterior tibial tendon causing flat foot. surgical treatment // J Bone Joint Surg Am. 1985;67(4):556–561. PMID: 3980501.
- Mosier-LaClair S., Pomeroy G., Manoli A. 2nd. Operative treatment of the difficult stage 2 adult acquired flatfoot deformity // Foot Ankle Clin. 2001;6(1):95–119. doi: 10.1016/s1083-7515(03)00083-4.
- Myerson M.S., Badekas A., Schon L.C. Treatment of stage II posterior tibial tendon deficiency with flexor digitorum longus tendon transfer and calcaneal osteotomy // Foot Ankle Int. 2004;25(7):445–450. doi: 10.1177/107110070402500701
- Niki H., Hirano T., Okada H., Beppu M. Outcome of medial displacement calcaneal osteotomy for correction of adult-acquired flatfoot // Foot Ankle Int. 2012;33(11):940–946. doi: 10.3113/FAI.2012.0940.
- Nyska M., Parks B.G., Chu I.T., Myerson M.S. The contribution of the medial calcaneal osteotomy to the correction of flatfoot deformities // Foot Ankle Int. 2001;22, (4):278–282. doi: 10.1177/107110070102200402
- Reilingh M.L., Beimers L., Tuijthof G.J., Stufkens S.A., Maas M., van Dijk C.N. Measuring hindfoot alignment radiographically: The long axial view is more reliable than the hindfoot alignment view // Skeletal Radiol. 2010;39(11):1103–1108. doi: 10.1007/s00256-009-0857-9.
- Saltzman C.L, el-Khoury G.Y. The hindfoot alignment view // Foot Ankle Int. 1995; 16(9):572–576. doi: 10.1177/107110079501600911
- Vora A.M., Tien T.R., Parks B.G., Schon L.C. Correction of moderate and severe acquired flexible flatfoot with medializing calcaneal osteotomy and flexor digitorum longus transfer // J Bone Joint Surg Am. 2006;88(8)1726–1734. doi: 10.2106/JBJS.E.00045.
- Wacker J.T, Hennessy M.S., Saxby T.S. Calcaneal osteotomy and transfer of the tendon of flexor digitorum longus for stage-II dysfunction of tibialis posterior. three- to five-year results // J Bone Joint Surg Br. 2002;84(1):54–58. doi: 10.1302/0301-620x.84b1.11847.\
- Среднесрочные результаты оперативного лечения пациентов с последствиями переломов пяточной кости / Г. В. Коробушкин, В. В. Чеботарев, В. И. Медынский, А. Г. Коробушкин // Политравма. 2022;3:34-43. DOI: 10.24412/1819-1495-2022-3-34-43. [KOROBUSHKIN G.V., CHEBOTAREV V.V., MEDYNSKY V.I., KOROBUSHKIN A.G.MID-TERM FOLLOW-UP RESULTS OF OPERATIVE TREATMENT FOR CALCANEAL FRACTURE MALUNIONS // Polytrauma. 2022;3:34-43.]
- Возможности и результаты использования технологий реконструктивной микрохирургии в лечении больных с деформациями и дефектами пяточной кости / Е. С. Цыбуль, Л. А. Родоманова // Современные проблемы науки и образования. 2022;1:71. DOI 10.17513/spno.31455. [TSYBUL E.S., RODOMANOVA L.A. POSSIBILITIES AND RESULTS OF RECONSTRUCTIVE MICROSURGERY TECHNOLOGIES USAGE IN THE TREATMENT OF PATIENTS WITH DEFORMATIONS AND DEFECTS OF THE CALCANEAL BONE // Modern problems of science and education. 2022;1:71]
- Суставосохраняющие операции в лечении мобильной плоско-вальгусной деформации стопы взрослых на современном этапе развития хирургии стопы и голеностопного сустава / В. Т. Зейналов, К. В. Шкуро, А. Н. Левин, Д. С. Бобров // Кафедра травматологии и ортопедии. 2020;2(40):26-35. DOI 10.17238/issn2226-2016.2020.2.26-35. [ZEINALOV V.T., SHKURO K.V., LEVIN A.N., BOBROV D.S. THE JOINT-PRESERVING PROCEDURES IN THE TREATMENT OF FLEXIBLE ADULT ACQUIRED FLATFOOT DEFORMITY AT THE MODERN STAGE OF DEVELOPMENT OF FOOT ANDANKLE SURGERY // // The Department of Traumatology and Orthopedics. 2020;2(40):26-35.]
- Одноплоскостная поперечная остеотомия пяточной кости как метод коррекции заднего отдела стопы приприобретенных статодинамических деформациях / К. В. Шкуро, В. Т. Зейналов // Кафедра травматологии и ортопедии. 2019;2(36):21-31. DOI 10.17238/issn2226-2016.2019.2.21-31. [SHKURO K.V., ZEINALOV V.T. SINGLE PLANE TRANSVERSE OSTEOTOMY OF THE CALCANEUS ASA METHOD OF HINDFOOT CORRECTION IN ACQUIRED STATIC-DYNAMIC DEFORMATIONS // The Department of Traumatology and Orthopedics. 2019;2(36):21-31.]


