Оптимизация диагностики и лечения доброкачественных заболеваний шейки матки у женщин репродуктивного возраста
Автор: Холмуродова А.Ш., Закирова Н.И.
Журнал: Мировая наука @science-j
Рубрика: Основной раздел
Статья в выпуске: 4 (37), 2020 года.
Бесплатный доступ
В этой статьи рассматривается разработка поэтапной диагностики и терапии патологии шейки матки у женщин репродуктивного возраста. Расширенная видeокольпоскопия является информативным мeтодом диагностики, что позволяет включить ее в обязательный этап диагностики заболeваний шейки матки. В настоящее время разработан скрининг обследования при патологии шейки матки, совершенствуются мeтоды диагностики, в том числе цитологические (исслeдoвание мазков-отпечатков с эндо и экзоцeрвикса, жидкостная цитология, видeофлюоресцентная кольпоскопия).
Шейка матки, репродуктивная система, фоновые заболевания, впч, cin i-ii степени, видеокольпоскопия
Короткий адрес: https://sciup.org/140289209
IDR: 140289209 | УДК: 618.214
Optimization of the diagnosis and treatment of benign diseases of the cervix in women of reproductive age
This development of a phased diagnosis and treatment of cervical pathology in women of reproductive age are discussed in this article. Advanced video colposcopy is an informative diagnostic method, which is allowed to include it in the mandatory stage of diagnosis of cervical diseases. At present, screening of examination for cervical pathology was developed, diagnostic methods are being improved, including cytological ones (examination of smears from endо and exоcervix, liquid cytology, video fluorescence colposcopy).
Текст научной статьи Оптимизация диагностики и лечения доброкачественных заболеваний шейки матки у женщин репродуктивного возраста
Особую актуальность представляют заболевания шейки матки у женщин репродуктивного возраста. Это обусловлено повышением заболеваемости раком шейки матки в этом возрасте, особенно до 29 лет [1,2,3,18]. Число больных раком шейки матки в возрасте моложе 30 лет за последние годы увеличилось более, чем в 2 раза [1,2,3,6,13]. В структуре причин смерти женщин моложе 30 лет рак шейки матки составляет 8,5% [3,6,14]. Высокая частота развития неопластических процессов шейки матки объясняется возрастающей распространенностью папилломавирусной инфекции и клинической активацией герпетической и цитомегаловирусной инфекции [5,7,12]. Инфицированность ВПЧ (вирус папиллома человека) и другими инфекциями, передающимися половым путем, увеличивает риск развития дисплазии в 10 раз [1,2,3,4,5,18].
Актуальность профилактики и своевременной терапии заболеваний шейки матки объясняется значительной распространенностью и сложным генезом этих заболеваний, а так же отсутствием в медицинских учреждениях, как гинекологической направленности, так и первичного звена, единой системы подхода к их диагностике. Отсутствие скринингового обследования и лечения женщин репродуктивного возраста приводит к тому, что у большинства молодых женщин не выявляется патология шейки матки, в том числе и предраковые заболевания. Разработка более эффективных методов диагностики и комплексной терапии, направленных на ускорение процессов регенерации эпителия шейки матки и профилактики РШМ (рака шейки матки) имеют неоценимое значение.
По данным ВОЗ, ежегодно выявляется около 500 000 новых заболеваний раком шейки матки. Значительный рост заболеваемости и смертности отмечен в последние годы вo многих развивающихся странах, в том числе и в странах бывшего Союза [3,4,6,8,9]. Высокий показатель смертности связан с недостаточными или неэффективными профилактическими мерами и поздней диагностикой. Это при условии, что рак шейки матки является одним из немногих заболеваний, для которого проведение скрининга просто и доступно [1,2,15,16]. Частота патологии шейки матки в целом достигает 30% в популяции и увеличивается при сопутствующей гинекологической патологии.
Несмотря на то, что методы диагностики патологических состояний шейки матки достаточно хорошо известны и рассматриваются как скрининговые, однако до настоящего времени на практике они используются недостаточно, непоследовательно, трактовка их нередко является нечеткой, зачастую и ошибочной[7,10,14].
Отсутствие в нашей стране единого подхода к классификации и клинической оценке патологических состояний шейки матки, а следовательно, и тактике ведения больных порождает целый ряд трудностей и разночтений у практических врачей, побуждая их или к неоправданному радикализму, или к длительному неоправданному консерватизму [11,13,17].
В этой связи целью исследования явилась разработка поэтапной диагностики и терапии патологии шейки матки у женщин репродуктивного возраста.
Для решения данной цели были поставлены следующие задачи:
-
1. Провести анализ частоты, причин, клиники и факторов риска заболеваний шейки матки у женщин репродуктивного возраста.
-
2. Определить значение расширенной кольпоскопии с прицельной биопсией/взятием мазков на цитологию в дифференциальной диагностике патологии шейки матки.
-
3. На основании результатов углубленного исследования, включающего гормональное обследование, обосновать проведение соответствующих методов лечения патологии шейки матки у пациенток репродуктивного возраста
Материал и методы исследования
Для выполнения поставленной цели проведена ретроспективная оценка 100 амбулаторных карт пациенток с фоновыми и предраковыми заболеваниями шейки матки, это позволило изучить региональные факторы риска этой патологии. Из 100 были 70 женщин с фоновыми заболеваниями шейки матки, из которых у 40 была эктопия (подгруппа Iа), у 15 –лейкоплакия (подгруппа I6) и у 15 – полип шейки матки (подгруппа Iв). Подгруппы были выделены согласно нозологическим формам МКБ X пересмотра. Во II группу были включены пациентки с CIN I-II степени шейки матки. При CIN III степени женщины получали лечение у врача онкогинеколога ввиду пограничного состояния с внутриэпителиальной карциномой. Кроме того, комплексное проспективное обследование и лечение проведено у 100 женщин репродуктивного возраста, из них 70 - с фоновыми (1 группа) и 30 (2 группа) - предраковыми заболеваниями шейки матки. Группу сравнения составили 15 женщин аналогичной возрастной группы без гинекологических заболеваний.
Результаты исследования и их обсуждение
Средний возраст пациенток обследуемых групп составил составил 25,1 ± 0,2 лет и 29,4± 0,2 лет соответственно. Из 100 пациенток, включенных в ретроспективную оценку, по социальному положению в 1-й группе 42 (52,5%) пациентки относились к группе домохозяек, 28 (35%) -студенток, 10 (12,5%) - служащих. В I-й группе у 20 (25%) пациенток в родословной имелись онкологические заболевания, во II-й - у 7 (35%). У пациенток с предраковыми заболеваниями в родословной РШМ, яичников и молочной железы встречался чаще, чем фоновыми. Из экстрагенитальной патологии преобладали хроническая анемия (41,3%) и инфекции мочеполовой системы (ИМП) (26,3%). Обращало внимание, что хронический тонзиллит чаще (35%) диагностирован у пациенток с CIN I-II степени. Характерно, что пациентки с фоновыми заболеваниями шейки в 2 раза чаще применяли гормональную контрацепцию, которая в каждом 5 случае была рекомендована с целью регуляции менструальной функции.
Частота гинекологических заболеваний в анамнезе при фоновых и предраковых заболеваниях была одинакова, при фоновых чаще встречались ретенционные кисты яичников, предраковых - миома матки и аденомиоз, что указывает на роль эндокринного фактора в возникновении этой патологии. Заболевания шейки матки в анамнезе больше отмечали пациентки с лейкоплакией шейки матки, чем с эктопией и полипом. Количество родов в анамнезе у пациенток с фоновыми и предраковыми заболеваниями шейки матки практически не отличалось. Медицинские аборты в 2 раза чаще отмечали пациентки с фоновыми заболеваниями.
В развитии фоновых и предраковых заболеваний шейки матки, вероятно, имели значение и другие факторы, в том числе инфекционные. Микроскопическая картина вагинита с большим количеством лейкоцитов почти в 2 раза чаще встречалась у пациенток второй группы. При фоновых заболеваниях шейки матки чаще выявлена картина дисбиоза влагалища, предраковых – вагинит. На основании ретроспективного анализа уточнены факторы риска развития фоновых и предраковых заболеваний шейки матки: наследственность, отягощенная по онкопатологии, самопроизвольные выкидыши, миома матки и аденомиоз, НМД, рубцовая деформация шейки матки, ИППП. Проблема патологии шейки матки и роли ИППП в ее развитии не вызывает сомнения, в связи с чем в нашей работе мы не ставили задачу определение вида возбудители ИППП.
В проспективном исследовании мы проследили содержание гормонов в сыворотке крови у пациенток с заболеваниями шейки матки в зависимости от фазы менструального цикла. В наших исследованиях содержание ФСГ в сыворотке крови у женщин без гинекологических заболеваний и с фоновыми заболеваниями шейки матки соответствовало фазам менструального цикла. В группе женщин с CIN I-II степени выявлено отсутствие преовуляторного пика ФСГ. Динамика уровня ЛГ у женщин с фоновыми заболеваниями шейки матки и CIN I-II степени соответствовала фазам менструального цикла, но преовуляторный пик был ниже, чем у женщин без гинекологических заболеваний. Выявленное снижение ФСГ и ЛГ в сыворотке крови в преовуляторный период свидетельствует о нарушении нейроэндокринной регуляции, что, возможно, является одним из патогенетических механизмов в развитии этой патологии. Подтверждением настоящего постулата является НМФ у обследованных нами пациенток. Содержание Е2 в сыворотке крови у пациенток с фоновыми заболевания ми шейки матки по фазам менструального цикла достоверно не отличалось от такового у гинекологически здоровых женщин. Содержание П в сыворотке крови женщин с фоновыми и предраковыми заболеваниями шейки матки в лютеиновую фазу цикла в 2 раза ниже, чем у гинекологически здоровых женщин. Следовательно, роль половых стероидных гормонов имеет значение в развитии патологии шейки матки и является основанием для совершенствования методов консервативного лечения, включающего применение гормональных препаратов системного и местного воздействия.
В настоящее время разработан скрининг обследования при патологии шейки матки, совершенствуются методы диагностики, в том числе цитологические (исследование мазков-отпечатков с эндо- и экзоцервикса, жидкостная цитология, видеофлюоресцентная кольпоскопия).
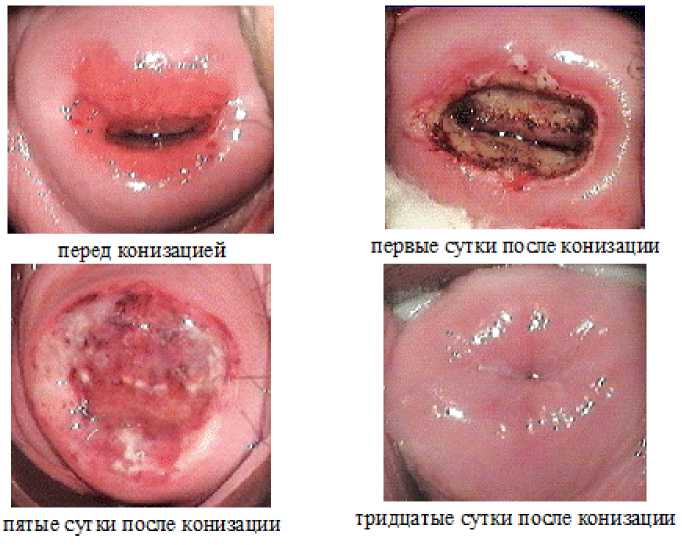
Мы использовали расширенную видеокольпоскопию для диагностики патологии шейки матки и оценки эффективности в процессе лечения. Нормальная видеокольпоскопическая картина в виде ЦЭ (цилиндрического эпителия) и ЗТ (зона трансформации в подгруппах пациенток с фоновыми заболеваниями шейки матки встречалась в 100% случаев, с предраковыми - в 40,0%. Ненормальные кольпоскопические признаки у пациенток с CIN I-II степени в виде пунктуации, мозаики в 1,5 раза встречались чаще, чем с фоновыми заболеваниями шейки матки, йоднегативный, АБЭ - в 1,7 раз, атипичные сосуды - в 10 раз соответственно. Частота разных кольпоскопических результатов в виде воспаления у пациенток с фоновыми и предраковыми заболеваниями шейки матки не отличалась. Окончательная верификация диагноза проводилась на основании результатов гистологического исследования биопсийного материала.
Эффективность расширенной видеокольпоскопии в наших
исследованиях при фоновых заболеваниях шейки матки составила 96,9%, предраковых - 89,6%. Комплексное обследование пациенток с фоновыми заболеваниями шейки матки, CIN I-II степени, проведенное с учетом патогенетических звеньев их развития, позволило нам определить индивидуальный план лечения. Объем лечения и метод воздействия на патологический процесс шейки матки мы определяли на основании анамнеза, паритета родов, наличия рубцовой деформации шейки матки, выявленных ИППП (инфекции, передающиеся половым путем) содержания гормонов в сыворотке крови, результатов расширенной видеокольпоскопии, цитологического и гистологического исследовании.
Лечение проводили в два этапа. I этап включал этиотропную терапию в зависимости от выявленных ИППП (инфекции, передающиеся половым путем).
II этап лечения включал деструктивные методы воздействия на шейку матки. Выбор метода определялся с учетом возраста, паритета родов, размера патологического процесса, места его расположения, ранее применяемых методов деструктивного воздействия. Критериями эффективности лечения являлись: специальное гинекологическое исследование, расширенная видеокольпоскопия шейки матки, бактериоскопия содержимого цервикального канала, влагалища и уретры, цитологическое исследование эпителия эндоцервикса, экзоцервикса и переходной зоны. При первом контрольном обследовании через 2 месяца частота раннего рецидива у женщин с фоновыми и предраковыми заболеваниями шейки матки составила 6,7%. Причиной рецидива в 100% случаев являлось обострение ИППП (инфекции, передающиеся половым путем) наступившее после деструктивного воздействия. Более низкая частота рецидивов у пациенток с рубцовой деформацией шейки матки свидетельствует об эффективности комбинированного метода.
Эффективность лечения через 6 месяцев составила 100%
Выводы
-
1. Поэтапная диагностика заболеваний шейки матки у женщин репродуктивного возраста начинается с тщательного сбора анамнеза. Наследственность, отягощенная онкопатологией при фоновых заболеваниях шейки матки у женщин репродуктивного возраста, составляет 83%, предраковых - 83,3%. Самопроизвольные выкидыши,
-
2. Расширенная видеокольпоскопия является информативным методом диагностики, что позволяет включить ее в обязательный этап диагностики заболеваний шейки матки. Нормальные видеокольпоскопические признаки выявлены в 1,5 раза чаще при фоновых заболеваниях шейки матки, они отмечены в 100% случаев. Признаками предраковых заболеваний является пунктуация, мозаика (63,3%) и атипичные сосуды (33,3%).
-
3. Гормональное обследование - следующий этап диагностических процедур. Содержание ФСГ и Ег в сыворотке крови женщин репродуктивного возраста с фоновыми заболеваниями шейки матки не отличается от содержания у женщин без гинекологических заболеваний, ЛГ - ниже на 14 день менструального цикла, П - на 21; с предраковыми заболеваниями отмечается снижение ФСГ и ЛГ на14, П - на 21 день менструального цикла.
-
4. Лечение фоновых и предраковых заболеваний шейки матки у женщин репродуктивного возраста включает этиотропную терапию (в зависимости от выделенного инфекционного агента), иммуномодулирующую и гестагены системного или местного воздействия (по показаниям). На втором этапе показана КД (криодиструкция) РХ (радиоволновая хирургия) или комбинированный метод, позволяющий восстановить анатомическую структуру шейки матки.
-
5. Частота ранних рецидивов фоновых и предраковых заболеваний шейки матки связана с обострением инфекции. Поздние рецидивы не наблюдались в 100%.
миома матки и аденомиоз в анамнезе чаще встречаются при предраковых заболеваниях шейки матки, медицинские аборты - при фоновых.
На основании полученных данных рекомендуются следующие мероприятия:
У женщин репродуктивного возраста обследование и лечение фоновых и предраковых заболеваний шейки матки должно проводиться в три этапа:
I этап (первичное обследование) включает: анамнез, общеклиническое, специальное гинекологическое, бактериоскопическое и цитологическое исследования, простую кольпоскопию.
II этап (углубленное обследование), который проводится при выявлении патологии шейки матки на 1-м этапе, включает: расширенную видеокольпоскопию и дополнительное обследование в зависимости от кольпоскопических признаков. При ненормальных признаках и разных результатах обследование на ИППП, RW, ВИЧ, HBS-антиген, определение Ег и П в сыворотке крови, кровь на онкомаркеры, УЗИ органов малого таза, гистероскопию и цервикоскопию (по показаниям), прицельную цитологию, биопсию шейки матки с цитологическим и гистологическим исследованиями.
III этап (комплексное лечение) включает консервативное лечение: этиотропную, иммуномодулирующую терапию, гестагены системного или местного воздействия (по показаниям) и хирургическое лечение. Методом выбора является КД, (криодеструкция) РХ (радиоволновая хирургия) или комбинированный метод, включающий последовательное применение КД, РХ и повторно КД.
Список литературы Оптимизация диагностики и лечения доброкачественных заболеваний шейки матки у женщин репродуктивного возраста
- Брико Н. И., Лопухов П. Д. Необходимость контроля ВПЧ-ассоциированных заболеваний. Эпидемиология и вакцинопрофилактика. 2017; 16 (2 (93)):10-15.
- ВОЗ. Стратегии и лабораторные методы для усиления эпиднадзора за инфекциями, передаваемыми половым путем. - ВОЗ, 2014. - 100 с.
- Коханeвич Е.В., Ганина К.П., Сумeнко В.В. Кольпоцeрвикоскопия. - Киев, 1997
- Комплексная борьба с раком шейки матки. Краткое практическое руководство. Воз, 2010. - 290 с.
- Кустаров В.Н., Линдe В.А. Патология шeйки матки. - СПб. 2002. - 143с.


