Оптимизация лечения пациентов с инфарктом миокарда на госпитальном этапе в формате мультидисциплинарной сердечной команды
Автор: Грицанчук А.М., Яроцкая И.А., Никушкина И.Н., Фомин В.В., Емельяненко М.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.15, 2020 года.
Бесплатный доступ
Представлен принцип мультидисциплинарного подхода в лечении пациентов с инфарктом миокарда (ИМ) старшей возрастной группы в городском стационаре в условиях Регионального сосудистого центра (РСЦ). Составлен медико-социальный портрет типичного возрастного пациента с ИМ. Определено понятие мультидисциплинарной сердечной команды (МСК) с перечнем входящих в ее состав медицинских специалистов. Разработан алгоритм действий специалистов МСК при стационарном лечении возрастного пациента с ИМ. Проведена сравнительная оценка медицинской и экономической эффективности лечения пациентов с ИМ до и после внедрения в работу РСЦ организационно-штатной структуры в виде МСК. Показана медицинская и экономическая эффективность работы МСК при лечении пациентов с ИМ по результатам анализа четырехлетнего периода наблюдения.
Инфаркт миокарда, мультидисциплинарный подход, мультидисциплинарная сердечная команда, медицинская эффективность сердечной команды, экономическая эффективность сердечной команды
Короткий адрес: https://sciup.org/140260062
IDR: 140260062 | DOI: 10.25881/BPNMSC.2020.42.93.013
Optimization of the hospital stage of treatment of patients with myocardial infarction in the format of a multidisciplinary heart team
The article presents the principle of a multidisciplinary approach in the treatment of older age patients with myocardial infarction in a city hospital in a Regional vascular center. A medical and social portrait of a typical elderly and senile MI patient was compiled. The concept of a multidisciplinary heart team (MHT) with a list of medical specialists included in it is defined. An algorithm of actions of MHT specialists in the inpatient treatment of an age-related patient with myocardial infarction has been developed. A comparative assessment of the medical and economic efficiency of treatment of patients with MI before and after the introduction of an organizational and staff structure in the form of MHT in the RSC was carried out. The medical and economic efficiency of MHT in the treatment of patients with MI is shown based on the analysis of the four-year follow-up period.
Текст научной статьи Оптимизация лечения пациентов с инфарктом миокарда на госпитальном этапе в формате мультидисциплинарной сердечной команды
ИБС занимает лидирующее положение среди причин смертности не только в России, но и во всем мире [2]. При статистическом анализе смертельных заболеваний в России за 2019 г. по данным Росстата, в целом по стране умерло 1,8 млн. человек, а наибольшее количество летальных исходов произошло из-за болезней системы кровообращения — 841,1 тыс. человек. В частности, от ишемической болезни сердца произошло 442,6 тыс. смертей, а от цереброваскулярных заболеваний — 260,7 тыс. [7]. Приведенные данные свидетельствуют об актуальности вопросов, касающихся диагностики и выбора метода лечения пациентов с ИБС. Особого внимания заслуживает одна из наиболее распространенных острых клинических форм ИБС — ИМ, который одновременно является одной из самых летальных форм ИБС и одной из ведущих причин смертности в развитых странах [11]. Подсчитано, что экономический ущерб от ИМ и инсультов в России составляет ежегодно до 30 млрд рублей [3]. Вследствие этого за последние шесть лет на государственном уровне были предприняты знаковые
DOI: 10.25881/BPNMSC.2020.42.93.013
OPTIMIZATION OF THE HOSPITAL STAGE OF TREATMENT OF PATIENTS WITH MYOCARDIAL INFARCTION IN THE FORMAT OF A MULTIDISCIPLINARY HEART TEAM
мероприятия, направленные на улучшение подходов к ведению пациентов с ИМ в рамках Федеральной сосудистой программы. Начиная с 2014 г. в Москве стали открываться принципиально новые организационные структуры оказания экстренной высокотехнологичной медицинской помощи больным с острым коронарным синдромом (ОКС) — региональные сосудистые центры (РСЦ), объединенные общим названием «инфарктная сеть». Основной базовый принцип работы РСЦ при лечении пациентов с ОКС направлен на обязательную первичную ангиопластику и стентирование инфаркт-связанной артерии как можно большему количеству пациентов в первые 12 часов острого ИМ с подъемом сегмента ST в течение 120 мин. от первого медицинского контакта с медицинским персоналом. Данный принцип отражен в последних европейских рекомендациях по лечению пациентов с острым ИМ [5]. Приверженность этому принципу позволила в Москве повысить процент экстренных стентирований при ИМ суммарно (ИМпST + ИМбпST) с 21% в 2013 г. до 79% в 2018 г., снизив летальность от ИМ с 15% до 6,7%, соответственно [8]. В 2017 г.

Грицанчук А.М., Яроцкая И.А., Никушкина И.Н., и др.
ОПТИМИЗАЦИЯ ЛЕЧЕНИЯ ПАЦИЕНТОВ С ИНФАРКТОМ МИОКАРДА НА ГОСПИТАЛЬНОМ ЭТАПЕ В ФОРМАТЕ МУЛЬТИДИСЦИПЛИНАРНОЙ СЕРДЕЧНОЙ КОМАНДЫ в организационную сеть московских сосудистых центров вошла также и городская клиническая больница имени М.П. Кончаловского, активно включившись в работу инфарктной и инсультной сети. С целью повышения медицинской и экономической эффективности лечения пациентов с ИМ мы придерживались принципа мульти-дисциплинарного подхода, который предполагает тесное взаимодействие и преемственность в работе врачей различных специальностей. Для оптимизации процесса диагностики и лечения пациентов с ИМ на госпитальном этапе, основываясь на концепции «сердечной команды» лечения ИБС [6; 4], мы создали команду из определенных специалистов РСЦ — МСК, схематичное изображение которой представлено на рис. 1.
Исходя из вышеизложенного, целью нашего исследования явилась сравнительная оценка медицинской и экономической эффективности госпитального этапа лечения больных с ИМ до и после внедрения МСК в организационно-штатную структуру РСЦ ГБУЗ «ГКБ им. М.П. Кончаловского ДЗМ».
Материал и методы
В одноцентровое проспективное исследование было включено 1243 пациента с ИМ, проходивших обследование и лечение в ГБУЗ «ГКБ им. М.П. Кончаловского ДЗМ» с 2016 по 2019 гг. Средний возраст составил 61,78±10,2 года. Среди обследованных было 764 мужчин (61,5%) и 479 (38,5%) женщин. Средний возраст мужчин составил 66,27±9,3 года, средний возраст женщин — 73,43±10,4 года. Пациенты были разделены на две группы: первая группа (n = 1243) — пациенты с ИМ всех возрастов, вторая группа (n = 908) — пациенты с ИМ пожилого и старческого возраста. В сравниваемых группах оценивалась социальная характеристика пациентов, наличие сопутствующей и возраст-ассоциированной патологии. На основании социальных и клинических характеристик пациентов формировался медико-социальный портрет пациента с ИМ в каждой из двух групп. В сравниваемых группах оценивалась медицинская и экономическая эффективность лечения пациентов до (2016 г.) и после (2017, 2018, 2019 гг.) внедрения МСК. В состав МСК (Рис. 1) было включено семь специалистов РСЦ: врач-кардиолог отделения реанимации и интенсивной терапии для больных кардиологического профиля, врач-невролог отделения реанимации и интенсивной терапии для больных ОНМК, врач отделения функциональной диагностики (врач УЗД), врач по рентгенэндоваскулярным диагностике и лечению, анестезиолог-реаниматолог отделения реанимации и интенсивной терапии для больных кардиологического профиля (кардиореаниматолог), сердечно-сосудистый хирург отделения кардиохирургии, медицинская сестра отделения реанимации и интенсивной терапии для больных кардиологического профиля. Создание и регламент работы МСК РСЦ утверждены приказом главного врача больницы. Все специалисты МСК РСЦ работают по сменному графику, старшим смены МСК РСЦ является кардиореаниматолог.
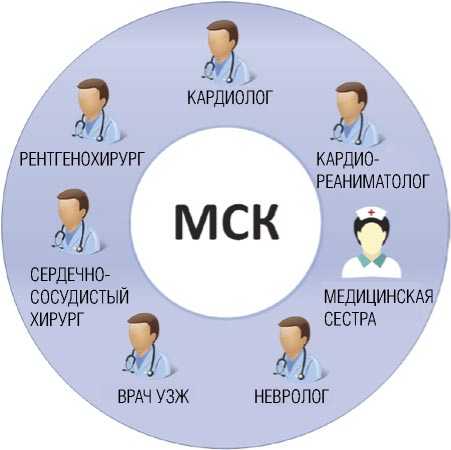
Рис. 1. Схематичная структура МСК РСЦ. Нами был реализован принцип современного мультидисциплинарного подхода к пациенту, при котором организована команда специалистов РСЦ, каждый из которых решает какую-то локальную задачу, но в целом они осуществляют комплексное эффективное лечение на госпитальном этапе пациента с ИМ.
Работа специалистов МСК основана на разработанном нами алгоритме действий при поступлении больного с ИМ в стационар (Рис. 2). Алгоритм включал в себя три этапа госпитального лечения больного: дооперационный, операционный и послеоперационный этапы. Важной особенностью алгоритма являлось обязательное участие каждого из специалистов МСК на всех трех этапах ведения больного с целью не только комплексного обследования и лечения, но также и с целью исключения или подтверждения сопутствующей внесердечной патологии, которая могла бы усугубить течение ИМ.
Результаты и их обсуждение
Медико-социальный портрет пациента с ИМ
В таблицах 1 и 2 представлена клинико-социальная характеристика пациентов с ИМ всех возрастов, проходивших стационарное лечение в ГБУЗ «ГКБ им М.П. Кончаловского ДЗМ» в период 2016–2019 гг.
Табл. 1. Социальная характеристика пациентов с ИМ всех возрастов (n = 1243)
|
Характеристика |
Кол-во (n) |
Процентное соотношение (%) |
|
Пенсионеры |
785 |
63,1 |
|
Одинокие |
483 |
38,85 |
|
Жители города |
1076 |
86,56 |
|
Высшее образование |
837 |
67,33 |
|
Среднее образование |
218 |
17,5 |
|
Необходимость в уходе после операции |
387 |
31,1 |
|
Без вредных привычек (злоупотребление алкоголем и курением) |
265 |
21,3 |

Грицанчук А.М., Яроцкая И.А., Никушкина И.Н., и др.
ОПТИМИЗАЦИЯ ЛЕЧЕНИЯ ПАЦИЕНТОВ С ИНФАРКТОМ МИОКАРДА НА ГОСПИТАЛЬНОМ ЭТАПЕ В ФОРМАТЕ МУЛЬТИДИСЦИПЛИНАРНОЙ СЕРДЕЧНОЙ КОМАНДЫ
Табл. 2. Характеристика сопутствующей патологии у пациентов с ИМ всех возрастов (n = 1243)
|
Сопутствующая патология |
Кол-во |
Процентное соотношение |
|
Гипертоническая болезнь |
957 |
76,9% |
|
Сахарный диабет 2-го типа |
652 |
52,4% |
|
Хроническая ишемия головного мозга в анамнезе |
431 |
34,6% |
|
ОНМК в анамнезе |
197 |
15,8% |
|
Аритмия в анамнезе |
575 |
46,2% |
|
Инвалидность |
744 |
59,8% |
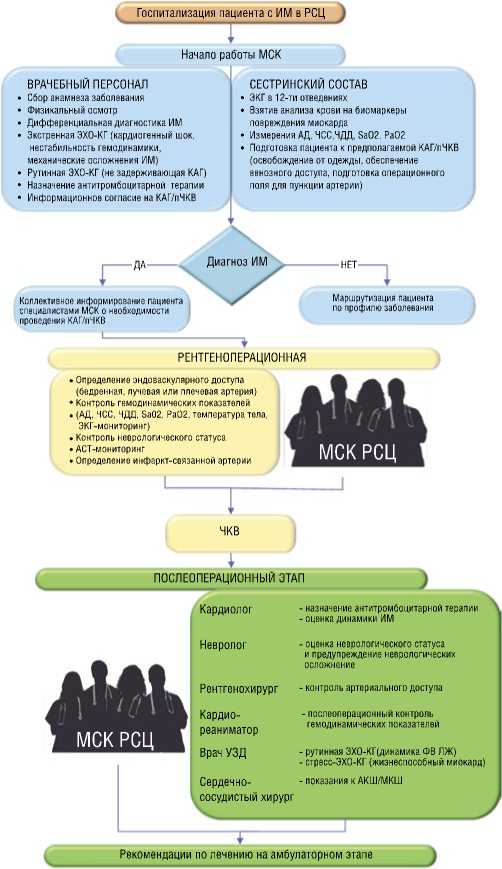
Рис. 2. Алгоритм работы МСК РСЦ ГБУЗ «ГКБ им. М.П. Кончаловского ДЗМ». Алгоритм условно разделен на три этапа стационарного лечения пациента с ИМ. После госпитализации пациента с ИМ в РСЦ начинается дооперационный этап, на котором включаются в работу все специалисты МСК. Второй этап — операционный, в тесном взаимодействии с каждым членом команды. Третий этап — послеоперационный, также требующий активного участия всех специалистов МСК.
На основании вышеуказанных данных, мы сформировали общий медико-социальный портрет пациента с ИМ: это мужчина старше 62 лет, городской житель, пенсионер, имеющий высшее образование, курящий и злоупотребляющий алкоголем, с наличием сопутствующих заболеваний в виде гипертонической болезни или сахарного диабета 2-го типа, имеющий группу инвалидности и страдающий нарушением сердечного ритма.
Медико-социальный портрет пациента с ИМ в группе пожилого и старческого возраста
В таблицах 3, 4, 5 представлены гендерно-возрастные и клиническо-социальные характеристики пациентов с ИМ пожилого и старческого возраста, проходивших стационарное лечение в ГБУЗ «ГКБ им. М.П. Кончаловского ДЗМ» в период 2016–2019 гг.
Табл. 3. Возрастная характеристика пациентов с ИМ в группе пожилого и старческого возраста, n = 908
|
Признак |
2016 г. |
2017 г. |
2018 г. |
2019 г. |
Всего |
|
Пациенты с ИМ пожилого и старческого возраста, n |
210 |
233 |
247 |
218 |
908 |
|
Средний возраст |
73,5 |
73,77 |
73,06 |
73,7 |
73,5 |
|
Женщины, n (%) |
98 (46,6) |
120 (51,5) |
132 (53,4) |
106 (48,6) |
456 (50,2) |
|
Средний возраст, лет |
75,8 |
76,4 |
76,09 |
76,93 |
76,3 |
|
Мужчины, n (%) |
112 (53,4) |
113 (48,5) |
115 (46,6) |
112 (51,4) |
452 (49,8) |
|
Средний возраст, лет |
71,38 |
71,01 |
69,59 |
70,70 |
70,65 |
Табл. 4. Характеристика сопутствующей патологии у пациентов с ИМ в группе пожилого и старческого возраста, n = 908
|
Сопутствующая патология |
Кол-во пациентов |
Процентное соотношение |
|
Гипертоническая болезнь |
749 |
82,5% |
|
Сахарный диабет 2-го типа |
548 |
60,45% |
|
Хроническая ишемия головного мозга в анамнезе |
395 |
43,6% |
|
ОНМК в анамнезе |
159 |
17,5% |
|
Аритмия в анамнезе |
445 |
49% |
|
Инвалидность |
553 |
61% |
Табл. 5. Социальная характеристика пациентов с ИМ в группе пожилого и старческого возраста, n = 908
|
Характеристика |
Кол-во пациентов |
Процентное соотношение |
|
Пенсионер |
662 |
73% |
|
Одинокие |
381 |
42% |
|
Жители города |
758 |
83,5% |
|
Высшее образование |
630 |
69,4% |
|
Среднее образование |
167 |
18,5% |
|
Необходимость в уходе после операции |
354 |
39% |
|
Без вредных привычек |
245 |
27% |
Грицанчук А.М., Яроцкая И.А., Никушкина И.Н., и др.
ОПТИМИЗАЦИЯ ЛЕЧЕНИЯ ПАЦИЕНТОВ С ИНФАРКТОМ МИОКАРДА НА ГОСПИТАЛЬНОМ ЭТАПЕ В ФОРМАТЕ МУЛЬТИДИСЦИПЛИНАРНОЙ СЕРДЕЧНОЙ КОМАНДЫ
На основании данных, приведенных в вышеуказанных таблицах, мы сформировали медико-социальном портрет пациента с инфарктом миокарда в группе пожилого и старческого возраста (старше 60 лет). Это пациент старше 70 лет независимо от гендерной принадлежности, городской житель, пенсионер, имеющий высшее образование, курящий и злоупотребляющий алкоголем, преимущественно с наличием гипертонической болезни, имеющий группу инвалидности, не редко страдающий нарушением сердечного ритма.
Обоснование организационно-штатной структуры МСК
Табл. 7. Значимая сопутствующая неврологическая патология у пациентов с ИМ всех возрастов
|
Неврологическая патология |
2016 г. |
2017 г. |
2018 г. |
2019 г. |
|
Всего ИМ |
283 |
321 |
317 |
322 |
|
ОНМК в раннем послеоперационном периоде |
3 |
4 |
2 |
3 |
|
ХИМ |
142 |
96 |
78 |
79 |
|
ОНМК в анамнезе |
42 |
36 |
45 |
36 |
|
Гипертонический криз с неврологической симптоматикой |
0 |
39 |
51 |
28 |
|
Выявление значимого атеросклероза БЦА |
0 |
46 |
53 |
64 |
Табл. 6. Количество пациентов с ИМ всех возрастов и в группе пожилого и старческого возраста за период 2016–2019 гг.
|
Период наблюдения |
Пациенты с ИМ всех возрастов |
Пациенты с ИМ пожилого и старческого возраста |
|
2016 г. |
283 |
210 (74%) |
|
2017 г. |
321 |
233 (72,5%) |
|
2018 г. |
317 |
247 (77,9%) |
|
2019 г. |
322 |
218 (67,7%) |
|
Всего |
1243 |
908 (73%) |
Табл. 8. Осложнения ЧКВ, требующие вмешательства врача сердечнососудистого хирурга и количество пациентов, направленных на открытую операцию на сердце
|
2016 г. |
2017 г. |
2018 г. |
2019 г. |
|
|
Всего ИМ |
283 |
321 |
317 |
322 |
|
Гемотампонада |
5 |
4 |
2 |
4 |
|
АВ-соустье в месте пункции артерии |
3 |
4 |
2 |
5 |
|
Механические осложнения ИМ |
6 |
8 |
7 |
9 |
|
Рекомендовано АКШ |
18 |
23 |
17 |
21 |
Из приведенной выше таблицы, видно, что значительную долю пациентов (73%) с ИМ, проходивших стационарное обследование и лечение в больнице составляли пациенты пожилого и старческого возраста, то есть пациенты старше 60 лет.
Из данных, приведенных в таблицах 7, 8 и 9 видно, что у значительного количества пациентов имеет место сопутствующая неврологическая патология, требующая динамического наблюдения врачом-неврологом. Наличие атеросклеротического процесса в сосудах шеи у больного с ИМ, зачастую осложняющего течение самого ИМ, наличие рисков возникновения осложнений ИМ или осложнений при проведении экстренного ЧКВ — обосновывают включение в состав сердечной команды врача сердечно-сосудистого хирурга, который помогает в принятии решении о необходимости проведении экстренной или плановой открытой операции на сердце и крупных сосудах. Нередко встречаемые неотложные состояния, такие как жизнеугрожающие тахиаритмии или брадиаритмии, возникающие при ИМ или при проведении ЧКВ, требуют постоянного контроля за гемодинамическими параметрами пациента со стороны кардиореаниматолога.
Из данных в таблице 10 видно, что у пациентов с ИМ в группе пожилого и старческого возраста в отличие от группы пациентов среднего возраста, статистически достоверно чаще встречались следующие основные воз-раст-ассоциированные синдромы: синдром гипомобильности, синдром когнитивных нарушений, синдром маль-нутрици, синдром пролежней. В то же время, возрастной разницы во встречаемости обстипационного, болевого синдромов и тревожно-депрессивных расстройств нами выявлено не было, при этом следует отметить высокий
Табл. 9. Неотложные состояния, возникшие у пациентов с ИМ на госпитальном этапе лечения, потребовавшие вмешательства кардиореаниматолога
|
2016 г. |
2017 г. |
2018 г. |
2019 г. |
|
|
Всего ИМ |
283 |
321 |
317 |
322 |
|
Сердечно-легочная реанимация |
24 |
21 |
33 |
18 |
|
Жизнеугрожающие аритмии (ЖТ, ФЖ) |
32 |
42 |
31 |
26 |
|
Временная эндокардиальная стимуляция |
11 |
19 |
23 |
26 |
Табл. 10. Распространенность возраст-ассоциированной патологии у пациентов с ИМ пожилого и старческого возраста (в расчете на 100 пациентов)
|
Возраст-ассоциированные патологические состояния |
Средний возраст |
Пожилой возраст |
|
Синдром гипомобильности |
23,9±1,5 |
48,2±1,6* |
|
Синдром мальнутриции |
12,0±1,5 |
29,2±1,3* |
|
Синдром когнитивных дисфункций |
2,9±0,1 |
38,9±0,3* |
|
Синдром пролежней |
0,3±0,01 |
1,2±0,03* |
|
Обстипационный синдром |
4,9±0,2 |
5,9±0,8 |
|
Синдром нарушений мочеиспускания |
1,9±0,4 |
3,9±0,4* |
|
Синдром падений |
2,9±0,1 |
11,4±0,4* |
|
Саркопения |
0,6±0,02 |
34,7±0,5* |
|
Болевой синдром |
15,4±0,4 |
16,0±0,3 |
|
Деменция |
1,2±0,04 |
2,7±0,1* |
|
Тревожно-депрессивный синдром |
36,4±0,4 |
38,2±0,5 |
|
Синдром нарушения сна |
28,5±0,4 |
29,1±0,1* |
|
Психологические проблемы |
72,0±0,4 |
76,0±0,3 |
Примечание : * — p<0,05.
Грицанчук А.М., Яроцкая И.А., Никушкина И.Н., и др.
ОПТИМИЗАЦИЯ ЛЕЧЕНИЯ ПАЦИЕНТОВ С ИНФАРКТОМ МИОКАРДА НА ГОСПИТАЛЬНОМ ЭТАПЕ В ФОРМАТЕ МУЛЬТИДИСЦИПЛИНАРНОЙ СЕРДЕЧНОЙ КОМАНДЫ уровень встречаемости психологических проблем в обеих сравниваемых группах.
Указанный коморбидный фон в группе пациентов с ИМ пожилого и старческого возраста способствует изменению клинической картины ИМ, характеру и тяжести его осложнения и ухудшают качество жизни больного. К тому же, выявленная коморбидная патология ограничивает и затрудняет диагностику ИМ, что может увеличивать вероятность летального исхода, способствует увеличению количества койко-дней и препятствует реабилитации. Вышеизложенные факты обосновывают необходимость участия в процессе диагностики и лечения таких пациентов нескольких специалистов (кардиолог, сердечно-сосудистый хирург, кардиореаниматолог, рентгенэндоваскуляр-ный хирург, невролог, врач ультразвуковой диагностики, реабилитолог, сестренский персонал). Исходя из этих фактов, мы считаем обоснованным внедрение в процесс диагностики и лечения пациентов с ИМ МСК.
Медико-экономическая эффективность лечения пациентов с ИМ до и после внедрения МСК РСЦ
Из данных, приведенных в таблицах 11 и 12, необходимо отметить снижение летальности в двух сравниваемых группах после внедрения МСК в процесс лечения пациентов с ИМ (с 4,7% в 2016 году до 3,6% в 2019 году), отмечается статистически значимое повышение ФВ ЛЖ в обоих группах по сравнению с 2016 г., отмечается повышение количества экстренных ЧКВ (увеличение оперативной активности); статистически достоверно значимо сократилось время подачи пациента в рентгеноперационную с 52 мин. в 2016 г. до 25 мин. в 2019 г. (время «дверь-баллон»). На наш взгляд, основной показатель медицинской эффективности лечения пациентов с ИМ — это снижение летальности, которое в нашем исследовании было достигнуто в обеих сравниваемых группах именно после внедрения в процесс лечения специалистов кардиокоманды. Снижению летальности от ИМ после внедрения МСК в процесс лечения в нашем исследовании способствовало заметное увеличение частоты выполнения первичных ЧКВ, а также снижение времени от момента госпитализации в стационар до открытия инфаркт-связанной артерии (время «дверь-баллон»). Динамика снижения времени «дверь-баллон» у пациентов с ИМ в группе пожилого и старческого возраста отражена на рис. 3. Отмечено статистически достоверно значимое снижение среднего койко-дня в обеих сравниваемых группах по сравнению с 2016 г.
В дополнение к полученным результатам исследования хотим отметить, что при лечении пациентов с ИМ, начиная с 2017 г. нами активно стали использоваться современные антиагрегантные препараты (прасугрел, тикагрелол, эптифибатид), согласно общепризнанным алгоритмам применения антитромботических препаратов у пациентов, подвергающихся ЧКВ [5; 6]. К тому же, в последние три года при проведении первичных ЧКВ нами применяются исключительно стенты с лекарственным антипролиферативным покрытием нового поколения,
Табл. 11. Сравнение подгрупп пациентов с ИМ всех возрастов до (2016 г.) и после (2017, 2018, 2019 гг.) внедрения МСК
|
Признак |
2016 г. |
2017 г. |
2018 г. |
2019 г. |
|
Количество пациентов с ИМ |
283 |
321 |
317 |
322 |
|
Средний возраст, лет |
66,52 |
66,01 |
67,01 |
65,57 |
|
Мужчины, n (%) |
172 (60,8) |
201 (62,6) |
184 (58,14) |
207 (64,14) |
|
Прооперировано, n |
243 |
298 |
312 |
320 |
|
Оперативная активность (%) |
86 |
93 |
98,5 |
99,5 |
|
Время «дверь-баллон», мин. |
47 |
39 |
31 |
27 |
|
Летальность, % |
3,01 |
3,6 |
2 |
2,1 |
|
Средний койко-день |
6,58 |
4,92 |
5,11 |
5,22 |
|
ФВ ЛЖ (%) |
46,6 |
52,3 |
56,7 |
57,3 |
Табл. 12. Сравнение подгрупп пациентов с ИМ пожилого и старческого возраста до (2016 г.) и после (2017, 2018, 2019 гг.) внедрения МСК
|
Характеристика |
2016 г. |
2017 г. |
2018 г. |
2019 г. |
|
Пациенты с ИМ пожилого и старческого возраста, n |
210 |
233 |
247 |
218 |
|
Средний возраст, лет |
73,5 |
73,77 |
73,06 |
73,7 |
|
Мужчины, n (%) |
112 (53,4%) |
113 (48,5%) |
115 (46,6%) |
112 (51,4%) |
|
Прооперировано, n |
174 |
213 |
243 |
216 |
|
Оперативная активность, % |
82 |
91,4 |
98,3 |
99 |
|
Время «дверь-баллон», мин. |
52 |
45 |
37 |
25 |
|
Летальность, % |
4,7 |
3,8 |
4,0 |
3,6 |
|
Средний койко-день |
7,1 |
5,28 |
5,28 |
5,46 |
|
ФВ ЛЖ (%) |
45,7 |
51,7 |
55,5 |
56,8 |
47 мин.
Ш 39 мин.
11.....11.....1
2016 2017 2018 2019
Рис. 3. Динамика снижения среднего времени «дверь-баллон» у пациентов с ИМ в группе пожилого и старческого возраста с 2016 по 2019 гг.
что минимизирует частоту рестенозов и необходимость повторных вмешательств на целевых коронарных артериях [1; 5; 13]. Отметим, что в последние три года нами используется преимущественно лучевой доступ при проведении первичных ЧКВ у пациентов с ИМ.
В заключение отметим, что данные мировой литературы показывают, что не менее одной трети пациентов с острым ИМ умирают до поступления в стационар, а еще 40–50% умирают по прибытии [4]. Еще 5–10% пациентов умрут в течение первых 12 месяцев после ИМ [4]. Повторная госпитализация встречается примерно у 50% пациентов в течение первых 12 месяцев после первого ИМ. Общий прогноз зависит от фракции выброса желудочка, возраста пациента и наличия сопутствующих заболеваний. Пациенты, не подвергшиеся реваскуляризации миокарда будут иметь худший результат по сравнению с пациентами,
Грицанчук А.М., Яроцкая И.А., Никушкина И.Н., и др.
ОПТИМИЗАЦИЯ ЛЕЧЕНИЯ ПАЦИЕНТОВ С ИНФАРКТОМ МИОКАРДА НА ГОСПИТАЛЬНОМ ЭТАПЕ В ФОРМАТЕ МУЛЬТИДИСЦИПЛИНАРНОЙ СЕРДЕЧНОЙ КОМАНДЫ которым была выполнена реваскуляризация. Наилучший прогноз отмечается у пациентов с ранней и успешной реперфузией и сохраненной фракцией выброса левого желудочка [9; 10; 12]. На наш взгляд, комплексные усилия, оказываемые специалистами МСК, принимаемые взвешенные решения за счет обсуждения тактики одновременно несколькими специалистами — способствуют повышению эффективности лечения пациентов с острым ИМ, снижая летальность, повышая фракцию выброса ЛЖ у таких пациентов. К тому же, за счет оперативно принятых решений о необходимости ЧКВ, снижения времени маршрутизации пациента внутри стационара и максимально ранней интервенции удается снизить средний койко-день у таких пациентов, что в целом снижает денежные затраты на лечение, повышая экономическую эффективность лечения.
Выводы
-
1. Среди пациентов с ИМ проходящих обследование и лечение в сосудистом центре многопрофильного стационара значительную долю (73%) составляют пациенты пожилого и старческого возраста.
-
2. В группу пациентов высокого риска медико-социальных последствий ИМ входят пациенты пожилого и старческого возраста с преобладанием следующих гериатрических синдромов: синдром гипомобильности, синдром когнитивного дефицита, синдром мальнутриции, саркопения.
-
3. Внедрение МСК в структуру работы РСЦ многопрофильного стационара улучшает медицинскую эффективность (уменьшение летальности, увеличение оперативной активности, уменьшение времени «дверь-баллон», увеличение фракции выброса ЛЖ) лечения больных с ИМ на госпитальном этапе.
-
4. Внедрение МСК в структуру работы сосудистого центра многопрофильного стационара улучшает экономическую эффективность (снижение среднего койко-дня) лечения больных с ИМ на госпитальном этапе.
-
5. С целью улучшения медико-экономической эффективности лечения пациентов с ИМ на госпитальном этапе организационно-штатный состав МСК должен включать следующих специалистов: врач-кардиолог; врач по рентгенэндоваскулярным диагностике и лечению; врач-невролог; сердечно-сосудистый хирург; врач по ультразвуковой диагностике; реаниматолог отделения кардиореанимации; специалист в области сестринского дела.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Оптимизация лечения пациентов с инфарктом миокарда на госпитальном этапе в формате мультидисциплинарной сердечной команды
- Бабунашвили А.М., Карташов Д.С., Бабокин В.Е., Озашвили И.Г., Юдин И.Е. Эффективность применения стентов, покрытых сиролимусом, при лечении диффузных (длинных и очень длинных) атеросклеротических поражений коронарных артерий // Российский кардиологический журнал. — 2017. №8. — С.42-50. [Babunashvili AM, Kartashov DS, Babokin VE, Ozashvili IG, Judin IE. Jeffektivnost' primenenija stentov, pokrytyh siro-limusom, pri lechenii diffuznyh (dlinnyh i ochen' dlinnyh) aterosklerotiches-kih porazhenij koronarnyh arterij. Rossijskij kardiologicheskij zhurnal. 2017; (8): 42-50. (In Russ).] doi: 10.15829/1560-4071-2017-8-42-50.
- Бокерия Л.А., Гудкова Р.Г. Сердечно-сосудистая хирургия - 2015. Болезни и врожденные аномалии системы кровообращения. М.: НЦССХ им. А.Н. Бакулева РАМН, 2016. С. 5-8. [Bokerija LA., Gudkova RG. Serde-chno-sosudistaja hirurgija - 2015. Bolezni i vrozhdennye anomalii sistemy krovoobrashhenija. Moscow: NCSSH im. A.N. Bakuleva RAMN; 2016: pp. 5-8. (In Russ).]
- Ощепкова Е.В. Смертность населения от сердечно-сосудистых заболеваний в Российской Федерации в 2001-2006 гг. и пути к ее снижению // Кардиология. — 2009. — №2. — С. 63-70. [Oshhepkova EV. Smertno-st' naselenija ot serdechno-sosudistyh zabolevanij v Rossijskoj Federacii v 2001-2006 gg. i puti k ee snizheniju. Kardiologija. 2009; (2): 63-70. (In Russ).]
- Петросян К.В. Мультидисциплинарный подход в формате Heart Team — вектор оптимизации лечения пациентов с поражениями коронарного русла // Грудная и сердечно-сосудистая хирургия. — 2018. — №60 (4). С.287-293. [Petrosian KV. Multidisciplinary approach in a Heart Team concept — direct strategy in optimization of treatment for coronary lesions. Russian Journal of Thoracic and Cardiovascular Surgery. 2018; 60(4): 287-93. (In Russ).] doi: 10.24022/0236-2791-2018-60-4-287-293.
- Рекомендации ЕОК по ведению пациентов с острым инфарктом миокарда с подъемом сегмента ST 2017 // Российский кардиологический журнал. — 2018. — №5. — С.103-158. [Rekomendacii EOK po vedeniju pacientov s ostrym infarktom miokarda s pod'emom segmenta ST 2017. Rossijskij kardiologicheskij zhurnal. 2018; (5): 103-158. (In Russ).]
- Рекомендации ESC/EACTS по реваскуляризации миокарда 2018 // Российский кардиологический журнал. — 2019. — №8. — С.151-226. [2018 ESC/EACTS guidelines on myocardial revascularization. Russian Journal of Cardiology. 2019; 24(8): 151-226. (In Russ).] doi: 10.15829/ 1560-4071-2019-8-151-226.
- Рождаемость и смертность в России. Росстат, 2020. [Rozhdaemost' i smertnost' v Rossii. Rosstat; 2020. (In Russ).]
- Шпектор А.В. Острый инфаркт миокарда: современные подходы к диагностике и лечению / III Московский городской съезд анестезиологов и реаниматологов; 2018; Москва. [Shpektor AV. Ostryj infarkt miokarda: sovremennye podhody k diagnostike i lecheniju / III Moskovskij gorodskoj s'ezd anesteziologov i reanimatologov; 2018; Moscow. (In Russ).] Доступно по: https://youtu.be/tjbv_aVcqI4. Ссылка активна на 08.11.2020.
- Choi AR, Jeong MH, Hong YJ, Sohn SJ, Kook HY, Sim DS, Ahn YK, Lee KH, Cho JY, Kim YJ, Cho MC, Kim CJ, other Korea Acute Myocardial Infarction Registry Investigators. Clinical characteristics and outcomes in acute myocardial infarction patients with versus without any cardiovascular risk factors. The Korean Journal of Internal Medicine. 2019; 34(5): 1040-1049. doi: 10.3904/kjim.2018.056.
- Lopes RD, de Barros E Silva PGM, de Andrade Jesuino I, et al. Timing of Loading Dose of Atorvastatin in Patients Undergoing Percutaneous Coronary Intervention for Acute Coronary Syndromes: Insights From the SECU-RE-PCI Randomized Clinical Trial. JAMA Cardiol. 2018; 3(11): 1113-1118.
- Mechanic OJ., Grossman SA. Acute Myocardial Infarction. 2020 Aug 11. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2020 Jan. PMID: 29083808.
- Stone GW, Ellis SG, Gori T, Metzger DC, Stein B, Erickson M, Torzewski J, Williams JJr, Lawson W, Broderick TM, Kabour A, Piegari G, Cavendish J, Bertolet B, Choi JW, Marx SO, Genereux P, Kereiakes DJ. ABSORB IV Investigators. Blinded outcomes and angina assessment of coronary bioresorb-able scaffolds: 30-day and 1-year results from the ABSORB IV randomised trial. Lancet. 2018 Oct 27; 392(10157): 1530-1540. doi: 10.1016/S0140-6736(18)32283-9.
- Sabate M, Cequier A, Iniguez A, Serra A, Hernandez-Antolin R, Mainar V, Valgimigli M, Tespili M, den Heijer P, Bethencourt A, Vazquez N, Gomez-Hospital JA, Baz JA, Martin-Yuste V, van Geuns RJ, Alfonso F, Bordes P, Tebaldi M, Masotti M, Silvestro A, Backx B, Brugaletta S, van Es GA, Ser-ruys PW. Everolimus-eluting stent versus bare-metal stent in ST-segment elevation myocardial infarction (EXAMINATION): 1 year results of a randomised controlled trial. Lancet. 2012 Oct 27; 380(9852): 1482-90. doi: 10.1016/S0140-6736(12)61223-9.


