Опухолевые клетки по краю хирургического разреза после попытки радикального лечения больных местнораспространенной уротелиальной карциномой: обзор литературы и описание клинических наблюдений
Автор: Волкова М.И., Гриднева Я.В., Аль-акел И.С., Рябинин Р.И.
Журнал: Злокачественные опухоли @malignanttumors
Рубрика: Обзоры и аналитика
Статья в выпуске: 2 т.14, 2024 года.
Бесплатный доступ
Опухоль по краю разреза после радикального хирургического лечения местнораспространенного уротелиального рака (R+) выявляется примерно в 10 % препаратов и ассоциирована с повышением риска локорегионарного рецидива, метастазов и смерти. Пациенты с R+ - неоднородная группа больных, подход к лечению которых должен быть индивидуальным. Стандартного метода ведения пациентов с R+ нет, допустимые опции включают наблюдение, удаление резидуальной опухоли, послеоперационную химиотерапию (ХТ), иммунотерапию (ИТ), лучевую терапию (ЛТ) и химиолучевую терапию (ХЛТ). На выбор лечебной тактики влияют локализация и характеристики первичной опухоли, проведенная неоадъювантная химиотерапия (НХТ), до операции и ответ на неё, степень лечебного патоморфоза, наличие определяемой резидуальной опухоли, а также потенциальная переносимость немедленного послеоперационного лечения.
Уротелиальная карцинома, положительный хирургический край после хирургического лечения
Короткий адрес: https://sciup.org/140306980
IDR: 140306980 | DOI: 10.18027/2224-5057-2024-002
Positive surgical margin after attempted radical surgery in patients with locally advanced urothelial carcinoma: literature review and case reports
Positive surgical margin is observed in approximately 10 % of specimens after radical surgery for locally advanced urothelial carcinoma, and is associated with an increased risk of locoregional recurrence, metastases, and death. R+ patients are a heterogeneous group of patients requiring individual treatment approaches. There is no standard of care for R+ patients; acceptable options include observation, removal of residual tumor, postoperative chemotherapy (CT), immunotherapy (IT), radiation therapy (RT), and chemoradiotherapy (CRT). The choice of treatment plan depends on the location and characteristics of the primary tumor, use of neoadjuvant chemotherapy (NACT) before surgery and the response to it, the pathological response, the presence of detectable residual tumor, as well as the potential tolerability of immediate postoperative treatment.
Текст обзорной статьи Опухолевые клетки по краю хирургического разреза после попытки радикального лечения больных местнораспространенной уротелиальной карциномой: обзор литературы и описание клинических наблюдений
Уротелиальная карцинома (УК) — третье по частоте злокачественное новообразование мочевой и мужской половой систем, способное развиваться из уротелия любой локализации. Чаще всего уротелиальный рак поражает мочевой пузырь (85%), гораздо реже — слизистую оболочку верхних мочевыводящих путей (15%) и казуистически редко —уретру (< 1%). Принципиальным для выбора лечебной тактики является выделение немышечно-инвазивных, неметастатических мышечно-инвазивных (местнораспространенных) и распространенных (неоперабельных неметастатических и диссеминированных) форм заболевания. Стандартным подходом к лечению неметастатического мышечно-инвазивного уротелиального рака является хирургическое вмешательство с периоперационной системной терапией. При раке мочевого пузыря (РМП) предпочтительной опцией является назначение комбинированной неоадъювантной химиотерапии (НХТ), основанной на цисплатине, с последующей радикальной цистэктомией (РЦЭ). Адъювантная химиотерапия (АХТ) с включением цисплатина резервируется для пациентов, по тем или иным причинам не получавших НХТ [1,2]. Адъювантная иммунотерапия (АИТ) ниволумабом является опцией, доказавшей свою эффективность у пациентов группы высокого риска прогрессирования УК (yрT2–4 и/или yрN+ для пациентов, получивших НХТ; pT3–4 и/или pN+ после РЦЭ на первом этапе) независимо от статуса экспрессии PD-L1 в опухоли и проведения НХТ [3], однако зарегистрированной в РФ только для больных с экспрессией PD-L1 > 1% опухолевыми клетками [4]. Для пациентов с неметастатической УК верхних мочевыводящих путей (ВМП) стандартным подходом является выполнение радикальной нефруретерэктомии (РНУЭ) с последующей АХТ с включением препаратов платины или АИТ ниволумабом в случае наличия факторов риска прогрессирования (> pT2 и/или pN +). У тщательно отобранных больных уротелиальным раком ВМП с Ta– T1 low-grade или поражением нижней трети мочеточника допустимо применение органосохраняющего хирургического лечения [5]. Эффективность всех опций периопера-ционного лечения изучалась у пациентов, подвергнутых радикальному хирургическому вмешательству. Стандартная тактика ведения больных с опухолевыми клетками по краю операционного разреза (R+) не определена.
По данным мета-анализа, включившего данные 38384 пациентов из 36 клинических исследований (КИ), частота R+ в препаратах после РЦЭ составляет 11,3%. Доля микроскопически (R1) и макроскопически определяемого (R2) положительного хирургического края не анализировалась [6]. Частота R+ существенно колеблется от 0% до 25% в разных сериях наблюдений, что, вероятно, связано со значительными различиями характеристик пациентов. Факторами риска R+ в крупном одноцентро- вом ретроспективном КИ (n = 1589) являлись женский пол (p = 0,04), категория pT > Т2 (p < 0,001), сосудистая инвазия (р = 0,001), метастазы в лимфоузлах (p < 0,001) и количество метастатически пораженных лимфоузлов (р = 0,002), а также вариантная гистологическая форма УК (р = 0,001) [7]. В многоцентровом КИ YAU Urothelial Group, включившем индивидуальные данные 394 больных РМП с опухолевыми клетками по краю хирургического разреза после РЦЭ, положительный край локализовался в мягких тканях у 72 %, мочеточниках — у 18,5%, уретре — у 16,5% пациентов и был мультифокальным в 16% наблюдений [8].
Согласно результатам анализа объединенной базы данных 472 больных УК ВМП, подвергнутых РНУЭ, частота R+ составляет 9,3%. Факторами риска обнаружения опухолевых клеток по краю хирургического разреза являются высокая категория pT (p = 0,002), high-grade (p < 0,001), лимфоваскулярная инвазия (p < 0,001) и локализация опухоли (p < 0,001) [9].
Положительный хирургический край ассоциирован с ухудшением прогноза. По данным метаанализа 36 КИ, обнаружение опухолевых клеток по краю хирургического разреза является фактором, значимо снижающим безре-цидивную (БРВ) (отношение рисков (HR) 1,63; 95% доверительный интервал (CI) 1,46–1,83), специфическую (СВ) (HR 1,82; 95% CI 1,63–2,04) и общую (ОВ) (HR 1,68; 95% CI 1,58–1,80) выживаемость больных УК мочевого пузыря, подвергнутых РЦЭ [6]. В ретроспективной многоцентровой серии наблюдений за пациентами с R+ после РЦЭ (n = 394) YAU Urothelial Group не удалось выявить предикторы местного и системного прогрессирования [8]. У больных, подвергнутых НУЭ при УК ВМП (n = 472), однофакторный анализ также продемонстрировал неблагоприятное влияние положительного хирургического края на БРВ (р = 0,003), СВ (р = 0,04) и выживаемость без метастазов (ВБМ) (р < 0,001); многофакторный анализ подтвердил независимую прогностическую значимость R+ для ВБМ (HR 2,7; p = 0,001).
Единственной работой, изучавшей роль дополнительного лечения больных с положительным хирургическим краем, является ретроспективное когортное исследование медицинских данных пациентов с РМП, подвергнутых РЦЭ с R+ в 10 клинических центрах (n 394), и включившем 69 (17,5%) случаев, в которых назначалась послеоперационная химиотерапия (ХТ). Медиана наблюдения за всеми больными составила 44 месяца. Послеоперационная ХТ являлась независимым фактором благоприятного прогноза выживаемости без местного рецидива (HR 0,58; 95% CI: 0,40–0,84; р = 0,004), ВБМ (HR 0,65; 95% CI: 0,45–0,93; р = 0,02), БРВ (HR 0,59; 95% CI: 0,41–0,83; р = 0,003) и ОВ (HR 0,58; 95% CI: 0,40–0,83; р = 0,003) [8]. Эти данные созвучны результатам мета-анализа Advanced Bladder Cancer (2022), основанного на индивидуальных данных
1183 больных, вошедших в РКИ АХТ после РЦЭ у пациентов с факторами риска (pT3–4 и/или N+), и продемонстрировавшего значимое преимущество адъювантного лечения по сравнению с динамическим наблюдением в отношении ОВ (HR 0,82; 95% CI: 0,70–0,96), БРВ (HR 0,71; 95% CI: 0,60–0,83), выживаемости без локорегионарного рецидива (HR 0,68; 95% CI: 0,55–0,85) и ВБМ (HR 0,79; 95% CI: 0,65–0,95) [10].
Роль послеоперационной ИТ у оперированных больных уротелиальным раком с R+ не изучалась, однако АИТ ниволумабом после радикальной операции (R0) при УК T2–4 и/или N+ после НХТ или T3–4 и/или N+ без НХТ в РКИ III фазы CheckMate 274 достоверноувеличивала БРВ (HR 0,71; 95% СI: 0,58–0,86), ВБМ (HR 0,72; 95%CI: 0,58– 0,89) и выживаемость без рецидива за пределами мочевыводящих путей (HR 0,72; 95% CI: 0,58–0,89) [3]. Можно предположить, что на сходные результаты можно рассчитывать и при категории R+.
КИ, направленных на изучение роли ЛТ при положительном хирургическом крае у больных УК мочевого пузыря, не проводилось. Одно из трех завершенных к настоящему времени РКИ АЛТ после РЦЭ, не включавших пациентов с R+ , не выявило влияния адъювантного облучения на частоту локального контроля, ОВ и БРВ [11]. Второе РКИ (n = 236), сравнивавшее наблюдение, конвенциональную АЛТ и АЛТ в гиперфракционированном режиме с использованием традиционных методик облучения, выявило значимое преимущество АЛТ в отношении 5-летней СВ (44%, 49% и 25% соответственно) и 5-летнего локального контроля (93 %, 87 % и 50% соответственно) [12]. Третье РКИ, включившее 72 больных УК мочевого пузыря, преимущественно — плоскоклеточного строения, с ≥ 1 фактором риска (pT3–T4а или N+ или high-grade), сравнивало АХТ (гемцитабин, цисплатин (GC), 4 цикла) и адъювантную ХЛТ (1 цикл GC — ЛТ в суммарной очаговой дозе 45 Гр — 1 цикл GC). Авторами продемонстрировано значимое увеличение 2-летней выживаемости без локоре-гионарного рецидива (HR 0,08; 95% CI: 0,02–0,39; P < 0,01), но не ВБМ, БРВ и ОВ в группе ХЛТ [13]. Ряд ретроспективных КИ свидетельствует о снижении риска местного рецидива после РЦЭ у пациентов, получивших АЛТ, однако влияние облучения на выживаемость в опубликованных сериях крайне сомнительно [14–16]. Тем не менее, в ретроспективной серии наблюдений Lewis G. (2018), включившей данные из 1646 больных РМП, подвергнутых РЦЭ после НХТ и находившихся под последующим наблюдением (n = 1587) или получившихАЛТ (n = 59), послеоперационное облучение пациентов с R+ значимо увеличивало медиану ОВ с 13,1 до 20,3 месяца (p = 0,03) [17].
Эффективность послеоперационной терапии у больных раком ВМП с положительным хирургическим краем после НУЭ не изучена. Единственное РКИ, сравнивавшее АХТ, основанную на препаратах платины, и наблюдение после радикальной операции при УК почечной лоханки и мочеточника pT3–4 и/или N+ , продемонстрировало значимое увеличение 2-летней БРВ в группе активного лечения с 54% до 71 % (HR 0,49; 95% CI: 0,31–0,76;
р = 0,001) во всей популяции пациентов. В небольшой когорте больных с категорией R + (n = 31), вошедших в исследование, разница результатов в пользу АХТ не достигла статистической значимости (HR 0,56; 95% CI: 0,19–1,71; р = 0,31) [18].
РКИ, направленных на изучение роли АЛТ при раке ВМП, не проводилось. За исключением двух ретроспективных КИ [19,20], ни в одной из работ, опубликованных в доступных нам источниках, не отмечено преимуществ выживаемости у радикально оперированных пациентов, получивших АЛТ. В нескольких КИ отмечены позитивные результаты адъювантной ХЛТ после радикального лечения УК верхних мочевых путей [21,22]. Так, по данным Czito B., 5-летняя ОВ пациентов, получавших адъювантную ХЛТ, составила 67% по сравнению с 27% у больных, которым проводилась АХТ (р = 0,01) [21].
В сетевом мета-анализе адъювантная ХЛТ не продемонстрировала благоприятного влияния на прогноз радикальной оперированных больных с УК ВМП. К сожалению, субанализ данных пациентов с категорией R+ авторами не проводился [23].
В связи с отсутствием доказательной базы ни в одних рекомендациях не приведено стандартов лечения больных УК с R+ после попытки радикального хирургического лечения. Не входя в противоречие с существующими стандартами, у данной категории пациентов представляется допустимым применение нескольких тактических подходов, имеющих свои преимущества и недостатки:
-
1. Динамическое наблюдение, дающее шанс избежать перелечивания больных без опухолевых клеток в оставшихся тканях и обеспечивающее возможность проводить терапию с объективной оценкой эффекта после реализации радиологически подтвержденного прогрессирования;
-
2. Хирургическая эрадикация резидуальной опухоли;
-
3. Послеоперационная ХТ или иммунотерапия (ИТ), обеспечивающая потенциальное предотвращение диссеми-нации и увеличение интервала до реализации местного рецидива;
-
4. Послеоперационная лучевая терапия (ЛТ), теоретически способная отсрочить развитие местного рецидива;
-
5. Послеоперационная ХЛТ, потенциально направленная на снижение риска местного и системного прогрессирования УК.
Основанием для перечисленных тактических подходов являются результаты ретроспективных КИ. Категория R+ являлась критерием исключения изо всех исследований адъювантного лечения оперированных больных инвазивной УК [3,10–13]. Однако, принимая во внимание тот факт, что положительный хирургический край часто сочетается с другими общепризнанными факторами риска (T3–4 и/или N +), можно попробовать экстраполировать данные об адъювантном лечении на популяцию больных с опухолевыми клетками по краю разреза.
Пациенты с R+ — неоднородная группа больных, подход к лечению которых должен быть индивидуальным. Выбор тактики может определяться в зависимости
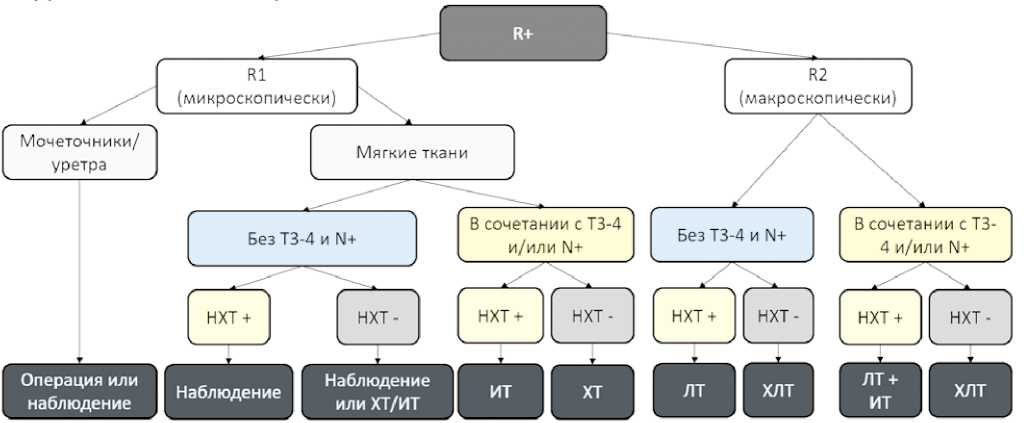
R+ — опухолевые клетки по краю хирургического разреза; R1 — микроскопически определяемые опухолевые клетки по краю хирургического разреза; R2 — макроскопически определяемая остаточная опухоль; НХТ — неоадъювантная химиотерапия; ХТ — химиотерапия; ИТ — иммунотерапия; ЛТ — лучевая терапия; ХЛТ — химиолучевая терапия
Рисунок 1. Возможный алгоритм ведения пациентов с R+ после попытки радикального хирургического лечения местнораспространенного уротелиального рака
Picture 1. A possible algorithm for the management of patients with R+ after an attempt at radical surgical treatment of locally advanced urothelial cancer от локализации и характеристик первичной опухоли, НХТ и ответа на нее, наличия определяемой резидуальной опухоли, а также потенциальной переносимости немедленного послеоперационного лечения (рис. 1). Иллюстрацией персонализированного подхода к ведению пациентов с R+ могут служить следующие клинические наблюдения.
Клинический случай 1: динамическое наблюдение при отсутствии убедительных данных о сохранении опухоли с обеих сторон от края резекции.
У пациентки Д. 78 лет с тяжелым коморбидным фоном, в котором доминировали сердечно-сосудистые и легочные заболевания, диагностирован рак нижней трети правого мочеточника, острый обструктивный пиелонефрит, карбункул правой почки, сепсис (рис. 2, А-Б). По экстренным показаниям больная подвергнута нефруретерэктомии справа с резекцией устья мочеточника, расширенной забрюшинной лимфаденэктомии. Гистологически верифицирована УК pT4N0M0 high-grade, в биоптате края резекции, проходившего по адвентиции правой общей подвздошной артерии,
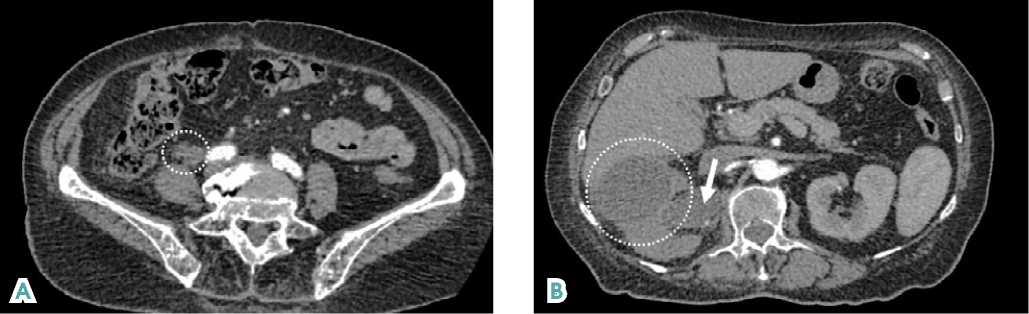
Рисунок 2. Компьютерная томография пациентки Д. 78 лет (артериальная фаза). А — опухоль нижней трети правого мочеточника, инвазирующая парауретеральную клетчатку (пунктир). В — гидронефроз справа (стрелка), карбункул правой почки (пунктир)
Figure 2. Computed tomography of patient D., 78 years old (arterial phase). A — tumor of the lower third of the right ureter, invading paraureteral tissue (dotted line). B — hydronephrosis on the right (arrow), carbuncle of the right kidney (dotted line)
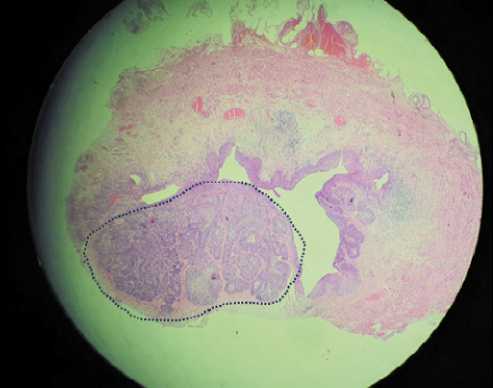
Рисунок 3. Микропрепарат края разреза левого мочеточника (окрашивание гематоксилином и эозином, увеличение 100 ×): в подслизистом слое — комплексы уротелиальной карциномы low-grade, не распространяющейся на слизистую (нет визуально определяемых характерных для рака папиллярных структур)
Figure 3. Microscopic specimen of the cut edge of the left ureter (stained with hematoxylin and eosin, magnification 100 ×): in the submucosal layer there are complexes of low-grade urothelial carcinoma that does not extend to the mucosa (there are no visually detectable papillary structures characteristic of cancer)
обнаружены отдельные опухолевые клетки (R1). В связи с отсутствием убедительных данных, свидетельствующих о сохранении УК в забрюшинном пространстве, а также сомнительной переносимостью адъювантного лечения в полном объеме пациентка оставлена под динамическим наблюдением. Через 6 месяцев после операции радиологических признаков прогрессирования не выявлено.
Клинический случай 2: положительный хирургический край при технической возможности выполнения радикальной ре-резекции мочевых путей.
Пациентке В. 61 года выполнена лапароскопическая резекция левого мочеточника с тазовой лимфодиссекцией по поводу опухоли диаметром 1 см, расположенной в его нижней трети. Гистологически верифицирована уротелиальная карцинома pT2aN0. По краю разреза левого мочеточника, в подслизистом слое выявлены комплексы УК low-grade, не распространяющейся на слизистую, без визуально определяемых папиллярных структур (категория R1) (рис. 3). В связи с высоким риском продолженного роста УК больной выполнена повторная операция — ре-резекция левого мочеточника. Гистологически элементов опухоли в иссеченном фрагменте мочеточника не выявлено. Больная находится под динамическим наблюдением в течение 12 месяцев, рецидива УК не зарегистрировано.
Клинический случай 3: послеоперационная химиотерапия при положительном хирургическом крае для предотвращения быстрой диссеминации агрессивной УК.
Пациенту Г., 67 лет, с мышечно-инвазивным раком мочевого пузыря, не имеющему клинически значимых сопутствующих заболеваний, выполнена робот-асси-стированная РЦЭ, операция Бриккера. Гистологически верифицирована УК high-grade, инфильтрирующая всю толщу стенки мочевого пузыря, паравезикальную клетчатку и основание предстательной железы (pT4a), в двух из пяти удаленных лимфоузлов выявлены метастазы (N2), в мягких тканях по краю хирургического разреза обнаружены комплексы опухолевых клеток (R1). В связи с высоким риском диссеминации опухолевого процесса больному, не имеющему противопоказаний к цисплатину, назначена послеоперационная ХТ (4 цикла GC). Пациент жив без признаков рецидива УК в течение 9 месяцев после операции.
Клинический случай 4: послеоперационная ХЛТ при макроскопически определяемой резидуальной опухоли
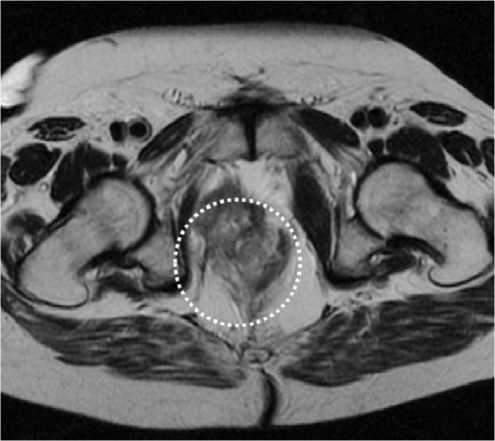
Рисунок 4. Резидуальная опухоль после цистэктомии у пациента А. (магнитно-резонансная томография).
Figure 4. Residual tumor after cystectomy in patient A. (magnetic resonance imaging)
и высоком риске диссеминации опухолевого процесса.
В связи с некупируемой гематурией, обусловленной массивной опухолью мочевого пузыря, пациенту А., 63 лет, с раком мочевого пузыря по экстренным показаниям в стационаре урологического профиля выполнена цистэктомия, операции Бриккера. Полностью удалить опухоль не удалось. Гистологически верифицирована УК pT3bN1M0R2 high-grade. При радиологическом обследовании после операции выявлена резидуальная опухоль в ложе удаленного мочевого пузыря 3 × 4 см (рис. 4), данных за диссеминацию опухолевого процесса не получена. Больному проведено 4 цикла послеоперационной ХТ в режиме GC с последующей ЛТ на область резидуального опухолевого очага с радиомодифицирующей ХТ цисплатином с частичным эффектом. Пациенту запланирована поддерживающая иммунотерапия авелумабом.
ЗАКЛЮЧЕНИЕ
Опухоль по краю разреза после радикального хирургического лечения местнораспространенного уротелиального рака выявляется в ≈ 10% препаратов и ассоциирована с повышением риска локорегионарного рецидива, метастазов и смерти. Пациенты с R+— неоднородная группа больных, подход к лечению которых должен быть инди- видуальным. Стандартного подхода к ведению пациентов с R+ нет, допустимые опции включают наблюдение, удаление резидуальной опухоли, послеоперационную ХТ, ИТ, ЛТ и ХЛТ. На выбор лечебной тактики влияют локализация и характеристики первичной опухоли, НХТ до операции и ответ на нее, наличие определяемой резидуальной опухоли, а также потенциальная переносимость немедленного послеоперационного лечения.
Список литературы Опухолевые клетки по краю хирургического разреза после попытки радикального лечения больных местнораспространенной уротелиальной карциномой: обзор литературы и описание клинических наблюдений
- Гладков О.А., Булычкин П.В., Волкова М.И. и соавт. Практические рекомендации по лекарственному лечению рака мочевого пузыря. Практические рекомендации RUSSCO, часть 1. Злокачественные опухоли 2023;13(3s2):620-639. Gladkov О. A., Bulychkin P.V., Volkova M.I. et.al. Practical recommendations for drug treatment of bladder cancer. Zlokachestvennie opuholi = Malignant Tumors 2023;13(3s2):620-639. https://doi.org/10.18027/2224-5057-2023-13-3s2-l-620-639. (In Russ.)
- Клинические рекомендации. Рак мочевого пузыря, 2023. Доступно по: https://cr.minzdrav.gov.ru/schema/ll_3 Clinical Guidelines. Bladder Cancer, 2023. Available at: https://cr.minzdrav.gov.ru/schema/ll_3. (In Russ.)
- Bajorin D.F., Witjes J.A., Gschwend J.E. et.al. Adjuvant nivolumab versus placebo in muscle-invasive urothelial carcinoma. N Engl J Med 2021;384(22):2102-2114. https://doi.org/10.1056/NEJMoa2034442.
- Листок-вкладыш — информация для пациента Опдиво, 10 мг/кг. Доступно по: https://grls.rosminzdrav.ru/ln-strImg/2023/05/16/1493561/173eab27-c014-41e6-bd7b-al65ca84aac3.pdf
- Клинические рекомендации. Уротелиальный рак верхних мочевыводящих путей, 2023. Доступно по: https:// cr.minzdrav.gov.ru/recomend/526_2 Clinical Guidelines. Urothelial cancer of the upper urinary tract, 2023. Available at: https://cr.minzdrav.gov.ru/ recomend/526_2. (In Russ.)
- Hong Xuwei, Li Tieqiu, Ling F., et al. Impact of surgical margin status on the outcome of bladder cancer treated by radical cystectomy: a meta-analysis. Oncotarget 2017;8(10):17258-17269. https://doi.org/10.18632/oncotarget.12907
- Dotan Z.A., Kavanagh K., Yossepowitch O., et al. Positive surgical margins in soft tissue following radical cystectomy for bladder cancer and cancer specific survival. J Urol 2007;178(6):2308-12. https://doi.Org/10.1016/j.juro.2007.08.023
- Marcq G., Afferi L., Neuzillet Y., et al. Oncological outcomes for patients harboring positive surgical margins following radical cystectomy for muscle-invasive bladder cancer: A retrospective multicentric study on behalf of the yau urothelial group. Cancers (Basel) 2022;14(23):5740. https://doi.org/10.3390/cancersl4235740
- Colin P., Ouzzane A., Yates D.R., et al. Influence of positive surgical margin status after radical nephroureterectomy on upper urinary tract urothelial carcinoma survival. Ann Surg Oncol 2012;19(ll):3613-3620. https://doi.org/10.1245/ sl0434-012-2453-9
- Advanced Bladder Cancer (ABC) Meta-analysis Collaborators Group. Adjuvant chemotherapy for muscle-invasive Bladder Cancer: A systematic review and meta-analysis of individual participant data from randomised controlled trials. Eur Urol 2022;81(1):50-61. https://doi.Org/10.1016/j.eururo.2021.09.028
- El-Monim H.A., El-Baradie M.M., Younis A., Ragab Y, Labib A, El-Attar I. A prospective randomized trial for postoperative vs. preoperative adjuvant radiotherapy for muscle-invasive bladder cancer. Urol Oncol 2013;31(3):359-65. https://doi.Org/10.1016/j.urolonc.2011.01.008
- Zaghloul M.S., Awwad H.K., Akoush H.H. et.al. Postoperative radiotherapy of carcinoma in bilharzial bladder: improved disease free survival through improving local control. Int J Radiat Oncol Biol Phys 1992;23(3):511-7. https:// doi.org/10.1016/0360-3016(92)90005-3
- Zaghloul M.S., Christodouleas J.P., Smith A., et al. Adjuvant sandwich chemotherapy plus radiotherapy vs adjuvant chemotherapy alone for locally advanced bladder cancer after radical cystectomy: a randomized phase 2 trial. JAMA Surg 2018;153(l):el74591. https://doi.org/10.1001/jamasurg.2017.4591
- Shariat S.F., Karakiewicz P.I., Palapattu G.S., et al. Outcomes of radical cystectomy for transitional cell carcinoma of the bladder: a contemporary series from the Bladder Cancer Research Consortium. J Urol 2006;176(6 pt l):2414-22. https://doi.Org/10.1016/j.juro.2006.08.004
- Zaghloul M.S., El Baradie M., Nouh, et al. Prognostic index for primary adenocarcinoma of the urinary bladder. Gulf J Oncol 2007;(2):47-54
- Raheem A. MA., Hameed D. A, ElGanainy E. O, et al. Can Bcl-XL expression predict the radio sensitivity of Bilharzial related squamous bladder carcinoma? A prospective comparative study. BMC Cancer 2011;11:16. https://doi. org/10.1186/1471-2407-11-16
- Lewis G.D., Haque W., Verma V., et al. The role of adjuvant radiation therapy in locally advanced bladder cancer. Bladder Cancer 2018;4(2):205-213. https://doi.org/10.3233/BLC-180163
- Birtle A., Johnson M., Chester J., et al. Adjuvant chemotherapy in upper tract urothelial carcinoma (the POUT trial): a phase 3, open-label, randomized controlled trial. Lancet 2020;395(10232):1268-1277. https://doi.org/10.1016/S0140-6736(20)30415-3
- Chen B., Zeng Z.-C., Wang G.-M., et al. Radiotherapy may improve overall survival of patients with T3/T4 transitional cell carcinoma of the renal pelvis or ureter and delay bladder tumour relapse. BMC Cancer 2011;11:297. https://doi. org/10.1186/1471-2407-11-297
- Jwa E., Kim Y.S., Ahn H., et al. Adjuvant radiotherapy for stage III/IV urothelial carcinoma of the upper tract. Anticancer Res 2014;34(l):333-8. PMID: 24403484
- Czito B., Zietman A., Kaufman D. et.al. Adjuvant radiotherapy with and without concurrent chemotherapy forlo-cally advanced transitional cell carcinoma of the renal pelvis andureter. J Urol 2004;172(4 Pt l):1271-5. https://doi. org/10.1097/01.ju.0000137910.38441.8a
- Vassilakopoulou M., Rouge T.D., Colin P., et al. Outcomes after adjuvant chemotherapy in the treatment of high-risk urothelial carcinoma of the upper urinary tract (UUT-UC): results from a large multicenter collaborative study. Cancer 20U;117(24):5500-8. https://doi.org/10.1002/cncr.26172
- Yang X., Li P., Deng X., et al. Perioperative treatments for resected upper tract urothelial carcinoma: a network me-ta-analysis. Oncotarget 2017;8(2):3568-3580. https://doi.org/10.18632/oncotarget.12239.


