Опыт хирургического лечения больных с острым деструктивным панкреатитом
Автор: Сыдыгалиев К.С., Иманов Б.М., Сыргаев Д.Т., Акназаров К.К., Жалгасбаев Ж.Г., Осмоналиев К.Р., Акназаров C.Б.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 11 т.10, 2024 года.
Бесплатный доступ
Острый панкреатит возникает в результате аутолиза тканей поджелудочной железы липолитическими и активированными протеолитическими ферментами, проявляющиеся широким спектром изменений от отека до очагового и обширного некроза и занимает третье место в структуре острой хирургической патологии брюшной полости. Деструктивные формы встречаются в 30-60% наблюдений, а летальность колеблется 30-85%. Частота гнойных осложнений достигает 21%. В статье изложена внедренная в Национальном хирургическом центре методика оперативного лечения больных с острым деструктивным панкреатитом.
Панкреатит, панкреонекроз, оментобурсостомия
Короткий адрес: https://sciup.org/14131423
IDR: 14131423 | УДК: 616.37-089.86 | DOI: 10.33619/2414-2948/108/25
Experience of surgical treatment of patients with acute necrotizing pancreatitis
Acute pancreatitis occurs as a result of autolysis of pancreatic tissue by lipolytic and activated proteolytic enzymes, which leads to a wide range of changes from edema to focal and extensive necrosis and ranks third in the development of the surgical structure of the abdominal cavity. Destructive forms occur in 30-60% of cases, and mortality fluctuates between 30-85%. The frequency of purulent results reaches 21%. The article presents a technique for the surgical treatment of patients with acute necrotizing pancreatitis.
Текст научной статьи Опыт хирургического лечения больных с острым деструктивным панкреатитом
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616.37-089.86
Поджелудочная железа по отношению к брюшине располагается ретроперитонеально и воспалительный процесс распространяется в забрюшинную клетчатку в виде флегмоны параколичекой клетчатки и забрюшинного пространства [1, 2].
Воспалительный выпот скапливается в сальниковой сумке и только при выходе через Винслово отверстие попадает в брюшную полость и начинается картина панкреатогенного перитонита. Алкоголь и ЖКБ составляют 80% причин развития острого панкреатита. У больных ЖКБ временные затруднения оттока желчи приводит к повышению давления и рефлексы её в панкреатический проток. Употребление алкоголя вызывается затруднение оттока экзокринного секрета поджелудочной железы и повышение давления в мелких протоках [4-6].
Цель: улучшить результаты хирургического лечения острого деструктивного панкреатита с применением пакреатооменто-бурсостомии, деперинтонизации поджелудочной железы и локальной гипотермии при отсутствии эффекта от консервативной терапии.
Материалы и методы исследования
В отделение хирургии желчных путей и поджелудочной железы Национального хирургического центра за 2021-2023 гг. госпитализированы 1012 больных с диагнозом острый панкреатит. Из них прооперировано 95 больных, что составляет 9,4% от общего числа.
Таблица
КОЛИЧЕСТВО ГОСПИТАЛИЗИРОВАННЫХ БОЛЬНЫХ
С ДИАГНОЗОМ ОСТРЫЙ ПАНКРЕАТИТ ЗА ПЕРИОД 2021-2023 гг.
|
Год |
Всего |
Деструктивные формы |
Прооперированы |
|
2021 |
104 |
23 |
12 |
|
2022 |
458 |
53 |
44 |
|
2023 |
450 |
44 |
39 |
Описываются различные подходы тактико-технических решений при деструктивных формах острого панкреатита: активный метод, выжидательная тактика, операция в холодном периоде с формированием абсцесса сальниковой сумки [1, 3, 7].
Учитывая вышеизложенные методы тактико-технических решений, наша клиника проводит лечение по определённым показаниям в индивидуальным порядке.
Возраст больных составил от 20 до 60 лет, что является трудоспособным возрастом. При поступлении больных с острым деструктивным панкреатитом, лечение начинается с комплекса консервативных мероприятий для купирования воспалительного процесса в поджелудочной железе, выведение больного из состояния панкреатогенного шока и коррекцию сердечно-сосудистой, дыхательной и печёночно-почечной недостаточности. Проводилась консервативная терапия: голод, холод в эпигастральную область, спазмолитики, гемосорбция, антиферментная и антибактериальная терапия.
При неэффективности консервативной терапии, а так же у больных с развитием осложнений в виде флегмоны забрюшинного пространства, что составило 95 (9,4%) больных, проведено экстренное хирургическое вмешательство по предложенной методике.
В исследованиях при хирургических вмешательствах обнаружено у 60 больных (41,6%) геморрагический некроз, у 20 (33,3%) жировой некроз, у 10 (16,6%) смешанный некроз и у 5 (8,3%) гнойный панкреонекроз. У этих больных консервативной терапией не удалось остановить патологический процесс, и картина острого перитонита продолжалась.
Еще с 1999 г. в Национальном хирургическом центре МЗ КР разработаны: способ лечения острого деструктивного панкреатита, рационализаторские предложения:
-
1) А. С. 97.0110. 1 KG МПК 6 А 61. В. 17/50 способ дренирования ложа поджелудочной железы
-
2) Рационализаторское предложение. Удостоверение # 642 27.06.94. Бриз КГМИ. Способ лечения остро деструктивного панкреатита
-
3) Рационализаторское предложение: удостоверение # 643 выдан Бриз КГМИ 27.06.94. Способ проведения локальной гипотермии
Цель операции заключается в наложении открытой панкреато-оментобурсостомии, произведения деперитонизации поджелудочной железы, локальная гипотермия и создать хороший отток некротических тканей поджелудочной железы и контроль послеоперационных осложнений (кровотечение, панкреатический свищ, толсто-кишечный свищ селезеночного отдела толстый кишки)
Детализация технического решения заключается в следующем: лапаротомия, вскрытие сальниковой сумки, продольное рассечение париетальной брюшины над поджелудочной железой с деперитонизацией последней. При обширном некрозе поджелудочной железы не создает особых трудностей и метод дигитоклазии. Париетальная деперитонизация необходима для скорейшего отторжения некротических тканей в после операционном периоде.
Выбор хирургической техники для некрсеквестрэктомии и последующего послеоперационного ведения зависит от индивидуального опыта и местной практики[8].
Описание способа . Технические аспекты оперативного вмешательства заключаются в следующем: деперитонизации ПЖ; мобилизации тела и хвоста ПЖ из забрюшиного пространства и последующее дренирование ретропанкреатической забрюшиной клетчатки широкой резиновой полоской и микроирригаторами по разроботанной методике (Рисунок 1); мобилизации 12-перстной кишки по Кохеру с последующим дренированием забрюшиного пространства позади головки ПЖ; наружного дренирование желчных путей; тотальной пролангированной нейровегатативной забрюшинной блокады; катетеризации пупочной вены и внутрипортольное ведение антибиотиков и поляризующей смеси; автономного ирригаторно-полосочного дренирования брюшной полости и дренирование сальниковой сумки; формирование широкой оментобурсостомы (Рисунок 2, 3); проведение в послеоперационном периоде регулярных секвестректомий и санаций сальниковой сумки через оментобурсостому до полного ее закрытия.
Больных с геморрагической и смешанной формой панкреонекроза с целью локализации процесса на задней поверхности железы и парапанкреатической клетчатки производится мобилизация поджелудочной железы из заброшюнного пространства, так как у этой категории больных поражается задняя поверхность поджелудочной железы не покрытой брюшиной с применением способа дренирования ложа поджелудочной железы. После мобилизации тела и хвоста поджелудочной железы из забрюшинного пространства в отличие от методики В. А. Козлова когда железа окутывается большим сальником, ретропанкреатическое пространство дренировать резиновой полоской, которая убирается в послеоперационном периоде через отверстие оментобурсостомы.
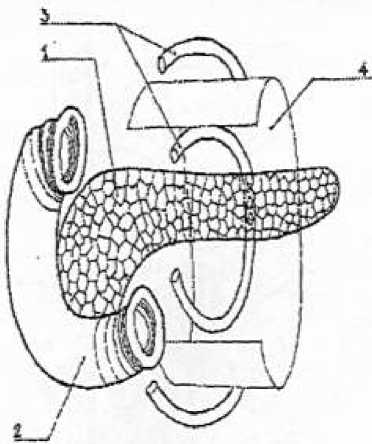
Рисунок 1. Схема дренирования ретропанкреатической клетчатки
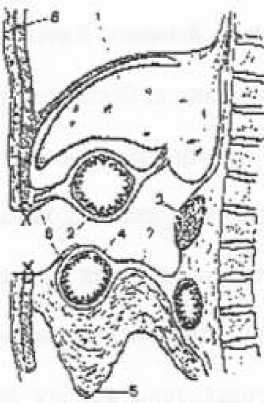
Рисунок 2. Формирование оментобурсостомы
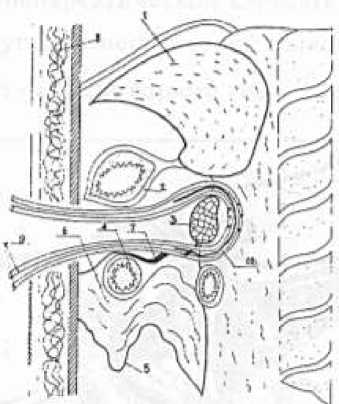
Рисунок 3. Схема открытого дренирования сальниковой сумки и ретропанкреатической клетчатки
При поражении головки поджелудочной железы производится мобилизация двенадцатиперстной кишки по Кохеру для последующего дренирования резиновой полоской этой зоны парапанкреатической клетчатки. Заключительным этапом оперативного вмешательства является формирование оментобурсостомы путём подшивания к париетальной брюшине и апоневрозу. верхней трети лапаротомной раны краев рассеченного участка желудочно-ободочной связки. Следующим этапом является локальная гипотермия поджелудочной железы.
В клинике разработан способ локальной гипотермии поджелудочной железы через герметичную резиновую емкость, расположенную в полость сальниковой сумке (на сквозном микроирригаторе, концы которого выведены наружу) (удост. на рацпредложение выданное Бриз КГМА # 643 от 27.06.13:14 94г.). В послеоперационном периоде 2-4 дня осуществлена локальная гипотермия поджелудочной железы. Это производилось путём заполнения ёмкости в сальниковой сумке охлаждённым 0,9% раствором натрия хлорида периодически 3-4 раза в сутки на 2-4 часа. Основное преимущество данного способа состоит в том, что при этом достигается локальное охлаждение поджелудочной железы без выраженной общей гипотермии.
Больным произведено лапаротомия, вскрытие сальниковой сумки, деперитонизация поджелудочной железы, дренирование ретропанкреатической части, ревизия параколической области забрюшинной клетчатки, дренирование брюшной полости, локальная гипотермия. После проведенного оперативного лечения у некоторых больных встречались стандартные осложнения такие как: нагноение раны, панкреатический свищ, свищ толстого кишечника, аррозивное кровотечение. Осложнения были устранены активным уходом, активным местным лечением и общей консервативной терапией. Сравнительные данные нашего центра по статистике за последние 5 лет, летальность на этой методике снизилась от 50% до 28%, по сравнению с традиционным методом лечения.
Выводы:
Тактико-техническое решение деструктивной формы острого панкреатита при неэффективности от консервативной терапии требует экстренное хирургическое вмешательство.
Метод наложения открытого панкреатооментобурсостомии, деперитонизация поджелудочной железы, локальная гипотермия создает хороший отток некротической ткани поджелудочной железы является методом выбора при лечении деструктивной формы остро деструктивного панкреонекроза.
Список литературы Опыт хирургического лечения больных с острым деструктивным панкреатитом
- Багненко С. Ф., Благовестнов Д. А., Гальперин Э. И., Дюжева Т. Г., Дибиров М. Д., Прудков М. И., Филимонов М. И., Чжао А. В. Острый панкреатит (протоколы, диагностика и лечение). М., 2014.
- Бухвалов А. Г. и др. Эффективность этапных чресканальных видеоассистированных бурсооментоскопий и ретроперитонеоскопий в сочетании с ультразвуковой кавитацией в лечении небилиарного инфицированного панкреонекроза // Человек. Спорт. Медицина. 2015. Т. 15. №1. С. 43-51.
- PA B. Acute Pancreatitis Classification Working Group. Classification of acute pancreatitis-2012: revision of the Atlanta classification and definitions by international consensus // Gut. 2013. V. 62. P. 102-111.
- Мамакеев М. М. Проблемы неотложной хирургии. Бишкек, 1994. 32 с.
- Филин В. И., Костюченко А. А. Неотложная панкреотология. СПб., 1994. 416 с.
- Сопуев. А. А. Оценка эффективности дренирующих сорбентов и биологически активных композиций на основе в комплексном лечении гнойных ран: Дис… канд. мед. наук. М., 201 с.
- Witkiewicz W., Lobos B., Bluj M., Szewczak M., Drak A., Fichtel J.Pancreatic abscess as a complication of acute pancreatitis // Polski tygodnik lekarski (Warsaw, Poland: 1960). 1987. V. 42. №7. P. 189-191.
- Гагушин В. А. Резекция поджелудочной железы при панкреонекрозе // Хирургия. Журнал им. Н.И. Пирогова. 1990. Т. 66. №8. С. 126-128.


