Опыт хирургического лечения расслаивающей аневризмы 1 типа по де бейки
Автор: Кранин Д.Л., Федоров А.Ю., Назаров Дмитрий Александрович, Крашонкин А.А., Виноградов Д.В., Герез В.С.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 1 т.6, 2011 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140187892
IDR: 140187892 | УДК: 616.13-007.64-089
Experience of surgical treatment of dissecting aneurysms of type 1 by de bakey
Текст краткого сообщения Опыт хирургического лечения расслаивающей аневризмы 1 типа по де бейки
УДК: 616.13-007.64-089
EXPERIENCE OF SURGICAL TREATMENT OF DISSECTING ANEURYSMS OF TYPE 1 BY DE BAKEY
Расслаивающая аневризма аорты, несмотря на достижения современной медицины, остается заболеванием с очень плохим прогнозом. По статистике, более 70% больных с расслаивающей аневризмой погибают на догоспитальном этапе, еще 10% – в первые часы пребывания в стационаре, и лишь 20% успевают получить хирургическое лечение, результаты которого также не всегда можно признать успешными. Этиология причин расслоения аорты разнообразна, но основными факторами, способствующими дегенерации медии, являются артериальная гипертензия и возраст. Так, артериальная гипертензия выявляется у 84% больных с расслаивающей аневризмой аорты, а пик частоты расслоений приходится на 6–7 десятилетие жизни. При этом мужчины страдают от заболевания в 3 раза чаще женщин.
Согласно классификации расслаивающих аневризмы аорты по де Бейки, выделяют 3 типа расслоения: I тип – расслоение начинается от корня аорты и распространяется за пределы восходящей аорты, II тип – расслоение ограничено восходящей аортой, III тип – расслоение начинается дистальнее отхождения левой подключичной артерии. Единственным методом лечения расслаивающей аневризмы I типа является хирургический. Без проведения оперативного вмеша- тельства, которое всегда выполняется по жизненным показаниям, госпитальная летальность превышает 90%. При этом, операционная летальность в специализированных центрах с большим опытом подобных операций составляет около 20%, в других лечебных учреждениях, в том числе и сердечно-сосудистого профиля, зачастую превышает 50%.
Пациент. К, 41 года, поступил в приемное отделение ГВКГ им Н.Н. Бурденко 7 октября 2009 года в 11.30 с жалобами на онемение левой нижней конечности, частые позывы к дефекации, многократный жидкий стул. Из анамнеза известно, что ухудшение общего состояния наступило 28 сентября 2009 года, когда после сдачи нормативов по физической подготовке впервые отметил появления чувства «кола» за грудиной, боль продолжалась около 12 часов и купировалась самостоятельно. В вечерние часы 4 октября во время ходьбы появилась давящая боль за грудиной, иррадиирущая в поясничный отдел позвоночника и сопровождающаяся онемением и похолоданием левой нижней конечности. С указанными жалобами госпитализирован в ГКБ г. Кирова, установлен предварительный диагноз острая люмбалгия. В ходе обследования выполнено ЭхоКГ, выявлены признаки
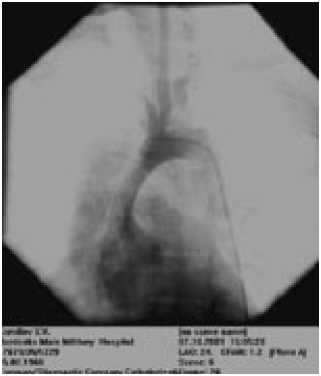
Рис. 1. По задне-правой поверхности аорты визуализируется линейная структура , распространяющаяся до брахиоцефального ствола и дистальнее по дуге аорты в нисходящую грудную аорту, по передней поверхности брюшной аорты и до левой подвздошной артерии расслаивающей аневризмы восходящего отдела аорты с распространением на дугу, грудной и брюшной отделы аорты, левую подвздошную артерию. Для дальнейшего лечения переведен в ГВКГ им Н.Н. Бурденко. В госпитале в течение 4-х часов выполнен комплекс лабораторных и инструментальных исследований, наибольший интерес из которых представляют вентрикулоартография, ЭхоКГ и УЗДГ.
По данным вентрикулоартографии – корень аорты резко расширен до 5 см, аортальная регургитация 3 степени, на задне-боковой поверхности аорты определяется затек контрастного вещества в ложный канал, распространяющийся до брахиоцефального ствола и далее на нисходящую аорту, по передней поверхности грудной аорты до левой подвздошной артерии. Обе коронарные артерии, брахиоцефальный ствол, левые сонная и подключичные артерии, чревный ствол, левая почечная артерия и верхняя брызжеечная артерия кровоснабжаются из истинного канала. Истинный канал на уровне верхней трети брюшной аорты компрометирован ложным, тонкий, оканчивается правой почечной артерией. Левая подвздошная артерия не контрастируется.
По данным ЭхоКГ – выраженная дилатация корня аорты на уровне синусов Вальсальвы до 5 см. В просвете восходящего отдела аорты на расстоянии 4–5 мм от некоронарной створки – отслоенная интима с несколькими участками фенестрации по ходу аорты. Аортальная регургитация 3 степени.
С помощью УЗДГ удалось окончательно установить распространенность расслоения. Согласно протоколу исследования – ультразвуковая картина расслоения брюшного отдела аорты с распространением на устье чревного ствола, верхней брызжеечной артерии, почечных артерий и на левую общую подвздошную артерию.
В биохимических анализах крови отмечались признаки выраженного цитолитического синдрома, нарастающей почечной недостаточности: АСТ – 750 Ед/л, АЛТ – 980 Ед/л, КФК – 10110 Ед/л, тропонин Т – 0,13 нг/мл, креатинин – 250 мкмоль/л.
Через 4,5 часа после поступления больной осмотрен консилиумом ведущих специалистов ГВКГ, определены

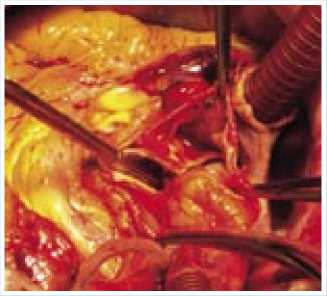
Рис. 2. После вскрытия аорты на ее передней стенке обнаружен линейный разрыв интимы до 3 см с расслоением стенки аорты до фиброзного кольца аортального клапана и выше уровня наложения аортального зажима. Замыкательная функция аортального клапана резко нарушена
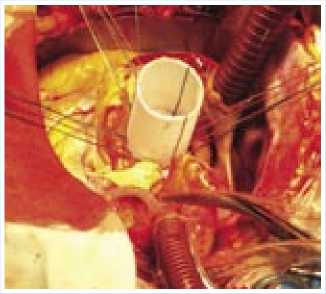
Рис. 3. Створки аортального клапана иссечены, расширенная часть аорты резецирована. В аортальную позицию отдельными П-образными швами на тефлоновых прокладках имплантирован клапан-содержащий протез шириной 28 мм, длиной 40 мм
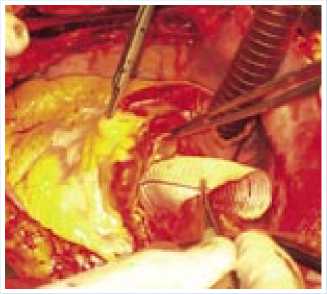
Рис. 4. Устья правой и левой коронарных артерий реимплантированы в аортальный кондуит
жизненные показания к хирургическому лечению – протезированию восходящей аорты клапансодержащим кондуитом с реимплантацией коронарных артерий (операция Бентала де Боно).
После вскрытия аорты на ее передней стенке обнаружен линейный разрыв интимы до 3 см с расслоением стенки аорты до фиброзного кольца аортального клапана и выше уровня наложения аортального зажима. Замыкательная функция аортального клапана резко нарушена.
Створки аортального клапана иссечены, расширенная часть аорты резецирована. В аортальную позицию отдельными П-образными швами на тефлоновых прокладках имплантирован клапансодержащий протез шириной 28 мм, длиной 40 мм. Устья правой и левой коронарных артерий реимплантированы в аортальный кондуит.
Ранний послеоперационный период осложнился развитием острой дыхательной и острой почечной недостаточности, разрешающегося цитолитического синдрома, на фоне лечения состояние больного стабилизировалось, на 7 сутки после операции переведен из реанимационного в коечное отделение, на 22 сутки после операции переведен на реабилитационное лечение в санаторий кардиологической специализации.
На 15 сутки после операции больному выполнена мультиспиральная компьютерная томография с контрастным усилением и трехмерной реконструкцией. По данным исследования определяется отслоение интимы аорты в вос-
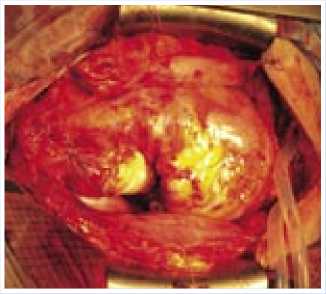
Рис. 5. Окончательный вид протезированного участка аорты ходящем отделе аорты на удалении 53 мм от аортального протеза (уровень бифуркации трахеи), и далее в зоне ее дуги на всем протяжении грудного и брюшного отделов с распространением на левую общую подвздошную артерию. По данным контрольного УЗДГ на уровне брюшной аорты определяется тромбированный ложный просвет аорты.
Таким образом, несмотря на сохранение ложного просвета в нисходящей аорте, с помощью своевременно проведенного хирургического лечения удалось резецировать зону разрыва интимы – основной участок патологического кровоснабжения ложного просвета аорты, предотвратить дальнейшее расслоение и вероятный разрыв аорты, скорректировать остро развившуюся недостаточность аортального клапана, сопровождающуюся абсолютно неблагоприятным прогнозом.
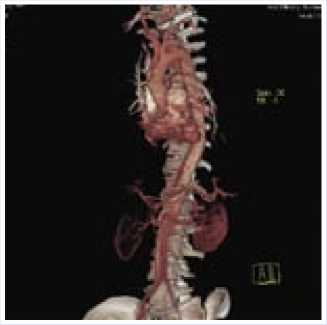
Рис. 6. По данным мультисприальной компьютерной томографии определяется протез восходящей части аорты, отслоение интимы аорты в восходящем отделе аорты на удалении 53 мм от аортального протеза (уровень бифуркации трахеи), и далее в зоне ее дуги на всем протяжении грудного и брюшного отделов с распространением на левую подвздошную артерию
Через год после операции пациент ведет обычную жизнь, после увольнения из армии социально адаптирован, на декабрь 2010 года запланировано контрольное обследование пациента в ГВКГ им. Н.Н. Бурденко.
Назыров Дмитрий Александрович
ГВКГ им. Н.Н. Бурденко