Опыт оказания медицинской помощи при отказе от курения больным заболеваниями органов дыхания
Автор: Титова О.Н., Суховская О.А., Козырев А.Г., Куликов В.Д., Колпинская Н.Д., Смирнова мА.
Журнал: Академический журнал Западной Сибири @ajws
Рубрика: Терапия
Статья в выпуске: 3 (58) т.11, 2015 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140221633
IDR: 140221633
Текст статьи Опыт оказания медицинской помощи при отказе от курения больным заболеваниями органов дыхания
Распространённость табакокурения (ТК) в Российской Федерации в настоящее время является одной из самых высоких в мире. В соответ-ствиt с данными опроса, проведенного Министерством здравоохранения РФ в 2009 году, наши соотечественники курили в 39,1 % случаев (43,9 миллиона человек), в т.ч. мужчины – в 60,2 % случаев, женщины – в 21,7 % [1].
Курение – ведущий фактор риска развития бронхолегочных заболеваний, в частности, хронической обструктивной болезни легких (ХОБЛ), число курящих при которой составляет до 90% [2]. Дебют бронхиальной астмы у курящих во взрослом возрасте происходит раньше, при этом у них хуже функциональные показатели бронхиальной проходимости [3]. Кроме того, как было показано ранее [2], многие длительно курящие люди, считавшие себя практически здоровыми, при скрининговом обследовании имели симптомы респираторных заболеваний (кашель, отхождение мокроты на протяжении нескольких лет, сниженные показатели функции внешнего дыхания).
Большинство курящих людей хотели бы отказаться от курения. Согласно опросу взрослого населения о потреблении табака (GATS, 2009) в Российской Федерации более 60% постоянных курильщиков хотели бы бросить курить [1]. Но многим курящим людям не удается эффективно (на срок от 6 месяцев и более) отказаться от своей вредной привычки, поскольку пристрастие к ТК обусловлено наличием в составе табачного дыма психоактивного вещества – никотина, обладающего способностью формировать стойкую зависимость. Ведущим механизмом формирования табачной зависимости является взаимодействие с ацетилхолиновыми рецепторами в подкорковой мезолимбической системе мозга, что приводит к увеличению выброса катехоламинов, вазопрессина, норадреналина, гамма - аминомас-ляной кислоты, бета-эндорфина и выделению дофамина.
Самостоятельно отказаться от табакокурения способно лишь незначительное число курильщиков – от 1 до 7% [4]. Групповые поведенческие методики (беседы, обучающие тренинги) увеличивают число успешно отказавшихся от курения более, чем в 2 раза [5]. Наиболее эффективным способом отказаться от табакокурения является сочетание двух методов – поведенческой терапии и медикаментозного лечения [6].
Цель исследования: анализ эффективности лечения табачной зависимости у больных заболеваниями органов дыхания при сочетании с групповыми занятиями по отказу от курения.
Материалы и методы.
В исследование были включены 173 пациента (103 мужчин и 70 женщин в возрасте от 37 до 64 лет), обратившихся за помощью в отказе от курения. Среди тех, кому оказывалась помощь, были больные, находившиеся на стационарном лечении (на этапе стабильного состояния), амбулаторные больные, направленные участковыми терапевтами из поликлиник Санкт-Петербурга или специалистами «горячей линии» по оказанию помощи в отказе от табакокурения (Всероссийская линия 8 800 200 0 200). До участия в исследовании у каждого пациента было получено информированное согласие.
Все пациенты посещали информационное групповое занятие продолжительностью 50 - 60 минут. Лечение НЗ (при наличии показаний к фармакотерапии НЗ и отсутствии противопоказаний) было проведено 75 пациентам (варениклином). Лечение проводилось по общепринятой 12недельной схеме, рекомендованной производителем. Из исследования исключались пациенты, прекратившие медикаментозное лечение из-за развития побочных эффектов (5 человек), нарушавшие схемы лечения, отказавшиеся от дальнейшего участия, а также пациенты с алкогольной, наркотической зависимостями, психическими заболеваниями или расстройствами.
Результаты оценивались после курса лечения (через 12 недель) и контролировались измерением концентрации монооксида углерода в выдыхаемом воздухе с помощью газоанализатора угарного газа MicroCO.
Исследование включало определение степени никотиновой зависимости (НЗ) при помощи теста Фагерстрома, мотивации к курению (МК) по анкете Хорна, позволяющей определить ведущие факторы курения (НН – курение как поддержка при нервном напряжении; ПЗ – курение как психологическая зависимость; РЭ – расслабляющий эффект курения; МС – желание манипулировать сигаретой; СЭ – стимулирующий эффект курения; ПР – курильщик расценивает курение как
Мотивация к курению у обследованных пациентов
Таблица 1
|
Обследованные пациенты |
Шкала анкеты Хорна |
|||||
|
НН баллы |
ПЗ баллы |
РЭ баллы |
МС баллы |
СЭ баллы |
ПР баллы |
|
|
Вся группа |
11,5±0,2 |
8,7±0,2 |
8,8±0,3 |
6,3±0,2 |
6,7±0,3 |
6,7±0,2 |
|
Мужчины |
11,0±0,4* |
8,7±0,3 |
8,8±0,3 |
6,1±0,3 |
7,0±0,3 |
7,0±0,3 |
|
Женщины |
12,8±0,4* |
9,1±0,3 |
8,9±0,4 |
6,6±0,4 |
6,4±0,4 |
6,4±0,3 |
Примечание: * – р<0,05 различия достоверны между группами мужчин и женщин
привычку); мотивации к отказу от курения (МОК). Статистическую обработку полученных данных проводили общепринятыми методами с использованием программы STATISTICA 6,0.
Результаты и обсуждение.
Анализ статуса курения показал, что возраст начала курения у обследованных лиц составил 18,5±0,5 лет, в т.ч. 17,5±0,3 лет у мужчин и 19,8±0,7 лет у женщин (p<0,05), при этом была выявлена корреляционная связь между возрастом начала курения и возрастом пациентов (r = 0,26), что обусловлено общим снижение возраста начала курения в последние десятилетия.
Пациенты выкуривали в течение дня 21±1 сигарету, в т.ч. мужчины по 22±1 сигареты, женщины – 19±1. Средняя длительность курения достигала 28,8±1,1 лет во всей группе; у мужчин она была значительно больше, чем у женщин: 31,9±1,5 лет и 24,9±1,5 лет, соответственно (p<0,001).
Степень НЗ составила во всей группе 5,5±0,2 баллов и была сопоставимой у мужчин и женщин: 5,6±0,2 и 5,4±0,2 баллов, соответственно.
В таблице 1 представлены данные по МК у обследованных пациентов. В соответствии с результатами заполнения анкеты Хорна преобладающим фактором курения была поддержка при нервном напряжении, при этом женщины чаще отмечали необходимость закуривания при волнениях и стрессе.
МОК у обследованных лиц составила 6,6±0,1 баллов, т.е. была высокой как у мужчин, так и женщин: 6,5±0,1 и 6,6±0,1 баллов, соответственно.
У пациентов диагностировались следующие заболевания органов дыхания: хроническая обструктивная болезнь лёгких (27%), бронхиальная астма (28%), бронхит хронический неуточненный (45%).
Всем пациентам, имеющим среднюю и высокую степени никотиновой зависимости (160 человек), был назначено лечение НЗ варениклином, однако по различным причинам (экономическим, нежеланием использовать медикаментозную терапию) лечение НЗ получили 75 пациентов
(ПТ+В). Группу пациентов, получивших только поведенческую терапию, составили 93 пациента (ПТ). Основные характеристики пациентов из групп ПТ+В и ПТ достоверно не различались между собой (табл. 2).
Таблица 2 Характеристики обследованных пациентов
Все пациенты приняли участие в групповом занятии по отказу от курения продолжительностью 50-60 минут. Как показывают исследования, групповые занятия являются эффективным видом помощи при нехватки подготовленных врачей, времени на индивидуальном приеме (6). Цель занятия – укрепить мотивацию к отказу от курения, подчеркивая положительные стороны отказа от курения и негативное воздействие табачного дыма на организм; проинформировать пациента о патогенезе табачной зависимости и о необходимости отношения к ней как к заболеванию; предоставление информации об эффективных способах отказа от курения. Кроме того, на занятиях происходило обучение пациентов методам самопомощи при желании курить, обсуждение возможных замен курительного поведения и разъяснения заблуждений, страхов по поводу от- каза от курения, подчеркивание роли самого курящего человека в освобождении от НЗ. До начала занятия пациенты заполняли анкеты по определению статуса курения и проводилось измерение уровня угарного газа в выдыхаемом воздухе. После окончания занятия каждому пациенту давалось заключение по результатам анкетирования, и при высокой и средней степеней НЗ, а также при наличии безуспешных попыток отказа от курения в прошлом назначалось лечение НЗ.
Результаты отказа от курения были проанализированы через 12 недель как в группе ПТ, так и ПТ+В.
Через 12 недель не курили 18 человек из 93, посетивших занятие по отказу от курения (ПТ) и 43 человек из 75, получивших дополнительно к поведенческой терапии курс лечения варениклином (ПТ+В) (рис. 1).
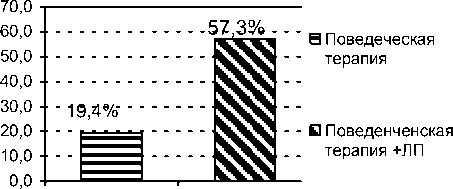
Рис. 1. Эффективность отказа о курения через 12 недель.
Достоверных различий между пациентами группы ПТ+В, отказавшимися от курения и продолжавшими курить, в отношении возраста, пола, числа выкуриваемых за день сигарет, длительности курения, НЗ, МК, МОК отмечено не было. Однако мужчины чаще выполняли полный курс лечения варениклином (50 человек из 95 пациентов, которым был назначен варениклин, 53%), чем женщины (23 человека из 70, 33%).
При проведении только поведенческой терапии среди тех, кто не смог отказаться от курения, было больше лиц с высокой степенью НЗ (33,3% и 22,0%, соответственно), а также с более высокими факторами курения (СЭ=8,4+0,6 и 6,4±0,7; НН=13,6+0,9 и 11,9+1,2; РЭ=10,4+0,8 и 8,5+0,6 баллов, соответственно). В группе ПТ сильное желание курить было отмечено в 60% случаев, раздражительность и/или беспокойство - в 41%, беспокойный сон - в 30%, головная боль - в 1%. Затруднение отхождения мокроты (15%) и эпизоды затрудненного дыхания (в 10%) были купированы соответствующей терапией при обращении к врачу.
При отказе от курения пациенты группы ПТ+В желание курить испытывали периодически, раздражительность и/или беспокойство отмечали относительно редко (10,6%), головную боль - в 18,6%. Затруднение отхождения мокроты и эпизоды затрудненного дыхания не отмечались, поскольку в случае согласия на медикаментозное лечение отказ от курения проводился под наблюдением врача пульмонолога и при наличии бронхолегочных заболеваний назначался курс лечения для улучшения отхождения мокроты, предотвращения или купирования обострения основного заболевания. Некоторые пациенты в первые 2 недели приема препарата отмечали снижение концентрации внимания, рассеянность, небольшую тошноту, которые не являлись основанием для прекращения приема варениклина.
Таким образом, проведение сочетанного лечения (поведенческая терапия и варениклин) позволило улучшить результаты 3-х месячного воздержания от табака до 57,3% по сравнению с 19,4% при групповых занятиях и значительно снизить как выраженность синдрома отмены, так и частоту появления других побочных эффектов.
Как показано в литературе, групповые поведенческие методики (беседы) по сравнению с коротким советом врача дают более, чем двукратный прирост числа отказавшихся от табака [5], и наиболее эффективным методом оказывается сочетание интенсивной поведенческой поддержки и медикаментозной терапии НЗ [6]. В частности, лечение варениклином в сочетании с проведением 20 - 30 минутной беседы с пациентом (повышение мотивации прекратить курить, составление плана отказа от курения) позволяло к концу 12 недели достичь отказа от курения в 58,3 % случаев [7], что сопоставимо с полученными нами результатами.
Не всегда врач, работающий в практическом здравоохранении, обладает достаточным временем, знаниями и опытом в оказании помощи при отказе от курения. Даже зная о существовании лекарств для лечения никотиновой зависимости, медицинские работники не всегда стремятся их назначать [8]. Было показано, что пациенты получали совет врача по прекращению курения, в среднем, только в 5% случаев [9]. Поэтому, помимо короткого совета врача о прекращении курения, необходимо развивать и более углублённые виды медицинской помощи при отказе от табака.
Данные мета-анализа демонстрируют высокую эффективность антитабачных программ, включающих в себя повторные беседы продол- жительностью не менее 20 – 30 минут и медикаментозное лечение, рассчитанных на госпитализированных больных [10]. Показано, что в период госпитального лечения возрастает мотивация к отказу от курения и повышается эффективность отказа. Это особенно актуально с введением запрета на курение в медицинских учреждениях, поскольку не все пациенты, поступившие в стационар, могут самостоятельно отказаться от табака, а развитие выраженного синдрома отмены при отсутствии никотина может приводить и к ухудшению основного заболевания. Поэтому важно обеспечить медицинской помощью для прекращения курения пациентов, находящихся на лечении в стационаре.
В 2013 году в нашей стране вступил в силу Федеральный закон «Об охране здоровья граждан от воздействия окружающего табачного дыма и последствий потребления табака», в котором наряду с ограничением мест курения и торговли табачными изделиями, запретом рекламы, в статье 17 указывается на необходимость организации оказания медицинской помощи населению, направленной на прекращение потребления табака, лечение табачной зависимости и последствий потребления табака. В соответствие с законом, лечащий врач, независимо от причины обращения курящего пациента в медицинское учреждение, обязан дать ему рекомендации о прекращении потребления табака и предоставить необходимую информацию о медицинской помощи, которая может быть этому пациенту оказана. Профилактика, диагностика и лечение табачной зависимости и последствий потребления табака должны осуществляться в соответствии с программой государственных гарантий бесплатного оказания гражданам медицинской помощи.
Комплексный метод медицинской помощи, направленной на прекращение потребления табака, лечение табачной зависимости и последствий потребления табака, включает в себя выявление курящих лиц, факторов риска развития болезней, связанных с курением, оказание целенаправленной мотивационной поддержки, диагностику степени никотиновой зависимости и уровня мотивации к отказу от курения, предоставление информации о возможностях оказания такой помощи и проведение лечения табачной зависимости. Медицинская помощь по профилактике и отказу от табакокурения может быть оказана как участковыми врачами, врачами общей практики, специалистами терапевтического профиля, центров здоровья, так и специалистами федеральной «горячей» линии помощи в отказе от потребления табака [11], которые помогут лечащему врачу в условиях нехватки времени и знаний провести когнитивно – поведенческую терапию при отказе от курения.
Комбинированное применение интенсивной поведенческой поддержки и фармакотерапии НЗ позволяет эффективно помогать курильщикам отказаться от табака. Оказывая такую помощь, медицинские работники могут существенно влиять на развитие и прогрессирование заболеваний, вызываемых курением.
Список литературы Опыт оказания медицинской помощи при отказе от курения больным заболеваниями органов дыхания
- Глобальный опрос взрослого населения о потреблении табака (GATS), Российская Федерация, 2009 г. -171 с.: http://www.who.int/tobacco/surveil-lance/ru_tfi_gatsrussian_countryreport.pdf
- Суховская О.А., Козырев А.Г., Киселёва Е.А., Каменева М.Ю. «Результаты научно-практической программы «От курения к здоровью»//Тюменский медицинский журнал. -2008. -№ 2. -С. 3-6.
- Титова О.Н., Козырев А.Г., Суховская О.А. Влияние различных факторов риска на течение и прогноз бронхиальной астмы//Врач. -2013. -№ 6. -С. 85-87.
- Stead L.F., Buitrago D., Preciado N., Sanchez G., Hartmann-Boyce J., Lancaster T. Physician advice for smoking cessation//Cochrane Database Syst Rev. 2013 May 31;5:CD000165.
- Bala M.M., Lesniak W. Efficacy of non-pharmacological methods used for treating tobacco dependence: meta-analysis. Pol Arch Med Wewn. 2007 Nov-Dec; 117(11-12):504-11.
- Stead L.F., Lancaster T. Combined pharmacotherapy and behavioural interventions for smoking cessation. Cochrane Database Syst Rev. -2012. -Oct., № 17. -Р. 10. CD008286.
- Ramon J.M., Bruguera E. Real world study to evaluate the effectiveness of varenicline and cognitive-behavioural interventions for smoking cessation//Int. J. Environ. Res. Public. Health. -2009. -Apr, № 6 (4). -Р. 1530-1538.
- Stead M., Angus K., Holme I., Cohen D., Tait G. Factors influencing European GPs' engagement in smoking cessation: a multi-country literature review//Br. J. Gen. Pract. -2009. -Sep, № 59 (566). -Р. 682-690.
- Титова О.Н., Суховская О.А., Пирумов П.А., Козырев А.Г., Колпинская Н.Д., Куликов В.Д. Анализ различных видов помощи при отказе от табакокурения//Вестник Санкт-Петербургского мед. университета. Медицина. -2011. -Серия 11. Выпуск 1. -С. 49-55.
- Rigotti N.A., Clair C., Munafò M.R., Stead L.F. Interventions for smoking cessation in hospitalised patients//Cochrane Database Syst. Rev. -2012. -May, № 16. -Р. 5. CD001837.
- Яблонский П.К., Суховская О.А. Организация консультативной телефонной помощи при отказе от табакокурения в Российской федерации//Здравоохранение Российской Федерации. -2014. -№ 1. -С. 30-33.


