Опыт применения метода кожной пластики в комбинации с фиксацией аппаратом Илизарова при лечении повреждения стопы с обширным дефектом мягких тканей (клинический случай из практики)
Автор: Свириденко Андрей Сергеевич, Люлин Сергей Владимирович, Мухтяев Сергей Васильевич, Мещерягина Иванна Александровна, Девятых Роман Валерьевич, Шелепов Алексей Викторович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Случай из практики
Статья в выпуске: 2, 2016 года.
Бесплатный доступ
Представлено редкое клиническое наблюдение пациента К., 21 года, с обширной скальпированной раной правой стопы, открытым переломом средней трети I плюсневой кости, травматическим отрывом на уровне средней трети проксимальной фаланги IV и V пальца правой стопы, травматическим шоком I степени. С целью сохранения опороспособности применен метод кожной пластики стопы в комбинации с фиксацией аппаратом Илизарова.
Скальпированная рана, травматическая ампутация, остеосинтез, аппарат илизарова, кожная пластика
Короткий адрес: https://sciup.org/142121900
IDR: 142121900 | УДК: 616.5-089.844:617.586-001-089.227.84 | DOI: 10.18019/1028-4427-2016-2-89-93
The experience in using a skin-plasty technique in combination with the Ilizarov fixator applying for treatment of foot injury with extensive soft tissue defect a case report)
The authors presented a rare clinical case - male patient K., 21 years old, with an extensive scalped wound of the right foot, an open fracture of the first metatarsal bone in the middle third, traumatic avulsion at the middle third level of the proximal phalanx of the right foot toes IV and V, Degree I traumatic shock. A technique of foot skin plasty combined with fixation according to Ilizarov (using the Ilizarov fixator) was used in order to maintain weight-bearing.
Текст научной статьи Опыт применения метода кожной пластики в комбинации с фиксацией аппаратом Илизарова при лечении повреждения стопы с обширным дефектом мягких тканей (клинический случай из практики)
Открытые переломы костей стопы встречаются часто, по данным различных авторов, составляют 10,6 % и сопровождаются обширными дефектами тканей стопы на значительном протяжении с обнажением подлежащих функциональных структур (костей, мышц, сухожилий, нервов, сосудов), требующими пластического замещения в максимально ранние сроки [8]. Ампутация нижней конечности является одним из наиболее распространенных физических увечий [10].
В настоящее время большинство ампутаций голени обусловлено сахарным диабетом и сосудистой патологией [9]. Травматические ампутации конечности в невоенное время составляют небольшой процент, однако рост травматизма во многих регионах России повышает актуальность этой проблемы [3]. Преобладание среди этой категории молодых лиц трудоспособного возраста определяет высокую медико-социальную значимость реабилитации данной категории пациентов [4].
Обширные дефекты тканей тыльной и подошвенной стороны стопы требуют незамедлительного закрытия, но окружающие дефект мягкие ткани не имеют нужной мобильности, поэтому выбор метода замещения кожных покровов остается за врачом в зависимости от локализации, обширности дефекта, состояния мягких тканей [5].
Ампутация в пределах стопы ведет к значительному снижению локомоторной функции конечности. Под действием статических и кинематических условий погружения, стягивающих рубцов, трофических расстройств развиваются пороки и болезни культей стоп. Частота их варьирует от 80 до 95 % [2]. Возможно, этим объясняется то, что, по мнению некоторых ученых, короткие порочные культи стоп малопригодны к протезированию и подлежат ампутации на уровне голени. Ампутации конечностей с последствиями травм должны проводиться с учетом последующего протезирования. При этом необходимо стремиться сохранить максимальную длину остающейся части усекаемой конечности и полноценные кожные покровы культи [1].
Свободную пересадку кожи производили при дефектах тканей на тыльной, подошвенной и торцевой поверхности
Ш Свириденко А.С., Люлин С.В., Мухтяев С.В., Мещерягина И.А., Девятых Р.В., Шелепов А.В. Опыт применения метода кожной пластики в комбинации с фиксацией аппаратом Илизарова при лечении повреждения стопы с обширным дефектом мягких тканей (клинический случай из практики) // Гений ортопедии. 2016. № 1. С. 89-93.
культи стопы [6]. Для замещении дефектов опорной поверхности культи пластикой учитывалось наличие значительных участков здоровой кожи пяточной области или кожи переднего отдела стопы. В традиционной хирургии представлено множество методов кожной пластики дефектов стопы, но все, что касается обширных дефектов, не приводит к универсальности того или иного вида операций. Лоскут на ножке со здоровой конечности во время первичной хирургической обработки раны применяют в случае тяжелых травм с обнажением и повреждением костей и сухожилий. Этот вид пластики имеет весьма ограниченное применение в связи с трудностями выкраивания, сшивания стебля и переноса его на стопу, а также с длительностью лечения [7].
Нами представлен клинический случай использования метода пластики в комбинации с применением аппарата Г.А. Илизарова как вариант органосохраняющей операции, выполненной в экстренном порядке в минимально короткие сроки после травмы.
Клинический пример . Пациент К., 21 год, поступил 18.04.2014 г. в 15:00 в приемный покой Городской больницы № 2 для госпитализации в Центр политравмы. Пострадавший доставлен линейной бригадой скорой медицинской помощи с производственной высокоэнер-гетичной железнодорожной травмой нижней конечности. Время доставки пациента составило 30 минут.
Состояние пациента на момент поступления расценено как средней степени тяжести. Артериальное давление 100/50 мм рт. ст., пульс – 115 в 1 мин.
Локальный статус: обширная скальпированная рана по тыльной поверхности правой стопы (кожный покров отсутствует до голеностопного сустава); на подошвенной поверхности стопы скальпированный свободный кожный лоскут белого цвета с размозжением сухожильно-связочного аппарата. Пальцы стопы скелетированы. Травматический отрыв дистальной фаланги I пальца, травматический отрыв на уровне средней трети прокси- мальной фаланги IV и V пальцев правой стопы (рис. 1, а).
При рентгенографии определяется перелом средней трети плюсневой кости со смещением, стояние отломков удовлетворительное; отрыв дистальной фаланги I пальца, оскольчатый перелом на уровне средней трети проксимальной фаланги IV пальца и травматический отрыв на уровне средней трети проксимальной фаланги V пальца со смещением (рис 1, б).
Диагноз . Обширная скальпированная рана правой стопы. Открытый перелом средней трети I плюсневой кости, травматический отрыв на уровне средней трети проксимальной фаланги IV и V пальца правой стопы. Травматический шок I ст.
С учетом клинико-рентгенологической картины, наличия перелома средней трети I плюсневой кости и невозможности полностью закрыть дистальные отделы плюсневых костей, а также наличия дефекта мягких тканей выполнена подготовка ложа для дальнейшей пересадки аутотрансплантата. С целью сохранения опороспособности стопы с учетом дефицита мягких тканей принято решение о сохранении плюсневых костей и закрытии переднего и среднего отдела стопы «биологической повязкой» – пластика с дальнейшими этапами. При поступлении выполнено двухэтапное оперативное вмешательство: ПХО обширной скальпированной раны правой стопы; экзартикуляция I-V пальцев на уровне плюснефаланговых суставов. Формирование «кармана» по задней поверхности левой голени, и остеосинтез аппаратом Илизарова правой и левой голени с целью надежной фиксации переднего отдела правой стопы в «кармане». Аппараты соединены между собой в функционально-выгодном положении; правая стопа в «кармане» левой голени неподвижна (рис. 2). Для достижения полного закрытия дефекта латеральный и медиальный края «кармана» фиксированы отдельными узловыми швами к жизнеспособным краям кожи правой стопы, установлены трубчатые дренажи для аспирации раневого отделяемого.
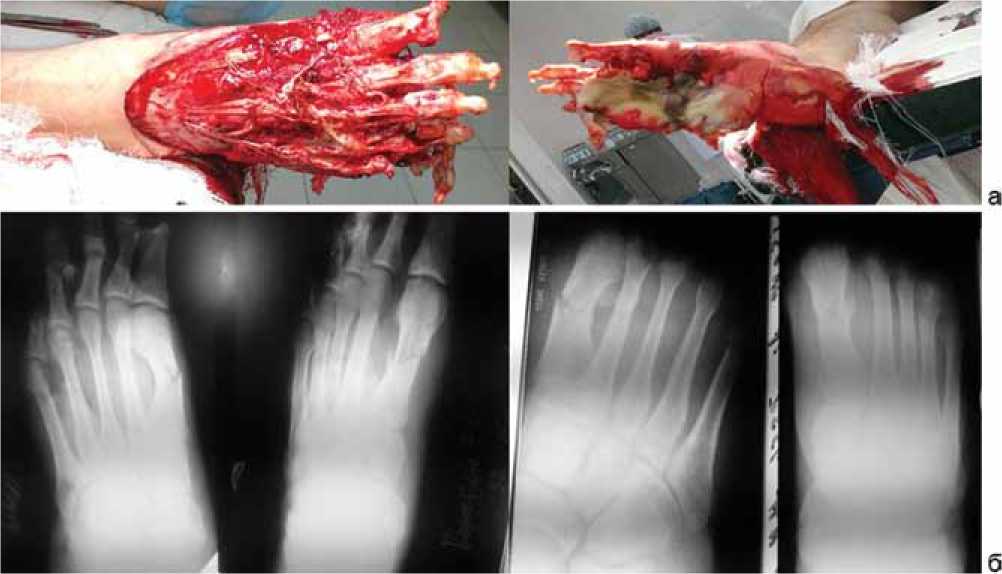
Рис. 1. Вид раны при поступлении (а), рентгенограммы при поступлении до операции и после первичной хирургической обработки (б)
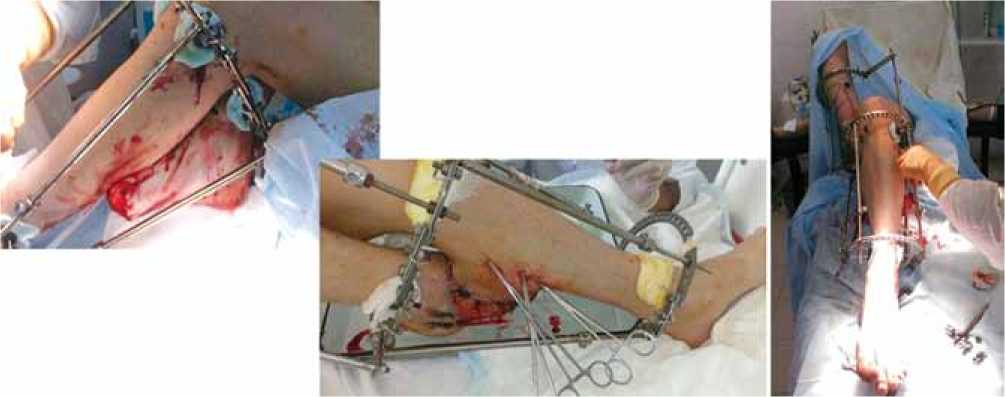
Рис. 2. Фиксация в аппарате Илизарова, «тренировка» края медиального отдела «кармана»
Цели хирургического лечения:
-
• сохранение функции конечности в виде частичного восстановления опороспособности и ходьбы;
-
• создание условий для дальнейшего восстановления утраченных тканей (ограничение анатомических структур от неблагоприятных воздействий внешней среды – «биологическая повязка», подготовка ложа для дальнейшей аутотрансплантации свободных кожных лоскутов);
-
• ранняя активизация пациента за счет стабильной фиксации аппаратом Илизарова (исключение возможности движения стопы в сформированном «кармане», сжатия и растяжения кожных лоскутов, сшитых друг с другом, нарушения кровоснабжения);
-
• максимальный эстетический результат.
20.05.14 г. (на 32 сутки после операции) произведен демонтаж аппарата Илизарова, краевая некроэктомия культи правой стопы, аутотрансплантация (пересадка) кожных лоскутов левой голени с формированием тыльной и боковых кожных поверхностей правой стопы (рис. 3, а).
22.05.14 г. выявлено осложнение пластики (на 34 сутки после 1-ой операции, 2 сутки после 2-ой операции). После демонтажа аппаратов и перемещения лоскутов на культе стопы возник венозный застой с формированием краевого некроза. К основному лечению добавлена гирудотерапия (рис. 3, б).
Пациент получал комплексную антибактериальную, инфузионную и сосудистую терапию, ежедневные перевязки. По приживлении краев ран правой стопы и левой голени производилась ежедневная «тренировка» латерального и медиального отделов краев «кармана» с применением компрессионно-дистракционных усилий аппаратом внешней фиксации при погруженной в «карман» культи стопы. Выполнялась некрэктомия краевого некроза поверхностных тканей в области дистального отдела I плюсневой кости и подошвенной поверхности переднего отдела стопы. Обратный кровоток между лоскутами стопы и голени состоятелен, пациент взят на дальнейший этап хирургического лечения (рис. 2).
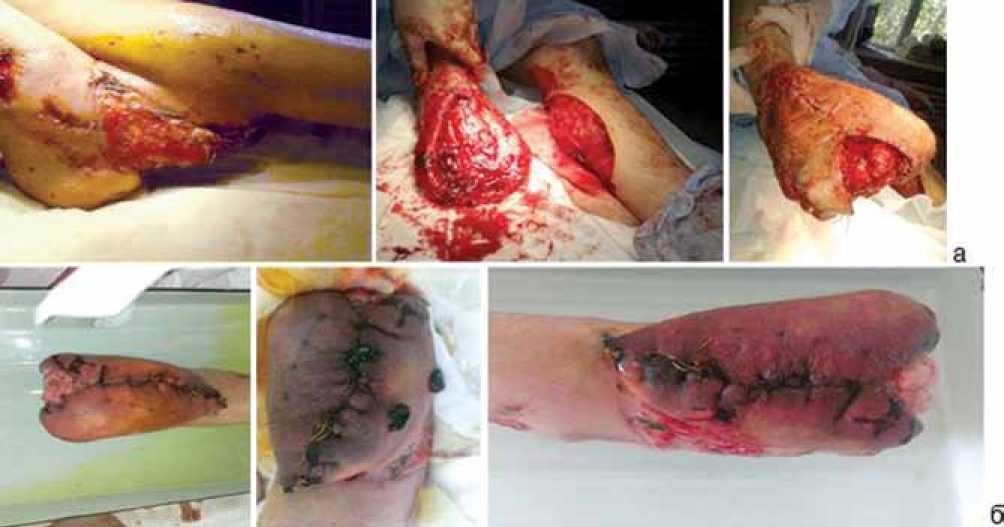
Рис. 3. Вид после демонтажа аппарата Илизарова (a), венозный застой (б)
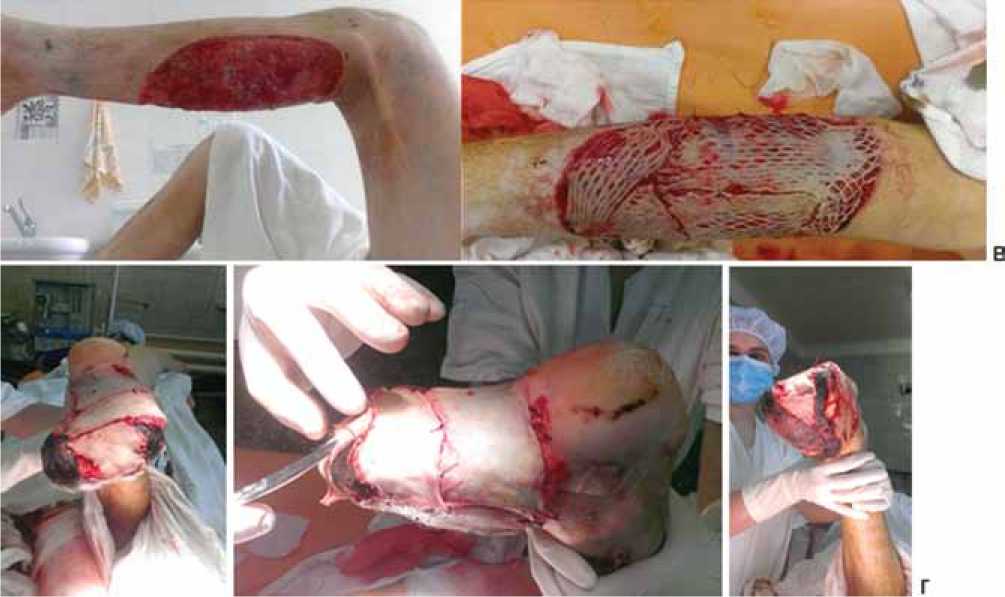
Рис. 3 (продолжение). Донорский участок взятия кожного лоскута, состояние после аутодермопластики расщепленным кожным лоскутом донорского участка левой голени (в), аутодермопластика кожным лоскутом (г)
Пациент взят на следующий этап хирургического лечения в ожоговом центре КОКБ.
06.06.14 г. (на 80 сутки после 1-ой операции, 48 сутки после 2-ой операции) произведена аутодермопластика кожным лоскутом с закрытием гранулирующей раневой подошвенной поверхности культи стопы и гранулирующей раны левой голени расщепленным свободным лоскутом с передне-латеральной поверхности правого бедра (рис. 3, в, г).
После заживления ран пациент выписан на амбулаторное лечение по месту жительства.
Результат лечения 10.11.14 г. (через 7 месяцев) . На контрольном осмотре у пациента достигнуто приживление пересаженных лоскутов (рис. 4).
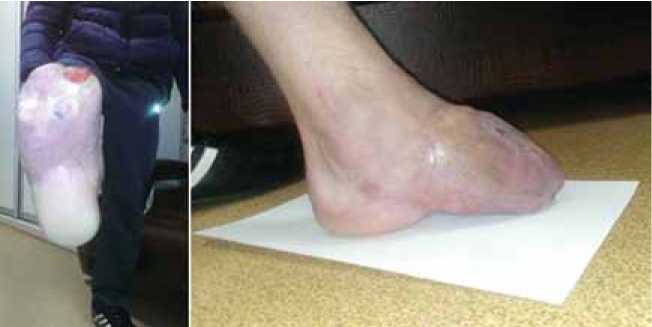
Рис. 4. Результат после приживления пересаженных лоскутов
ВЫВОДЫ
Преследуемые цели оперативных вмешательств достигнуты:
-
• сохранена опороспособность правой нижней конечности;
-
• не утрачена возможность к дальнейшей медицинской реабилитации;
-
• достигнут максимальный эстетический результат;
-
• восстановлена полная трудоспособность пациента
без изменений условий труда, пациент не является инвалидом по трудовому увечью.
Данный вид кожной пластики стоп в комбинации с фиксацией в аппаратах Илизарова, наряду с другими методами, при обширных скальпированных и размозженных ранах стоп может быть использован как вариант экстренного оперативного лечения.
Список литературы Опыт применения метода кожной пластики в комбинации с фиксацией аппаратом Илизарова при лечении повреждения стопы с обширным дефектом мягких тканей (клинический случай из практики)
- Иванов A.M. Ампутации нижних конечностей: метод. рекомендации. М., 2000. 24 с.
- Иванов П.А. Тактика и техника лечения травматических отрывов крупных сегментов конечностей у пострадавших с политравмой//Вестн. травматологии и ортопедии им. Н.Н. Приорова. 2010. № 2. С. 3-8.
- Мустафин P.M. Тенденции смертности от травматизма среди сельского населения Республики Башкортостан за 10-летний период//Здравоохранение РФ. 2005. № 1. С. 19-20.
- Поправка С.Н. Методологические подходы к организации реабилитации военнослужащих с ампутационными дефектами конечностей//Воен.-мед. журн. 2000. № 1. С. 27-30.
- Ханин М.Ю. Хирургическое лечение больных с посттравматическими дефектами мягких тканей голени при множественных и сочетанных повреждениях//Практ. медицина. 2011. №6. С. 115-121.
- Цыдик И.С. Пластика дефектов мягких тканей (обзор литературы)//Журнал ГрГМУ. 2006. № 3. С. 16-20.
- Черкес-Заде Д.И., Каменев Ю.Ф. Хирургия стопы. М.: Медицина, 2002. 328 с.
- Шибаев Е.Ю. Ретроспективный анализ эффективности различных методов пластики покровных тканей у пострадавших с открытыми переломами костей голени//Травматология и ортопедия России. 2013. № 3. С. 5-12.
- Boulton A.J.M., Connor H., Cavanagh P.R. The foot in diabetes, 3d ed. New York: John Wiley & Sons, Ltd., 2000. 364 p.
- Pohjolainen T., Alaranta H. Epidemiology of lower limb amputees in Southern Finland in 1995 and trends since 1984//Prosthet. Orthot. Int. 1999. Vol. 23, No 2. P. 88-92.


