Опыт ведения детей с инородными телами дыхательных путей
Автор: Эркулов Э.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 9 т.11, 2025 года.
Бесплатный доступ
Трудности диагностики, серьезные осложнения и возможность формирования хронического поражения бронхолегочной системы при аспирации инородных тел в дыхательные пути, делают проблему инородных тел дыхательных путей чрезвычайно актуальной. Цель - изучение особенностей диагностики и клинического течения аспирации инородных тел дыхательных путей у детей. Выполнен ретроспективный анализ стационарных карт (форма №003/У) у 245 детей. Проспективно обследованы 145 детей в возрасте от 4 месяцев и до 6 лет с аспирацией инородных тел в дыхательные пути. Использованы классические методы исследования (сбор данных анамнеза жизни и заболевания, обьективный осмотр, оценка результатов физикальных и лабораторно- инструментальных исследований). Качество и своевременность лечебно-диагностической помощи детям с инородных тел дыхательных путей зависит от доступности специалистов по эндоскопии и специализированной организации здравоохранения. Частота локализации инородных тел зависела от диаметра дыхательных путей. У 35,2% (n=51) детей инородные тела обнаруживались в правом главном бронхе, у 16,6% (n=24) - в левом главном бронхе, у 17,2% (n=25) - в обоих бронхов. У 93 детей по истечении 3 месяца после удаления инородных тел из дыхательных путей, у 82,8% (n=77) отмечались осложнения.
Дети, инородные тела, дыхательные пути, бронхоскопия, осложнения
Короткий адрес: https://sciup.org/14133777
IDR: 14133777 | УДК: 616.231-003.6-089.819-053.2 | DOI: 10.33619/2414-2948/118/28
Experience in Managing Children with Foreign Bodies in the Respiratory Tract
Difficulties in diagnostics, serious complications and the possibility of developing chronic damage to the bronchopulmonary system when foreign bodies are aspirated into the respiratory tract make the problem of foreign bodies in the respiratory tract extremely relevant. To study the diagnostic features and clinical course of foreign body aspiration in children. Materials and methods. A retrospective analysis of hospital records (form No. 003/U) was performed in 245 children. A total of 145 children aged 4 months to 6 years with aspiration of foreign bodies into the respiratory tract were prospectively examined. Classical research methods were used (collection of life and disease history data, objective examination, assessment of the results of physical and laboratory-instrumental studies). The quality and timeliness of medical and diagnostic care for children with foreign bodies in the respiratory tract depends on the availability of endoscopy specialists and a specialized healthcare organization. The frequency of foreign body localization depended on the diameter of the respiratory tract. In 35.2% (n=51) of children, foreign bodies were found in the right main bronchus, in 16.6% (n=24) - in the left main bronchus, in 17.2% (n=25) - in both bronchi. In 93 children, after 3 months from the removal of foreign bodies from the respiratory tract, complications were noted in 82.8% (n=77).
Текст научной статьи Опыт ведения детей с инородными телами дыхательных путей
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616.231-003.6-089.819-053.2
Аспирация инородного тела (ИТ) в трахеобронхиальное дерево у детей является одной из наиболее распространенных неотложных медицинских ситуаций, которая может привести к серьезным осложнениям и даже смерти [1, 3]. Из-за плохой способности к жеванию маленькие дети более склонны к аспирации во время еды, плача и игры. Было замечено, что подавляющее большинство аспираций ИТ происходит у детей младше 3 лет, с пиком заболеваемости в возрасте от 1 до 2 лет [1, 2]. Проявление и последствия аспирации инородного тела в трахеобронхиальное дерево зависят от степени обструкции дыхательных путей (ДП), местоположения объекта, а также от возраста ребенка, типа объекта и времени, прошедшего с момента события [1-3]. Классическая триада кашля, хрипов и ослабленных дыхательных шумов не всегда может быть обнаружена из-за этих факторов [1, 2]. Наличие тяжелейших осложнений при аспирации ИТ в дыхательные пути, возможность возникновения летального исхода, трудности диагностики при неопределенной клинической картине, а также возможность возникновения хронического поражения бронхолегочной системы делают проблему ИТ дыхательных путей чрезвычайно актуальной, особенно в вопросах ранней диагностики и лечения детей с ИТ.
Цель исследования: изучить частоту и клинико-диагностическую характеристику детей с инородными телами дыхательных путей по данным Ошской межобластной детской клинической больницы Кыргызской Республики.
Материалы и методы исследования
На основании поставленных целей нами было проведено исследование детей с аспирацией ИТ в дыхательные пути. Оно осуществлялось в два этапа на базе Ошской межобластной детской клинической больницы (ОМДКБ).
На первом этапе был выполнен ретроспективный анализ стационарных карт (форма №003/У) 245 детей, находившихся на стационарном лечении в ОМДКБ в период с 2011 г по 2016 г по поводу ИТ дыхательных путей.
На втором этапе нами проспективно обследованы 145 детей в возрасте от 4 месяцев и до 6 лет, которые получали стационарное лечение в условиях ОМДКБ с 2018 г по 2020 г также по поводу аспирации ИТ в дыхательные пути.
У всех детей тщательно собирался данные анамнеза жизни и заболевания с особым акцентом на начальные симптомы ИТ дыхательных путейц (поперхивание, приступ кашля, посинение, появление хриплости и др.), а также оценивался степень выраженности аускультативных изменений на фоне аспирации ИТ. Исследование пациентов включало также обьективный осмотр, оценку результатов физикальных и лабораторно-инструментальных исследований. В ОМДКБ всем детям была проведена лечебно-диагностическая бронхоскопия с использованием гибкого бронхоскопа фирмы «Karl Storz» (Германия).
Результаты и их обсуждение.
Результаты изучения распространенности аспирации ИТ в дыхательные пути у детей, показали что, за 2011-2016 гг. В ОМДКБ обратились 245 детей с ИТ дыхательных путей. В 2012 г число таких обращений было 49(20,0%), в 2013 г. — 53(23,7%), в 2014 г. — 53(21,6%), в 2015 г. — 37(15,1%) и в 2016 г 48(19,6%) (Рисунок). В возрастном аспекте в исследование включалось детей от 4 месячного возраста до 6 лет. По гендерному распределению — мальчиков было 140(57,1%), а девочек — 105(42,9%).
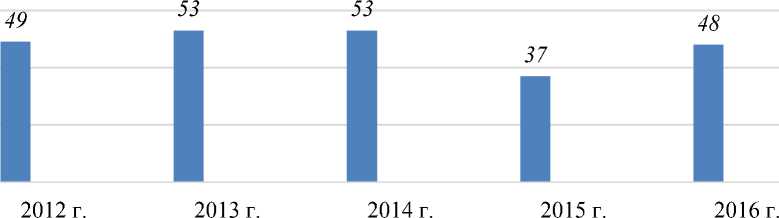
Рисунок. Динамика обращаемости детей с аспирацией ИТ в дыхательные пути за 2011-2016 гг.
В зависимости от места проживания, дети распределялись следующим образом: дети из Ошской области — 153(62,4%), Жалал-Абадской области — 67(27,4%) и 25(10,2%) детей представляли Баткенскую область. При выполнении бронхоскопии, ИТ было чаще обнаружено в правом главном бронхе (n=56, 22,8%), далее по частоте следовали ИТ во входе в правый бронх (n=32, 13,1%), в обоих бронхах (n=26, 10,6%), в левом главном бронхе (n=25, 10,2%) (Таблица).
Таблица
ЧАСТОТА ЛОКАЛИЗАЦИИ ИТ В ДЫХАТЕЛЬНЫХ ПУТЯХ У ДЕТЕЙ за 2011-2016 гг.
(по данным ОМДКБ).
|
Локализация ИТ в ДП |
n |
% |
|
В правом главном бронхе |
56 |
22,8 |
|
Во входе в правый бронх |
32 |
13,1 |
|
В левом главном бронхе |
32 |
13,1 |
|
В обоих бронхах |
26 |
10,6 |
|
В правом н/д бронхе |
25 |
10,2 |
|
В левом н/д бронхе |
22 |
9,0 |
|
В н/д бронхе |
13 |
5,3 |
|
В корне бронхов |
12 |
4,9 |
|
В бифуркации трахеи |
11 |
4,5 |
|
В промежуточном бронхе |
6 |
2,5 |
|
В подсвязочном пространстве (верхнем трети трахеи) |
4 |
1,6 |
|
В левом бронхе |
3 |
1,2 |
|
В гортани |
2 |
0,8 |
|
В устье н/д бронха слева |
1 |
0,4 |
|
Всего |
245 |
100 |
В проспективное исследование вошли 145 детей в возрасте от 4-х месяцев до 6 лет, которые находились на стационарном лечении в ОМДКБ в период с 2018 по 2020 гг. Распределение пациентов с ИТ дыхательных путей в зависимости от возраста характеризовалось преобладанием среди них детей в возрасте от 1 до 3 лет (n=84, 57,9%). Далее по частоте следовали дети 3-6 (n=33, 22,8%) и возраста до 1 года (n=28, 19,3%).
Следовательно, возрастное распределение пациентов с ИТ ДП еще раз подтверждает тот факт, что многие дети остаются без должного контроля со стороны родителей и окружающих взрослых. В этом плане необходимо тщательно следить за их безопасностью, предпринимать профилактические меры, чтобы предотвратить случаи попадания ИТ в дыхательные пути, а также обучать родителей и опекунов правильным методам оказания первой помощи в случае аспирации ИТ.
По нашим данным, клинические проявления аспирации ИТ выражались в виде кашеля (23,8%), одышки (17,4%), беспокойства (15,8%), повышения температуры тела до субфебрильных цифр (6,6%), слабости (6,5%) и хрипов умеренной степени (2,3%). Физикальные данные при аспирации ИТ проявлялись наличием свистящих или хриплых звуков при дыхании (90,0%), отсутствием или ослаблением дыхания в определенных участках легких (80,0%), периодической отечностью, покраснением лица и шеи при покашливании. Такие симптомы могут служить признаком того, что ИТ заблокировало верхние дыхательные пути, что верифицировалось у 69,0% детей. Аускультативные данные варьировались в зависимости от местоположения и размера ИТ в дыхательных путях, а также от возраста и состояния ребенка.
Результаты обзорной рентгенографии детей с аспирацией ИТ дыхательных путей характеризовались отсутствием вентиляции в определенных участках легких (90,0%), наличием тени ИТ, эмфизематозным расширением полей легких или ателектатическими изменениями (59,0%). При позднем обращении детей с аспирацией ИТ в бронхолегочном дереве обнаруживались воспалительные изменения с клиникой пневмонии или других осложнений практически у всех детей (99,0%).
Бронхоскопия детей при аспирации ИТ в дыхательные пути установила, что в порядке убывания инородными телами служили шелухи семечек подсолнуха (23,5%), кусочки ядер миндалей (22,7%), пластиковые колпачки от шариковых ручек (8,7%), кусочки ядер абрикосовых косточек (4,3%), кусочки морковки (3,3%). В 1,8% случаев инородными телами в ДП оказывались кусочки кожур миндалей, косточки хурмы, кусочки яблок, семечки тыквы.
Количество проведенных койко-дней детьми в стационаре составляло от 5 до 19 дней, что зависело от вида ИТ и общего состояния ребенка. Средние сроки пребывания детей в стационаре составляло 12 койко-дней.
Заключение
Результаты исследования позволяют утверждать, что в структуре детей, обративщихся в ОМДКБ за 2011-2016 гг., преобладали жители Ошской области (n=153, 62,4%). Далее по частоте обращаемости следовали дети из Жалал-Абадской (n=67, 27,4%) и Баткенской (n=25, 10,2%) областей, что отчасти связано с малой доступностью специалистов по брохоскопии в этих регионах. Результаты бронхоскопии показали, что ИТ чаще локализуются в правом главном бронхе (n=56, 22,8%) и в правом нижнем долевом бронхе и во входе в правый бронх (n=32, 13,1%). Одним из ранних осложнений у детей с ИТ дыхательных путей были частые бронхолегочные заболевания. 38 (26,4%) детей обращались к педиатру, 33 (22,8%) - к семейному врачу. 29 (20,0%) детей получили стационарное лечение на вторичном уровне. Наши данные могут дать основание полагать, что такие больные нуждаются в динамическом наблюдении в условиях первичной медико-санитарной помощи с выработкой рекомендацией по индивидуальной реабилитации. Выводы:
-
1. Качество и своевременность лечебно-диагностической помощи детям с ИТ дыхательных путей зависит от доступности специалистов по эндоскопии и специализированной организации здравоохранения.
-
2. Частота локализации инородных тел зависела от диаметра дыхательных путей. У 35,2% (n=51) детей ИТ обнаруживались в правом главном бронхе, у 16,6% (n=24) - в левом главном бронхе, у 17,2% (n=25) - в обоих бронхов.
-
3. Результаты контрольного осмотра 93 детей показали, что через 3 месяца после удаления ИТ из ДП, у 82,8% (n=77) отмечались осложнения (бронхоэктатическая болезнь (16,9%), ателектаз легкого (7,8%), пневмония (27,2%), что дает основание организовать динамическое наблюдение за такими детьми.


