Организация медицинской помощи детям с онкологическими заболеваниями в Центральном федеральном округе
Автор: Рыков Максим Юрьевич
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Эпидемиологические исследования
Статья в выпуске: 2 т.18, 2019 года.
Бесплатный доступ
Обоснование. Статистические показатели - основа планирования организации медицинской помощи детям с онкологическими заболеваниями, а также оценки ее эффективности. В этой связи повышение достоверности статистических данных - одна из основных задач, стоящих перед научным сообществом. Цель исследования - анализ основных показателей, характеризующих медицинскую помощь детям с онкологическими заболеваниями в Центральном федеральном округе. Материал и методы. Проанализированы оперативные отчеты за 2017 г. органов исполнительной власти в сфере охраны здоровья 18 субъектов Российской Федерации, входящих в состав Центрального федерального округа. Результаты. Численность детского населения составила 6 824 049 чел. (возраст - 0-17 лет), число отделений детской онкологии - 9, число детских онкологических коек - 464, число дней занятости койки в году - 319,3. Врачей, оказывающих медицинскую помощь детям с онкологическими заболеваниями, - 91, из них 64 (70,3 %) имеют сертификат врача-детского онколога. В 11 субъектах отделения детской онкологии отсутствуют, в 1 из них отсутствуют детские онкологические койки. Первичных пациентов со злокачественными новообразованиями - 821. Умерших пациентов - 156, в том числе из выявленных в 2017 г. - 66. Пациентов, выявленных активно, - 52 (6,3 %). Заболеваемость злокачественными новообразованиями составила 12 (на 100 тыс. для возрастной группы 0-17 лет), смертность - 2,3 (на 100 тыс. для возрастной группы 0-17 лет), одногодичная летальность - 8 %. Среднее время, затраченное на установление диагноза и прошедшее от момента верификации диагноза до начала лечения, неизвестно, поскольку отчеты не содержат точных сведений. На лечение за пределы Российской Федерации уехало 12 (1,5 %) первичных пациентов. Заключение. Большинство оперативных отчетов содержит показатели, которые не соответствуют друг другу, то есть предоставленные сведения не являются достоверными. Показатели заболеваемости существенно ниже таковых в странах с высокой достоверностью статистических данных. Процент пациентов, выявленных активно, остается крайне низким. С целью устранения отмеченных дефектов необходимо внедрение в Российской Федерации единой базы данных детей с онкологическими заболеваниями.
Детская онкология, злокачественные новообразования, статистические показатели, заболеваемость, смертность, одногодичная летальность, статистика, центральный федеральный округ
Короткий адрес: https://sciup.org/140254033
IDR: 140254033 | УДК: 616-006-053.2:614.2 | DOI: 10.21294/1814-4861-2019-18-2-5-14
Organization of medical care for children with cancer in the Central federal district
Background. planning the organization of medical care for children diagnosed with cancer as well as assessing the quality of care is based on the statistical data analysis. the purpose of the study was to analyze the main parameters characterizing medical care for children with cancer in the central Federal district. material and methods. the reports of the executive authorities in the sphere of health protection of 18 subjects of the Russian Federation included into the central Federal district were analyzed for 2017. Results. the number of children aged 0-17 years was 6 824 049, the number of pediatric oncology departments was 9, the number of hospital beds for children with cancer was 464, the number of bed-days per year was 319.3. the number of physicians providing pediatric cancer care was 91, of them 64 (70.3 %) had a certificate of a pediatric oncologist. in 11 subjects of the Russian Federation, there were no departments of pediatric oncology, and in 1of them, there were no hospital beds for children with cancer. the number of patients newly diagnosed with cancer was 821. the number of patients who died of cancer was 156, of them 66 were diagnosed with cancer in 2017. the cancer incidence rate was 12 per 100,000 children aged 017 years; the mortality rate was 2.3 per 100,000 children aged 017 years. the one-year mortality rate was 8 %. the mean time taken to establish the diagnosis and the time interval between diagnosis and initiation of treatment was unknown, since the reports did not contain precise information. twelve (1.5 %) patients left the territory of the Russian Federation for receiving treatment outside the Russian Federation. conclusion. the information provided in most reports was not statistically reliable. the cancer incidence rates were significantly lower than those in countries with high statistical reliability. For reliable estimation of the number of inpatient beds for children with cancer and the percentage of children referred for the treatment to the federal medical centers, it is necessary to implement a unified database for pediatric oncology in the Russian Federation.
Текст научной статьи Организация медицинской помощи детям с онкологическими заболеваниями в Центральном федеральном округе
В мире проблема лечения детей с онкологическими заболеваниями является значимой и актуальной. Для обеспечения доступности и повышения качества медицинской помощи данной категории пациентов в последние годы интенсивно внедряются передовые технологии диагностики и лечения с использованием новейших препаратов, проводится большая работа по подготовке квалифицированных специалистов, организации специализированных центров и отделений, широкому применению современных лечебных технологий, таких как высокодозная химиотерапия, органосохраняющие операции и др. Это позволило значительно улучшить результаты лечения и достичь благоприятного течения и исхода заболеваний.
Детская онкология – одна из самых сложных областей медицины. Лечение пациентов требует привлечения врачей различных специальностей – детских онкологов, хирургов, лучевых диагностов и терапевтов, патоморфологов и многих других. Особая роль отводится врачам первичного звена – участковым педиатрам, от «онкологической настороженности» которых зависит ранняя вы- явлеямость злокачественных новообразований, соответственно, и успех всего лечения.
Число детей с онкологическими заболеваниями, выявляемых ежегодно, продолжает увеличиваться, что объясняется совершенствованием методов диагностики и их широким внедрением в клиническую практику медицинских организаций субъектов Российской Федерации [1, 2]. При этом доля злокачественных новообразований в общей структуре смертности детей продолжает увеличиваться (с 7-го места в 2014 г. до 5-го – в 2017 г.) [3, 4]. Планирование организации медицинской помощи данной категории пациентов, в том числе с учетом вызовов времени, основано на регулярном анализе статистических показателей.
Цель исследования – анализ основных показателей, характеризующих состояние медицинской помощи детям с онкологическими заболеваниями в Центральном федеральном округе.
Материал и методы
Проанализированы оперативные отчеты за 2017 г. органов исполнительной власти в сфере охраны здоровья 18 субъектов Российской Федера- ции, входящих в состав Центрального федерального округа: Белгородская, Брянская, Владимирская, Воронежская, Ивановская, Калужская, Костромская, Курская, Липецкая, Московская, Орловская, Рязанская, Смоленская, Тамбовская, Тверская, Тульская, Ярославская области и г. Москва.
Оперативные отчеты составлялись главными внештатными детскими специалистами субъектов, входящих в Центральный федеральный округ (ЦФО), на основании разработанной автором анкеты и содержали следующую информацию: численность детского населения в возрасте 0–17 лет; число первичных пациентов; заболеваемость (на 100 тыс. детского населения в возрасте 0–17 лет); общее число детей с онкологическими заболеваниями, состоящих на учете; число пациентов, выявленных активно; число умерших пациентов, из них из числа выявленных в 2017 г.; одногодичная летальность (%); смертность (на 100 тыс. детского населения в возрасте 0–17 лет); наличие в субъекте отделения детской онкологии; число детских онкологических коек; число дней занятости койки в году; число врачей, оказывающих медицинскую помощь детям с онкологическими заболеваниями, из них число врачей, имеющих сертификаты детских онкологов; среднее время, затраченное на установление диагноза, дни; среднее время, прошедшее от верификации диагноза до начала лечения, дни; среднее время, затраченное на установление диагноза для умерших от злокачественных новообразований пациентов, дни; число пациентов, госпитализированных в отделения детской онкологии; число пациентов, направленных на лечение в медицинские организации федерального подчинения; число пациентов, уехавших на лечение за пределы Российской Федерации.
На основании полученных данных автором рассчитаны показатели распространенности злокачественных новообразований (на 100 тыс. детского населения в возрасте 0–17 лет), число детских онкологических коек и врачей-детских онкологов на 10 тыс. детского населения в возрасте 0–17 лет, процент пациентов, госпитализированных в отделения детской онкологии и направленных на лечение в федеральные медицинские организации. Показатели заболеваемости, смертности, одногодичной летальности также рассчитаны автором для контроля достоверности информации, содержащейся в отчетах.
Объем выборки, который не рассчитывался предварительно (рассчитать объем выборки невозможно, поскольку в исследование вошли все дети с морфологически подтвержденными злокачественными новообразованиями и попавшие в статистические отчеты), согласно представленным отчетам, максимально полный. Однако точно установить этот факт невозможно. Обоснованно предполагать, что часть пациентов не вошла в отчеты, что объясняет низкую заболеваемость в данных регионах.
Результаты
Основные показатели, характеризующие медицинскую помощь детям с онкологическими заболеваниями в субъектах, входящих в состав ЦФО, представлены в табл. 1 и 2. Численность детского населения составила 6 824 049 чел. (0–17 лет). Максимальная численность детского населения – в Москве (2 025 073 чел.), минимальная – в Орловской области (135 958 чел.) (табл. 1).
Число отделений детской онкологии – 9. В 11 (50 %) субъектах отделения детской онкологии отсутствуют. Медицинская помощь детям с онкологическими заболеваниями оказывается на койках, выделенных в составе других отделений многопрофильных детских клинических больниц. В 6 (33,3 %) субъектах функционирует по 1 отделению детской онкологии, в Москве – 3 отделения (табл. 1). Число детских онкологических коек составило 464. Наименьшее их количество в Смоленской и Ярославской областях (0,3 на 10 тыс. детского населения в возрасте 0–17 лет), наибольшее – в Рязанской и Липецкой областях (1,2 на 10 тыс. детского населения в возрасте 0–17 лет) (рис. 1). Среднее число дней занятости койки в году составило 319,3. Наибольшее число дней занятости койки в году отмечено в Брянской области (454,42), наименьшее – в Тверской области (280).
Врачей, оказывающих медицинскую помощь детям с онкологическими заболеваниями, – 91, из них 64 (70,3 %, 0,09 на 10 тыс. детского населения в возрасте 0–17 лет) имеют сертификат врача-детского онколога. Во Владимирской, Воронежской и Тульской областях врачи-детские онкологи отсутствуют (медицинскую помощь детям с онкологическими заболеваниями оказывают врачи-гематологи). Наибольшее число врачей-детских онкологов в Белгородской области (0,21 на 10 тыс. детского населения в возрасте 0–17 лет), наименьшее – в Тверской области (0,04 на 10 тыс. детского населения в возрасте 0–17 лет). Лишь в 7 (38,8 %) субъектах все врачи, оказывающие медицинскую помощь детям с онкологическими заболеваниями, имеют сертификаты детских онкологов (рис. 1). В 11 (61,1 %) субъектах нет отделений детской онкологии, в 1 из них отсутствуют детские онкологические койки.
Первичных пациентов со злокачественными новообразованиями – 821, число пациентов, состоящих на диспансерном учете (достигших ремиссии и продолжающих лечение), – 6 077. Таким образом, заболеваемость в ЦФО в 2017 г. составила 12, распространенность – 89,1 на 100 тыс. детского населения в возрасте 0–17 лет. Наибольшая заболеваемость отмечена в Орловской области (22,8 на 100 тыс. детского населения 0–17 лет), наименьшая – во Владимирской области (3,58 на 100 тыс. детского населения 0–17 лет) (рис. 2). Наибольшая распространенность – в Тверской области
Таблица 1
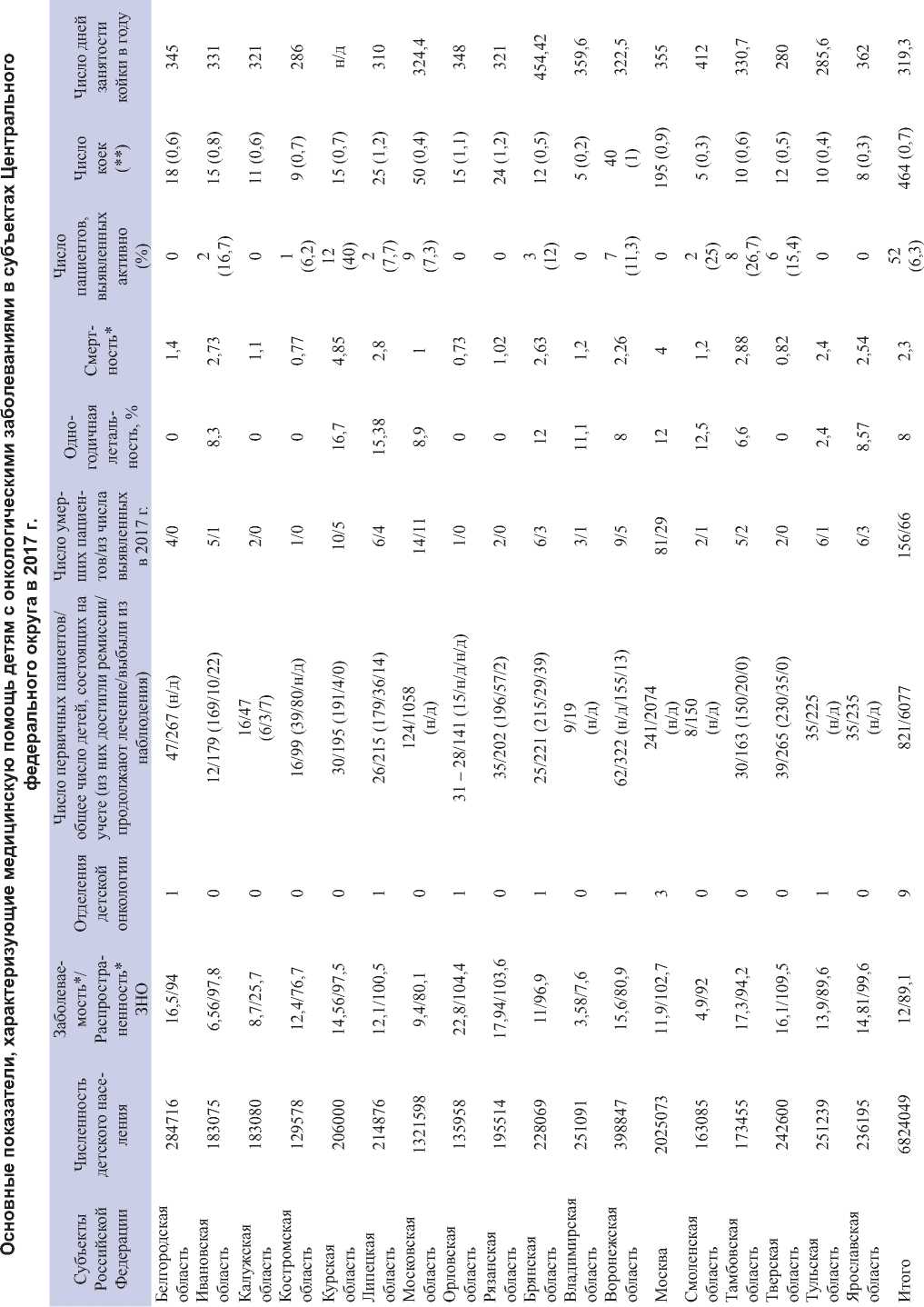
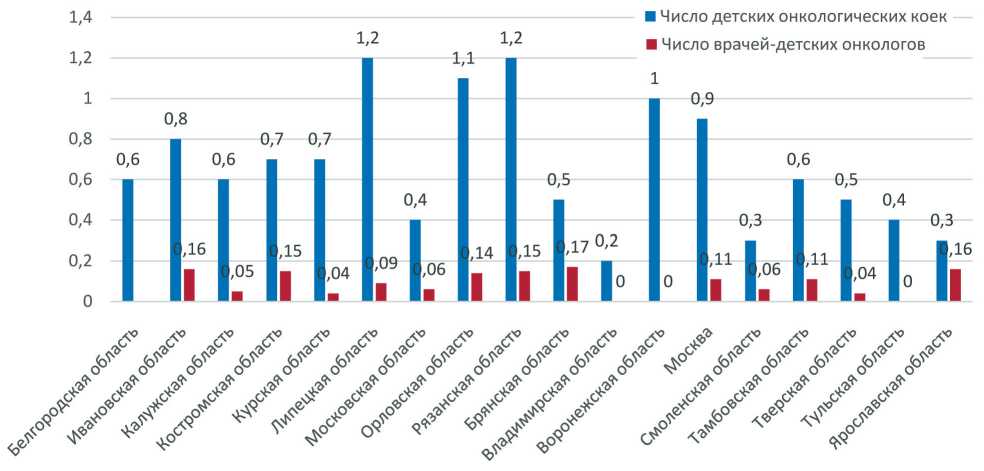
Рис. 1. Число врачей-детских онкологов и детских онкологических коек в субъектах Центрального федерального округа (на 10 тыс. населения в возрасте 0–17 лет)
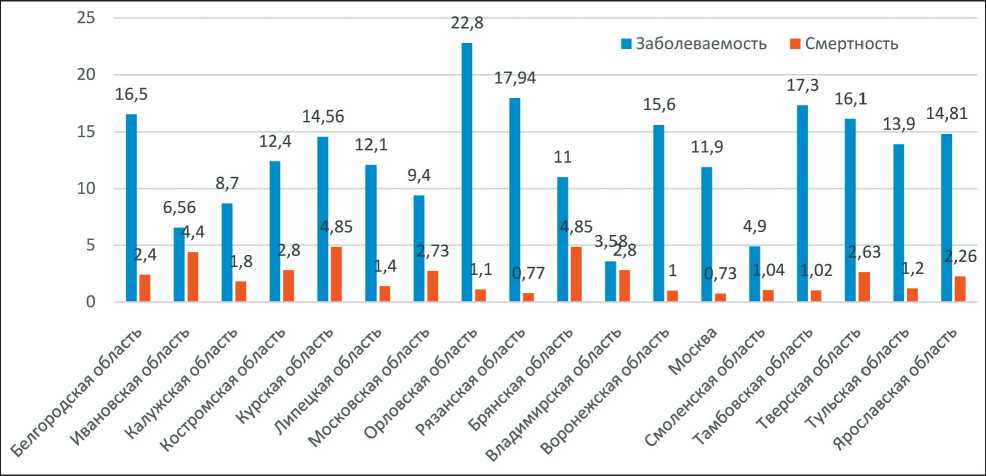
Рис. 2. Заболеваемость и смертность детей от злокачественных новообразований в субъектах Центрального федерального округа в 2017 г. (на 100 тыс. детского населения в возрасте 0–17 лет)
Рис. 3. Распространенность злокачественных новообразований в субъектах Центрального федерального округа в 2017 г. (на 100 тыс. детского населения в возрасте 0–17 лет)
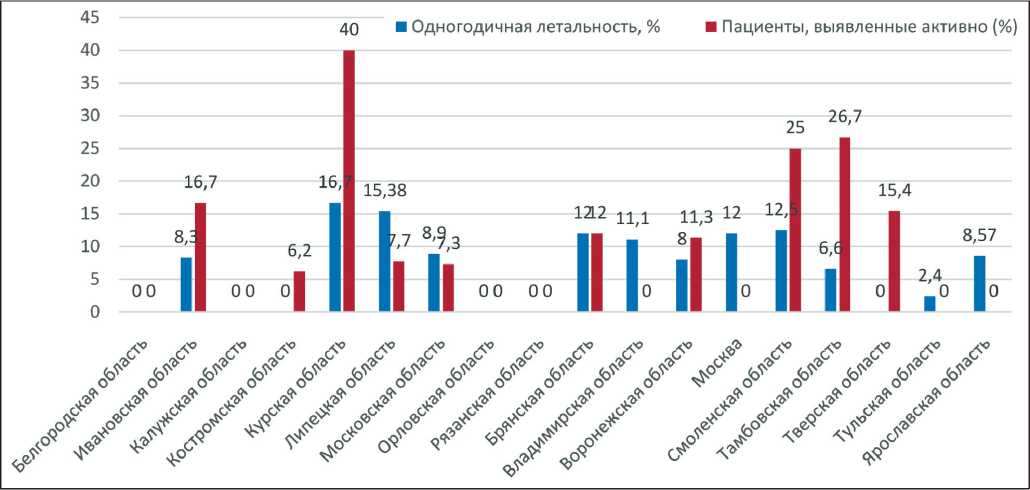
Рис. 4. Одногодичная летальность и пациенты, выявленные активно в субъектах Центрального федерального округа в 2017 г.
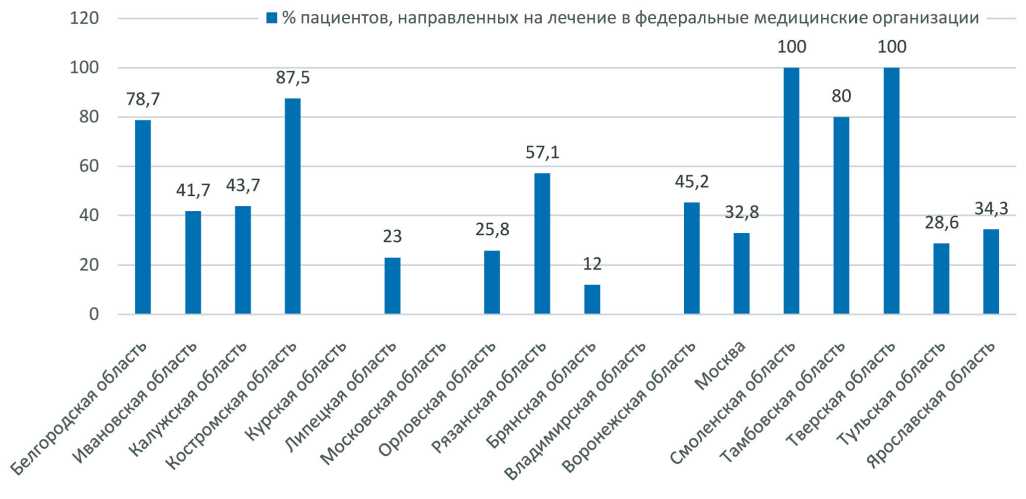
Рис. 5. Пациенты, направленные из субъектов Центрального федерального округа на лечение в федеральные медицинские организации в 2017 г.
(109,5 на 100 тыс. детского населения в возрасте 0–17 лет), наименьшая – во Владимирской области (7,6 на 100 тыс. детского населения в возрасте 0–17 лет) (рис. 3).
Умерло 156 пациентов, из них из числа выявленных в 2017 г. – 66. Таким образом, смертность составила 2,3 на 100 тыс. детского населения в возрасте 0–17 лет, одногодичная летальность – 8 %. Наибольшая смертность отмечена в Курской области (4,85 на 100 тыс. детского населения в возрасте 0–17 лет), наименьшая – в Орловской области (0,73 на 100 тыс. детского населения в возрасте 0–17 лет) (рис. 2). Наибольшая одногодичная летальность отмечена в Курской области – 16,7 %, в 6 субъектах одногодичная летальность составила 0 % (рис. 4).
Пациентов, выявленных активно, – 52 (6,3 %). В ряде субъектов (Белгородская, Калужская, Орловская, Рязанская, Владимирская, Тульская, Ярославская области и г. Москва) во время плановых профилактических осмотров злокачественных новообразований выявлено не было. Максимальный процент пациентов, выявленных активно, отмечен в Курской области – 40 % (рис. 4).
Среднее время, затраченное на установление диагноза и прошедшее от момента верификации диагноза до начала лечения, неизвестно, поскольку отчеты не содержат точных сведений (указаны лишь сроки «от и до»). По приблизительным подсчетам, указанные временные промежутки составили 7 дней и 3 дня соответственно (табл. 2).
На лечение в медицинские организации федерального подчинения было направлено 36,5 % больных (без учета Курской, Московской и Владимирской областей, которые не предоставили данные). Наибольший показатель отмечен в Смоленской и Тверской областях (100 %), наименьший – в Брянской области (12 %) (рис. 5). На лечение за пределы Российской Федерации уехало 12 (1,5 %) первичных пациентов (табл. 2).
Таблица 2
^
Ф
2 ®
2 v
S ш оЗ
ф S
IS
о I т °
х со S л X н
X Ф £ о I S о о со
Н J с sis
g гоО. О.
Ф о
го m о >< Е .0
-0 го
Е
О о
1S
S
S
W
X
S
2 s
X
S к
S
оЗ сЗ
S -^
еч
S
ё
03 У
S -е- s
сЗ
оЗ к
4 S ш


оЗ в сЗ S
X
S
В
S
«'
W
в
S а оЗ
С
S
щ н
S S 5 у S -е- s
оЗ
W S
У
S
оЗ S сЗ « 5


Обсуждение
Большинство оперативных отчетов содержали показатели, которые не соответствуют друг другу. Например, показатели заболеваемости и смертности не соответствовали численности детского населения, числу первичных пациентов и числу умерших пациентов. Также количество умерших в 2017 г. пациентов из числа выявленных в 2017 г. не соответствовало одногодичной летальности. Представленные в табл. 1 и 2 данные повторно рассчитаны автором с целью устранения указанных дефектов.
Высокий процент пациентов, направленных на лечение в медицинские организации федерального подчинения, вполне оправдан, поскольку детская онкология – централизованная отрасль медицины. Это объясняется относительно небольшим числом первичных пациентов, выявляемых ежегодно, и протоколами лечения, требующими привлечения врачей различных специальностей (детских онкологов, детских хирургов, лучевых диагностов, врачей-патологоанатомов, лучевых терапевтов, генетиков и т.д.). Учитывая, что лечение детей с онкологическими заболеваниями высокотехнологичное, в том числе с применением органосохраняющих операций, высокодозной химиотерапии с трансплантацией костного мозга, сложных методов диагностики, тиражирование данных методов во всех регионах нецелесообразно, поскольку это не только чрезвычайно затратно, но и лимитируется ограниченным числом первичных пациентов в каждом из субъектов, что не позволяет использовать оборудование с максимальной загрузкой. Помимо этого, выполнение сложных этапов лечения требует наличия большого опыта у врачей.
Таким образом, в отделениях детской онкологии субъектов, входящих в ЦФО, целесообразно выполнять лишь некоторые этапы лечения, например стандартные курсы химиотерапии, что оптимально, в том числе и с точки зрения транспортной доступности федеральных медицинских организаций, расположенных в Москве.
Показатели заболеваемости существенно ниже таковых в странах с высокой достоверностью статистических данных. Например, в Республике Беларусь заболеваемость детей в 2015 г. составила 18,4 для возрастной группы 0–14 лет. Оправданно полагать, что для возрастной группы 0–17 лет показатель заболеваемости превысит 20. Вместе с тем показатели смертности находятся на сопоставимом уровне [2, 4]. По сравнению с 2013 г. уровень заболеваемости в ЦФО практически не изменился, хотя увеличился в Российской Федерации, что свидетельствует о том, что выявляемость и учет за прошедшие 5 лет существенно не изменились [5]. Это объясняется отсутствием в Российской Федерации электронной базы данных детей с онкологическими заболеваниями (регистра), поскольку только единая система учета позволяет получать достоверные статистические данные. Более того, необходимо создание единого регистра всех пациентов со злокачественными новообразованиями, независимо от возраста, что обеспечит преемственность в лечении и исключит «дублирование» больных в системе и выбывание из наблюдения после достижения совершеннолетия.
Немаловажно и то, что у пациентов, достигших ремиссии, существенно выше риски развития вторых опухолей и отдаленных осложнений противоопухолевого лечения. По этим причинам пациенты данной группы должны подвергаться углубленным и частым профилактическим осмотрам в период ремиссии, что существенно проще с использованием данных регистра. Регистр, позволяющий устранить отмеченные выше дефекты статистических данных, разработан и внедрен в клиническую практику «пилотных» медицинских организаций [2, 4].
Доля пациентов, выявленных активно, остается крайне низкой. Более того, данный показатель существенно снизился по сравнению с 2016 г. (с 9,1 до 6,3 %) [1]. Это объясняется не только формальным подходом к проведению плановых профилактических осмотров, но и низкой «онкологической настороженностью» участковых педиатров [1]. Это, в свою очередь, обусловлено относительной редкостью злокачественных новообразований у детей и отсутствием специфических симптомов [6, 7].
Таким образом, повышение качества подготовки педиатров в плане детской онкологии – один из основных факторов, направленных на повышение выживаемости детей с онкологическими заболеваниями, поскольку, чем раньше начато лечение, тем выше вероятность достижения ремиссии [8]. Важная роль в решении данного вопроса должна принадлежать главным внештатным детским специалистам-онкологам субъектов, которым следует рекомендовать проведение регулярного аудита историй болезней пациентов с новообразованиями с клиническим разбором случаев диагностики заболеваний на распространенных стадиях [1]. К данной работе, безусловно, следует привлекать и педиатров, проводивших осмотр пациента при первичном обращении после манифестации заболевания [9, 10].
Анализ отчетов выявил отсутствие достоверных сведений, касающихся временных показателей. Из устных бесед с составителями отчетов установлено, что время, затраченное на установление диагноза и прошедшее от момента его верификации до начала лечения, не анализировалось, указывались приблизительные цифры. При этом данные показатели являются одними из важнейших, и дальнейшие усилия должны быть направлены на их максимальное снижение.
С целью устранения отмеченных дефектов необходимо внедрение электронной базы данных детей с онкологическими заболеваниями. Такая база данных, содержащая в том числе системы поддержки принятия врачебных решений, разработана и внедрена в клиническую практику пилотных медицинских организаций. Планируется ее внедрение в медицинских организациях Центрального федерального округа.
Заключение
Достоверность статистических данных в Российской Федерации, характеризующих медицинскую помощь детям с онкологическими заболеваниями, существенно повысилась. Можно отметить тенденцию роста заболеваемости, обусловленную совершенствованием методов диагностики и учета пациентов. Учитывая это, обоснованно ожидать дальнейший рост заболеваемости (выявляемости). Однако процент паци- ентов, выявленных активно, находится на низком уровне, что объясняется атипичностью течения злокачественных новообразований у детей и низким уровнем подготовки педиатров в плане детской онкологии, недостаточным опытом, объясняющимся нехарактерностью злокачественных новообразований у детей. Большой процент пациентов, направляемых на определенные этапы лечения в федеральные медицинские организации, вполне оправдан, поскольку детская онкология – сложная и мультидисциплинарная специальность, что определяет ее централизованность. Устранение некоторых дефектов учета требует внедрения современного российского программного обеспечения, что позволит научному сообществу получать данные, направленные на разработку новых протоколов лечения и повышение качества медицинской помощи.
Список литературы Организация медицинской помощи детям с онкологическими заболеваниями в Центральном федеральном округе
- Рыков М.Ю., Байбарина Е.Н., Чумакова О.В., Поляков В.Г. Эпидемиология злокачественных новообразований у детей в Российской Федерации: анализ основных показателей и пути преодоления дефектов статистических данных. Онкопедиатрия. 2017; 4(3): 159 176.
- Siegel R.L., Miller K.D., Jemal A. Cancer statistics 2017. CA Cancer J Clin. 2017; 67(1): 7 30. DOI: 10.12691/jcrt-6-2-5
- Рыков М.Ю. Смертность детей от злокачественных новообразований в Российской Федерации. Онкопедиатрия. 2017; 4(4): 234 245.
- Аксель Е.М. Злокачественные новообразования у детей: статистика заболеваемости и смертности детей в России и странах бывшего СССР в 2015 г. Евразийский онкологический журнал. 2017; 5(2): 349-357.
- Рыков М.Ю., Сусулёва Н.А., Чумакова О.В., Байбарина Е.Н., Поляков В.Г. Онкологическая заболеваемость детского населения Российской Федерации и его обеспеченность медицинской помощью (врачами, коечным фондом, диагностическими и лечебными технологиями): анализ статистических данных за 2013 г. Вопросы современной педиатрии. 2015; 14(6): 686 691.
- Cheung N.K., Dyer M.A. Neuroblastoma: developmental biology, cancer genomics and immunotherapy. Nat Rev Cancer. 2013; 13 (6): 397-411. DOI: 10.1038/nrc3526
- World Health Organization. Cancer control: diagnosis and treatment. WHO Guide for effective programmes [Internet]: http://apps.who.int (cited 22.04.2019).
- Ostime A. Navigating teenage cancer. Lancet Child Adolesc Health. 2018 Sep; 2(9): 634. DOI: 10.1016/S2352-4642(18)30239-6
- Rodriguez-Galindo C., Friedrich P., Morrissey L., Frazier L. Global challenges in pediatric oncology. Curr Opin Pediatr. 2013 Feb; 25(1): 3 15. DOI: 10.1097/MOP.0b013e32835c1cbe
- Sankila R., Martos Jiménez M.C., Miljus D., Pritchard-Jones K., Steliarova-Foucher E., Stiller C. Geographical comparison of cancer survival in European children (1988 1997): report from the Automated Childhood Cancer Information System project. Eur J Cancer. 2006; 42(13): 1972 80. DOI: 10.1016/j.ejca.2006.05.013


