Основные факторы, снижающие эффективность глазного протезирования при врождённом анофтальме и микрофтальме: ретроспективный анализ
Автор: Фролов М.А., Шклярук В.В., Шклярук Л.В., Фам Т.З., Мельниченко С.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4S1 т.20, 2025 года.
Бесплатный доступ
Цель. Проанализировать и оценить результаты и эффективность глазного протезирования у пациентов с врождённым анофтальмом и микрофтальмом на основе данных четырехлетнего наблюдения. Материалы и методы. Клиническую группу наблюдения составили 270 (двести семьдесят) пациентов: 202 пациента с врожденным анофтальмом (74,8% пациентов), 68 пациентов с врожденным микрофтальмом (25,2% пациентов). Проведено ретроспективное исследование на основе клинических данных, собранных за 2020-2024 гг., на базе ООО «Центр глазного протезирования», г. Москва. Возраст пациентов варьировал от 1 месяца до 80 лет. Офтальмологическое обследование включало: оценку конъюнктивальной полости (состояние сводов, ее конфигурацию), методы наружного осмотра (положение век, ширину глазной щели) и биомикроскопию конъюнктивы и поверхности глазного протеза. Для объективной оценки результата и контроля эффективности на всех этапах проводилась фотофиксация. Обсуждение. Ретроспективный анализ эффективности глазного протезирования у пациентов с врождённым анофтальмом и микрофтальмом выявил зависимость результатов от возраста и тактики ведения. Ключевыми прогностическими факторами успеха стали: раннее первичное протезирование, соблюдение сроков плановых замен глазных протезов, тщательная гигиена и регулярный уход за конъюнктивальной полостью и протезом и отсутствие воспаления конъюнктивы. Заключение. Ступенчатое глазное протезирование является ключевым методом реабилитации для пациентов с врождённым анофтальмом и микрофтальмом. Наилучшие функциональные и косметические результаты наблюдаются при применении индивидуально изготовленных протезов, которые восполняют недостающий объем и точную косметическую имитацию здорового глаза. Комплексный подход позволяет минимизировать психологическую травму и создать условия для успешной социальной адаптации пациента.
Врождённый анофтальм, врождённый микрофтальм, глазное протезирование, уход за глазным протезом
Короткий адрес: https://sciup.org/140312704
IDR: 140312704 | DOI: 10.25881/20728255_2025_20_4_S1_18
The main factors reducing the effectiveness of ocular prosthetics in congenital anophthalmia and microphthalmia: a retrospective analysis
Objective. To analyse and evaluate the results and effectiveness of ocular prosthetics in patients with congenital anophthalmia and microphthalmia based on four years of observation data. Materials and methods. The clinical observation group consisted of 270 (two hundred and seventy) patients: 202 patients with congenital anophthalmia (74.8% of patients) and 68 patients with congenital microphthalmia (25.2% of patients). A retrospective study was conducted based on clinical data collected between 2020 and 2024 at the Eye Prosthetics Centre in Moscow. The age of the patients ranged from 1 month to 80 years. The ophthalmological examination included: assessment of the conjunctival cavity (condition of the arches, its configuration), external examination methods (position of the eyelids, width of the eye slit) and biomicroscopy of the conjunctiva and the surface of the ocular prosthesis. Photography was used at all stages for objective assessment of the results and monitoring of effectiveness. Discussion. Retrospective analysis of the effectiveness of ocular prosthetics in patients with congenital anophthalmia and microphthalmia revealed that the results depended on age and management tactics. The key prognostic factors for success were: early primary prosthetics, adherence to the schedule for planned replacement of ocular prostheses, thorough hygiene and regular care of the conjunctival cavity and prosthesis, and the absence of conjunctival inflammation. Conclusion. Stepwise ocular prosthetics is a key rehabilitation method for patients with congenital anophthalmia and microphthalmia. The best functional and cosmetic results are observed with the use of custom-made prostheses that compensate for the missing volume and accurately imitate the appearance of a healthy eye. A comprehensive approach minimises psychological trauma and creates conditions for successful social adaptation of the patient.
Текст научной статьи Основные факторы, снижающие эффективность глазного протезирования при врождённом анофтальме и микрофтальме: ретроспективный анализ
Актуальность
Врождённый анофтальм и микрофтальм представляют собой внутриутробные аномалии развития, возникающие вследствие нарушения эмбриогенеза.
Врожденный анофтальм дифференцируется на истинный и мнимый. При врожденном микрофтальме степень гипоплазии глазного яблока может варьировать от сохранения лишь зачатка глаза до незначительного уменьшения размеров передне-задней оси относительно нормы [3–9].
Распространённость врождённого анофтальма и микрофтальма в разных странах составляет от 1,0 до 2,1 случая на 10 000 новорождённых [3–5; 8; 9].
Основными проблемами, с которыми сталкиваются при протезировании врожденного анофтальма и микрофтальма, являются: очень маленький размер костной орбиты, уменьшение в размерах и коническая форма конъ- юнктивальной полости, отсутствие глазного яблока, мелкие своды (или их отсутствие), заворот век и укороченная глазная щель, отсутствие глазодвигательной мускулатуры.
Основой реабилитации при данной патологии является ступенчатое глазное протезирование. Эта тактика предполагает поэтапное, бескровное расширение конъюнктивальной полости с использованием протезов увеличивающихся размеров, обеспечивает комплексный терапевтический и косметический эффект. Протезирование способствует стимуляции роста костей лицевого скелета, правильному формированию сводов и сохранению формы конъюнктивальной полости. Глазной протез защищает конъюнктивальную полость от экзогенных факторов [1–4]. Прогноз считается благоприятным при правильном и своевременно начатом протезировании [3; 5; 6].

Цель исследования: проанализировать и оценить результаты и эффективность глазного протезирования у пациентов с врождённым анофтальмом и микрофтальмом на основе данных четырехлетнего наблюдения.
Материалы и методы
Под наблюдением находилось 270 (двести семьдесят) пациентов с врожденным анофтальмом и микрофтальмом: 202 пациента с врожденным анофтальмом (74,8% пациентов), 68 пациентов с врожденным микрофтальмом (25,2% пациентов). Проведено ретроспективное исследование на основе клинических данных, собранных за 2020–2024 гг., на базе ООО «Центр глазного протезирования», г. Москва. Возраст пациентов варьировал от 1 месяца до 80 лет. Пациенты были разделены на две основные группы в зависимости от возрастных показателей: в 1 группе возраст пациентов варьировал от 1 месяца до 18 лет [198 (73,3%) пациентов], во 2 группе возраст пациентов варьировал от 18 до 80 лет [72 (26,7%) пациентов].
В рамках ретроспективного анализа изучались косметические и функциональные результаты протезирования на основе комплексного обследования: сбора анамнеза и жалоб, наружного осмотра, биомикроскопии конъюнктивальной полости и поверхности протеза.
Статистическая обработка данных, построение гистограмм и визуализация полученных результатов проводились с использованием программного обеспечения Microsoft Office Excel 2010.
Результаты
В 95% случаев (256 пациентам) было выполнено индивидуальное протезирование, в 5% случаев (14 пациентов) протезы были подобраны из готовых форм. Осуществлен ретроспективный анализ удовлетворительного и неудовлетворительного косметического и функционального результатов протезирования по возрастным группам:
Группа №1 включала 198 пациентов с врожденным анофтальмом и микрофтальмом в возрасте 1 месяц – 18 лет: удовлетворительный функционально-косметический результат зафиксирован в 76% случаев (151 пациент), неудовлетворительный – в 24% случаев (47 пациентов). В группе с неудовлетворительными результатами наблюдались следующие признаки: деформация и уменьшение объема конъюнктивальной полости, асимметрия костей лицевого скелета, нестабильное удержание глазного протеза.
Группа №2 включала 72 пациента с врожденным анофтальмом и микрофтальмом в возрасте 18–80 лет: удовлетворительный функционально-косметический результат зафиксирован в 68% случаев (49 пациентов), неудовлетворительный – в 32% (23 пациента).
Ретроспективный анализ позволил выявить, что неудовлетворительные результаты (72,2% случаев; 195 пациентов) в сравниваемых группах были преимущественно ассоциированы с несвоевременно начатым первичным протезированием, что замедлило процесс стимуляции
Несоблюдение методов гигиенического ухода за конъюнктивальной полостью и поверхностью протеза, воспаление конъюнктивы
Несвоевременно начатое первичное протезирование
Несоблюдение регламентированных интервалов замены ;
0,0% 20,0% 40,0% 60,0% 80,0%
Рис. 1. Ретроспективный анализ основных причин неудовлетворительных результатов глазного протезирования.
роста костей лицевого скелета и правильного формирования конъюнктивальных сводов.
Следующим ключевым фактором стало несоблюдение регламентированных интервалов замены глазных протезов (57% случаев; 154 пациента).
Не менее важной причиной являлось несоблюдение пациентами методов гигиенического ухода за конъюнктивальной полостью и поверхностью протеза, вследствие этого у пациентов отмечалось воспаление конъюнктивы, постоянное отделяемое и дискомфорт при ношении протеза (49,3% случаев; 133 пациента). Более наглядно отражено на рисунке №1.
Обсуждение
Эффективность глазного протезирования оценивалась по косметическим и функциональным результатам методом сравнения с сохраненным здоровым парным глазом. Оценивались следующие параметры: цветовое соответствие склеры и радужки, объем и размер протеза, его стабильность, субъективные ощущения пациента (отсутствие дискомфорта), анатомическое состояние век и слезных точек, наличие или отсутствие спаек (Рис. 2).
Результат глазного протезирования зависит от формы и размеров орбиты, состояния сводов, сроков первичного протезирования и плановых замен, соблюдения гигиены за полостью и протезом, отсутствия воспалительных заболеваний конъюнктивы. Наилучший результат достигается индивидуальным протезированием [8].
Глазной протез воспринимается организмом как инородное тело, покрывается отложениями и приводит к ощущению дискомфорта и появлению слизистого отделяемого. Для безопасного промывания конъюнктивальной полости и очистки поверхности протеза нами рекомендованы многофункциональные растворы по уходу за контактными линзами для чувствительных глаз с содержанием полигексаметиленбигуанида. Данные растворы обеспечивают удаление остатков слизи и качественный уход. Обработку следует проводить не менее 1 раза в неделю продолжительностью 15–30 минут. Режим обработки определяется состоянием конъюнктивальной полости, характером отделяемого и степенью за-
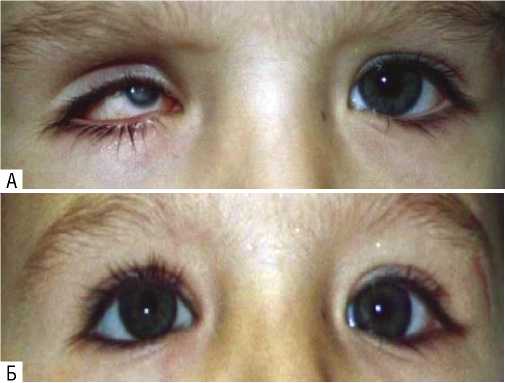
Рис. 2. OD Врожденный микрофтальм. Пациенту было проведено ступенчатое протезирование с 6 месяцев: а – до протезирования; б – после протезирования.

грязнения протеза [1; 2; 8]. Не рекомендуем использовать растворы с борной кислотой, так как при высыхании на поверхности протеза она кристаллизуется, что вызывает дополнительное раздражение и дискомфорт.
Для ухода за глазными протезами рекомендуется использование бесконсервантных увлажняющих капли по 1 капле 2–5 раз в сутки [1; 8]. Они обеспечивают легкое скольжение, увлажнение, смазывание и дезинфекцию глазных протезов, поддержание pH баланса конъюнктивальной полости. Использование воды для обработки протезов нецелесообразно и неэффективно из-за отсутствия дезинфицирующих свойств. Применение раствора хлоргексидина и его аналогов нежелательно, поскольку они не удаляют остатки слизистых отложений с поверхности протеза, при этом обладают эффективными дезинфицирующими свойствами. [1; 8].
При развитии воспаления, которое ассоциировано с использования глазного протеза, показана этиотропная терапия в течение 1–2 недель. Бессистемное применение антибиотиков при хронических конъюнктивитах противопоказано из-за риска ятрогенных осложнений и как следствие развития дисбактериоза.
Заключение
Основным методом реабилитации пациентов с врожденным анофтальмом и микрофтальмом является ступенчатое протезирование [3; 4; 7; 8]. Необходимо обязательное протезирование с 1-го месяца жизни. Чем раньше в полость орбиты помещен глазной протез, тем больше шансов предотвратить её отставание в росте и недоразвитие, а также правильное формирование костей лицевого скелета [3; 4; 8]. В детском возрасте рекомендуется использовать протезы со штырем из-за особенности строения и конусовидной полости орбиты. Замена протеза с увеличением производится каждые 2–3 недели в первые 2–3 месяца, затем 1 раз в 3–4 месяца. Каждый последующий протез не будет напоминать предыдущую форму. При устойчивом положении протеза замена с увеличением выполняется через 6 месяцев [3; 4; 6; 8].
Своевременное глазное протезирование снижает риски психологической травматизации и облегчает социальную адаптацию пациента.
Результаты ретроспективного исследования подтверждают, что своевременное начало и правильная тактика глазного протезирования позволяют достичь желаемого косметического и функционального эффекта протезирования.


