Особенности дентальной имплантации в области фронтальной группы зубов верхней челюсти
Автор: Епифанов С.А., Скуредин В.Д., Пашкова И.П., Крайнюкова Л.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 2 т.12, 2017 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188662
IDR: 140188662 | УДК: 617.716.1-089.844
Features of dental implantation in the frontal group of teeth of the upper jaw
Текст статьи Особенности дентальной имплантации в области фронтальной группы зубов верхней челюсти
УДК: 617.716.1-089.844
FEATURES OF DENTAL IMPLANTATIONIN THE FRONTAL GROUP OF TEETHOF THE UPPER JAW
«Никто не должен покидать этот мир с зубами, лежащими в стакане с водой у кровати».
Пер-Игвар Бранемарк
Дентальная имплантология относительно молодая наука относящаяся к наиболее быстро развивающимся сферам медицины. Процесс остеоинтеграции (открытый шведским физиологом П.И. Бранемарком) лег в основу современной концепции имплантологического лечения. Научно-технический прогресс и инновации в области производства медицинских сплавов сделали этот метод лечения безопасным и прогнозируемым.
Наиболее актуальный вопрос, стоящий перед стоматологами, – это обеспечение максимальной естественности вида десны в зоне хирургического вмешательства. Особенно акцентируют на этом внимание молодые пациенты и в некоторых случаях предъявляют завышенные требования. Причинами потери зубов в молодом возрасте могут быть травма, неудачи эндодонтического лечения, врожденное отсутствие зубов. Полное сохранение природной эстетики наиболее часто удается получить при немедленной имплантации – установке дентального имплантата сразу в лунку удаленного зуба. Но эта процедура имеет свои противопоказания и не всегда технически доступна.
Наиболее часто мы встречаем пациентов, которым было выполнено удаление зуба некоторое время назад, и они столкнулись с проблемой невозможности ношения съемного протеза или не удовлетворены его эстетическим видом. Таким пациентам рекомендована отсроченная дентальная имплантация, однако, без должного планирования, эта процедура приводит к плохому результату. В данном клиническом случае, благодаря подготовке и планированию операции, удалось добиться стабильного и высокоэстетичного результата.
В настоящем клиническом наблюдении представлена пациентка И., 32 года. Потеря зуба 2.2 вследствие удаления по причине травматического вывиха около 5 лет назад. В 2014 году пациентка консультирована по месту жительства, рекомендовано выполнение костно-пластической операции для последующего проведения дентальной имплантации. В соответствии с планом лечения ей было выполнено хирургическое лечение в объеме направленной костной регенерации в области отсутствующего зуба 2.2. С эстетической целью пациентка носила пластиночный съемный протез, закры-
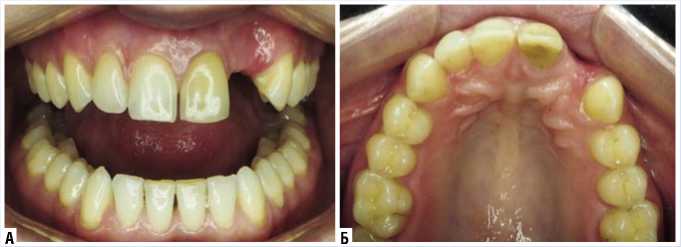
Рис. 1. Вид дефекта в области отсутствующего зуба 2.2 (а, б)
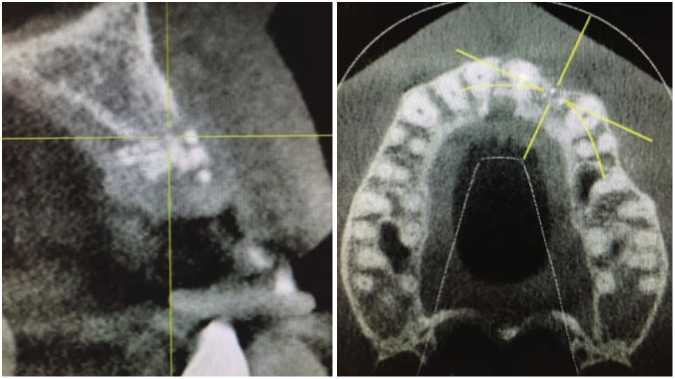
Рис. 2. Вид дефекта в области отсутствующего 2.2 зуба на конусно-лучевой компьютерной томографии (отчетливо определяется граница между костно-пластическим материалом и костью альвеолярного отростка)
вающий отсутствующий зуб. Однако, в течении 3-х месяцев у пациентки развилась резорбция костно-пластического материала.
Учитывая неэффективность проведенного лечения, пациентка направлена в Пироговский Центр для определения дальнейшей тактики лечения. Проведена консультация, на которой оценены условия для проведения дентальной имплантации (рис. 1). На конуснолучевой компьютерной томографии отмечается «достаточный» объем костной ткани для установки имплантата размером 3,5/11,5 мм (рис. 2). Так же отмечаются остатки искусственной костной ткани, отличающейся по плотности и текстуре от собственной кости. Зона в области вершины альвеолярного гребня при выборе размеров имплантата не учитывалась, так как был высокий риск несостоятельности этого участка во время подготовки воспринимающего ложа для имплантата. В полости рта отмечалось уменьшение объема прикрепленной (кератинизированной) десны в области

дефекта и отсутствие десневых сосочков по его краям. Учитывая данные анамнеза, высокие эстетические требования и объективные данные обследования, принято решение о проведении отсроченной дентальной имплантации в области зуба 2.2 с одномоментной нагрузкой временной коронкой и восстановление мягкотканого объема трансплантатом из подслизистого слоя неба.
В отделении стоматологии КДЦ «Измайловский» врачом – стоматологом-ортопедом изготовлен хирургический шаблон, представляющий из себя тонкую каппу, облегчающую позиционирование имплантата и служащий «ключом» для изготовления временной реставрации на имплантате (рис. 3).
Основной проблемой в подобных клинических случаях является явный дефицит мягких тканей, необходимых для создания контуров сосочков и естественного вида десны вокруг имплантата. Учитывая сложившуюся ситуацию, для увеличения объема мягких тканей и восстановления дистального и медиального межзубного сосочка, нами предложена модификация методики гингивопласти-ки по P. Palacci. Суть заключается в следующем: линия первого хирургического разреза смещается в небную сторону для обеспечения возможности выкраивания двух оппозитных лоскутов, вместе с этим, в средней части лоскута формируется карман между надкостницей и слизистым слоем, в который перемещается соединительнотканный трансплантат на ножке из подслизистого слоя неба (схема1).
В соответствии с разработанной концепцией нами выполнено хирургическое вмешательство: дентальная имплантация в области 2.2, гингивопластика (модификация методики по P. Palacci). Под местной инфильтарционной анестезией произведен разрез заранее спланированной конфигурации. При отделении надкостницы с вершины альвеолярного гребня выявилась несостоятельность ранее имплантированного костного материала, что потребовало его удаления. Так же иссечена рубцовая ткань и часть измененной надкостницы с внутренней стороны слизистого-надкостничного лоскута для обеспечения его подвижности. Сформирован подслизистый карман с вестибулярной стороны слизисто-надкостничного лоскута. Используя хирургический шаблон, сформировано ложе под имплантат. Благодаря выбору имплантата корневидной (конической) формы удалось достигнуть высоких значений первичной стабильности. Меха-
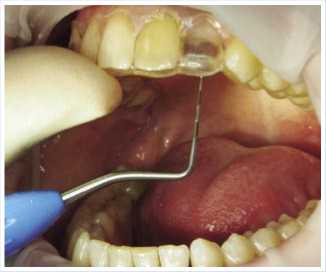
Рис. 3. Вид ортопедического шаблона в полости рта (позиционирование оси сверления для установки имплантата относительно соседних зубов)
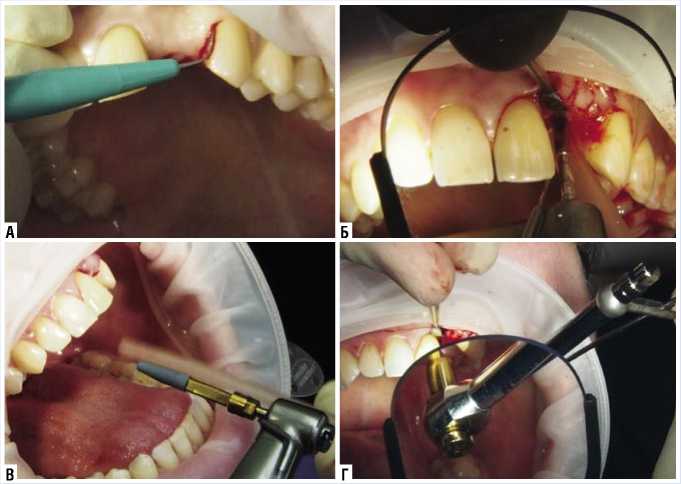
Рис. 4. Этапы установки имплантата. А – разрез слизистой; Б – удаление рубцово-измененной ткани, В – дентальная имплантация; Г – проварка первичной стабильности установленного имплантата
ническое усилие установки имплантата составило 35–40 н/см. Показатели перкуторной периотестометрии в вестибуло-оральном направлении равнялись – 5.6 (5.0–8.0 – хорошая стабильность) (рис. 4). Учитывая полученные данные, выполнено моделирование и фиксация временного титанового абатмента. Одновременно, ортопедом-стоматологом, из быстротвердеющей пластмассы, изготовлена временная коронка (моделирование и полировка выполнялись вне полости рта) (рис. 5).
Заключительным этапом операции явилась работа с мягкими тканями. Выкроены и ротированы оппозитные лоскуты по P. Pallaci. Из подслизистого слоя
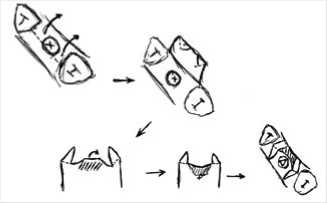
Схема 1. Схематическое изображение формирование оппозитных лоскутов на ножке (в основе лежит методика P. Pallaci, пояснение в тексте)
неба сформирован соединительнотканный трансплантат, который введен и фиксирован в вестибулярном кармане монофила-ментной нитью Prolene 7/0 с использованием микрохирургического инструментария. Сформированы десневые сосочки. Фиксация лоскутов в области медиального и дистального десневого сосочка производилась этой же нитью (рис. 6).
В послеоперационном периоде пациентка получала антибактериальную и противоспалительную терапию, проходила регулярные осмотры у оперировавшего хирурга (рис. 7). Швы сняты на 7-е сутки. Осложнений в ближайшем и отдаленном периоде наблюдения не выявлено.

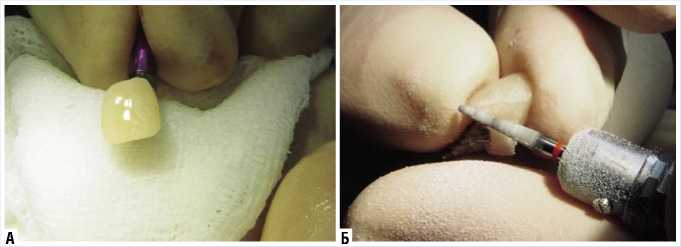
Рис. 5. Ортопедический этап (А – изготовление и Б – общий вид временной коронки)
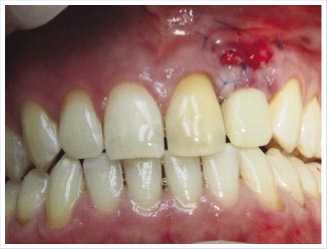
Рис. 7. Общий вид после завершения операции
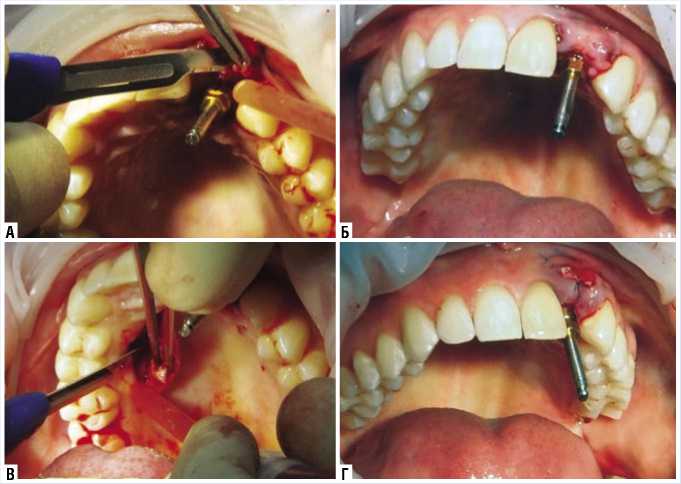
Рис. 6. Этап работы с мягкими тканями. А – формирование оппозитных лоскутов; Б – формирование слизистой вокруг абатмента; В – выделение соединительнотканного трансплантата; Г – фиксация трансплантата в вестибулярном кармане
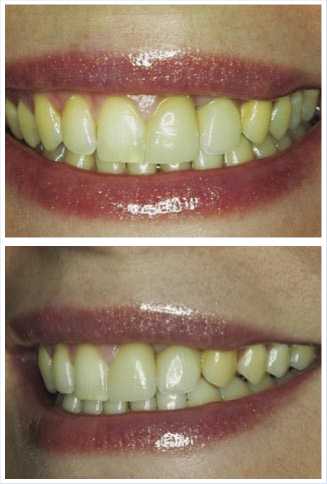
Рис. 8. Окончательный результат после постоянного протезирования
Через 3,5 месяца, учитывая высокую стабильность имплантата (показатель периотестометрии – 5.8), выполнено изготовление постоянной коронки. Учитывая высокие требования к эстетике со стороны пациентки, материалом для изготовления постоянной коронки выбран диоксид циркония. Для устранения локального дисколорита зубов, дополнительно выполнена адгезивная реставрация зуба 2.1 (винир, полукоронка). В результате достигнут высокий функциональный и эстетический результат (рис. 8).
Данный клинический случай наглядно иллюстрирует необходимость комплексного планирования стоматологического лечения в «эстетически важной зоне». Многие исследования и наш клинический опыт, в том числе, говорят о необходимости проведения немедленной дентальной имплантации в эстетически значимой зоне, так как этот метод позволяет предотвратить потерю вертикального объема костной ткани и границ прикрепленной десны. Если немедленная имплантация невозможна (при наличии противопоказаний) следует отказаться от восстановления потерянного зуба съемной ортопедической конструкцией с опорой на десну, так как подобные протезы вызывают хроническую травму и нарушение кровоснабжения слизистой в области удаленного зуба, что приводит к атрофии костной ткани и потере таких важных с эстетической точки зрения образований как межзубные десневые сосочки и образованию «черных треугольников». Альтернативой съемной конструкции может быть протез адгезивной фиксации к соседним от дефекта зубам.