Особенности диагностики и лечения острых гнойных заболеваний мягких тканей у больных, употребляющих опиоидные наркотические препараты
Автор: Земляной А.Б., Фурса А.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.6, 2011 года.
Бесплатный доступ
Изучены результаты лечения 79 пациентов с гнойно-воспалительными процессами мягких тканей, ведущими диссоциальный образ жизни в виде наркомании. Определена взаимосвязь между длительностью наркомании, путями введения наркотика и характеристикой гнойного очага. Принципиальными элементами разработанной нами модификации общепринятого комплексного лечения является применение агрессивной хирургической обработки. Предложенная тактика предопределяет эффективность дальнейшего консервативного лечения, позволяя максимально быстро перевести рану во 2-ю фазу течения раневого процесса и создать условия для ее скорейшего заживления.
Диссоциальность, наркомания, агрессивная хирургическая тактика
Короткий адрес: https://sciup.org/140187912
IDR: 140187912 | УДК: 616-07.004.12:616-052-002.1/.31:613.83
Features of diagnosis and treatment of acute purulent diseases of soft tissues in patients, who use opioid drugs
The treatment results of 79 patients with purulent inflammatory processes of soft tissues, leading dissocial way of living, have been studied. The interrelation has been determined between the duration of drug use, ways of abused drug insertion and the characteristics of the suppurative focus. The principal elements of our developed modification of common multiple treatment is the application of aggressive debridement. The offered tactics predetermines the efficiency of further conservative treatment, which allows to pass as quick as possible the wound to the second course phase of the wound process and to provide conditions for the accelerated healing.
Текст научной статьи Особенности диагностики и лечения острых гнойных заболеваний мягких тканей у больных, употребляющих опиоидные наркотические препараты
Росту гнойно-воспалительных заболеваний мягких тканей способствует увеличение количества лиц, ведущих диссоциальный образ жизни. По данным ВОЗ в мире в 2007 г. насчитывалось свыше 200 млн лиц, практикующих немедицинское использование различных наркотических веществ. Из доклада ежегодного Международного комитета по контролю за оборотом наркотиков при ООН: в России в 2005 г. употребляли наркотики 6 млн человек, из них 2 млн человек – это молодые люди в возрасте до 24 лет.
Установлена прямая связь между парентеральным употреблением наркотиков и развитием тяжелой хирургической инфекции [1, 3, 4]. Риском развития абсцессов и флегмон является: подкожное или внутримышечное введение наркотического препарата, введение смеси наркотиков, использование грязных игл, большая частота инъекций, забор крови перед введением наркотика. Элементарное несоблюдение санитарно-гигиенических норм приводит к развитию обширных гнойных процессов мягких тканей [3, 9, 11], которые являются ведущей причиной смертности и неоднократных госпитализаций среди бомжей и наркоманов [2, 9].
Очаги гнойной инфекции у наркоманов чаще всего формируются в зонах частых инъекций наркотиков: паховая область, проекция подмышечных и кубитальных вен [4, 5]. Длительное введение наркотических веществ трансформирует эти зоны в очаги гнойной инфекции в проекции магистральных сосудов [2, 6]. Паравазальное введение наркотиков приводит к развитию флегмон, которые протекают атипично. При улучшении состояния после хирургического лечения отмечается длительное заживление раны [7, 8]. Достаточно часто происходит генерализация гнойного процесса с развитием сепсиса [2, 10].
«Омоложение» наркомании и алкоголизма, наличие сопутствующих социальных и соматических заболеваний на фоне отсутствия специализированной медицинской помощи, создают предпосылки для увеличения тяжести протекания и кратности гнойных процессов у данной группы больных.
В настоящее время недостаточно исследований по вопросам течения острых гнойных заболеваний у наркоманов. Не разработан единый комплекс хирургического лечения с учетом состояния гнойных очагов, окружающих мягких тканей. Не учитываются особенности дис-социального поведения пациентов в лечебном учреждении. Таким образом, разработка тактики комплексного хирургического лечения острых гнойных заболеваний у наркоманов является актуальной проблемой.
Материалы и методы
Проспективно проанализированы результаты обследования и лечения 79 пациентов (наркоманов) с гнойно-воспалительными процессами мягких тканей. Среди обследуемой группы наркоманов 22,78% (n=18) не имели определенного места жительства. Средний возраст пациентов составил 34,67±0,92 года, с колебанием от 21 до 48 лет.
Наиболее частыми гнойными заболеваниями были флегмоны и абсцессы (89%). Течение гнойного заболевания осложнилось сепсисом у 18 (22,78%) пациентов. Диагноз сепсиса ставили на основе рекомендаций ACCP/ SCCM (1991 г.).

Земляной А.Б., Фурса А.А.
ОСОБЕННОСТИ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОСТРЫХ ГНОЙНЫХ ЗАБОЛЕВАНИЙ МЯГКИХ ТКАНЕЙ У БОЛЬНЫХ, УПОТРЕБЛЯЮЩИХ ОПИОИДНЫЕ НАРКОТИЧЕСКИЕ ПРЕПАРАТЫ
Для изучения социального статуса пациента и образа его жизни использовался метод карт – опросников. Анкетирование больных проводилось при установлении доверительных взаимоотношений между ними и врачом. При оценке локального статуса учитывалось наличие гиперемии кожи, отека и инфильтрации ткани, наличие следов от инъекций. При определении объема гнойного очага учитывалась глубина поражения тканей и размеры выявленных гнойных затеков.
Оценка течения раневого процесса во время лечения осуществлялась по результатам цитологических, морфологических и бактериологических методов исследования. Полученные раневые отпечатки фиксировали метиленовым спиртом и окрашивали по Романовскому – Гимза и по Граму, биоптаты окрашивались гематоксилином и эозином. Для определения качественного состава микрофлоры раневой экссудат засевали на селективные питательные среды: 5% сахарный бульон, кровяной агар, желточносолевой агар, среда Эндо, среда Саборо, ацетатная среда. Количественное определение содержания микробных тел в ране из расчета на 1 грамм ткани проводили по методике C. Baxter с соавт. и E. Loeble с соавт. в модификации И.И. Колкера. Обработка и анализ полученных данных выполнены на основе пакета прикладных программ Statistica 6,0 фирмы StatSoft Inc. (США). Достоверность различия показателей определена с использованием Т-критерия Манна-Уитни с достоверностью p<0,05.
Результаты
Систематизировано сочетание факторов диссоци-альности пациентов, влияющих на развитие у них острых гнойных заболеваний мягких тканей. Нами предложено определение степени диссоциации по 7 базовым факторам: наличие прописки, работы, общения с семьей, наличие адекватного сна, питания, санитарно-гигиенических условий, температурных условий жилья. Если данные показатели в 4 и более случаях были неадекватны норме, то степень диссоциальности считалась выраженной. Если факторы не соответствовали общестандартным в 3 и менее случаях – степень диссоциальности считалась невыраженной. Особенностью поведения пациентов с высокой степенью диссоциальности в стационаре являлось негативное отношение к лечению, пропуск ими перевязок и инъекций, снятие повязок с раны, продолжающееся злоупотребление алкоголем и наркотиками. Все это замедляло процесс репарации и препятствовало проведению пластических операций.
Изучена взаимосвязь длительности наркомании, путей введения наркотика и характеристики гнойного очага. Свой точный стаж наркомании знали 58 человек (включены в исследование). В зависимости от продолжительности применения наркотических препаратов больные распределены на группы: до 5 лет (n=17 человек), от 5 до 10 лет (n=22 человека), более 10 лет (n=19 человек).
Установлено, что больные со стажем наркомании до 5 лет (76,47%) преимущественно использовали для введения наркотиков хорошо визуализируемые подкожные вены верхних и нижних конечностей: кубитальные вены, вены кисти и стопы, предплечья (рис. 1). У данной группы больных наиболее типично расположение гнойных очагов в пределах подкожной жировой клетчатки с локализацией в локтевой ямке, на предплечье и плече, на тыльной поверхности кисти и стопы.
При злоупотреблении наркотиками от 5 до 10 лет на первое место выходят внутриартериальный (45,45%) и внутримышечный (45,45%) пути введения. При внутриартериальном введении наркотиков больные наиболее часто использовали бедренные, плечевые и подмышечные артерии, что вело к развитию обширных паравазальных гнойных очагов на передней поверхности бедра, передне-медиальной поверхности плеча, в паховой области (рис. 2). Внутримышечные инъекции выполнялись в мышцы бедра, плеча и ягодичные мышцы. Развившиеся гнойно-воспалительные процессы имели
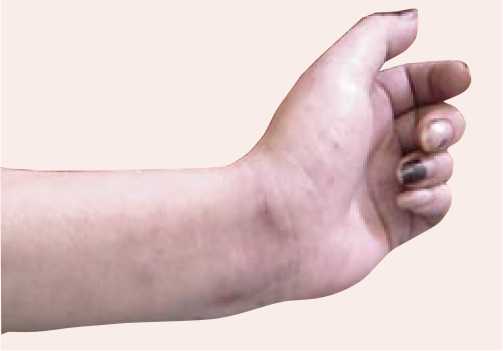
Рис. 1. Следы от инъекций («дорожка») по ходу подкожных вен предплечья
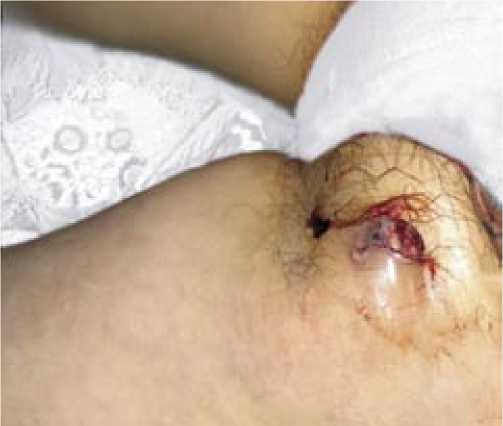
Рис. 2. Псевдоаневризма ОБА с абсцедированием
Земляной А.Б., Фурса А.А.
ОСОБЕННОСТИ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОСТРЫХ ГНОЙНЫХ ЗАБОЛЕВАНИЙ МЯГКИХ ТКАНЕЙ У БОЛЬНЫХ, УПОТРЕБЛЯЮЩИХ ОПИОИДНЫЕ НАРКОТИЧЕСКИЕ ПРЕПАРАТЫ большой объем поражения за счет распространенности по мышечным футлярам с наиболее частой локализацией в ягодичной области, на задне-латеральной поверхности плеча, на передне-латеральной поверхности бедра.
У больных со стажем наркомании более 10 лет из-за отсутствия доступных вен и артерий основным является внутримышечный путь введения наркотиков (73,68%). Используются ягодичные мышцы, мышцы плеча. За счет постоянной травматизации, в мышцах образуются рубцовые изменения. А на фоне регулярного инфицирования рубцовой ткани развиваются вялотекущие осумкованные гнойные очаги. Поэтому, у данной группы пациентов чаще встречаются межмышечные абсцессы плеча, ягодичной области (рис. 3)
Принципиальными элементами разработанной нами модификации общепринятого комплексного лечения является применение:
-
I. Агрессивной хирургической обработки с целью купирования в короткие сроки гнойно-воспалительного процесса.
-
II. Консервативного лечения:
-
1. Антибактериальная терапия.
-
2. Дезинтоксикационная и симптоматическая терапия.
-
3. Местное медикаментозное лечение.
-
III. Проведение комплекса мероприятий, направленных на устранение сопутствующих факторов, влияющих на общее состояние, и течение раневого процесса:
-
1. Восстановление режима сна и питания, проведение санитарно-гигиенических мероприятий;
-
2. Психологическая адаптация больных с целью удержания их от употребления наркотиков и алкоголя, и для выработки адекватного отношения к проводимому лечению.
-
IV. Ранние восстановительные операции.
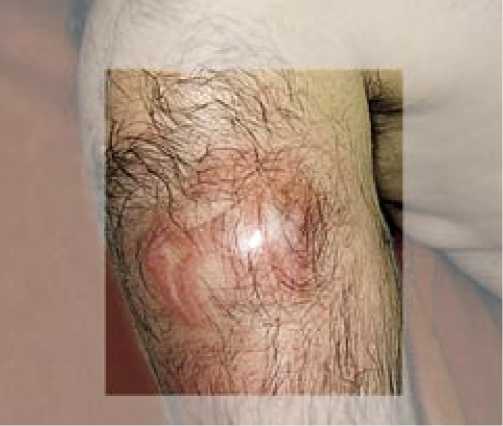
Рис. 3. Постинъекционный абсцесс правого плеча
Ведущая роль в комплексном лечении гнойно-воспалительных заболеваний мягких тканей у наркоманов принадлежит разработанной нами агрессивно-радикальной хирургической обработке гнойного очага: проведение в ранние сроки радикальной обработки гнойного очага одновременно с дополнительным иссечением всех близлежащих рубцовых тканей в подкожной клетчатке и мышцах, иссечением рубцово-измененной фасции, следов («дорожек») от инъекций на коже и рубцовых втяжений кожи («колодцев») в зоне поражения (патент на изобретение № 2400155 от 17.02.2009).
Абсцессы (n=39), располагаясь в мягких тканях, имели четкие контуры без выраженной перифокальной воспалительной реакции. В связи с длительным существованием гнойного очага полость абсцесса была ограничена плотной капсулой. Внутри полости располагались лизированные некротические ткани, густой гнойный экссудат и грануляции. Зона абсцесса была окружена рубцовыми тканями вследствие постоянной травматиза-ции мышц. Радикальное хирургическое лечение носило агрессивный характер с целью предупреждения рецидива гнойного процесса в заведомо инфицированной рубцовой ткани (рис. 4).
Агрессивность оперативного лечения заключалась не только в иссечении имеющихся некрозов, капсулы, но и в тотальном иссечении всех рубцовых тканей вокруг
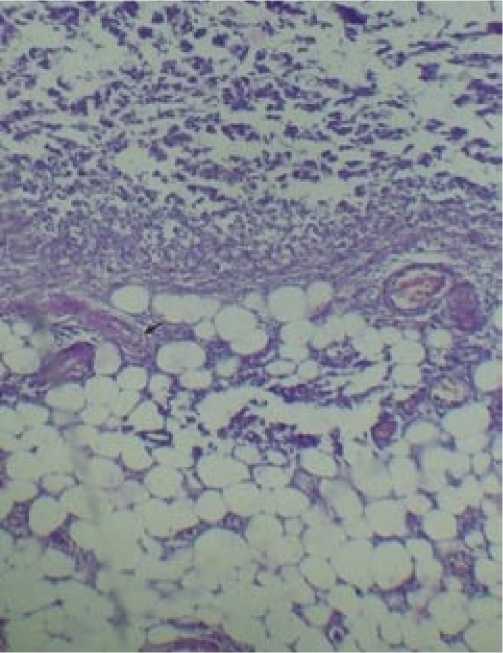
Рис. 4. Микроабсцесс (указан стрелкой) в рубцовых тканях вблизи гнойного очага. Окраска гематоксилином и эозином, х 100.

Земляной А.Б., Фурса А.А.
ОСОБЕННОСТИ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОСТРЫХ ГНОЙНЫХ ЗАБОЛЕВАНИЙ МЯГКИХ ТКАНЕЙ У БОЛЬНЫХ, УПОТРЕБЛЯЮЩИХ ОПИОИДНЫЕ НАРКОТИЧЕСКИЕ ПРЕПАРАТЫ зоны гнойного очага. Полость дренировалась трубчатым полихлорвиниловым дренажем. Данная хирургическая тактика лечения позволяла добиться быстрого купирования гнойного очага, очищения раневой поверхности, слипания полости абсцесса и приобретения послеоперационной раной остаточного поверхностного характера.
Флегмоны требовали обширных хирургических вмешательств с проведением радикальной хирургической обработки в пределах здоровых тканей и ревизии возможных путей распространения инфекции. Проводилось широкое рассечение кожи в границах выраженной инфильтрации тканей. В связи с тем, что процесс носил распространенный характер, доступ осуществлялся максимально широко с полным открытием зоны очага, с иссечением «дорожек» от инъекций, травмированных кожных участков, радикальным удалением инфильтрированных, некротических и рубцовых тканей.
При эпифасциальном расположении гнойного очага рубцово-измененная подкожная клетчатка, не подвергшаяся полному лизированию, иссекалась на протяжении. При внутриартериальном и внутримышечном введение наркотических препаратов гнойно-воспалительный процесс располагался субфасциально. При частых инъекциях в глубокие слои тканей фасция уплотнялась и могла не подвергнуться лизису. Несмотря на целостность фасции, удалялись ее уплотненные участки.
Длительно существующий гнойный процесс в мышечном слое приводил к лизису фасции и переходу процесса на подкожную жировую клетчатку. Тактика хирургического лечения была однотипна. Разрез кожи и подкожной клетчатки производился над инфильтратом с иссечением участков поврежденной кожи, подкожной клетчатки на протяжении, лизированной и некротизированной фасции, а также участков пораженных мышц, рубцовых тканей. Производилась ревизия раны с целью ликвидации гнойных затеков, обработка раны 3% перекисью водорода, антисептиком и дренирование трубчатыми дренажами.
При расположении флегмоны в паховой области возникали трудности в оперативном лечении в связи с близостью сосудистого пучка и необходимостью проведения радикальной хирургической обработки. Производился разрез кожи и подкожной клетчатки с иссечением рубцовых тканей в области постинъекционного свища и устранением кожного втяжения («колодца»). Мышцы тупо расслаивались для раскрытия гнойной полости, расположенной под паховой связкой, с визуализацией сосудистого пучка и последующей хирургической обработкой очага. Дренирование выполнялось трубчатым дренажем.
Мы осуществляли ведение раны под повязкой с использованием местных медикаментозных средств (повязки с 1% раствором йодопирона, мазью «Левомеколь», 5% диоксидиновой мазью).
Благодаря проводимому лечению были достигнуты хорошие результаты у 69 (87,34%) пациентов: 9 (11,39%)
человек выписаны с полностью зажившей раной; 60(75,95%) человек выписаны с гранулирующей или эпителизирующейся раной. Средняя площадь остаточной раны составила 20,16±3,04см2.
К неудовлетворительным результатам были отнесены летальные исходы. Летальный исход наступил у 3 (3,8%) больных, поступивших с крайне запущенным гнойно-воспалительным процессом в мягких тканях и сепсисом.
Заключение
Нами установлено, что в зависимости от стажа наркомании определяются преимущественные пути введения и зоны локализации гнойных очагов у наркоманов. Анализ этих данных дает возможность ещё до выполнения оперативного вмешательства оценить его объём и возможный оперативный доступ, выбрать общий или локальный метод обезболивания.
Агрессивная хирургическая обработка является ведущим элементом в комплексном лечении пациентов, ведущих диссоциальный образ жизни. Она предопределяет эффективность дальнейшего консервативного лечения, позволяя максимально быстро перевести рану во 2-ю фазу течения раневого процесса и создать условия для ее скорейшего заживления. Агрессивность оперативного лечения при абсцессах заключается не только в иссечении имеющихся некрозов, капсулы, но и в тотальном иссечении всех рубцовых тканей вокруг зоны гнойного очага, включающих микроабсцессы. При хирургическом лечении флегмон у наркоманов дополнительно иссекаются рубцовые ткани, расположенные в мышцах, подкожном слое, в коже с удалением постинъекционных втяжений.
Данная тактика позволяет добиться хороших клинических результатов даже на фоне неадекватного поведения больных в стационаре.
ОСОБЕННОСТИ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ОСТРЫХ ГНОЙНЫХ ЗАБОЛЕВАНИЙ МЯГКИХ ТКАНЕЙ У БОЛЬНЫХ, УПОТРЕБЛЯЮЩИХ ОПИОИДНЫЕ НАРКОТИЧЕСКИЕ ПРЕПАРАТЫ
Список литературы Особенности диагностики и лечения острых гнойных заболеваний мягких тканей у больных, употребляющих опиоидные наркотические препараты
- Братийчук А.Н. Хирургическая инфекция у наркозависимых: определение степени тяжести и лечебно-тактических характеристик/А.Н. Братийчук, Ю.Л. Минаев, А.А. Боклин, О.В. Куляскин//Военно-медицинский журнал. -2006. -Т. 327, № 9. -С. 38-41.
- Бубнова Н.А. Гнойная хирургическая инфекция у наркоманов и ВИЧ-инфицированных больных/Н.А. Бубнова, Л.Г. Акинчиц, М.А. Шатиль//Амбулаторная хирургия. -2001. -№ 3. -С. 24-26.
- Конычев А.В. Особенности клиники и лечения гнойно-воспалительных заболеваний пальцев и кисти у социально-незащищенных пациентов/А.В. Конычев, О.Б. Бегишев, Т.Г. Лебедева, Ю.А. Спесивцев//Вопросы практической медицины. -Санкт-Петербург, 1997. -С. 120-123.
- Куликова А.Н. Постинъекционные гнойно-воспалительные и травматологические сосудистые повреждения у больных наркоманией//Ангиология и сосудистая хирургия. -2000. -Том 6, № 4. -С. 113-118.
- Куляскин О.В. Особенности диагностики и лечения гнойной хирургической инфекции у больных опийной наркоманией: автореф. дис... кандидата мед. наук/О.В. Куляскин. -Самара, 2006. -32 с.
- Скарзов А.В. Клинические особенности гнойно-воспалительных заболеваний мягких тканей у лиц, страдающих наркоманией и пути оптимизации хирургического лечения: автореф. дис... кандидата мед. наук/А.В. Скарзов. -Саратов, 2003. -24 с.
- Столяров Е.А. Хирургическая инфекция/Е.А. Столяров [и др.]. -Самара, 2004. -239 с.
- Чадаев А.П. Особенности клинических проявлений гнойно-септических постинъекционных осложнений у больных наркоманией/А.П. Чадаев, А.А. Зверев, А.В. Льготина//Российский Медицинский Журнал. -2007. -№ 4. -С. 9-12.
- Bassetti S. Staphylococcus aureus infections in Injection Drug Users: Risk Factors and Prevention Strategies/S. Bassetti, М. Battegy//Infection. -2004. -№ 32. Р. 163-169.
- Chen C.K. Characteristics of hospitalized heroin smokers and heroin injectors in Taiwan/C.K. Chen, L.W. Su, S.K. Lin//Chang. Keng. I-Hsueh. Tsa. Chih. -1999. Vol. 22, № 2. -Р. 197-203.
- Murphy E.L. Risk factors for skin and soft-tissue abscesses among injection drug users/E.L. Murphy, D. De Vita, H. Lui//Clinical Infect. Diseases. -2001. -№ 33. Р. 35-40.


