Особенности хирургического лечения пациентов с синдромом фиксированного спинного мозга при закрытом спинальном дизрафизме
Автор: Абдуллаев Д.Е., Югай И.А., Ахмедиев М.М., Эргашев О.Ф.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 2 т.17, 2022 года.
Бесплатный доступ
Проанализированы результаты хирургического лечения детей, перенесших операцию по поводу синдрома фиксированного спинного мозга. Определены особенности хирургической техники устранения фиксации спинного мозга при закрытом дизрафизме, позволившие улучшить результаты лечения. Всего с 2019 по 2022 г. оперирован 61 ребёнок по поводу фиксированного спинного мозга. Из них у 52 (85,2%) пациентов фиксация терминальной нити сочеталась с липоменингоцеле, диастематомиелией или миеломенингоцеле. Всем пациентам было проведено детальное исследование с магнитно-резонансной томографией (МРТ) и компьютерной томографией МСКТ, проведена электронейромиография (ЭНМГ), а также трактография. Всем этим больным освобождение натянутого спинного мозга и корешков, а также рассечение паутинных и фиброзных тяжей выполнено хирургическим путем с использованием интраоперационного мониторинга и микроскопической техники. Результаты исследования сравнивались с контрольной ретроспективной группой больных, состоящей из 55 пациентов. При этом установлено, что применяемый нами подход значительно улучшил состояние в отдаленном периоде по данным электронейромиографии и неврологическому дефициту. В частности, у 29,5% пациентов по тазовым расстройствам и у 19,6% больных с двигательными нарушениями основной группы.
Спинальный дизрафизм, синдром фиксированного спинного мозга, нейромониторинг
Короткий адрес: https://sciup.org/140295056
IDR: 140295056 | DOI: 10.25881/20728255_2022_17_2_32
Features of surgical treatment of the fixed spinal cord syndrome with closed spinal dysraphism
The results of surgical treatment of children who underwent surgery for fixed spinal cord syndrome were analyzed. The features of the surgical technique for eliminating fixation of the spinal cord in closed dysraphism were determined, which made it possible to improve the results of treatment. In total, from 2019 to 2022, 61 children were operated on for a fixed spinal cord. Of these, in 52 (85.2%) patients, fixation of the terminal filament was combined with lipomeningocele, diastematomyelia, or myelomeningocele. All patients underwent a detailed study with magnetic resonance imaging (MRI) and computed tomography MSCT, performed electroneuromyography (ENMG), as well as tractography. In all these patients, the release of the stretched spinal cord and roots, as well as the dissection of the arachnoid and fibrous cords, was performed surgically using intraoperative monitoring and microscopic techniques. The results of the study were compared with a retrospective control group of patients, consisting of 55 patients. At the same time, it was found that the approach used by us significantly improved the condition in the long-term period according to electroneuromyography and neurological deficit in 29.5% of patients with pelvic disorders and in 19.6% of patients with motor disorders of the main group.
Текст научной статьи Особенности хирургического лечения пациентов с синдромом фиксированного спинного мозга при закрытом спинальном дизрафизме
Синдром фиксированного спинного мозга (СФСМ) возникает в результате фиксации спинного мозга в позвоночном канале за счет структур врожденного происхождения. СФСМ наблюдается у пациентов с интрадуральными липомами, липомиеломенингоцеле, мальформациями расщепленного спинного мозга — дистематомиелией, дермальным синусом и нейроэнтеральными кистами, утолщенной и укороченной терминальной нитью [1–5]. СФСМ приводит к ишемии в дистальных отделах спинного мозга, включая мозговой конус, поэтому при СФСМ в основном наблюдаются моторно-сенсорные расстройства в нижних конечностях и урологические осложнения.
Изучение СФСМ начато с конца XIX века учеными разных стран. Вирхов впервые использовал термин «скрытая расщелина позвоночника» для описания поражений, покрытых кожей, и термин «женщина с лошадиной гривой» для гипертрихоза в 1875 году. Jones из Великобритании был хирургом, который впервые успешно освободил фиксацию спинного мозга в 1891 году. Fuchs использовал термин «миелодисплазия» для клинической картины, состоящей из глубоких сухожильных рефлекторно-чувствительных нарушений, энуреза и деформаций стоп у больных с дистематомиелией. Yamada и др. сообщили, что различные неврологические проявления при СФСМ бывают результатом ишемии каудального отдела спинного мозга из-за механического его натяжения [6–10].
Поскольку СФСМ возникает в результате усиления натяжения спинного мозга в каудальном направлении, основной метод лечения поражений и структур, включающих паутинные тяжи, примитивные нервные плакоды, толстую или фиброзно-жировую терминальную нить, липомиеломенингоцеле, диастоматемиелию и интрадуральные липомы с высвобождением от фиксации, является хирургический [11–15].
Цель исследования
Проанализировать результаты хирургического лечения детей, перенесших операцию по поводу СФСМ. Определить особенности хирургической техники устранения фиксации спинного мозга при закрытом дизрафизме.
Материал и методы
Оперативное лечение нашей обследованной основной группы по поводу высвобождения спинного мозга было проведено 61 ребенку с СФСМ в течение 4-х лет. 32 (52,4%) из них были девочками и 29 (47,6%) мальчика-

Абдуллаев Д.Е., Югай И.А., Ахмедиев М.М., Эргашев О.Ф.
ОСОБЕННОСТИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С СИНДРОМОМ ФИКСИРОВАННОГО СПИННОГО МОЗГА ПРИ ЗАКРЫТОМ СПИНАЛЬНОМ ДИЗРАФИЗМЕ
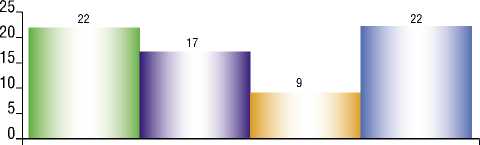
Кожаные поражения
I I Нарушения мочеиспускания и дефекации Сколиоз и нарастающие боли в спине
I I Нарастающая деформация стоп
Рис. 1. Клинические проявления фиксированного спинного мозга.
ми. Средний возраст составил 23,6 месяца (от 30 дней до 11 лет). Симптомами были кожные изменения у 22 пациентов (36,1%), нарушения мочеиспускания и дефекации у 17 пациентов (27,8%), слабость в ногах или стопах, онемение и/или спастичность или нарастающая деформация стоп у 22 пациентов (36%), сколиоз и нарастающие боли в спине у 9 пациентов (14,7%) (Рис. 1).
Всем пациентам было проведено детальное обследование с магнитно-резонансной томографией (МРТ) и компьютерной томографией МСКТ, проведена электронейромиография (ЭНМГ), а также МРТ трактография спинного мозга.
Среди 61 детей, перенесших операцию по устранению натяжения и фиксации спинного мозга, у 39 (63,9%) было выявлено липоменингоцеле, у 17 (27,8%) — расщепление спинного мозга, у 9 (14,7%) — дермальный синус и у 6 (9,8%) — утолщенная терминальная нить.
Всем этим больным освобождение натянутого спинного мозга и корешков, а также рассечение паутинных и фиброзных тяжей выполнено хирургическим путем с использованием интраоперационного мониторинга и микроскопической техники.
Результаты исследования сравнивались с контрольной ретроспективной группой больных, состоящей из 55 пациентов (которым не проводился интраоперационный нейромониторинг и спинальная МР трактография).
Результаты и обсуждения
Всего с 2019 по 2022 г. оперирован 61 ребёнок по поводу фиксированного спинного мозга. Из них у 52 (85,2%) пациента фиксация терминальной нити сочеталась с липоменингоцеле, диастематомиелией или миеломенингоцеле. Хирургия фиксированного спинного мозга с такими пороками развития показала некоторые вариации, и техника зависела от основного поражения. Не только рассечение терминальной нити, но также рассечение и очистка паутинных тяжей вокруг корешков важны для эффективной дефиксации.
Особенности хирургической техники и условия для проведения операции. Положение пациентов на животе, с установлением электродов для проведения интраоперационного нейромониторинга (компьютерный комплекс для нейромониторинга INOMED). Операция проходит под общей анастезией, с помощью микроскопической ассистенции.
Стандартной процедурой является ламинэктомия, в зависимости от уровня и протяженности аномалии, чтобы обнажить твердую мозговую оболочку и затем идентифицировать конечную нить спинного мозга. В случае липоце-ле производилось дополнительное вскрытие и иссечение липомы. В случаях скрытой расщелины позвоночника — ляминоэктомия уровня нахождения костной перегородки. Если спинной мозг из-за фиксации продолжается до уровней S1 или S2, давая несколько крестцовых корешков, ламинэктомия выполнялась до этого уровня. Твердая мозговая оболочка нами вскрывалась по средней линии и закреплялась четырьмя швами с обеих сторон. После вскрытия твердой мозговой оболочки идентифицировались терминальная нить, паутинные тяжи и корешки.
После вскрытия твердой мозговой оболочки мы использовали микроскоп и набор микроинструментов. Терминальная нить представлялась нам как фиброваскулярный тяж, содержащий крупный сосуд, который становится меньше по ходу в дистально. Толщина терминальной нити варьировала в больших пределах — от 2 мм до 1 см. Сосуд не являлся надежным признаком терминальной нити, поскольку подобные сосуды нами обнаруживались и на корешках или наоборот на терминальной нити могло и не быть сосудов.
Наиболее важным вопросом мы считали дифференциацию нервных элементов, спаек, фиброзных тяжей и терминальной нити. Только используя внешние признаки очень легко спутать корешки и паутинные тяжи. Корешки на крестцовом уровне направлены в обе стороны и могут быть идентифицированы по их размеру и положению. Паутинные тяжи обычно прикрепляются к твердой мозговой оболочке и корешкам как мы схематично изобразили на рисунке 2.
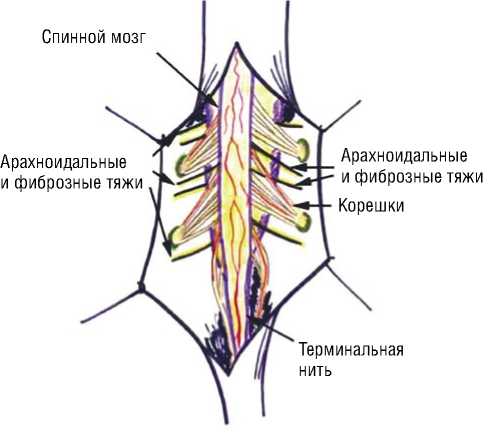
Рис. 2. Схематическое отображение спинного мозга, концевой нити, корешков, паутинной оболочки и фиброзных тяжей, которые фиксируют и натягивают спинной мозг.
Помимо хороших знаний нейроанатомии наиболее современным и эффективным методом дифференциации таких структур является интраоперационный электрофизиологический мониторинг, который очень полезен для безопасного хирургического вмешательства. Все манипуляции во время хирургии сопровождаются сти-мулиционным нейромониторингом и обратной речевой связью с врачем нейрофизиологом, который по данным с монитора контролирует показатели.
Во время манипуляции для обнажения терминальной нити корешки нами отводятся латерально с помощью микродиссектора и разрезаются паутинные спайки микроножницами.
В большинстве случаев терминальная нить толще, чем в норме (Рис. 3), прикрепляется к твердой мозговой оболочке сзади по средней линии, практически не оставляя свободного субарахноидального пространства для пассажа спинномозговой жидкости. Терминальную нить коагулируют и разрезают после визуальной и нейрофизиологической идентификации (Рис. 4).
Практический способ оценить степень фиксации во время операции и эффективность освобождения — краниальное движение пересеченной терминальной нити сразу после освобождения. В дополнение к перерезке терминальной нити следует освободить все соединительные ткани, прикрепленные к каудальной части спинного мозга и к конскому хвосту. Терминальная нить и нервные корешки должны быть свободны от окружающих тканей. В случае дермального синуса тракты могут прикрепляться к терминальной нити или другим фиброзным тяжам, поэтому эти структуры также следует рассечь, чтобы освободить спинной мозг. Следующей полезной мерой предотвращения вторичной фиксации было выполнение пластики твердой мозговой оболочки с целью создания дополнительного пространства, обеспечивающее прохождение спинномозговой жидкости между пояснично-крестцовыми корешками и твердой мозговой оболочкой.
Нами данная хирургическая техника и оперативные подходы использованы на 61 ребенке. Данные по изменению неврологического дефицита были сравнены с контрольной группой, состоящей из 55 детей.
Улучшение состояния считалось нами достоверным и значимым и включалось в статистику больных «с улучшением» по изменению совокупного показателя ЭНМГ и регрессу неврологического дефицита.
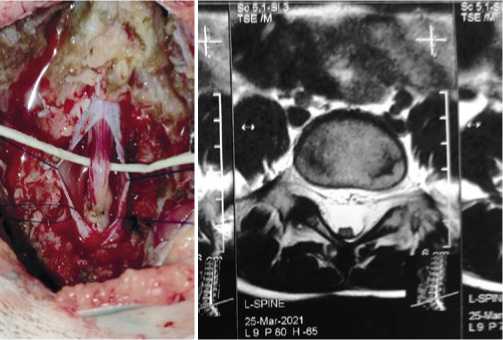
Рис. 3. Утолщенная терминальная нить. Сзади тесно прилегает к твердой мозговой оболочке.
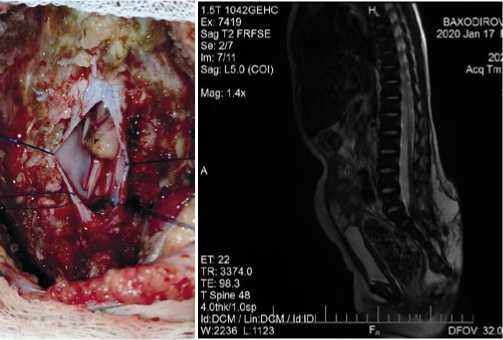
Рис. 4. Пересечение терминальной нити после тщательной коагуляции.
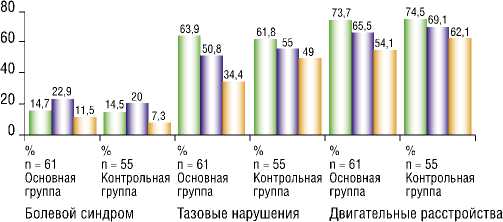
Из таблицы 1 можно сделать вывод о том, что дооперационное состояние детей 2-х представленных групп пациентов была сравнима и статистически значимых отличий между группами не выявлено. В ближайший период отмечена тенденция к улучшению неврологического состояния у больных основной группы, особенно по тазовым изменениям (улучшение у 13,1% больных ), хотя болевой синдром улучшения не имел и наоборот отмечалось ухудшение, причем в основной группе больше — это в первую очередь связано было с наличием раны, тракциями и раздражениями струк-
Табл. 1. Сравнительная оценка результатов хирургического лечения у больных основной и контрольных групп в ближайший и отдаленные периоды
|
Срок обследования |
Неврологические синдромы |
|||||||||||
|
Болевой синдром |
Тазовые нарушения |
Двигательные расстройства |
||||||||||
|
1 группа n = 61 |
2 группа n = 55 |
1 группа n = 61 |
2 группа n = 55 |
1 группа n = 61 |
2 группа n = 55 |
|||||||
|
n |
% |
n |
% |
n |
% |
n |
% |
n |
% |
n |
% |
|
|
До операции |
9 |
14,7 |
8 |
14,5 |
39 |
63,9 |
34 |
61,8 |
45 |
73,7 |
41 |
74,5 |
|
Ближайший послеоперационный период |
14 |
22,9 |
11 |
20 |
31 |
50,8 |
30 |
55,0 |
40 |
65,5 |
38 |
69,1 |
|
Отдаленный послеоперационный период |
7 |
11,5 |
4 |
7,3 |
21 |
34,4 |
27 |
49,0 |
33 |
54,1 |
34 |
62,1 |

Абдуллаев Д.Е., Югай И.А., Ахмедиев М.М., Эргашев О.Ф.
ОСОБЕННОСТИ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С СИНДРОМОМ ФИКСИРОВАННОГО СПИННОГО МОЗГА ПРИ ЗАКРЫТОМ СПИНАЛЬНОМ ДИЗРАФИЗМЕ
Неврологические синдромы
До операции
I I Ближайший послеоперационный период Отдалённый послеоперационный период
Рис. 5. Сравнительная оценка результатов хирургического лечения.
тур близко прилегающих к корешкам при выполнении микродиссекции.
В отдаленном периоде отмечается значительное превалирование улучшения результатов у больных основной группы, причем по всем позициям (Рис. 5). Отсутствие эффекта от проведенного оперативного вмешательства нами выявлено в обоих группах и это имело значимую корреляцию с возрастом детей.
Выводы
Таким образом по результатам наших подходов по совершенствованию хирургической техники устранения синдрома фиксированного спинного мозга при закрытом дизрафизме можно сделать следующие выводы:
-
1. Проведение оперативного вмешательства необходимо у детей ранней возрастной группы, сразу после выявления аномалии.
-
2. Устранение фиксации спинного мозга в полном объеме возможно только с применением интраоперационного нейрофизиологического контроля и микрохирургической техники.
-
3. Дефиксация должна касаться не только терминальной нити, но и арахноидальных и фиброзных спаек. Необходимо проводить пластику твердой мозговой оболочки достаточной для свободного пассажа ликвора.
-
4. Применяемый нами подход значительно улучшил состояние в отдаленном периоде по данным электронейромиографии и неврологическому дефициту у 29,5% пациентов по тазовым расстройствам и у 19,6% по двигательным нарушениям у больных основной группы.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Особенности хирургического лечения пациентов с синдромом фиксированного спинного мозга при закрытом спинальном дизрафизме
- Сысоев К.В. Скрытый синдром фиксированного спинного мозга у детей // Нейрохирургия. — 2016. — №3. — С.53-58. doi: 10.17650/1683-3295-2016-0-2.
- Сысоев К.В. Результаты хирургического лечения детей с синдромом фиксированного спинного мозга. Прогноз на основании данных спинальной 3Тл МР-трактографии // Вопросы нейрохирургии им. Н.Н. Бурденко. — 2016. — №3. — С.66-73. doi: 10.17116/neiro 201680366-73.
- Vloo P. De. A Cadaver Study of Anatomy, Histology, and Elastic Properties. World Neurosurg. 2016; 90: 565-573. doi: 10.5603/fm.a2018.0041.
- Husain A.M. Prognostic value of neurophysiologic intraoperative monitoring in tethered cord syndrome surgery. J Clin Neurophysiol. 2009; 26(4): 244-247. doi: 10.1097/WNP.0b013e3181b2edae.
- Browd S, Zauberman J, Karandikar M, Ojemann J, Avellino A, et al. A new fiber-mediated carbon dioxide laser facilitates pediatric spinal cord detethering. Journal of Neurosurgery: Pediatrics. 2009; 22(3): 280-284. doi: 10.3109/03091909809010011.
- Yamada S. Pathophysiology of tethered cord syndrome and similar complex disorders. Neurosurg. 2007; 23(2): E6. doi: 10.3171/foc-07/08/e6.
- Sanchez T. Early identification of tethered cord syndrome: a clinical challenge. J Pedietr Health Care. 2014; 28(3): 23-33. doi: 0.1016/j.pedhc. 2014.06.007.
- Bowman RM. Tethered cord release: a long-term study in 114 patients. J. Ito et all. J Neurosurg Pediatr. 2009; 3: 181-187. doi: 10.3171/2008.12.PEDS0874.
- Kothbauer KF. Intraoperative neurophysiology of the conus medullaris and cauda equine. Childs Nerv Syst. 2010; 26(2): 247-253. doi: 10.1007/ s00381-009-1020-6.
- Paradiso G. Multimodality intraoperative neurophysilogic monitoring findings during surgery for tethered cord syndrome: analysis of a series of 44 patients with long-term follow-up. Spine. 2006; 31: 2095-2102. doi: 10.1097/01.brs.0000231687.02271.b6.
- Сысоев К.В. 3-Тл МР-трактография каудальных отделов спинного мозга при различных формах спинальных дизрафий у детей // Лучевая диагностика и терапия. — 2016. — №2. — С.52-57. doi:10.22328/2079-5343-2016-2-52-57.
- Young RL. Symtomatic retethering of the spinal cord following section of a tight filum terminale. Neurosurgery. 2011; 68: 1594-1602. doi: 10.3171/2014.2.peds13528.
- Rinaldi F. Tethered cord syndrome. J Neurosugery Sci. 2005; 49(4): 131-135. doi: 10.1007/978-3-540-49250-4_25.
- Deletis V. Intraoperative neurophysiologic monitoring of the spinal cord during spinal cord and spine surgery: a review focus on the corticospinal tracts. Clin Neurophysiol. 2008; 119(2): 248-264. doi: 10.1016/j.clinph. 2007.09.135.
- Hoving E.W. The value of intraoperative neurophysiologic monitoring in tethered cord surgery Childs nerv Syst. 2011; 27(9): 1445-1452. doi: 10.1007/s00381-011-1471-4.


