Особенности клинико-гемодинамических показателей заболевания у пациентов с гипертрофической кардиомиопатией
Автор: Узбекова Нелли Рафиковна, Хужамбердиев Мамазаир Ахмедович, Таштемирова Ирода Макамбаевна, Усманова Дилором Нематжановна, Усманов Бобирмирза Бахрамович
Журнал: Re-health journal @re-health
Рубрика: Внутренние болезни
Статья в выпуске: 2,2 (6), 2020 года.
Бесплатный доступ
Представлены взаимосвязи особенностей клинического течения заболевания и показателей внутрисердечной гемодинамики у больных гипертрофической кардиомиопатией (ГКМП). Обследовано 20 больных ГКМП. Выявлена значимость диастолических нарушений в формировании основных клинических симптомов заболевания. Повышение предсердно-желудочкового отношения (ПЖО) определяет степень тяжести течения ГКМП.
Гипертрофическая кардиомиопатия, варианты гкмп, внутрисердечная гемодинамика, гипертрофик кардиомиопатия, гкмп вариантлари, интракардиал гемодинамика
Короткий адрес: https://sciup.org/14125422
IDR: 14125422 | DOI: 10.24411/2181-0443/2020-10042
Peculiarities of clinical and hemodynamic indicators of the disease in patients with hypertrophic cardiomyopathy
Interrelationships between the clinical course of the disease and intracardiac hemodynamics in patients with hypertrophic cardiomyopathy (HCMP) are presented. 20 patients with HCMP were examined. The importance of diastolic disturbances in the formation of the main clinical symptoms of the disease was revealed. An increase in the atrioventricular ratio (AVR) determines the degree of severity of the HCMP course. Key words: hypertrophic cardiomyopathy, variants of HCMP, intracardiac hemodynamics.
Текст научной статьи Особенности клинико-гемодинамических показателей заболевания у пациентов с гипертрофической кардиомиопатией
К группе хронических генетически обусловленных заболеваний миокарда с развитием гипертрофии различных отделов сердца относится гипертрофическая кардиомиопатия (ГКМП) [1,2,3]. Гипертрофия миокарда чаще имеет асимметричный характер, возможно поражение как левого (ЛЖ), так и правого желудочка (ПЖ). ГКМП может длительное время протекать бессимптомно. Клинические признаки болезни разнообразны и обусловлены, в основном, нарушениями внутрисердечной гемодинамики. У большинства больных развивается ишемия миокарда, патология вегетативной регуляции кровообращения [3]. Нарушения внутрисердечной гемодинамики, приводящие к быстрому и неуклонному прогрессированию хронической сердечной недостаточности (ХСН), развиваются у 15-20% больных [1,2,3].
Различают обструктивные и необструктивные формы ГКМП. Среди обструктивных форм выделяют три гемодинамических варианта [1,3,4,5]: 1) с субаортальной обструкцией; 2) с лабильной обструкцией выходного тракта желудочков; 3) с латентной обструкцией при физической нагрузке и провокационных фармакологических пробах. Среди необструктивных форм ГКМП наиболее часто наблюдаются варианты апикальной кардиомиопатии [4,5].
ГКМП характеризуется крайней вариабельностью морфологических и клинических проявлений, разнообразием вариантов течения и прогноза [4,5]. Беленков Ю.Н. и соавт. (2005) выделяют 5 основных вариантов течения заболевания [1]: 1) стабильное, доброкачественное течение; 2) внезапная смерть (ВС); 3) прогрессирующее течение; 4) терминальная стадия с неуклонным нарастанием ХСН; 5) развитие фибрилляций предсердий (ФП) и тромбоэмболических осложнений.
Клиническая картина и тяжесть течения заболевания определяются степенью и распространенностью гипертрофии миокарда, уровнем градиента давления в выходных отделах ЛЖ и/или ПЖ и его динамикой при физической нагрузке, степенью диастолической дисфункции желудочков (ДДЛЖ) [6,7].
Целью исследования явилось определение особенностей и взаимосвязей клинико-гемодинамических показателей у пациентов ГКМП.
Материалы и методы исследования. Под наблюдением находились 20 больных с различными клиническими вариантами ГКМП. Средний возраст больных составил 47,15 ± 2,71 года (табл. 1).
Таблица 1
Распределение больных ГКМП по полу и возрасту
|
Возраст (годы) |
Мужчины |
Женщины |
||
|
абс. |
% |
абс. |
% |
|
|
31-40 |
3 |
15,0% |
6 |
30,0% |
|
41-50 |
7 |
35,0% |
2 |
10,0% |
|
50-60 |
2 |
10,0% |
- |
- |
|
Итого |
12 |
60% |
8 |
40% |
|
Средний возраст |
48,7 ± 2,26 |
44,88 ± 2,30 |
||
Для проведения клинико-инструментальных сопоставлений выявляли основные клинические симптомы ГКМП: одышка вне связи с ХСН, стенокардия, кардиалгия, экстрасистолия и пароксизмальные нарушения ритма (наджелудочковые и желудочковые), астенический синдром, головокружение и синкопальные состояния, наличие ХСН (табл. 2).
Таблица 2
Классификация клинических симптомов у больных ГКМП
|
Симптомы |
Степень выраженности симптома |
||
|
I |
II |
II |
|
|
Одышка |
4-5-й этаж |
2-3 этаж |
до 100-150 м |
|
Кардиалгии |
Кратковременные, нерегулярно |
До 6 ч., ежедневно |
Более 6 ч., чаще постоянно |
|
Пароксизмальные нарушения ритма |
1 раз в 6 мес. и реже |
Ежемесячно |
Еженедельно и чаще |
|
Головокружение |
4-5-й этаж |
2-3 этаж |
до 100-150 м и в покое |
|
Синкопальные состояния |
Кратковременные, нерегулярно |
Ежемесячно |
Еженедельно и чаще |
|
Астенический синдром |
4-5-й этаж, редко |
2-3 этаж, непостоянно |
до 100-150 м,чаще постоянно |
По тяжести течения заболевания больные были распределены на 4 группы, согласно классификации В.С. Моисеева и Е.П. Коровиной [1,2] (табл. 3).
Таблица 3
Тяжесть течения заболевания у больных ГКМП
|
Течение ГКМП |
Симптомы |
Число больных |
|
I (бессимптомное течение) |
Отсутствуют |
2 |
|
II (легкое течение) |
Появление симптомов при средних физических нагрузках и стрессах |
6 |
|
III (среднетяжелое течение) |
Появление симптомов при малых физических нагрузках и в покое |
8 |
|
IV (тяжелое течение) |
Присоединение ХСН, постоянной формы фибрилляции предсердий |
4 |
Всем пациентам с ГКМП проводили динамическое ЭКГ исследование и суточное мониторирование ЭКГ на аппарате «Shell» (Германия) (табл. 4).
Таблица 4
Классификация нарушений сердечного ритма у больных ГКМП
|
Аритмия |
Степень выраженности нарушений ритма |
|||||
|
1A |
1B |
2 |
3 |
4A |
4B |
|
|
Желудочковая экстрасистолия (классы по Лауну) |
изолированные, < 30 в час |
изолированные, > 30 в час |
частые, > 1 в мин. |
политоп-ные, полиморфные |
парные |
ранние R на T |
|
Наджелудочковая экстрасистолия (классы по Лауну) |
изолированные, < 30 в час |
изолированные, > 30 в час |
частые, > 1 в мин. |
политоп-ные, полиморфные |
парные |
повторные от 2 до 5 в мин. |
Эхокардиографическое исследование осуществляли на эхокардиографе «Sono-Scape-5000» (Китай) по методике двухмерной эхокардиографии (M- и B-режимы). Определяли морфометрические показатели [6,7]: размеры левого предсердия (ЛП), ЛЖ (конечные систолический и диастолический размеры – КСР и КДР), ПЖ и правого предсердия (ПП); состояние клапанного аппарата и подклапанных структур, наличие регургитаций, толщину миокарда межжелудочковой перегородки (ТМЖП), задней стенки ЛЖ (ТЗСЛЖ) в области верхушки и других сегментов.
На основании морфометрических показателей всех больных ГКМП разделили на 2 группы – с асимметричной и симметричной гипертрофией миокарда. Деление на группы осуществляли на основании значения коэффициента асимметрии (Беленков Ю.Н.) [1], который определялся как отношение ТМЖП к ТЗСЛЖ. Асимметричными считали те варианты гипертрофии миокарда, при которых коэффициент асимметрии был равен или >1,3 [1]. В наблюдаемой нами группе преобладали больные с асимметричными вариантами гипертрофии – 14 пациентов, и лишь у 6 были симметричные варианты.
Также всех больных по величине градиента давления выходного отдела левого желудочка (ВОЛЖ), разделили на группы с обструктивными и необструктивными вариантами ГКМП [6,7] (табл. 5).
Таблица 5
Распределение больных ГКМП в зависимости от градиента давления в ВОЛЖ в покое
|
Степень |
Градиент давления в ВОЛЖ (мм рт.ст.) |
Число больных |
|
I |
25-35 |
1 |
|
II |
36-45 |
10 |
|
III |
46-79 |
8 |
|
IV |
80 и выше |
1 |
По степени выраженности гипертрофии миокарда различали: I степень (до 2 см) – 8 пациентов, II степень (от 2 до 2,5 см) – 7 пациентов, III степень (свыше 2,5 см) – 5 пациентов. Степень гипертрофии оценивали также по ММЛЖ (табл. 6).
Таблица 6
Распределение больных ГКМП в зависимости от ММЛЖ
|
ММЛЖ |
Число больных (м/ж) |
|
Нормальная (135-183 и 99-141 г) |
1 (0/1) |
|
I степень увеличения (184-230 и 142-190 г) |
5 (4/1) |
|
II степень увеличения (231-280 и 191-240 г) |
8 (4/4) |
|
III степень увеличения (более 280 и более 240 г) |
6 (4/2) |
У наблюдаемых нами больных преобладали пациенты со значительным увеличением ММЛЖ (II и III степени).
Результаты исследования. В начале заболевания больные предъявляли жалобы на кардиалгии (40,3±8,4 года), слабость и утомляемость (36,2±10,2 года). При прогрессировании ГКМП – синкопальные состояния (45,2±11,4 года) и признаки ХСН (47,5±9,3 года). Наличие или отсутствие обструкции ВОЛЖ не влияло на возраст манифестации клинической симптоматики: с обструкцией – 37,5+10,2 года, без обструкции – 38,0±10,7 года (табл. 7).
Таблица 7
Средний возраст манифестации клинических признаков ГКМП
|
Симптомы |
Возраст появления |
|
Слабость (утомляемость) |
36,2 ± 10,2 |
|
Кардиалгия |
40,3 ± 8,4 |
|
Одышка |
41,5 ± 10,1 |
|
Пароксизмальные нарушения ритма |
42,1 ± 6,5 |
|
Экстрасистолия (желудочковая) |
42,5 ± 6,8 |
|
Головокружение |
42,8 ± 10,8 |
|
Стенокардия |
44,5 ± 10,1 |
|
Синкопальные состояния |
45,2 ± 11,4 |
|
Хроническая сердечная недостаточность |
47,5 ± 9,3 |
У больных необструктивными формами наблюдались кардиалгии в виде ощущения тяжести и/или длительных давящих болей в прекардиальной области вне связи с физическими и эмоциональными нагрузками. У больных обструктивными формами ГКМП в клинической картине преобладали одышка, головокружение, синкопальные состояния. У этой группы пациентов в более ранние сроки появлялись и усугублялись признаки ХСН и стенокардии (рис. 1).
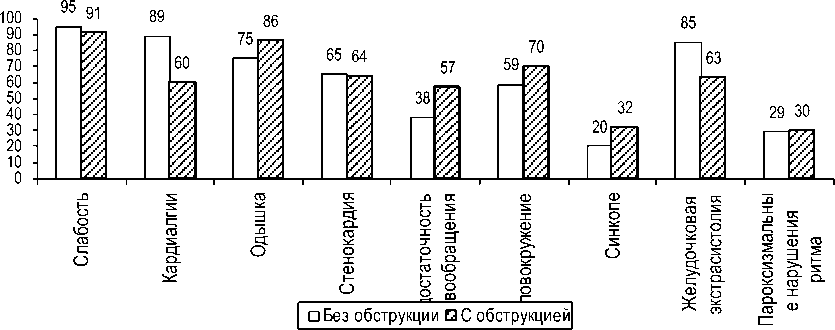
Рис. 1. Частота клинических симптомов заболевания в зависимости от формы ГКМП (%)
Динамика развития симптомов у больных ГКМП с разной степенью выраженности гипертрофии ЛЖ была следующей: у пациентов с III степенью гипертрофии ЛЖ наблюдалось более быстрое нарастание одышки и синдрома стенокардии. Для больных с умеренно выраженной (II степени) гипертрофией ЛЖ более характерно быстрое нарастание выраженности кардиалгий, головокружений, синкопальных состояний и астенического синдрома. Следует отметить, что у пациентов с I степенью гипертрофии миокарда отсутствовало прогрессирование стенокардии.
Также выявлены тенденции к взаимосвязи определенных клинических симптомов и особенностей ремоделирования миокарда [1,7]. Так, например, тенденция к увеличению размеров ЛП и уменьшению УО ЛЖ, как правило, совпадала с проявлением у больных одышки. Увеличение размеров ЛП и ПЖ наблюдалось при присоединении пароксизмальных нарушений сердечного ритма. Возникновение синдрома стенокардии ассоциировалось с увеличением размеров ЛП, снижением УО и тенденции к снижению ФВ. Начало синкопальных состояний наблюдалось при снижении УО и тенденции к увеличению ФВ и уровня градиента обструкции ВОЛЖ. При манифестации ХСН у больных ГКМП наблюдалось достоверное увеличение размеров ЛП, ПЖ и ТЗС (табл. 8).
Таким образом, появлению четырех основных симптомов заболевания из шести предшествовало ремоделирование миокарда, заключающееся в нарастании ДДЛЖ и проявляющееся нарастанием размеров ЛП при неизмененных параметрах ЛЖ.
Таблица 8
Параметры внутрисердечной гемодинамики у больных ГКМП в зависимости от ХСН
|
Параметры |
ХСН |
P |
|
|
есть |
нет |
||
|
ЛП, см |
4,4 ± 0,2 |
4,0 ± 0,4 |
<0,05 |
|
ЛЖ, см |
|||
|
КСР |
2,6 ± 0,5 |
2,5 ± 0,2 |
>0,1 |
|
КДР |
4,2 ± 0,5 |
4,2 ± 0,2 |
>0,1 |
|
ПЖ, см |
2,3 ± 0,3 |
1,9 ± 0,3 |
<0,05 |
|
ФВ, % |
73,0 ± 7,0 |
72,5 ± 5,9 |
>0,05 |
|
УО, мл |
55,2 ± 12,1 |
59,5 ± 9,2 |
<0,05 |
|
КДО, мл |
78,0 ± 17,9 |
79,1 ± 11,9 |
>0,05 |
|
ММЛЖ, г |
241,8 ± 37,8 |
222,9 ± 29,2 |
<0,05 |
|
ТМЖП, см |
2,2 ± 0,3 |
2,2 ± 0,5 |
>0,1 |
|
ТЗС, см |
1,3 ± 0,2 |
1,1 ± 0,2 |
>0,05 |
Следовательно, в формировании клинической симптоматики больных ГКМП наибольшее значение имело нарастание диастолических нарушений ЛЖ и/или ПЖ, которые характеризуются таким показателем, как предсердно-желудочковое отношение (ПЖО).
При сопоставлении клинических симптомов ГКМП с ЭхоКГ параметрами подтвердилось предположение о значимости диастолических нарушений, оцениваемых по значению ПЖО, в формировании основных клинических симптомов [1,4,5]. Обнаружены достоверные взаимосвязи между ММЛЖ, толщиной миокарда ЛЖ и развитием основных клинических симптомов: одышки, головокружения, нарастаний сердечного ритма. Выявлены взаимосвязи между степенью повышения градиента давления в ВОЛЖ в покое и частотой развития синкопальных состояний (табл. 9).
Таблица 9
Сопоставление клинических симптомов и ЭхоКГ у больных ГКМП
|
Симптомы |
Достоверные связи ( p < 0,05) |
Возможные связи ( p < 0,1) |
|
Одышка |
ММЛЖ |
ПЖО |
|
Стенокардия |
ПЖО |
ТМЖП |
|
ХСН |
ПЖО |
|
|
Головокружение |
ПЖО, ММЛЖ |
ТМЖП |
|
Синкопе |
Градиент в ВОЛЖ |
|
|
Желудочковая экстрасистолия |
ТЗС, ММЛЖ, ПЖО |
|
|
Пароксизмальные нарушения ритма |
ТМЖП, ММЛЖ |
Таблица 10
Корреляционные взаимосвязи степени тяжести заболевания и уровня ПЖО у больных ГКМП
|
Параметры |
Степень выраженности нарушений ритма |
|||
|
I |
II |
III |
IV |
|
|
ПЖО |
0,8 ± 0,1 |
1,1 ± 0,17 |
1,2 ± 0,14 |
1,3 ± 0,2 |
|
P 1 > 0,05 |
P 2 > 0,05 |
P 3 < 0,01 |
P 4 > 0,05 |
|
Корреляционные взаимоотношения показали, что степень тяжести ГКМП коррелировала с уровнем ПЖО, максимальные значения которого соответствовали наиболее тяжелым формам заболевания (табл. 10).
Выводы:
-
1. У пациентов ГКМП при обструктивных и необструктивных вариантах
-
2. Начало заболевания у больных ГКМП проявлется астеническим синдромом,
-
3. В развитии основных клинических симптомов ГКМП наибольшее значение
-
4. Повышение показателя предсердно-желудочкового отношения отражает
заболевания не отмечено достоверных различий в появлении первых клинических симптомов заболевания.
кардиалгией, одышкой, а последним проявлением является хроническая сердечная недостаточность.
имеет нарастание диастолической функции левого желудочка и/или правого желудочка.
степень тяжести течения ГКМП.
Список литературы Особенности клинико-гемодинамических показателей заболевания у пациентов с гипертрофической кардиомиопатией
- Беленков Ю.Н., Привалова Е.В., Каплунова В.Ю., Фомин А.А. Гипертрофическая кардиомиопатия, особенности течения при длительном наблюдении // Тер. архив. - 2008. - №8. - С. 18-25.
- Наследственные болезни: национальное руководство / под ред. акад. РАМН Н.П. Бочкова / М.: ГЭОТАР - Медиа, 2012. - 936 с.
- American College of Cardiology / Europian Society of Hypertrophic Cardiomyopathy. A Report of the American College of Cardiology Foundation Task Force on Clinical Expert Consensus Documents and the Europian Society of Cardiology Committee for Practic Guidelines // Eur. Heart. J. - 2014. - №24. - pp.1965-1991.
- Nishimura R.A., Holmes D.R. Hypertrophic Obstructive Cardiomyopathy // N. Engl. J. Med. - 2014. - V. 13. - pp. 1320-1327.
- Maron B.J., Lipson L.C., Roberts W.C. "Malignant" hypertrophic cardiomyopathy: identification of a subgroup of families with unusually frequent premature deaths // Am. J. Cardiol. - 2008. - V. 41. - pp. 1133-1140.
- Porter T.R. Guidelines for the cardiac sonographer in the performance of contrast echocardiography: a focused update from the American Society of Echocardiography // J. Amer. Society of Echocardiog. - 2014. - V.27. - №8. - pp.797-810.
- Lang R.M. Recommendations for cardiac chamber quantification by echocardiography in adults: an update from the American Society of Echocardiography and the Europian Association of Cardiovascelar Imaging // J. Amer. Society of Echocardiog. - 2015. - V.28. - №1. - pp.1-39.


