Особенности лечения плевролегочных осложнений ковид-ассоциированных пневмоний
Автор: Малофей А.М., Аблицов А.Ю., Орлов С.С., Хрупкин В.И., Галлямов Э.А., Романихин А.И., Дидуев Г.И., Сурков А.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4-1 т.17, 2022 года.
Бесплатный доступ
В связи с возникновением и элевацией частоты случаев заболевания новой коронавирусной инфекцией SARS-CoV-2 появляется все больше данных об особенностях возбудителя, эпидемиологии, патогенеза и морфологических изменений, клинического течения, исходов, тактики лечения и разрабатываемых методов профилактики данного вирусного заболевания, которое представляет акцентированную опасность для людей старшей возрастной группы. Представлен накопленный нами опыт в лечении осложнений со стороны бронхолегочной системы в стадии поздних гнойных и распространенных деструктивных осложнений на фоне перенесенной ковид-ассоциированной пневмонии.
Эмпиема плевры, ковид-ассоциированная пневмония, видеоторакоскопия, гангрена легкого, абсцесс легкого, новая коронавирусная инфекция
Короткий адрес: https://sciup.org/140296610
IDR: 140296610 | DOI: 10.25881/20728255_2022_17_4_2_75
Features of the treatment of pleuropulmonary complications of COVID-associated pneumonia
In connection with the emergence and increase in the incidence of a new coronavirus infection SARS-CoV-2, there is an increasing amount of data on the characteristics of the pathogen, epidemiology, pathogenesis and morphological changes, features of the clinical course, outcomes, various treatment tactics and developed methods for the prevention of this viral disease, which poses an accentuated danger to people of the older age group. We present our experience in the treatment of complications from the bronchopulmonary system in the stage of late purulent and widespread destructive complications against the background of covid-associated pneumonia.
Текст научной статьи Особенности лечения плевролегочных осложнений ковид-ассоциированных пневмоний
Актуальность
В декабре 2019 г. в китайском городе Ухань впервые у пациентов был выявлен коронавирус SARS-CoV-2.
С той поры в мире выявлено более 400 млн. заражений, погибло 5,7 млн. человек. В России число заболевших составило около 13 млн. человек, умерло более 330 тысяч [1].
За период пандемии появились научные сведения о природе возбудителя, патогенезе и морфологических изменениях, клинических особенностях, лечении и профилактики этих осложнений [2–4]. Течение заболевания нередко осложняется у пациентов с сопутствующими хроническими заболеваниями, такими как обструктивная болезнь легких, сахарный диабет, артериальная гипертензия, метаболический синдром, ожирение.
Воздействие вируса на легочную ткань запускает процесс диффузного альвеолярного повреждения, который протекает в две фазы: экссудативную (отечную) и пролиферативную [5]. Установлено, что персистирующий воспалительный процесс при тяжелой форме течения коронавирусной певмонии является пусковым механизмом для каскада коагуляции, активирует систему свертывания и подавляет фибринолитическую систему [6]. Это приводит к тромбозам сосудистого русла легких, тромбоэмбо- лиям и развитию ДВС-синдрома. Все это укладывается в патогенез гнойных деструкций легких и плевры, который основывается на трех основных факторах: нарушение микроциркуляции, ведущее к некрозу легочной ткани; нарушение бронхиальной проходимости; развитие острого бактериального воспалительного процесса.
Гнойно-некротические воспаления легких являются относительно редким осложнением внебольничной пневмонии [7]. Острые абсцессы легких в 2–5% осложняют течение пневмонии, а удельный вес осложнений при абсцессах вырос за последние годы с 15,8 до 43,6%. Летальность при них варьирует от 1,6 до 15,6%, а при осложненных формах возрастает до 59% [8; 9].
В литературе описаны единичные случаи бактериальной и грибковой инфекции после перенесенной COVID-19 пневмонии, причем у пациентов, находящихся в критическом состоянии. По данным G. Blonz и V. Beac-ote деструктивная пневмония с абсцессом легкого была диагностирована, соответственно, у 4 и 14% пациентов с COVID-19 на фоне ИВЛ-ассоциированной пневмонии [3; 4; 7].
Таким образом, лечение данной категории пациентов представляет собой сложную проблему и требует широкое использование всех современных методов хирурги-

ческого лечения, в том числе эндовидеохирургических методов и вакуум-ассистированной терапии [10–14].
Материалы и методы
В клинике ГКБ им. И.В. Давыдовского в отделении торакальной хирургии в период с февраля 2021 по февраль 2022 гг. проведено лечение 111 пациентов с различными формами легочных и плевролегочных осложнений ко-вид-ассоциированной пневмонии (КАП), что составляет 20,5% от числа всех госпитализированных пациентов. Все они поступили в отделение переводом из других инфекционных стационаров при отрицательном ПЦР тесте. В результате обследования у госпитализированных больных диагностированы различные бронхоплевральные осложнения (таблица 1). У трети поступивших пациентов выявлена деструкция легочной ткани с эмпиемой плевры и бронхоплевральным свищом. У 22 пациентов выявлена эмпиема плевры без бронхоплеврального свища. Полостные образования (абсцессы) и ковид-ассоциированные полости деструкции в легочной ткани диагностированы у 18 больных, пневмоторакс — в 20 наблюдениях. У 13 пациентов ведущим осложнением было внутриплевральное кровотечение с разрывом легочной ткани.
Бактериальная инфекция у большинства пациентов присоединялась к КАП, как правило, на фоне ослабленного иммунитета, а также на фоне обострения хронических заболеваний, таких как хроническая обструктивная болезнь легких, сахарный диабет, артериальная гипертензия, метаболический синдром, ожирение. Варианты диагностированных у наших больных сопутствующих заболеваний представлены в таблице 2. Наиболее частыми фоновыми болезнями, которые, как принято считать, способствовали возникновению легочных, плевролегочных и плевральных осложнений, были болезни системы кровообращения, сахарный диабет и их различные сочетания.
Общая принципиальная схема лечения поступивших в стационар включала как можно раннее адекватное дренирование плевральной полости (полости эмпиемы) и внутрилегочных полостей деструкции. Основной этап хирургического лечения выполнялся на 2-е и 3-е сутки с момента поступления больного в стационар. Все операции проведены под общим обезболиванием в режиме раздельной вентиляции легких. Особенность выполнения видеоторакоскопии (ВТС) у данной категории больных заключалась в том, что на предэтапе всем пациентам проводилась массивная антикоагулянтная терапия, что требовало особое внимание при подготовке пациента к операции. За 12 час. до операции отменяли антикоагулянтную терапию.
Перечень операций, выполненных данной категории больных, представлен в таблице 3. У ряда пациентов выполнялось несколько оперативных пособий в период госпитализации.
В клинике ГКБ им. И.В. Давыдовского в отделении торакальной хирургии разработан и запатентован способ
Табл. 1. Структура плевролегочных осложнений КАП
|
Осложнения |
Кол-во пациентов |
% |
|
Деструкция легочной ткани с эмпиемой плевры и бронхоплевральным свищом |
38 |
34,2 |
|
Эмпиема плевры без бронхоплеврального свища |
22 |
19,8 |
|
Полостные образования в легочной ткани (асбцессы, ковид-ассоциированные полости) |
18 |
16,2 |
|
Пневмоторакс |
20 |
18 |
|
Внутриплевральное кровотечение |
13 |
11,7 |
|
Всего |
111 |
100% |
Табл. 2. Варианты сопутствующих заболеваний при КАП
|
Сопутствующие заболевания |
Кол-во случаев |
% |
|
Сахарный диабет |
13 |
11,7 |
|
ИБС, артериальная гипертензия |
55 |
49,5 |
|
Экзогенно-конституциональное ожирение |
18 |
16,2 |
|
Хронический вирусный гепатит С |
7 |
6,3 |
|
Хроническая обструктивная болезнь легких |
18 |
16,2 |
|
Всего |
111 |
100% |
Табл. 3. Структура хирургических пособий при плевролегочных осложнениях КАП
Способ включает установку торакопорта в проекции полости деструкции, введение в полость деструкции видеоторакоскопа для оценки степени выраженности воспалительного процесса и наличия бронхоплевральных свищей, санацию полости деструкции с последующей установкой в полость через торакопорт дренажной системы в виде мелкопористой губки с двухпросветной дренажной трубкой, проходящей через весь объем губки и дистальным концом зафиксированной к основанию губки, ушивание и герметизацию торакопортной раны. Вакуум-аспирацию патологического отделяемого полости при отрицательном давлении 8–10 кПа до момента очищения полости с последующим увеличением отри-
цательного давления до 15–18 кПа и выполнением ваку-ум-аспирации до закрытия полости грануляциями или уменьшение полости деструкции до размеров не более 60 мм в диаметре. В процесс вакуум-аспирации в полость деструкции капельно вводили раствор антисептиков через просвет дренажной трубки. На 3–4 сутки выполняли смену дренажной системы с вакуум-ассистированной повязкой с последующей их сменой каждые 3–5 суток. В процессе смены дренажной системы с вакуум-ассистируе-мой повязкой осуществляли видеоторакоабсцессоскопию полости деструкции. В качестве мелкопористой губки использовали губку объемом, превышающем объем полости деструкции в 1,5 раза и обеспечивали заполнение губкой всей полости деструкции.
При наличии бронхолегочных свищей дополнительно до начала выполнения вакуум-аспирации осуществляли временную эндобронхиальную окклюзию зонального дренирующего бронха клапанным окклюдером. В процессе видеоторакоабсцессоскопии полости деструкции осуществляли забор материала для микробиологического исследования. В 48% наблюдений наши больные имели полирезистентную госпитальную флору.
Локализация, объем и степень поражения окружающей деструкцию легочной ткани оценивались по данным КТ. Изначальным методом выбора хирургического лечения являлось трансторакальное дренирование полостей деструкции.
В данной работе объединены результаты динамического наблюдения и лечения 20 пациентов. 10 (группа А) пациентам выполнены видеоторакоабсцессоскопии с установкой внутрилегочной VAC-системы в сочетании с временной эндобронхиальной окклюзией зонального бронха, 10 (группа Б) пациентам выполнены трансторакальные дренирования полостей деструкции в легком без применения миниинвазивных ВТС методов лечения. При КТ выявлялись и оценивались локализация и размеры полостей деструкции, распространенность патологического процесса, наличие секвестров и внутри-легочного экссудата. Группы А и Б сопоставимы по полу (группа А — 6 мужчин, 4 женщины, группа Б — 7 мужчин и 3 женщины, р = 0,1), возрасту (средний возраст группа А — 56±, группа Б — 53±, р = 0,2), сопутствующей патологии (р = 0,9). При сравнении сопутствующий патологий учитывалось наличие и степень выраженности следующих заболеваний: ИБС; хроническая обструктивная болезнь легких; сахарный диабет; артериальная гипертензия; ожирение.
Заболевания, явившиеся показанием к выполнению дренирующих и санирующих операций, представлены в таблице 4.
Для оценки непосредственных результатов хирургического лечения использовались следующие показатели: средняя длительность послеоперационного периода (сроки нахождения в РАО не рассматривались в виду отсутствия нахождения больных в РАО после операции); снижение маркеров воспаления (СРБ, прокальцитонин,
Табл. 4. Заболевания, явившиеся показанием к выполнению дренирующих и санирующих операций
|
Диагноз |
Группа А n (%) |
Группа Б n ( %) |
|
Гангрена легкого |
1 (10) |
0 (0) |
|
Абсцесс легкого |
4 (40) |
5 (50) |
|
Гангренозный абсцесс легкого с секвестрацией |
1 (10) |
4 (40) |
|
Ковид-ассоциированная полость деструкции |
4 (40) |
1 (10) |
|
Всего |
10(100) |
10(100) |
Табл. 5. Динамика снижения маркеров воспаления
В группе А продолжительность послеоперационного периода составила 9,01±3,14 суток против группы Б 15,16±7,01. Представленные данные указывают на меньшую длительность послеоперационного периода в группе А (р = 0,03).
После проведенного оперативного лечения отмечается снижение маркеров воспаления в обоих группах, однако с большим регрессом в группе А.
Длительность сброса воздуха в группе А составила 11±1 суток, в группе Б 18±12 суток (р = 0,03). Так же отмечается укорочение сроков длительности стояния дренажа в группе А по сравнению с группой Б (13±3 суток против 19±10, соответственно, р = 0,045).
При визуальной оценке по данным КТ ОГК после удаления дренажа из полости деструкции отмечается более выраженный ее регресс в группе А.
Преимуществами и особенностями способа являются:
-
• миниинвазивный и органосохраняющий вариант хирургического лечения;
-
• ранняя послеоперационная активизация;
-
• снижение летальности;
-
• высокая эффективность лечения.
Приводим клиническое наблюдение осложненного течения новой корановирусной инфекции (НКИ) у пациента Ф., 47 лет. Госпитализирован на 3-е сутки от начала заболевания с клинико-рентгенологической картиной двусторонней полисегментарной вирусидентифици-рованной COVID-19 пневмонией, степень поражения легких — КТ2. Получал комплексную противовирусную, патогенетическую, (в т. ч. тоцилизумаб), глюкокортикоидную, симптоматическую терапию. На 18-е сутки диагностировано осложнение вирусной инфекции в виде при-
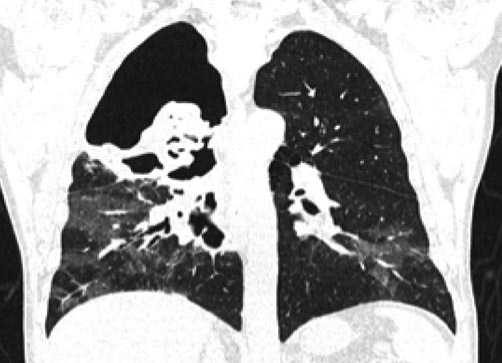
Рис. 1. Пациент Ф., 47 лет. 43-е сутки от начала заболевания. КТ2. Двусторонняя КАТ, осложненная гангренозной деструкцией верхней доли правого легкого с секвестрацией.
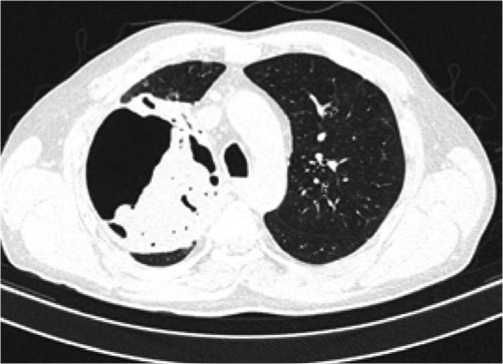
Рис. 2. Пациент Ф., 47 лет. 43-е сутки от начала заболевания. Фиксированный секвестр на дне полости деструкции.
соединения вторичной бактериальной правосторонней верхнедолевой пневмонии. Добавлена антибактериальная терапия. Течение заболевания осложнилось деструкцией верхней доли правого легкого с развитием гангренозного абсцесса с секвестрацией (Рис. 1, 2).
Поступил в отделение торакальной хирургии на 43-и сутки от начала заболевания при отрицательных ПЦР-тестах на COVID-19. В день поступления в стационаре выполнено трансторакальное дренирование полости деструкции верхней доли правого легкого, начата санация полости деструкции через дренаж растворами антисептиков в сочетании с активной вакуум-аспирацией. Учитывая наличие бронхо-легочного свища выполнена временная эндобронхиальная окклюзия верхнедолевого бронха справа. Далее, после краткосрочной предоперационной подготовки и дообследования, больному на 45-е сутки от начала заболевания выполнено оперативное вмешательство в объеме видеоторакоабсцессоскопии,
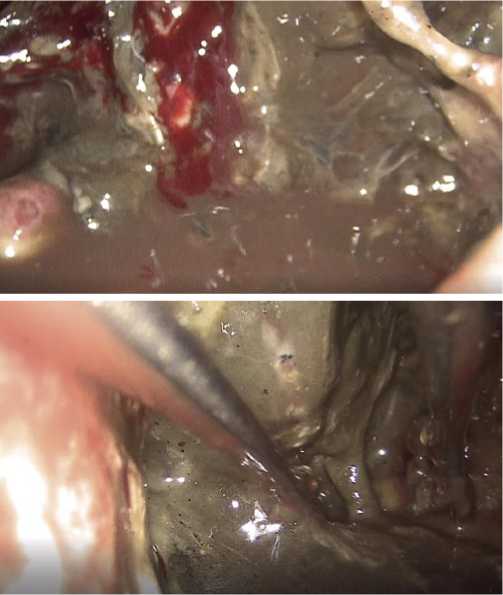
Рис. 3, 4. Видеоторакоабсцессоскопия. Полость деструкции верхней доли правого легкого. Некрсеквестрэктомия.
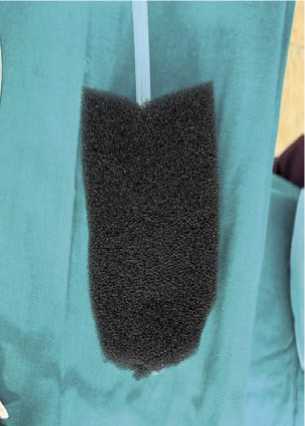
Рис. 5. Мелкопористая губка с двухпросветным дренажом, проходящим через весь объем губки.
некрсеквестрэктомии, санации полости деструкции, установки NPWT-системы (Рис. 3–6).
В послеоперационном периоде продолжена комплексная терапия, активная вакуум-аспирация. В период госпитализации смена VAC-системы производилась 3 раза. В результате комплексной терапии достигнуто клиническое улучшением в виде частичного рассасыва-
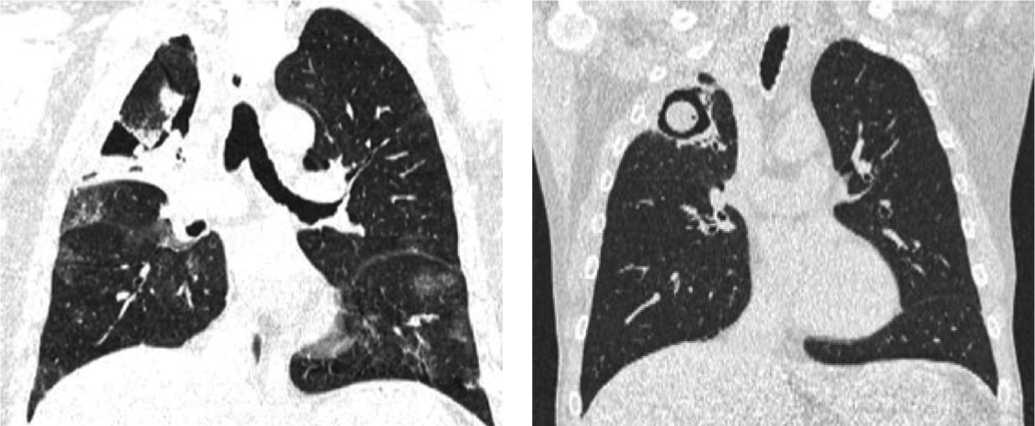
Рис. 6. КТ органов грудной клетки с VAC-системой и временной эндобронхиальной окклюзией зонального бронха справа при пассивном дренировании по Бюлау.
Рис. 7. Результат лечения.
ния постковидных ретикуляционных изменений обоих легких с исходом гангернозного абсцесса в сухую полость деструкции до 4 см с толстыми стенками (Рис. 7). Учитывая наличие стойкого бронхолегочного свища, дренаж в полости деструкции оставлен. Пациент выписан на 65-е сутки от начала заболевания.
Заключение
Наш опыт хирургического лечения плевролегочных осложнений КАТ позволяет сделать определенные выводы и выработать тактику лечения данного контингента больных.
-
1. Плевролегочные осложнения КАТ могут развиваться в различные сроки от начала заболевания, в том числе и после элиминации вируса из организма;
-
2. У 78% пациентов вторичные бактериальные осложнения развились на фоне ослабленного иммунитета и обострения хронических заболеваний — ХОБЛ, бронхиальная астма, метаболический синдром, сахарный диабет и др;
-
3. Данных пациентов целесообразно лечить в специализированных отделениях торакальной хирургии с максимально широким использованием современных методов хирургического лечения, в том числе эндовидеохирургических методов уже на ранних этапах выявленных осложнений;
-
4. При лечении тяжелых деструкций легочной ткани на фоне КАТ высокоэффективным методом явилась установка внутрилегочных VAC-систем в сочетании с временной эндобронхиальной окклюзией зонального бронха и активной вакуум-аспирацией.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Особенности лечения плевролегочных осложнений ковид-ассоциированных пневмоний
- Зайратьянц О.В., Малявин А.Г., Самсонова М.В. и др. Патоморфологические изменения в легких при COVID-19: клинические и терапевтические параллели // Терапия. — 2020. — Т.6. — №5. — С.35-46.
- Теляшов А.Д., Галлямов Э.А., Хрупкин В И. и др. Методы лечения плевролегочных осложнений ковид-ассоциированной пневмонии // Военно-медицинский журнал. — 2021. — Т.350. — №10. — С.37-43.
- Beaucoté V, Plantefève G, Tirolien JA et al. Lung Abscess in Critically Ill Coronavirus Disease 2019 Patients With Ventilator-Associated Pneumonia: A French Monocenter Retrospective Study. Crit Care Explor. 2021; 3(7): e0482. doi: 10.1097/CCE.0000000000000482.
- Blonz G, Kouatchet A, Chudeau N et al. Epidemiology and microbiology of ventilator-associated pneumonia in COVID-19 patients: a multicenter retrospective study in 188 patients in an un-inundated French region. Crit Care. 2021; 25(1): 72. doi: 10.1186/s13054-021-03493-w.
- Тюрин И.Е., Струтынская А.Д. Визуализация изменений в легких при коронавирусной инфекции (обзор литературы и собственные данные) // Пульмонология. — 2020. — Т.30. — №5. — С.658-670. doi: 10.18093/0869-0189-2020-30-5-658-670.
- Забозлаев Ф.Г., Кравченко Э.В., Галлямов А Р. Патологическая анатомия легких при новой коронавирусной инфекции (COVID-19). Предварительный анализ аутопсийных исследований // Клин. Практика. — 2020. — Т.11. — №2. — С.21-37. doi: 10.17816/clinpract34849.
- Каленчиц Т.И., Кабак С.Л., Примак С.В., Шириналиев Н.М. Абсцесс легкого как осложнение COVID-19 пневмонии: клинический случай // Туберкулез и болезни легких. — 2021. — Т.99. — №12. — С.7-13. doi: 10.21292/2075-1230-2021-99-12-7-12.
- Гостищев В.К. Инфекции в торакальной хирургии. Руководство для врачей. — М.: ГЭОТАР-Медиа, 2004. — С. 583.
- Ионов П.М., Елькин А.В., Дейнега И.В., Яковлев Г.А. Клиника, диагностика, лечение и исходы острых абсцессов лёгких у больных с ВИЧ-инфекцией // Вестник хирургии им. И.И. Грекова. — 2020. — Т.179. — №3. — С.69-74. doi: 10.24884/0042-4625-2020-179-3-69-74.
- Ермашкович С.Н., Петухов В.И., Кунцевич М.В. Результаты применения метода программированных миниторакотомий с использованием вакуум-ассистированной терапии при острых абсцессах легких // Материалы 75-й научной сессии сотрудников университета. — Витебск, 2020. — С. 9-12.
- Тимербулатов М.В., Забелин М.В., Тимербулатов Ш.В., и др. Послеоперационные осложнения у инфицированных COVID-19 пациентов (обзор литературы) // Вестник хирургии им. И. И. Грекова. — 2021. — T.180. — №1. — С.118-122. doi: 10.24884/0042-4625-2021-180-1-118-122.
- Sziklavari Z, Ried M, Hofmann HS. Vacuum-assisted closure therapy in the management of lung abscess. J Cardiothorac Surg. 2014; 9: 157. doi: 10.1186/s13019-014-0157-x.
- Pandey P, Agarwal S, Rajkumar. Lung Pathology in COVID-19: A Systematic Review. Int J Appl Basic Med Res. 2020; 10(4): 226-233. doi: 10.4103/ ijabmr.IJABMR_381_20.
- Zhou F, Yu T, Du R et al. Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet. 2020; 395(10229): 1054-1062. doi: 10.1016/S0140-6736 (20)30566-3.
- Патент РФ на изобретение № 2766521С1/15.03.2022. Луцевич О.Э., Галлямов Э.А., Бусырев Ю.Б., Теляшов А.Д., Дидуев Г.И., Малофей А.М., Гадлевский Г.С., Ерин С.А., Гололобов Г.Ю., Галлямов Э.Э. Способ лечения гнойно-деструктивных заболеваний легких.


