Особенности морфологической дифференциальной диагностики интрадуральной опухоли, локализующейся на уровне конуса спинного мозга и корешков конского хвоста
Автор: Матвеева О.В., Бажанов С.П., Пономарева Е.Е., Толкачев B.C.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Травматология и ортопедия
Статья в выпуске: 3 т.14, 2018 года.
Бесплатный доступ
Цель: продемонстрировать необходимость применения современных методов морфологической верификации в дифференциальной диагностике первичного и вторичного неопластического поражения спинного мозга. Показано, что гистогенез опухолевых клеток должен рассматриваться с позиций сравнительной оценки традиционных и дополнительных методов морфологической верификации, что диктует необходимость проведения комплексной дифференциальной морфологической диагностики с несомненным приоритетом применения методики иммуногистохимического исследования для верификации окончательного диагноза метастатического поражения редкой локализации.
Дифференциальная диагностика, иммуногистохимия, интрадуральная опухоль, патологическая анатомия, спинной мозг
Короткий адрес: https://sciup.org/149135148
IDR: 149135148
The peculiarities of morphological differential diagnostics of intradural tumor localized at the level of medullary cone and cauda equina roots
Aim: to demonstrate the necessity of modern methods of morphological verification in the differential diagnostics of primary and secondary neoplastic lesion of spinal cord. It is shown that histogenesis of tumor cells should be regarded from the viewpoint of comparative assessment of traditional and complementary methods of morphological verification that outlines the necessity of complex differential morphological diagnostics with apparent priority of immunohisto-chemical methods for the verification of final diagnosis of metastatic lesion in a rarely seen localization.
Текст научной статьи Особенности морфологической дифференциальной диагностики интрадуральной опухоли, локализующейся на уровне конуса спинного мозга и корешков конского хвоста
том числе и локализующихся на уровне конуса спинного мозга и корешков конского хвоста, определения их пролиферативной активности, идентификации клеток различных типов по их уникальным маркерным признакам, а также изучения синтетических и секреторных процессов в них необходимо применение современных методов патоморфологии и гистохимии, в том числе иммуногистохимических исследований, что крайне важно для дальнейшей курации пациентов и назначения им адекватной адъювантной терапии [3].
Цель : продемонстрировать необходимость применения современных методов морфологической верификации в дифференциальной диагностике первичного и вторичного неопластического поражения спинного мозга.
Проанализирована первичная медицинская документация пациента М. 63 лет, находившегося на стационарном лечении в отделении нейрохирургии НИИТОН СГМУ (медицинская карта стационарного больного №5778), которому в последующем выполнили хирургическое лечение по поводу интрадурально расположенной опухоли конуса спинного мозга и корешков конского хвоста. После получения взятого во время хирургического вмешательства нативного препарата гистологическую проводку осуществляли по стандартной методике, срезы окрашивали гематоксилином и эозином, иммуногистохимическое исследование проводили с использованием антител к ТТF1 (8G7G3\1) — Cell, синаптофизин (SP11) — Cell, хромагранин А (LK2H10) — Cell, Napsin A (Rabbit Polyclonal), GFAP (EP672Y-Cell), S 100 — поликлон — Cell, Tyrosinase (T311) — Cell, CK 7 (OV-TL12\30) — Cell, p 63 (4A4) — Cell, CK 20 (Ǫ6) — Cell.

Рис. 1. Удаленная опухоль
Описание клинического случая. В феврале 2018 г. пациенту М. 63 лет выполнена верхняя лобэктомия слева по поводу мелкоклеточного рака верхней доли левого легкого Т3N0M0 с признаками железистой дифференцировки. В послеоперационном периоде проведено 5 курсов полихимиотерапии. Через 6 месяцев после хирургического вмешательства стал отмечать боль в поясничном отделе позвоночника. При нейровизуализационном исследовании выявлена интрадуральная опухоль на уровне L2-L3 позвонков. С направительным диагнозом первичной опухоли спинного мозга (шваннома, менингиома) пациент направлен в нейрохирургическое отделение НИИТОН СГМУ для хирургического лечения. Ему выполнена ламинэктомия на уровне L2-L3 позвонков, микрохирургическое тотальное удаление опухоли под нейрофизиологическим мониторингом. Интраоперационная визуальная оценка удаленного новообразования соответствовала первичной интрадуральной опухоли — эпендимоме терминальной нити неуточненной степени анаплазии, однако с учетом данных анамнеза нельзя было исключить метастатическое поражение конуса спинного мозга и корешков конского хвоста.
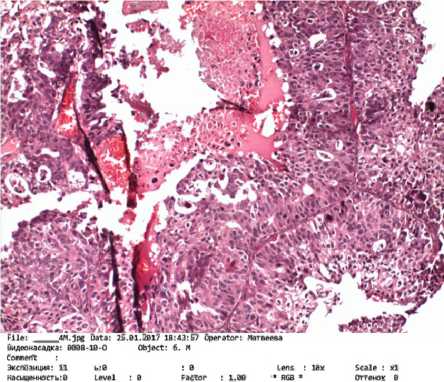
Рис. 2. Опухолевые клетки в основном вытянутой формы располагаются тяжами и пластами. В центре тонкостенные сосуды. Окраска гематоксилином и эозином. Ув. 10
При макроскопической оценке в условиях пато-морфологической лаборатории удаленная опухоль имела серо-бурый цвет, размеры 2,5х1,5 см, местами в опухолевой ткани отмечались очаги некрозов и кровоизлияний (рис. 1). При изучении микропрепаратов выявлена злокачественная опухоль с очагами некрозов, кровоизлияний, солидным скоплением полиморфных клеток вытянутой и округлой формы. В ядрах отмечен четкий хроматин. Патологические митозы встречались в количестве до пяти в поле зрения. Опухолевые клетки располагались тяжами, пластами, местами образовывали структуры, напоминающие розетки, железы и сосочки. Строма новообразования имела признаки лимфоцитарнолейкоцитарной инфильтрации (рис. 2, 3). Описанная микроструктурная картина была характерна для метастаза рака легкого, однако, учитывая локализацию новообразования, признаки розеткообразования и формирования сосочковых структур, нельзя было исключить анапластическую эпендимому, что создало определенные затруднения для формирования достоверного заключения об окончательном диагнозе и требовало применения для дифференциальной морфологической диагностики метода иммуногистохимического исследования.
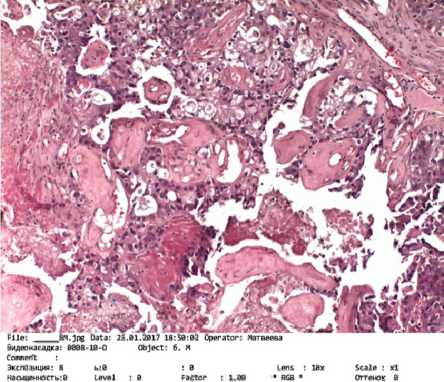
Рис. 3. Опухолевые клетки вокруг сосудов формируют сосочкоподобные структуры. Окраска гематоксилином и эозином. Ув. 10
Анализ результатов иммуногистохимического исследования биологических образцов продемонстрировал присутствие в клетках опухоли выраженной экспрессии СК7, Napsin A и ТТF1. В некоторых клетках отмечена слабая экспрессия синаптофизина. Экспрессии хромагранина А, белка S-100, тирозиназы, GFAP, p63 и СК20 отмечено не было, что мор-фоиммунофенотипически соответствовало метастазу аденокарциномы легкого со слабо выраженными признаками нейроэндокринной дифференцировки (рис. 4–7).
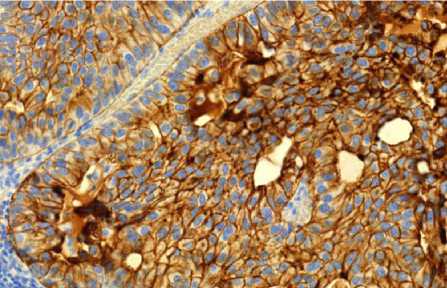
Рис.4. Иммуногистохимия: выраженная эксрессия СК7. Ув. 10
Обсуждение клинического случая. Одной из особенностей морфологической дифференциальной диагностики опухолей центральной и периферической нервной системы является поливариант-ный патоморфологический анализ, включающий как традиционные (рутинные) методики исследования, а именно цитоморфологию и гистологию с применением стандартных красителей, так и современные, высокочувствительные и высокоспецифичные методы, такие как иммуногистохимия с моноклональными антителами.
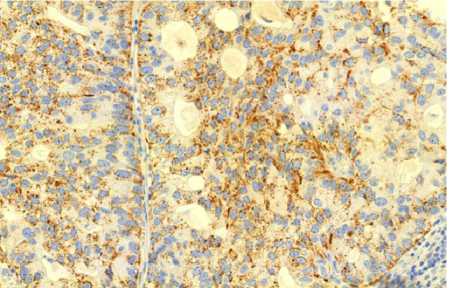
Рис. 5. Иммуногистохимия: выраженная экспрессия Napsin A. Ув. 10
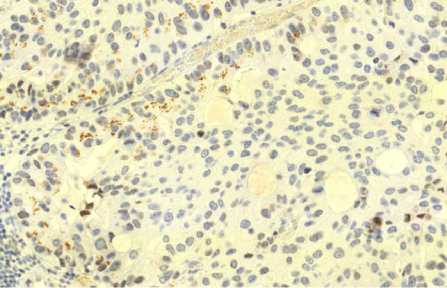
Рис. 6. Иммуногистохимия: слабая экспрессия синаптофизина. Ув. 10
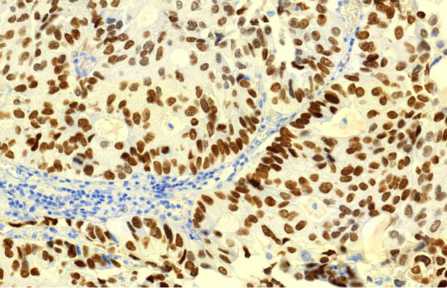
Рис.7. Иммуногистохимия: выраженная экспрессия ТТF1. Ув. 10
В рассматриваемом случае имелись определенные трудности морфологической дифференциальной диагностики между первичными новообразованиями, которые обычно локализуются на уровне конуса спинного мозга и корешков конского хвоста (эпендимома терминальной нити, невринома), и метастатическим поражением, что встречается крайне редко. Методика стандартного гистологического исследования с окраской препаратов гематоксилином и эозином позволила судить о злокачественном характере новообразования с учетом критериев Daumas — Duport, о чем свидетельствовали клеточный и ядер-ный полиморфизм, сосудистая и эндотелиальная пролиферация, патологические митозы, некрозы, обилие железистых структур, а также лейкоцитарная и лимфоцитарная инфильтрация в строме опухоли, однако не дала возможности осуществить окончательную патоморфологическую диагностику гистотипа опухоли. Это было связано с особенностями цитоморфологии изучаемого образования, такими как розеткообразование и формирование сосочковых структур, что является более характерным для первичных злокачественных опухолей, локализующихся на уровне конуса спинного мозга и корешков конского хвоста, а именно для анапластической эпендимомы. Однако с учетом данных анамнеза нельзя было исключить и метастатический характер процесса. Неоднозначность результатов гистологического исследования продиктовала необходимость дополнительного применения методики иммуногистохимии с моноклональными антителами к поверхностным антигенам анапластической эпендимомы и первичных злокачественных опухолей легкого. Результаты проведенного обследования продемонстрировали наличие выраженной экспрессии к СК7, Napsin A, TTF1, умеренной экспрессии к синаптофизину, отсутствие экспрессии к хромогранину А, белку S100, тирозиназе, GFAP, белку р63 и СК 20, что позволило судить о морфоиммунофенотипе опухоли, соответствующем аденокарциноме легкого с признаками нейроэндокринной дифференцировки, что не противоречит окончательному заключению о метастазе мелкоклеточного рака легкого в конус спинного мозга и корешки конского хвоста.
Таким образом, применение методики иммуногистохимического исследования в демонстрируемом случае позволило осуществить окончательный па-томорфологический диагноз метастатического поражения структур центральной и периферической нервной системы редкой локализации и дало возможность для своевременного назначения обоснованной адъювантной терапии при дальнейшем наблюдении и лечении пациента в условиях онкологического стационара.
Заключение. Демонстрация случая хирургического лечения и патоморфологической диагностики пациента с интрадуральным метастазом рака легкого в область конуса спинного мозга и корешков кон- ского хвоста позволила рассматривать гистогенез опухолевых клеток с позиций сравнительной оценки традиционных и дополнительных методов морфологической верификации, а также убедительно доказала необходимость проведения комплексной дифференциальной морфологической диагностики с несомненным приоритетом применения методики иммуногистохимического исследования для верификации окончательного диагноза метастатического поражения редкой локализации.
Список литературы Особенности морфологической дифференциальной диагностики интрадуральной опухоли, локализующейся на уровне конуса спинного мозга и корешков конского хвоста
- Мацко Д. E., Коршунов А. Г. Атлас опухолей центральной нервной системы. СПб., 1998; 197 с.
- Matsko DE. Neurosurgical pathology. St. Petersburg, 2015; 405 p.
- Международная классификация ВОЗ опухолей центральной нервной системы: Руководство по па-томорфологической диагностике / перевод B.C. Сидорина. М., 2016; 426 с.


