Особенности психоэмоционального статуса у беременных с фетоплацентарной недостаточностью
Автор: Чехонацкая М.Л., Чернышкова Е.В., Чехонацкий А.А., Кипчатова Т.Ю.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: История медицины, юбилейные даты
Статья в выпуске: 2 т.8, 2012 года.
Бесплатный доступ
Цель: изучить особенности психоэмоционального статуса у беременных с хронической фетоплацентарной недостаточностью. Материал и методы. Обследовались 112 беременных с хронической фетоплацентарной недостаточностью, 73 женщины с физиологическим течением беременности и родов. Исследование психологических свойств личности выполнялось с помощью миннесотского многомерного личностного перечня MMPI, адаптированного Ф. Б. Березиной и М. П. Мирошниковой (1989). Личностная и реактивная тревожность определялась методом самооценки Ч. Д. Спилбергера, Ю. Л. Ханина. Результаты. Психовегетативные изменения приводят к неадекватной мобилизации различных висцеральных систем, что может способствовать развитию различных осложнений течения беременности, в том числе фетоплацентарной недостаточности. У беременных с повышенным уровнем реактивной тревожности наиболее часто встречается изолированное снижение маточ-но-плацентарного кровотока, при выраженной депрессии — сочетанное нарушение маточно-плацентарного и плодово-плацентарного кровотоков, при ипохондрии также отмечается нарушение МПК и ППК. Заключение. У беременных с фетоплацентарной недостаточностью наблюдается повышение тревожности и психастении. По мере увеличения срока гестации у пациенток с фетоплацентарной недостаточностью отмечается высокий уровень лабильности и реактивности вегетативной нервной системы в сочетании с повышенной тревожностью и наличием депрессии. Учитывая психовегетативную основу возникновения функциональных нарушений в системе «мать — плацента — плод», обязательной составной частью лечения должны стать определение психоэмоциональных особенностей личности и состояния вегетативной нервной системы с последующей коррекцией выявленных нарушений.
Беременность, психоэмоциональный статус, фетоплацентарная недостаточность
Короткий адрес: https://sciup.org/14917575
IDR: 14917575
Текст научной статьи Особенности психоэмоционального статуса у беременных с фетоплацентарной недостаточностью
1Введение. Беременность и роды влияют как на физиологические, так и на психологические процессы. Внедрение современных технологий в области родовспоможения справедливо повысило авторитет инструментальных методов обследования и лечения, но несправедливо снизило интерес аку- Ответственный автор — Чехонацкая Марина Леонидовна.
Адрес: 410012, г. Саратов, ул. Б. Казачья, 112.
Тел.: 8 (8452) 63-04-27, 8-904-706-23-98.
шеров-гинекологов к тому, что можно назвать «человеческим фактором», — психическим особенностям личности. Беременность и роды относятся к числу состояний, представляющих угрозу психоэмоциональному статусу женщины. Известно, что эмоциональное напряжение может оказывать влияние на течение беременности и родов, изменять функциональное состояние вегетативной нервной системы женщины [1-4]. Роль дисфункций психоэмоциональной сферы в патогенезе различных заболеваний становится все более очевидной. Многие заболевания, осложняющие течение беременности, прямо или косвенно связаны с дезадоптацией центральной нервной системы. Отечественным акушерам принадлежит приоритет в обосновании нейрогенной теории генеза гестозов и ранних токсикозов [3, 5]. Широко обсуждаются проблемы участия изменений психоэмоционального статуса в генезе невынашивания беременности [6, 7-10]. Патогенное влияние психоэмоционального напряжения обусловлено прежде всего нарушением регуляции центральных и периферических систем гомеостаза. При углублении психоэмоциональных нарушений в результате перенапряжения происходит срыв адаптационных процессов, который сопровождается угнетением вегетативных эффекторных систем. Наблюдается извращение ряда вегетативных реакций, что является важным патогенетическим моментом различных заболеваний [8, 9, 11, 12]. Некоторые авторы считают, что чрезмерная тревожность, выраженная эмоциональность, высокий уровень нейротизма влияют на характер маточных сокращений, объем кровопотери в родах, состояние плода и новорожденного [5, 11]. Однако до настоящего времени соотношения между нарушениями психоэмоционального статуса у беременных с хронической фетоплацентарной недостаточностью (ФПН) остаются малоизученными и требуют дальнейшего изучения.
Цель : изучить особенности психоэмоционального статуса у беременных с хронической фетоплацен-тарной недостаточностью.
Методы. Работа выполнялась на базе отделений родильного дома №4 г. Саратова в период с 2002 по 2009 г. Под наблюдением находились 213 пациенток. Основную группу составили 112 беременных с хронической фетоплацентарной недостаточностью, в группу контроля вошли 73 женщины с физиологическим течением беременности и родов. В группе сравнения обследованы 28 небеременных женщин. Все группы были сопоставимы по возрасту, социально-экономическому статусу, экстрагенитальной заболеваемости.
Ультразвуковое исследование плода и оценка кровотока по данным допплерометрии проводились на аппаратах Voluson 730-pro, Logic 400-pro с использованием трансдьюсеров 3,5 и 5,0 МГц по общепринятой методике. Определялось соответствие фетометрических показателей сроку беремен- ности. Гемодинамика оценивалась в маточно-плацентарном и плодово-плацентарном комплексах с расчетом максимальной систолической и конечной диастолической скоростей кровотока, индекса резистентности в правой и левой маточных артериях, артерии пуповины. Характеристика нарушений в системе «мать — плацента — плод» осуществлялась по классификации, предложенной М. В. Медведевым [11]. Мониторное наблюдение за состоянием плода проводилось при помощи кардиотокографа Fetal-gard-2000 (США).
Исследование психологических свойств личности выполнялось с помощью сокращенного варианта миннесотского многомерного личностного перечня MMPI, адаптированного Ф. Б. Березиной и М. П. Мирошниковой (1989). Личностная и реактивная тревожность определялись методом самооценки Ч. Д. Спилбергера, Ю. Л. Ханина. Состояние вегетативной нервной системы оценивалось по методике A. M. Вейна [3]. Обработка данных проводилась с помощью пакета анализа Microsoft Office Excel 2007, Statistica 6.0. Осуществлялся корреляционный анализ, однофакторный дисперсионный анализ. Использовались программы 1D и 2D — элемента р ная с татистика; программы 3D и 7D — вычисление t-критерия Стьюдента и F-критери я Фишера. Для анализа таблиц сопряженности непараметрических признаков применялся критерий χ2. Достоверность различий считали статистически значимой при ρ<0,05.
Результаты. При физиологическом течении беременности возникающие психовегетативные изменения в виде активации тонуса ВНС, повышенной возбудимости, иногда депрессии следует рассматривать как реакцию, направленную на адаптацию организма и личности к наступившей беременности. Однако в ряде случаев психовегетативные изменения приводят к неадекватной мобилизации различных висцеральных систем, что, наряду с другими факторами, может способствовать развитию различных осложнений течения беременности, в том числе фе-топлацентарной недостаточности.
При исследовании психоэмоционального статуса беременных с наличием ФПН выявлены некоторые особенности (табл. 1).
Показатель депрессии при физиологическом течении беременности был статистически сопоставим с группой сравнения и составил 46,7±3,2 ед. при норме 44,3±2,8 ед. (р>0,05). У беременных с фето-
Таблица 1
Особенности психоэмоционального статуса беременных женщин с наличием фетоплацентарной недостаточности (III триместр беременности)
|
Исследуемые показатели |
Группа сравнения (небеременные здоровые женщины) |
Группа контроля (физиологическое течение беременности) |
Основная группа (фетоплацентарная недостаточность) |
|
Депрессия |
44,3±2,8 |
46,7±3,2 |
57,4±2,6** |
|
Личностная тревожность |
35,2±1,6 |
40,2±3,4 |
58,6±1,9** |
|
Реактивная тревожность |
35,1±1,8 |
47,4±1,4* |
42,6±2,4* |
|
Истерия |
36,8±1,4 |
40,7±3,1 |
42,4±1,6 |
|
Паранойяльность |
37,2±2,4 |
53,4±2,6* |
54,1±3,8* |
|
Психастения |
41,6±1,2 |
44,4±2,9 |
38,7±3,4 |
|
Шизоидность |
36,2±2,0 |
40,1±2,4 |
39,7±1,6 |
|
Гипомания |
38,4±2,7 |
40,3±2,6 |
41,7±4,3 |
|
Ипохондрия |
43,6±1,9 |
46,2±1,6 |
56,7±3,6** |
П р и м еч а н и е : * — достоверность различий с группой контроля (р<0,05).
плацентарной недостаточностью значение этого показателя увеличивалось до 57,4±2,6 ед. (различия с физиологическим течением беременности статистически значимы, р<0,05).
Характерной чертой беременных, независимо от особенностей течения гестационного периода, была повышенная тревожность. Если у небеременных пациенток величина личностной тревожности составила 35,2±1,6 ед., реактивной — 35,1±1,8 ед., то у беременных контрольной группы эти значения возрастали в среднем на 30-50%. Отличительной чертой женщин с фетоплацентарной недостаточностью было повышение как личностной, так и реактивной тревожности. Если при физиологическом течении беременности величина личностной тревожности составила 40,2±3,4 ед., то у беременных с ФПН выражалась величиной, равной 58,6±1,9 ед. (различия как с группой контроля, так и группой сравнения статистически значимы, р<0,05). Результаты исследования показали, что по мере увеличения сроков гестации у беременных с фетоплацентарной недостаточностью реактивная тревожность как бы трансформировалась в личностную (рис. 1).
Так, при физиологическом течении беременности максимальные значения тревожности наблюдаются во II триместре, которые к конц у беременности им е ют тенденцию к снижению. В то же время у женщин с фетоплацентарной недостаточностью в начале III триместра беременности на фоне выраженного снижения реактивной тревожности отмечается существенное увеличение личностной. Данную трансформацию, по-видимому, можно объяснить повышенным вниманием врачей к течению беременности у женщин с фетоплацентарной недостаточностью.
При этом следует отметить, что высокая личностная тревожность прямо коррелирует с наличием невротического конфликта, с эмоциональными и невротическими срывами, что, в свою очередь, может способствовать прогрессированию фетоплацентар-ной недостаточности. Представленные данные могут иметь практическое значение в связи с тем, что указывают на оптимальные сроки проведения профилактических психокоррегирующих мероприятий, направленных на предотвращение развития высокой личностной тревожности. Как следует из полученных данных, коррекцию психоэмоциональных нарушений у женщин с фетоплацентарной недостаточностью следует начинать в конце II триместра беременности.
Повышенная истеричность не оказалась характерной чертой беременных и составила 40,7±3,1 ед. при физиологическом течении беременности и 42,4±1,6 ед. у пациенток с фетоплацентарной недостаточностью (различия с группой сравнения статистически незначимы, р>0,05). В то же время показатель паранойяльности у беременных превышал контрольные значения, а при физиологическом и осложненном течении беременности значимо не различался. Такие психологические черты личности, как психастения, шизоидность и гипомания, при физиологическом и осложненном течении беременности были статистически сопоставимы. Вместе с тем ипохондрия достаточно часто встречалась среди беременных с фетоплацентарной недостаточностью. Если в группе сравнения величина ипохондрии составила 43,6±1,9 ед., в группе контроля 46,2±1,6 ед., то в основной группе при наличии ФПН возрастала до 56,7±3,6 ед. (различия с физиологическим течением беременности статистически значимы, р<0,05). Мож-
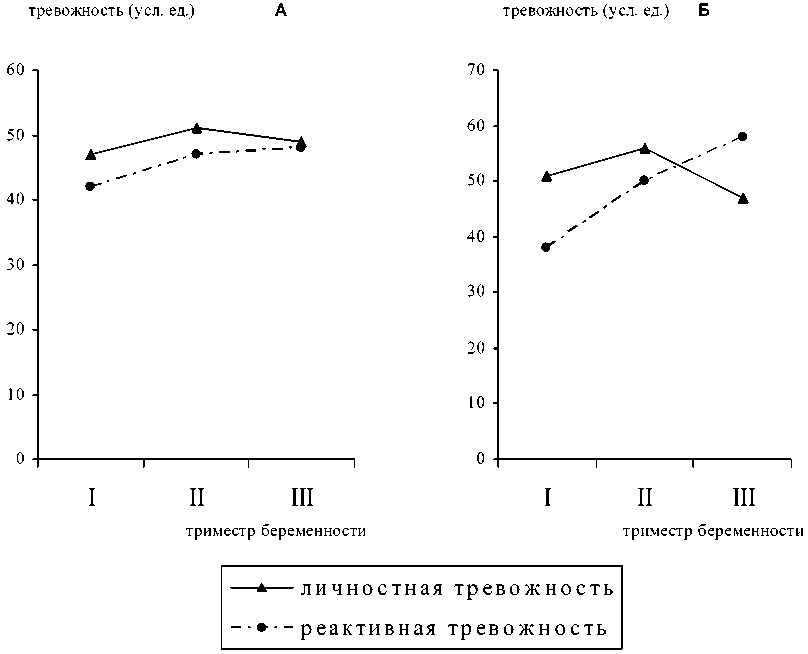
Рис. 1. Изменение величины личностной и реактивной тревожности при физиологическом течении беременности (А) и наличии фетоплацентарной недостаточности (Б)
но предположить, что предпосылки развития психовегетативных нарушений у женщин с фетоплацен-тарной недостаточностью определяются наличием в их жизни неблагоприятных социальных, психологических, экономических и других факторов. Проведенные исследования в полной мере подтвердили данное положение (табл. 2). Семья отсутствовала у 31,6% женщин с фетоплацентарной недостаточностью и только в 21,4% наблюдений при физиологическом течении беременности. У беременных основной группы в 64,7% отмечался низкий уровень доходов (различия с контрольной группой статистически значимы, р<0,05).
Нарушение режима питания и плохие жилищные условия при физиологическом и осложненном течении беременности выявлялись приблизительно в равном проценте случаев. Однако неблагополучная обстановка в семье практически в два раза чаще встречалась у женщин с фетоплацентарной недостаточностью. Нарушение режима труда и низкая физическая активность также чаще встречались при осложненной беременности. Курили 14,3% женщин с физиологическим течением беременности и 27,2% беременных с ФПН.
Беременные с фетоплацентарной недостаточностью значительно чаще страдали различными соматическими заболеваниями. Заболевания органов дыхания выявлены у 8,6% обследованных группы контроля, пищеварения — у 13,6% и сердечно-сосудистая патология — у 14,7% беременных. У пациенток с фетоплацентарной недостаточностью эти показатели составили 14,7, 21,2 и 29,8% соответственно (различия с группой контроля статистически значимы, р<0,05).
Для более детальной оценки роли неблагоприятных медико-социальных факторов в развитии пси-
Таблица 2
|
Анализируемый фактор |
Группа контроля (физиологическое течение беременности) |
Основная группа (фетоплацентарная недостаточность) |
|
Отсутствие семьи |
21,4 |
31,6* |
|
Низкий уровень доходов |
48,7 |
64,7* |
|
Нарушение режима питания |
16,7 |
20,4 |
|
Плохие жилищные условия |
27,4 |
31,2 |
|
Неблагоприятная обстановка в семье |
18,6 |
29,8* |
|
Нарушение режима труда и отдыха |
31,1 |
40,4 |
|
Низкая физическая активность |
53,6 |
62,4 |
|
Курение |
14,3 |
27,2* |
|
Злоупотребление алкоголем |
3,4 |
12,6* |
|
Заболевания органов дыхания |
8,6 |
14,7* |
|
Заболевания органов пищеварения |
13,6 |
21,2* |
|
Заболевания сердечно-сосудистой системы |
14,7 |
29,8* |
|
Заболевания мочевыделительной системы |
6,8 |
9,3 |
|
Недоношенность при рождении |
4,7 |
12,8* |
|
Искусственное вскармливание |
16,4 |
27,7* |
П р и м еча н ие : *– достоверность различий между анализируемыми группами (р<0,05).
Частота встречаемости особенностей преморбидного фона у беременных с фетоплацентарной недостаточностью, %
Таблица 3
Структура и выраженность корреляционных зависимостей между количеством неблагоприятных медикосоциальных факторов в жизни женщин и степенью нарушений психовегетативных показателей
|
Анализируемые показатели |
Величина корреляционной зависимости |
||
|
Социальные факторы |
Медицинские факторы |
Биологические факторы |
|
|
Тонус парасимпатического отдела ВНС |
-0,31 |
0,68* |
-0,27 |
|
Тонус симпатического отдела ВНС |
0,57* |
0,54* |
0,18 |
|
Реактивность ВНС |
-0,13 |
-0,62* |
0,71* |
|
Обеспечение деятельности ВНС |
-0,08 |
0,11 |
-0,63* |
|
Депрессия |
0,67* |
0,59* |
-0,12 |
|
Тревожность реактивная |
0,51* |
-0,11 |
0,07 |
|
Тревожность личностная |
0,63* |
0,08 |
0,18 |
|
Паранойяльность |
-0,11 |
-0,13 |
0,54* |
|
Ипохондрия |
-0,42 |
0,11 |
0,63* |
П р и м еч а н и е : *– достоверность корреляционной зависимости (р<0,05).
ховегетативных нарушений у беременных выполнен парный корреляционный анализ между наличием неблагоприятных факторов и степенью выраженности психовегетативных нарушений (табл. 3).
Неблагоприятные факторы преморбидного фона были разделены на три группы: социальные, медицинские и биологические. К группе социальных факторов отнесены отсутствие семьи, низкий уровень доходов, плохие жилищные условия, нарушение режима труда и отдыха. К медицинским факторам причислено наличие заболеваний органов дыхания, пищеварения и т.д. Курение, злоупотребление алкоголем, недоношенность при рождении, нарушение режима питания вошли в группу биологических факторов.
Обсуждение. Анализируя представленную структуру корреляционных соотношений, можно отметить следующие особенности. Неблагоприятная социальная обстановка у беременных женщин способствовала активации симпатического отдела ВНС (r=0,57, р<0,05), увеличивала выраженность личностной (r=0,63, р<0,05) и реактивной (r=0,51, р< 0 , 0 5) тревожности, не оказывая достоверного влияния на другие показатели. Наличие неблагоприятных медицинских факторов оказалось в большей степени связано с состоянием вегетативной нервной системы, чем с психоэмоциональным статусом беременных. Указанные показатели коррелировали с тонусом симпатического (r=0,54, р<0,05) и парасимпатического (r=0,68, р<0,05) отделов ВНС, имели достоверную взаимосвязь с реактивностью ВНС (r=–0,62, р<0,05) и уровнем депрессии (r=0,59, р<0,05) . Небл а гоприятные биологические факторы оказывали влияние на реактивность ВНС (r=0,71, р<0,05), вегетативное обеспечение деятельности (r=–0,63, р <0 , 0 5 ), выраженность паранойяльности и ипохондрии.
Структура корреляционных соотношений между неблагоприятным преморбидным фоном у беременных с фетоплацентарной недостаточностью и нарушением психовегетативного статуса представлена на рис. 2.
Развитие вегетативной дисфункции в большей мере связано с неблагоприятными факторами медицинского характера (выявлены три достоверные корреляционные зависимости). Факторы биологического характера, такие, как курение, злоупотребление алкоголем, недоношенность при рождении, в равной мере способствуют как развитию дисфункции ВНС, так и формированию психоэмоциональных нарушений. При изучении соотношений между особенностями психологического профиля личности беременных и выраженностью фетоплацентарной недостаточности обнаружились определенные закономерности (рис. 3).
Проведённые исследования показывают, что неблагоприятный преморбидный фон у беременных женщин в значительной мере оказывает влияние на формирование у них различных психовегетативных нарушений, которые, в свою очередь, могут способствовать развитию фетоплацентарной недостаточности.
Частота встречаемости нарушения плодово-плацентарного кровотока (ППК) практически не зависела от уровня депрессии. В то же время увеличение депрессии с 40 до 65 ед. увеличивало частоту встречаемости снижения маточно-плацентарного кровотока (МПК) практически в два раза. Увеличение частоты встречаемости нарушения ППК наблюдалось только при выраженной личностной тревожности. Величина реактивной тревожности в наибольшей степени оказалась связана с частотой развития со-
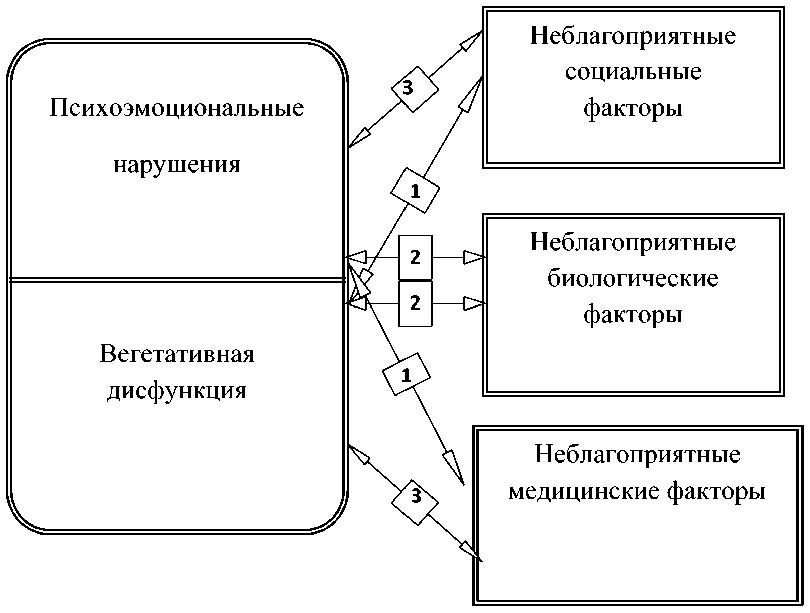
Рис. 2. Структура корреляционных соотношений между неблагоприятным преморбидным фоном и нарушениями психовегетативного статуса у беременных
четанных нарушений как маточно-плацентарного, так и плодово-плацентарного кровотока. Ипохондрия в большей степени влияла на развитие сочетанного нарушения МПК и ППК, чем на их изолированное снижение.
Суммируя полученные данные, можно сделать заключение, что у беременных с повышенным уровнем реактивной тревожности наиболее часто встречается изолированное снижение маточно-плацентарного кровотока; при выраженной депрессии — сочетанное нарушение маточно-плацентарного и плодово-плацентарного кровотоков; при ипохондрии также отмечается нарушение МПК и ППК. Наиболее же чёткая зависимость между изменением психоэмоционального статуса у беременных с фетоплацентарной недостаточностью и частотой нарушений гемодинамики в системе «мать — плацента — плод» обнаруживается с показателем маточно-плацентарного кровотока.
Заключение. Для нормального течения беременности необходима достаточная подготовка всех физиологических систем женщины к работе с большим напряжением и готовностью к быстрой перестройке. Это обеспечивается вегетативной нервной системой, что является составным звеном психоэмоциональных реакций.
У беременных с фетоплацентарной недостаточностью наблюдается повышение тревожности и психастении. При этом реактивная тревожность как бы трансформируется в личностную. Если при физиологическом течении беременности максимальные значения тревожности наблюдаются во II триместре беременности, а затем имеют тенденцию к снижению, то у женщин с фетоплацентарной недостаточностью в конце II триместра беременности на фоне выраженного снижения реактивной тревожности отмечается существенное увеличение личностной. При этом высокая личностная тревожность прямо коррелирует с наличием невротического конфликта, с эмоциональными и невротическими срывами, что, в свою очередь, может способствовать прогрессированию фетоплацентарной недостаточности. Обнаружена четкая взаимосвязь нарушений психоэмоциональ-
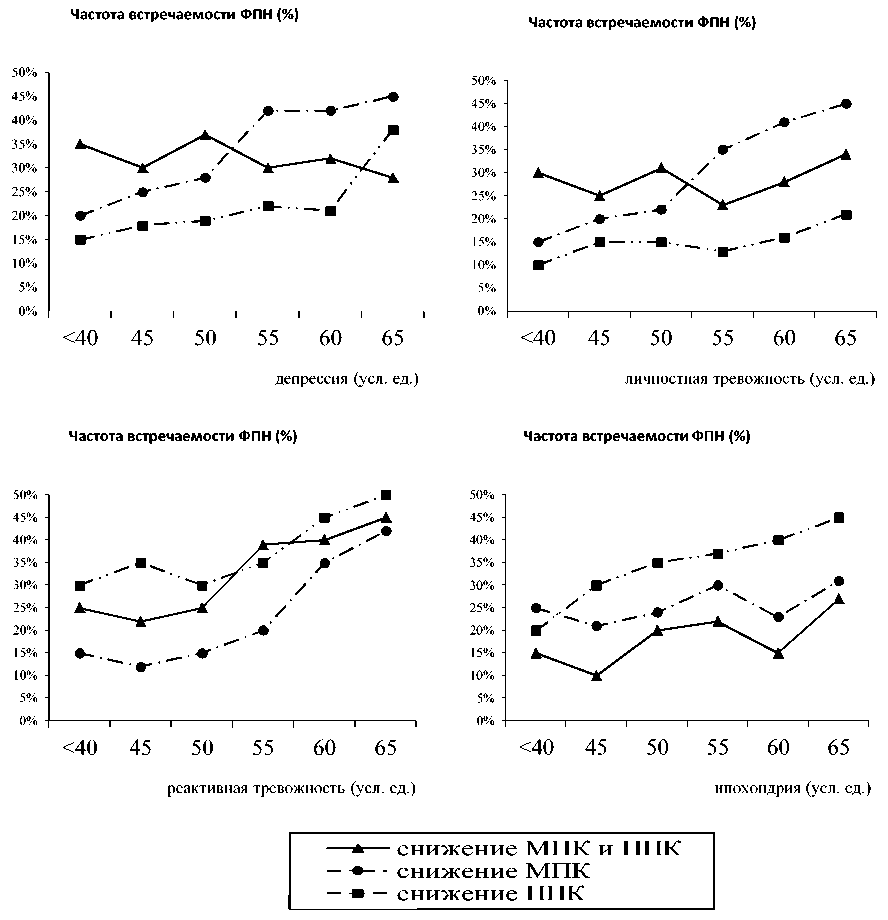
Рис. 3. Зависимость между особенностями психологического профиля личности беременных и частотой встречаемости нарушений маточно-плацентарного и плодово-плацентарного кровотока
ного статуса у беременной и патологией со стороны маточно-плацентарного и плодово-плацентарного кровотоков.
По мере увеличения срока гестации у пациенток с фетоплацентарной недостаточностью отмечается высокий уровень лабильности и реактивности вегетативной нервной системы в сочетании с повышенной тревожностью и наличием депрессии. Показатель депрессии при фетоплацентарной недостаточности увеличивался до 57,4±2,6 ед. (р<0,05), в то время как при физиологическом течении беременности статистически сопоставим с группой контроля и равен 46,7±3,2 ед.
Учитывая психовегетативную основу возникновения функциональных нарушений в системе «мать — плацента — плод», назрела необходимость с новых позиций подойти к организации диагностической, лечебной и профилактической помощи беременным в повседневной акушерской практике. Обязательной составной частью должно стать определение психоэмоциональных особенностей личности и состояния вегетативной нервной системы с последующей коррекцией выявленных нарушений.
Список литературы Особенности психоэмоционального статуса у беременных с фетоплацентарной недостаточностью
- Абрамченко В. В. Психосоматическое акушерство. СПб.: Сотис, 2001. 178 с.
- Айламазян Э. К. Психика и роды. СПб.: Питер, 2000. 698 с.
- Вегетативные расстройства: Клиника. Диагностика. Лечение/под ред. А. М. Вейна. М.: Мед. информ. агентство, 2003. 749 с.
- Брутман В. И., Филиппова Г. Г., Хамитова И. Ю. Динамика психологического состояния женщин во время беременности и после родов//Вопросы психологии. 2001. № 1. С. 59 -68
- Волков А. Е. Психосоматические соотношения при физиологической беременности и при беременности, осложненной поздним гестозом: автореф. дис. … канд. мед. наук. Ростов-на-Дону, 1995. 16 с.
- Гайдуков С. Н. Патологическое акушерство. СПб., 2002. 235 с.
- Клинические лекции по акушерству и гинекологии/под ред. А. Н. Стрижакова, А. И. Давыдова, Л. Д. Белоцерковце-вой. М., 2004. С. 48 -70
- Коколина Н. П. Фетоплацентарная недостаточность (патогенез, диагностика, терапия, профилактика): рук-во для врачей. М.: Медпрактика, 2006. 237 с.
- Крейман А. В. Состояние вегетососудистой регуляции и биохимические особенности фетоплацентарного комплекса у беременных женщин групп риска по перинатальным осложнениям: автореф. дис. … канд. мед. наук. Владивосток, 2000. 22 с.
- Мамиев О. Б. Влияние психоэмоционального статуса беременных на исход родов матери и плода//Мат-лы науч. исслед. по основным направлениям вуза. Астрахань, 1996. № 5. С. 95 -97
- Медведев М. В. Пренатальная эхография. М.: Реальное Время, 2005. С. 485 -514
- Плишко Н. К. Особенности сенсомоторных реакций при изменении эмоционального состояния//Диагностика психических состояний в норме и патологии. Л.: Медицина, 1980. С. 126 -134.


