Особенности течения острого билиарного панкреатита в зависимости от предпринятой лечебной тактики
Автор: Назыров Ф.Г., Девятов А.В., Бабаджанов А.Х., Абдуллажанов Б.Р., Нишанов М.Ф.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 3-2 т.15, 2020 года.
Бесплатный доступ
Авторы проводят сравнительный анализ тяжести состояния больных с острым панкреатитом и причин неудовлетворительного исхода предпринятой тактики лечения острого панкреатита билиарной этиологии - 438 больных из общей выборки пациентовпо оценочным шкалам Ranson и APACHE II. Авторы делают заключения, что динамика тяжести течения острого билиарного панкреатита в процессе лечения характеризуется возможностью прогрессирования патологического процесса с достоверным увеличением доли деструктивных форм заболевания с 16,5% при поступлении до 33,8% (р
Панкреатит, анализ больных, тяжесть течения заболевания
Короткий адрес: https://sciup.org/140257759
IDR: 140257759 | DOI: 10.25881/BPNMSC.2020.87.80.010
Features of acute biliary pancreatitis depending on accepted tactics
The authors conduct a comparative analysis of the severity of the condition of patients with acute pancreatitis and the reasons for the unsatisfactory outcome of the tactics of treatment of acute pancreatitis of biliary etiology - 438 patients from the total sample of patients according to the Ranson and APACHE II rating scales. The authors conclude that the dynamics of the severity of acute biliary pancreatitis during treatment is characterized by the possibility of progression of the pathological process with a significant increase in the proportion of destructive forms of the disease from 16.5% upon admission to 33.8% (p
Текст научной статьи Особенности течения острого билиарного панкреатита в зависимости от предпринятой лечебной тактики
Актуальность проблемы
По данным литературы у 25–30% больных развитие острого панкреатита (ОП) носит деструктивный характер. Именно эти пациенты представляют наиболее тяжелую в диагностическом и лечебном плане группу больных, что подтверждается данными о высоких показателях летальности, частоты осложнений, сроков госпитализации и затрат, используемых в лечении этого тяжелого заболевания [1–5].
Высокая частота летальных исходов, половина которых приходится на раннюю фазу заболевания, в первую очередь, свидетельствует об актуальности проблемы комплексной интенсивной терапии СПОН. Второй важной задачей является профилактика инфицирования и своевременная диагностика различных гнойно-септических осложнений, на которые приходится около 60% поздней летальности при ТОП [6–10].
С целью совершенствования тактических аспектов лечения этой тяжелой патологии, которые затрагивает не только хирургические подходы, но и вопросы улучшения качества поликомпонентной консервативной терапии, представлен факторный анализ причин неудовлетвори- тельного исхода предпринятой тактики лечения ОП билиарной этиологии. При этом основными направлениями являлись изучение особенностей течения билиарного ОП в зависимости от предпринятой тактики лечения, проведение анализа структуры основных системных панкреатогенных осложнений и причин летальности при билиарном ОП и определение роли ОРДС в структуре системных панкреатит-ассоциированных осложнений и причин летальности при билиарном ОП.
Материалы и методы. Работа основана на анализе причин неудовлетворительного исхода предпринятой тактики лечения ОП билиарной этиологии — 438 больных из общей выборки пациентов с ОП из 1073 больных, которые находились в ГУ «РСНПМЦХ им. акад. В. Вахидова» и клинике АндМИ за период с 2009 по 2018 гг. включительно.
Тяжесть состояния больных оценена динамически по шкалам Ransonи APACHEII (табл. 1). Так, отечный ОП или очаговый некроз и баллы менее 3 по Ranson и менее 8 по APACHE II отмечен в 80,6% (191 из 237 пациентов) случаях при поступлении и в 68,8% (163 из 237) случаях в процессе лечения. Деструктивный ОП с баллами более
Табл. 1. Динамика тяжести течения билиарного ОП в процессе лечения
|
Показатель |
При поступлении |
В динамике |
||
|
абс. |
% |
абс. |
% |
|
|
<3 Ranson; <8 APACHE II (отечный ОП или очаговый некроз) |
191 |
80,6% |
163 |
68,8% |
|
>3 Ranson; >8 APACHE II (деструктивный ОП) |
37 |
15,6% |
51 |
21,5% |
|
>6 Ranson; >15 APACHE II (тяжелый осложненный деструктивный ОП) |
9 |
3,8% |
23 |
9,7% |
|
Итого |
237 |
100,0% |
237 |
100,0% |
|
Критерий χ 2 |
10,567; Df = 3; р = 0,015 |
|||

-
3 по Ranson и более 8 по APACHE II диагностирован в 15,6% (37 из 237) при поступлении и в 21,5% (51 из 237) случаях в динамике, что означало прогрессирование тяжести деструкции в процессе лечения.
Из общего числа обращений тяжелые осложненные формы ОП при более 6 баллах по Ranson более 15 баллов APACHE IIдиагностированы в 3,8% (9 из 237) случаях, тогда как в динамике отмечается рост доли тяжелых форм с частотой в 9,7% (23 из 237 наблюдений) (χ2 = 10,567; Df = 3; р = 0,015).
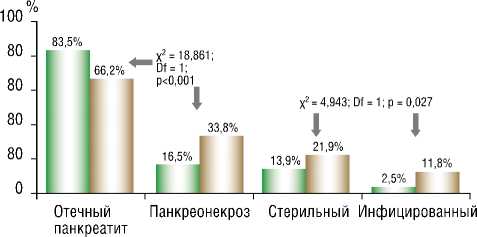
Распределение наблюдений билиарного ОП по классификации Атланта-92 третьего пересмотра (2012) отражено на рис. 1. Так, большинство случаев было отнесено к отечному панкреатиту, что составило 83,5% (198 больных) случая, диагностированных при поступлении и 66,2% (157 из 237) случая — в динамике, тогда как панкреонекроз диагностирован в 16,5% (39 из 237) случаях при поступлении. В процессе лечения наблюдалось достоверное увеличение деструктивных форм, что составило 33,8% (80 из 237) (χ2 = 18,861; Df = 1; р<0,001), в числе которых инфицирование отмечено в 11,8% случаях.
В процессе лечения проведена оценка тяжести билиарного ОП (табл. 2), по результатам которого исходно осложненные формы деструктивного ОП наблюдались в 2,5% (6 из 237) случаях, в динамике осложнения и инфицирование развились в 11,8% (28 из 237) случаях. Также наблюдался прирост стерильного панкреатита билиарной этиологии с 13,9% до 21,9% (критерий χ2 = 4,943; Df = 1; р = 0,027).
Среди гнойно-септических осложнений в процессе лечения флегмона забрюшинной клетчатки диагностирована в 4,6% (11 из 237) случаях, инфицированные постнекротические кисты ПЖЖ — 4,6% (13 из 237), гнойный перитонит наблюдался в 7 (3,0%) случаях и панкреатогенные абсцессы — в 4 (1,7%).
Таким образом, динамика тяжести течения билиарного ОП в процессе лечения характеризуется возможностью прогрессирования патологического процесса с достоверным увеличением доли деструктивных форм заболевания с 16,5% (39 из 237) при поступлении до 33,8% (80) (критерий χ2 = 18,861; Df = 1; р<0,001), включая при-
I При поступлении
В динамике
Рис. 1. Динамика тяжести течения билиарного ОП с учетом международной классификации Atlanta (2012).
Табл. 2. Динамика тяжести течения билиарного ОП в процессе лечения
|
Осложнения |
При поступлении |
В динамике |
||
|
абс. |
% |
абс. |
% |
|
|
Деструктивный ОП |
39 |
16,5% |
80 |
33,8% |
|
Осложненные формы тяжелого деструктивного ОП |
6 |
2,5% |
28 |
11,8% |
|
инфицированные постнекротические кисты ПЖЖ |
2 |
0,8% |
13 |
5,5% |
|
флегмона забрюшинной клетчатки |
2 |
0,8% |
11 |
4,6% |
|
гнойный перитонит |
2 |
0,8% |
7 |
3,0% |
|
абсцессы сальниковой сумки |
2 |
0,8% |
8 |
3,4% |
|
панкреатогенные абсцессы |
1 |
0,4% |
4 |
1,7% |
Примечание : на одного больного приходилось от 1 до 3 осложнений.
рост стерильного (с 13,9% до 21,9%) и инфицированного (с 2,5% до 11,8%) панкреонекроза (критерий χ2 = 4,943; Df = 1; р = 0,027) с различными гнойно-септическими осложнениями.
По предпринятой тактике лечения пациенты с билиарным ОП распределены следующим образом (табл. 3): группа больных, которым в качестве основной терапии выполнены малоинвазивные хирургические вмешательства — 22 (9,3%), среди которых в 12 (7,6%) случаев отечной формы ОП; группа больных после традиционных операций — 51 (21,5%), в том числе 25 (15,9%) пациентов с отечным панкреатитом; и группа больных с консервативным лечением — 164 (69,2%) пациента,
Табл. 3. Распределение пациентов с билиарным панкреатитом по предпринятой тактике лечения
|
Лечение |
Отечный панкреатит |
Панкреоне-кроз |
Всего |
|||
|
абс. |
% |
абс. |
% |
абс. |
% |
|
|
Малоинвазивные вмешательства |
12 |
7,6% |
10 |
12,5% |
22 |
9,3% |
|
Традиционные операции |
25 |
15,9% |
26 |
32,5% |
51 |
21,5% |
|
Консервативное |
120 |
76,4% |
44 |
55,0% |
164 |
69,2% |
|
Итого |
157 |
100,0% |
80 |
100,0% |
237 |
100,0% |

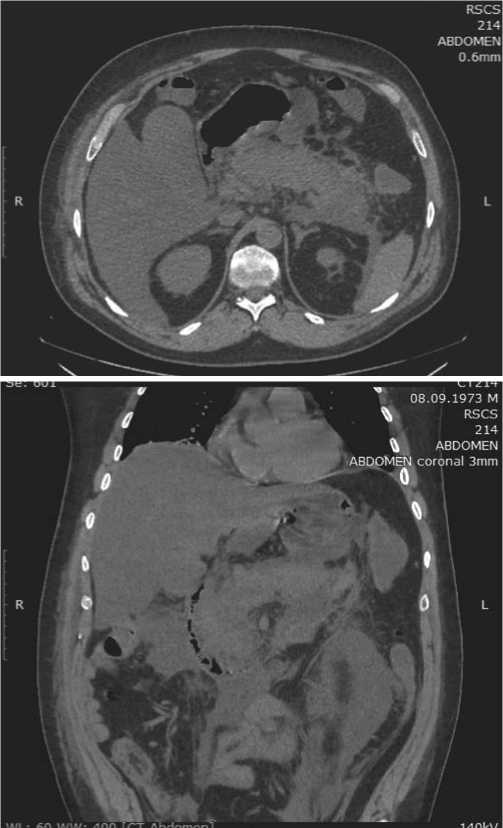
Рис. 2. МСКТ больного от 04.07.19 г.: признаки ОП (Balthazar степень Е). Хронический холецистит. Умеренный асцит. Невыраженный двухсторонний гидроторакс с частичным коллапсом базальных отделов обоих лёгких.
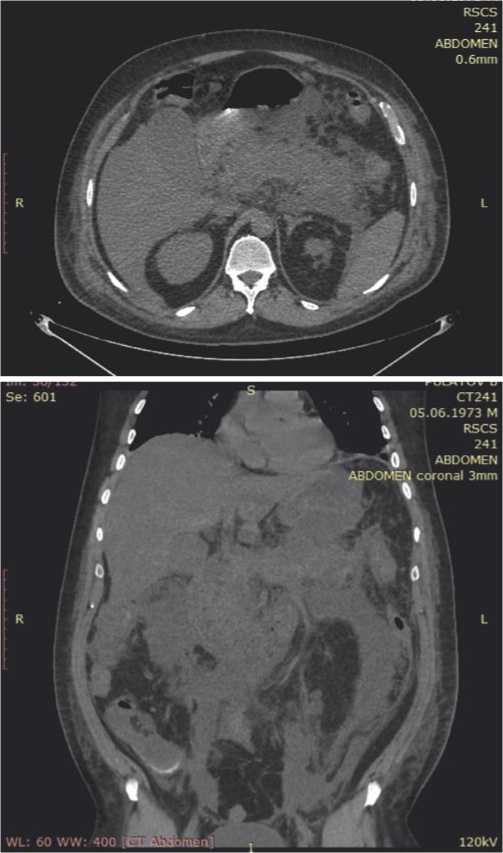
Рис. 3. МСКТ от 9.07.19 г. МСКТ-признаки ОП (Balthazar степень Е). Киста ПЖЖ. Хронический холецистит. Умеренный асцит.
большинство наблюдений (120; 76,4%) отнесено к отечной форме ОП.
Для иллюстрации успешной консервативной интенсивной терапии приводим клиническое наблюдение:
Проведенная терапия дала положительную динамику. Состояние пациента улучшилось. При контрольной УЗИ и МСКТ на 8 сутки выявлена киста ПЖЖ.
Зависимость характера течения билиарного ОП от различных тактик лечения с оценкой частоты и структуры различных системных осложнений представлены ниже. При этом на одного больного приходилось от 1 до 3 осложнений. Так печеночная дисфункция нарастала в 3,0% (5 наблюдений) случаях консервативного и 17,8% (13 пациентов) случаях после хирургических вмешательств. Тяжелая форма дыхательной недостаточности — ОРДС — отмечена в 4,3% (7 пациентов) случаев на фоне консервативной терапии и в 30,1%
-
(22 наблюдения) — хирургической тактики. При этом в 2,1% (5 случаев) ОРДС диагностирован при аутопсии.
Среди значимых системных осложнений необходимо выделить также почечную дисфункцию (3,7% при консервативном и 24,7% при хирургическом лечении), ССН (2,4% и 23,3%) и сепсис (2,4% и 19,2%). В общем, из 237 наблюдений осложнения билиарного ОП выявлены у 59 (24,9%) пациентов: 19 (11,6%) — при консервативном и 40 (54,8%) — при хирургическом лечении.
Необходимо отметить, что в динамике лечения повторные операции выполнены в 45,2% случаях в группе хирургического лечения, что составило 13,9% от общего числа наблюдений (33 из 237). Характер повторных оперативных вмешательств был следующим: повторные некро- и секвестрэктомии выполнены в 17 (7,2%) случаях; лапаротомия, санация брюшной полости, некро- и
секвестрэктомия после малоинвазивных оперативных вмешательств — 12 (5,1%), остановка аррозивного кровотечения — 4 (1,7%) случаях.
Общая летальность составила 11,4% (27 случаев); в группе консервативного лечения — 2,4% (4 случая), в группе хирургического — 31,5% (23 наблюдения).
Интенсивная консервативная терапия отечного билиарного ОП характеризовалась развитием системных осложнений в 7,5% (9 из 120) случаях без летальных исходов. На фоне хирургической тактики, примененной при отечной форме заболевания, осложнения развились в 32,4% (12 из 37) случаях (χ2 = 15,399; Df = 1; р<0,001) с летальным исходом в 2 (1,3%) наблюдениях.
При панкреонекрозе билиарной этиологии частота развития системных осложнений составила 47,5% (38 из 80 наблюдений) с показателем летальности 31,3% (25 случаев из 80). При этом на фоне интенсивной консервативной терапии осложнения наблюдались у 10 (22,7%) пациентов с летальностью 9,1% (4 из 44), на фоне хирургического лечения — 28 (77,8%) пациентов с летальностью 58,3% (21 из 36) (χ2 = 16,372; Df = 1; р<0,001).
Системные осложнения билиарного ОП отмечены у 5 (31,3%) пациентов на фоне консервативного лечения с летальностью 18,8%; в 8 (50,0%) случаях на фоне хирургической тактики у больных, сопоставимых по тяжести состояния с консервативным лечением, летальность составила 37,5%; и у 20 (100,0%) больных — на фоне хирургической тактики при более тяжелом состоянии по отношению к консервативному лечению с летальностью 75,0%.
Таким образом, в зависимости от предпринятой тактики лечения билиарного ОП частота различных системных осложнений составила 11,6% (19 из 164) при консервативной терапии и 54,8% (40 из 73) после хирургических вмешательств с уровнем летальности 2,4% (4) и 31,5% (23), соответственно, в свою очередь при отечной форме заболевания доля осложнений составила 7,5% (9) и 32,4% (12), летальности 0 против 5,4% (2) (критерий χ2 = 15,399; Df = 1; р<0,001), при панкреонекрозе 22,7% (10) против 77,8% (28) и 9,1% (4) против 58,3% (21) (критерий χ2 = 16,372; Df = 1; р<0,001). Указанные различия частоты системных осложнений и летальности при консервативной и хирургической тактике могут быть обусловлены с одной стороны тяжестью течения патологического процесса, когда в пределах отечной или деструктивной формы панкреатита возможен значительный разброс показателей по прогностическим шкалам и, соответственно, более тяжелое состояние в группе оперативной активности, однако с другой стороны, это может быть и результатом выбора неадекватного вида лечения панкреатогенных осложнений.
Сравнительный анализ результатов предпринятой тактики лечения при билиарном панкреонекрозе с учетом репрезентативности (сопоставимость тяжести течения ОП по Ranson и APACHE II: по 16 больных с консервативным и хирургическим лечением) показал, что при хирургических вмешательствах частота системных осложнений достигала 50% (8) против 31,3% (5) при консервативной тактике, летальности — 37,5% (6) против 18,8% (3), что доказывает непосредственное влияние оперативного вмешательства не только на попытку ликвидации местных панкреатогенных осложнений, но и с другой стороны на риск прогрессирования основного патологического процесса и пакреатит-ассоцированных системных осложнений.
Эффективность интенсивного консервативного лечения билиарного ОП составила 88,4%, тогда как при хирургическом лечении стабилизация состояния пациентов наблюдалась в 64,4% случаях (χ2 = 18.965; Df = 1; р<0,001). Прогрессирование патологического процесса отмечено в 11,6% (19 из 164) случаях консервативной терапии и 35,6% (26 из 73) — хирургического лечения.
При консервативной тактике лечения трансформация отечного панкреатита в стерильный панкреонекроз отмечена в 6,7% (11 из 164) случаях, при хирургической — в 11,0% (8 из 73). Трансформация стерильного пан-креонекроза в инфицированный наблюдалась в 4,9% (8 из 164) и 19,2% (14 из 73) случаях консервативного и хирургического лечения, соответственно (χ2 = 17,590; Df = 3; р<0,001). Прогрессирование гнойно-септических осложнений имело место в 35,6% (26 из 73) случаях при хирургической тактике лечения, тогда как на фоне консервативного лечения таковые осложнения не были отмечены.
При оценке основных показаний к хирургическому лечению билиарного ОП и его осложнений выделено три группы: вынужденные вмешательства (34 из 73), необоснованная хирургическая тактика (31 из 73) и несвоевременный переход с консервативной терапии на хирургическое лечение (8 из 73) (табл. 4).
В группе вынужденных вмешательств стабилизация состояния больных отмечена в 31,5% (23 пациента), прогрессирование процесса — в 15,1% (11), при этом ПОН прогрессировала в 24,7% (18) случаях. Показаниями к хирургии послужили ущемленный камень БДС с неэффективной эндоскопической попыткой, перитонит, инфицированный панкреонекроз, панкреатогенный абсцесс и забрюшинная флегмона. Причем, наибольший процент прогрессирования ПОН наблюдался при инфицированном панкреонекрозе и забрюшинной флегмоне (16,4% и 12,3%).
Необоснованная хирургическая тактика была предпринята при выпоте в сальниковой сумке или ограниченных жидкостных скоплениях без признаков инфицирования процесса (9 случаев; 12,3%); холедохо-литиазе на фоне не купированного ОП (5 наблюдений; 6,8%); очаговом панкреонекрозе без инфицирования (5 наблюдений; 6,8%); при выпоте в брюшной полости без клиники перитонита (4 случая; 5,5%); и на фоне панкреатогенного шока без признаков инфицирования (8; 11,0%). Стабилизация состояния больных отмечена в 28,8% (21), прогрессирование процесса — в
Табл. 4. Оценка основных показаний к хирургическому лечению ОП и его осложнений
|
Показания |
Кол-во больных |
Стабилизация ОП |
Прогрессирование ОП |
Прогрессирование ПОН |
||||
|
абс. |
% |
абс. |
% |
абс. |
% |
абс. |
% |
|
|
Вынужденные вмешательства |
||||||||
|
Ущемленный камень БДС с неэффективной эндоскопической попыткой |
3 |
4,1% |
3 |
4,1% |
0 |
0,0% |
1 |
1,4% |
|
Перитонит |
7 |
9,6% |
5 |
6,8% |
2 |
2,7% |
5 |
6,8% |
|
Инфицированный панкреонекроз |
24 |
32,9% |
15 |
20,5% |
9 |
12,3% |
12 |
16,4% |
|
Панкреатогенный абсцесс |
8 |
11,0% |
5 |
6,8% |
3 |
4,1% |
5 |
6,8% |
|
Забрюшинная флегмона |
11 |
15,1% |
5 |
6,8% |
6 |
8,2% |
9 |
12,3% |
|
Итого |
34 |
46,6% |
23 |
31,5% |
11 |
15,1% |
18 |
24,7% |
|
Необоснованная хирургическая тактика |
||||||||
|
Выпот в сальниковой сумке или ограниченные жидкостные скопления без признаков инфицирования процесса |
9 |
12,3% |
7 |
9,6% |
2 |
2,7% |
2 |
2,7% |
|
Лапаротомия по поводу холедохолитиаза на фоне не купированного ОП |
5 |
6,8% |
4 |
5,5% |
1 |
1,4% |
2 |
2,7% |
|
Очаговый панкреонекроз без инфицирования |
5 |
6,8% |
4 |
5,5% |
1 |
1,4% |
3 |
4,1% |
|
Выпот в брюшной полости без клиники перитонита |
4 |
5,5% |
3 |
4,1% |
1 |
1,4% |
1 |
1,4% |
|
Операция на фоне панкреатогенного шока без признаков инфицирования |
8 |
11,0% |
3 |
4,1% |
5 |
6,8% |
7 |
9,6% |
|
Итого |
31 |
42,5% |
21 |
28,8% |
10 |
13,7% |
15 |
20,5% |
|
Несвоевременный переход с консервативной терапии на хирургическое лечение |
||||||||
|
Стойкая или прогрессирующая полиорганная дисфункция на фоне системной воспалительной реакции, независимо от факта инфицирования, при проведении компетентной консервативной терапии более 7 суток |
3 |
4,1% |
1 |
1,4% |
2 |
2,7% |
3 |
4,1% |
|
Попытка консервативного лечения гнойно-некротических осложнений ОП без положительной динамики в течение 3 суток |
5 |
6,8% |
2 |
2,7% |
3 |
4,1% |
4 |
5,5% |
|
Итого |
8 |
11,0% |
3 |
4,1% |
5 |
6,8% |
7 |
9,6% |
|
Всего больных |
73 |
100,0% |
47 |
64,4% |
26 |
35,6% |
40 |
54,8% |
-
13,7% (10), при этом ПОН прогрессировала в 20,5% (15) случаях.
Несвоевременный переход с консервативной терапии на хирургическое лечение отмечен в 11,0% (8 из 73) случаях: при стойкой или прогрессирующей ПОН на фоне ССВО независимо от факта инфицирования при проведении компетентной консервативной терапии более 7 сутокв 4,1% (3 из 73) случаях и при попытке консервативного лечения гнойно-некротических осложнений ОП без положительной динамики в течение 3 сутокв 6,8% (5 из 73) случаях.
При этом в 4,1% (3) случаях отмечена стабилизация состояния пациентов, в 6,8% (5) — прогрессирование заболевания, в 9,6% (7) — прогрессирование ПОН.
В структуре всех хирургических вмешательств по поводу билиарного ОП определено, что адекватная по объему и времени выполнения тактика была предпринята только в 46,6% (34 из 73) случаев, у 11,0% выявлен несвоевременный переход с консервативной терапии, а у 42,5% (31) больных установлена переоценка показаний к операции на фоне панкреатогенных осложнений, требующих динамического консервативного наблюдения.
В группе консервативного лечения стабилизация ОП наступила в 88,4%, прогрессирование — 11,6%, а прогрессирование ПОН — в 6,7% случаях (табл. 5). Своевременное вмешательство позволило добиться ста-
Табл. 5. Влияние лечения на тяжесть течения патологического процесса и системных осложнений при ОП
В свою очередь необоснованная хирургическая тактика обусловила в 32,3% случаев прогрессирование патологического процесса, а системных осложнений у 48,4% (15 из 31) пациентов с летальностью 19,4% (6).
Летальность при проведении консервативной терапии составила 2,4% (4 из 164), при хирургическом лечении на фоне тяжести течения ОП — 35,3% (12 из 34), при не-
обоснованной хирургической тактике — 19,4% (6 из 31), при позднем оперативном лечении — 62,5% (5 из 8).
Заключения
Динамика тяжести течения билиарного ОП в процессе лечения характеризуется возможностью прогрессирования патологического процесса с достоверным увеличением доли деструктивных форм заболевания с 16,5% (39 из 237) при поступлении до 33,8% (80) (р<0,001), включая прирост стерильного (с 13,9% до 21,9%) и инфицированного (с 2,5% до 11,8%) панкрео-некроза (р = 0,027) с различными гнойно-септическими осложнениями.
Различия частоты системных осложнений и летальности при консервативной и хирургической тактике могут быть обусловлены с одной стороны тяжестью течения патологического процесса, когда в пределах отечной или деструктивной формы панкреатита возможен значительный разброс показателей по прогностическим шкалам и соответственно более тяжелое состояние в группе оперативной активности, однако с другой стороны, это может быть и результатом выбора неадекватного вида лечения панкреатогенных осложнений.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Особенности течения острого билиарного панкреатита в зависимости от предпринятой лечебной тактики
- Авакимян С.В. Прогноз и тактика лечения острого панкреатита в зависимости от тяжести патологического процесса. Дис. … д-ра мед. наук. - Краснодар, 2015. - 284 с.
- Avakimyan SV. Prognoz i taktika lecheniya ostrogo pankreatita v zavisimosti ot tyazhesti patologicheskogo protsessa. [dissertation] Krasnodar; 2015. 284 p. (In Russ).
- Белик Б.М., Чернов В.Н., Алибеков А.З. Выбор лечебной тактики у больных острым деструктивным панкреатитом // Хирургия. Журнал им. Н.И. Пирогова. - 2015. - Т. 6. - С. 26-31.
- Belik BM, Chernov VN, Alibekov AZ. Vybor lechebnoi taktiki u bol'nykh ostrym destruktivnym pankreatitom. Khirurgiya. Zhurnal im. N.I. Pirogova. 2015;6:26-31. (In Russ).
- Ризаев К.С. Оптимизация диагностики и лечения острого деструктивного панкреатита. Дис. … д-ра мед. наук. - Ташкент, 2017. - 43 с.
- Rizaev KS. Optimizatsiya diagnostiki i lecheniya ostrogo destruktivnogo pankreatita. [dissertation] Tashkent; 2017. 43 p. (In Russ).
- Banks PA, Bollen TL, Dervenis C, et al. Classification of acute pancreatitis 2012: revision of the Atlanta classification and definitions by international consensus. Gut. 2013;62:102-111.
- Goodchild G. Practical guide to the management of acute pancreatitis. Frontline Gastroenterology.2019;10:292-299. DOI: 10.1136/flgastro-2018-101102
- Kayar Y, Senturk H, Tozlu M. Prediction of Self-Limited Acute Pancreatitis Cases at Admission to Emergency Unit. GE Port J Gastroenterol. 2019;26(4):251-259.
- Багненко С.Ф., Благовестнов Д.А., Гальперин Э.И., и др. Острый панкреатит (протоколы, диагностика и лечение). - М., 2014.
- Bagnenko SF, Blagovestnov DA, Gal'perin EI, et al. Ostryi pankreatit (protokoly, diagnostika i lechenie). Moscow; 2014. (In Russ).
- Назаренко П.М., Назаренко Д.П., Канищев Ю.В., и др. Хирургическая тактика при остром билиарном панкреатите // Анналы хирургической гепатологии. - 2011. - Т. 16. - №4. - С. 71-76.
- Nazarenko PM, Nazarenko DP, Kanishchev YuV, et al. Khirurgicheskaya taktika pri ostrom biliarnom pankreatite. Annaly khirurgicheskoi gepatologii. 2011;16(4):71-76. (In Russ).
- Назыров Ф.Г., Ибадов Р.А., Ибрагимов С.Х. Стандартизация интенсивной терапии при тяжелом деструктивном панкреатите / Материалы 14-й республиканской научно-практической конференции "Актуальные проблемы организации экстренной медицинской помощи: вопросы ургентной хирургии при заболеваниях и травмах гепатопанкреатодуоденальной зоны". - Ташкент, 2017.
- Nazyrov FG, Ibadov RA, Ibragimov SKh. Standartizatsiya intensivnoi terapii pri tyazhelom destruktivnom pankreatite. Materialy 14-i respublikanskoi nauchno-prakticheskoi konferentsii "Aktual'nye problemy organizatsii ekstrennoi meditsinskoi pomoshchi: voprosy urgentnoi khirurgii pri zabolevaniyakh i travmakh gepatopankreatoduodenal'noi zony". Tashkent; 2017. (In Russ).
- Balthazar EJ, Chako AC. Computerized tomography in acute gastrointestinal disorders. Am J Gastroenterol. 1990;85(11):1445-52.


