Особенности течения заболеваний органа зрения у пациентов, перенесших коронавирусную инфекцию (клинический случай)
Автор: Кудрявцева Ю. В., Плотникова Ю. А., Демакова Л. В., Попова Л. И., Леванова О. Г.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Глазные болезни
Статья в выпуске: 2 т.17, 2021 года.
Бесплатный доступ
Цель: на клинических примерах проанализировать связи и особенности течения офтальмологической патологии у перенесших СOVID-19 пациентов. Мы наблюдали изменения со стороны органа зрения у обратившихся за офтальмологической помощью ранее переболевших СOVID-19 в различной степени тяжести пациентов. Сообщение проиллюстрировано наиболее яркими клиническими примерами, на основании которых нами выделены следующие механизмы воздействия коронавирусной инфекции на ткани глаза: 1) активация и генерализация вирусных инфекций глаз, в частности герпетической, аденовирусной, контагиозного моллюска; 2) глазные сосудистые нарушения в виде гемофтальма, тромбоза кавернозного синуса с соответствующими офтальмологическими проявлениями; 3) глазодвигательные нарушения вследствие нейропатии (представлен случай развития несодружественного косоглазия); 4) отягощение течения хронических болезней; 5) зрительные расстройства на фоне астенического синдрома; 6) побочные эффекты со стороны органа зрения на фоне проводимой по поводу СOVID-19 терапии. На основании продемонстрированных примеров показано, что вызванные COVID-19 функциональные и органические расстройства органа зрения достаточно разнообразны.
Поражения органа зрения, COVID-19
Короткий адрес: https://sciup.org/149135642
IDR: 149135642 | УДК: 617.7:616.9:578.834.1
Features of eye diseases in patients with a history of coronavirus infection
Objective: using clinical examples, to analyze the connections and features of the course of ophthalmic pathology in COVID-19 patients. We observed changes on the part of the visual organ in patients who had previously been ill with COVID-19 in various degrees of severity who sought ophthalmological help. The report is illustrated by the most striking clinical examples, on the basis of which we proposed the following mechanisms of the effect of coronavirus infection on the eye tissue: 1) activation and generalization of viral infections of the eyes, in particular herpetic, adenovirus, mollusk contagious; 2) ocular vascular disorders in the form of hemophthalmos, cavernous sinus thrombosis with corresponding ophthalmological manifestations; 3) oculomotor disorders due to neuropathy (we present a case of the development of non-friendly strabismus); 4) aggravation of chronic diseases; 5) visual disorders against the background of asthenic syndrome; 6) side effects from the organ of vision against the background of therapy for COVID-19. Based on the demonstrated examples, it is shown that the functional and organic disorders of the visual organ caused by COVID-19 are quite diverse.
Текст научной статьи Особенности течения заболеваний органа зрения у пациентов, перенесших коронавирусную инфекцию (клинический случай)
-
1 Введение. Распространение коронавирусной пандемии по территории России в 2020–2021 гг. позволило выявить некоторые особенности и закономерности течения системного процесса у пациентов с жалобами на поражение глаз. Многомесячное наблюдение за пациентами, перенесшими коронавирусную инфекцию в той или иной степени тяжести, позволило установить, что вирус SARS-CoV-2, помимо дыхательной, в большей или меньшей степени поражает практически все системы организма, в том числе и орган зрения. Уже с первых месяцев возникновения пандемии офтальмологи стали регистрировать различные проявления COVID-19 со стороны глаз, частота встречаемости которых варьировалась в пределах 0-32% [1], составляя в среднем от 1 до 5,5% [2, 3].
Офтальмологические симптомы, как правило, диагностируют на фоне распространенной клиники заболевания COVID-19, либо они возникают через определенное время после респираторной инфекции, однако зарегистрированы и случаи поражения органа зрения в качестве основного симптома [4]. В частности, отечественные и зарубежные авторы описывают клинические варианты поражения глаз: развитие синдрома сухого глаза, отек век, конъюнктивит, кератоконъюнктивит, кератит, склерит [1], а также поражения сетчатки [5, 6], нарушения зрения и субъективные жалобы на светобоязнь, боль и зуд глаз [7]. Наибольшее количество публикаций посвящено описанию поражений конъюнктивы в виде острого фолликулярного конъюнктивита и обострения ранее присутствовавшего у пациента хронического аллергического конъюнктивита [3, 8, 9]. Передача нового коронавируса через глазную поверхность и слизистую оболочку вызывает серьезную обеспокоенность у офтальмологов. Исследования разных авторов показывают, что конъюнктива может выступать в качестве барьера, доступного для проникновения вируса
-
[10]. Интересно, что положительные результаты мазков с конъюнктивы из группы пациентов с глазными проявлениями конъюнктивита выявлены в 2,5-5,3% случаев, притом что у 73-92% этих же пациентов были положительные мазки из носоглотки [11, 12].
Персистирование вируса на поверхности глаза, по данным различных авторов, варьируется в широких пределах: сообщается как о краткосрочном присутствии вирусной РНК на ранней, 3–7-дневной стадии с момента начала заболевания или после начальной фазы, в 9–18-й дни болезни, так и о продолжительном присутствии РНК в слезной жидкости на 3–27-й день заболевания [11]. При этом замечено, что частота встречаемости конъюнктивита коррелирует с тяжестью заболевания: у тяжелых пациентов частота развития конъюнктивита составляет 2,3-3,0%, в то время как у пациентов с более легким течением болезни конъюнктивит возникает в 0,5– 0,7% [3, 9]. Сообщают о случаях возникшего на фоне COVID-19 кератоконъюнктивита [12].
Некоторые исследователи описывают изменения сетчатки при коронавирусной инфекции. В частности, P. M. Marinho с соавт. у 12 пациентов, обследованных через 11–33 дня после появления симптомов COVID-19, отметили по данным ОКТ-исследования гиперрефлективные поражения на уровне ганглиозных клеток и внутренних плексиформных слоев сетчатки, а у четверых из них — тонкие ватообразные очаги и микрокровоизлияния вдоль сосудистых аркад [5]. А. Р. Илларионова с соавт. диагностировали изменения в ретинальном нейроэпителии на уровне внутреннего плексиформного слоя и слоя ганглиозных клеток сетчатки по данным ОКТ у 87% пациентов, перенесших COVID-19 [6].
L. Mao с соавт. обнаружили нарушения зрения у 1,4% пациентов (3 из 214) с COVID-19 [13]. M. Dinkin с соавт. сообщили о пациентах с возникшими на фоне COVID-19 диплопией и офтальмопарезом из-за паралича черепных нервов [14].
Врачи Кировской клинической офтальмологической больницы в течение 2020 г. и первого квартала 2021 г. наблюдали пациентов, обратившихся за оф- тальмологической, в том числе неотложной, помощью.
Цель: на клинических примерах проанализировать связи и особенности течения офтальмологической патологии у пациентов, перенесших коронавирусную инфекцию.
Пациентам проводился стандартный офтальмологический осмотр: визометрия с определением максимально корригированной остроты зрения, бесконтактная офтальмотонометрия, биомикроскопия и офтальмоскопия с последующей фотофиксацией, а также выполнялись лабораторные исследования. Фоторегистрацию осуществляли на аппарате TOPCON (TOPCON Corporation, Япония). Тщательно собирался анамнез. Информированное согласие на публикацию данных из истории болезни получено. Наблюдали изменения со стороны органа зрения у ранее и только что переболевших СOVID-19 в различной степени тяжести пациентов. Приведем в качестве иллюстрации наиболее яркие клинические примеры.
Клинический пример 1. Пациент С. 50 лет обратился в кабинет неотложной помощи Кировской клинической офтальмологической больницы (ККОБ) в конце декабря 2020 г. с жалобами на покраснение, боль, снижение зрения левого глаза. За месяц до визита лечился по поводу COVID-ассоциированной двусторонней пневмонии с объемом поражения 80% легких. Жалобы со стороны глаз стали появляться еще во время лечения в инфекционном госпитале.
На момент осмотра острота зрения левого глаза составляла движение руки у лица. Объективно OS был умеренно раздражен, присутствовали центральная эрозия роговицы и единичные преципитаты на эндотелии роговицы, на нижнем веке отмечены небольшие новообразования кожи. В крови выделены антитела к вирусу Эпштейна — Барр и цитомегаловирусу (CMV). Пациенту назначено местное и системное противовирусное, противовоспалительное, антибактериальное лечение с контролем по месту жительства. Вновь пациент обратился в нашу клинику в конце февраля 2021 г., когда было установлено ухудшение состояния глаза, в частности роговицы: она стала отечной, с прорастанием на периферии новообразованных сосудов, центральная эрозия роговицы увеличилась в размерах до обширной; отмечены новообразования на веках обоих глаз. Проведено закрытие эрозии роговицы аллоплантом конъюнктивы. Местное и системное противовирусное, противовоспалительное лечение скорректировано и продолжено.
На фоне лечения не удалось достигнуть улучшения. При последнем обращении в апреле 2021 г. острота зрения левого глаза снизилась до свето-проекции, возник дисковидный инфильтрат в центре роговицы с изъязвлением, появился гипопион 2 мм (рис. 1); множественные новообразования век увеличились в размерах (рис. 2), установлена этиология множественных новообразований обоих век — контагиозный моллюск.
В посеве отделяемого из глаза выделен Staphylococcus epidermidis, устойчивый к ампициллину, левофлоксацину, норфлоксацину, цефокситину и эритромицину; рост анаэробной флоры не обнаружен. В крови выделены антитела (Ig М, G) к вирусу Эпштейна — Барр, Ig G к CMV, Ig G к герпесу 1-го и 2-го типов. Проведено удаление новообразований век с пластикой кожным лоскутом с века парного глаза. После удаления новообразований, вызванных
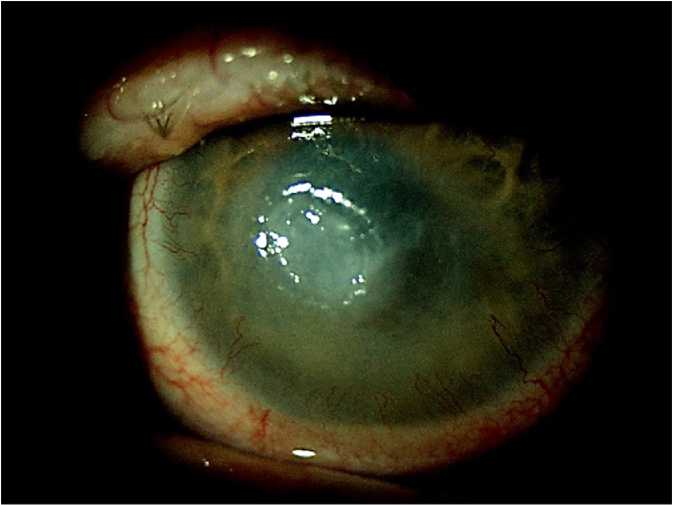
Рис. 1. Снимок переднего отрезка глаза пациента С. 50 лет: обширный центральный инфильтрат с изъязвлением, на заднем плане (не в фокусе) полоска гипопиона
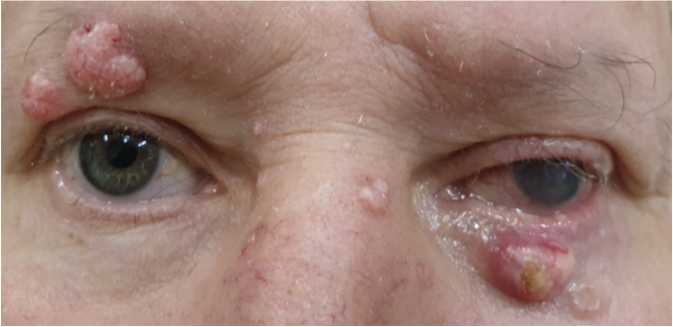
Рис. 2. Внешний вид пациента С. 50 лет: множественные новообразования век обоих глаз
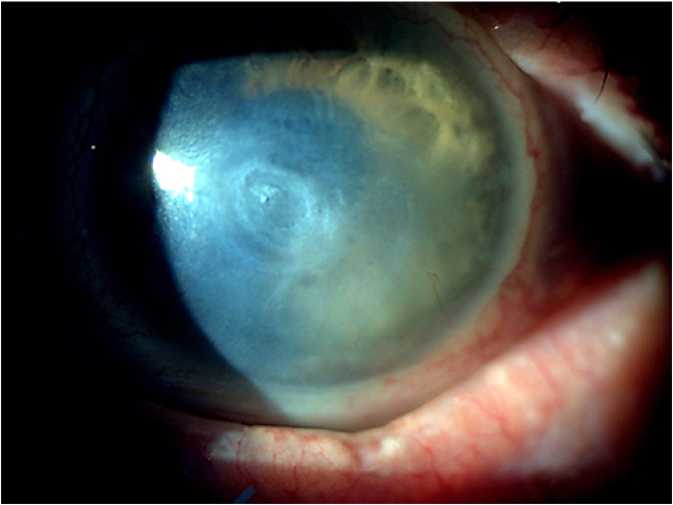
Рис. 3. Снимок переднего отрезка глаза пациента С. 50 лет в динамике: формируется центральное помутнение роговицы, гипопион рассосался контагиозным моллюском, и на фоне противовирусной терапии положительное состояние роговицы быстро нарастало (рис. 3).
В настоящее время пациент продолжает терапию в условиях круглосуточного стационара.
Клинический пример 2. Пациент С. 68 лет обратился в поликлинику ККОБ в апреле 2021 г. с жалобами на покраснение, сильную светобоязнь и снижение зрения обоих глаз. Появление глазных жалоб совпало с началом развития двусторонней вирусной COVID-ассоциированной пневмонии в тяжелой фор-
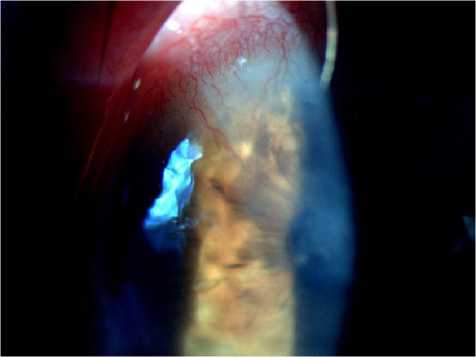
Рис. 4. Биомикроскопическая картина переднего отрезка глаза пациента С. 68 лет: на срезе роговицы виден обширный субэпителиальный инфильтрат и мелкий монетовидный инфильтрат. Свежая васкуляризация в области лимба и верхних отделов роговицы
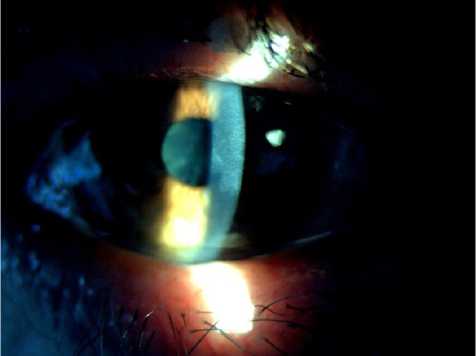
Рис. 5. Биомикроскопическая картина переднего отрезка глаза пациента С. 68 лет: помутнения роговицы носят полупрозрачный характер, нарушения целостности роговицы нет ме с декабря 2020 г. В связи с тяжестью протекания болезни и лечением в реанимационных отделениях инфекционных госпиталей пациент не имел возможности вовремя обратиться к офтальмологу. По рекомендациям инфекционистов больной лечился альбуцидом, ципролетом, офтальмофероном, однако офтальмологические симптомы прогрессировали и зрение снижалось.
На момент обращения в нашу клинику острота зрения правого глаза составляла 0,03 не корр., а левого глаза 0,3 не корр. Обращали на себя внимание сильная светобоязнь, наличие смешанной инъекции глазного яблока. При биомикроскопии обоих глаз на фоне отечной роговицы были видны множественные субэпителиальные инфильтраты, на правом глазу — с эрозиями роговицы (рис. 4). Характерная клиническая картина предполагала наличие острой аденовирусной инфекции; назначена противовирусная и патогенетическая терапия.
На фоне проведенного лечения довольно быстро наступило полное выздоровление с исходом в виде центрального «пятна» на правом глазу и монетовидных субэпителиальных полупрозрачных помутнений по типу «звездного неба» на левом глазу (рис. 5).
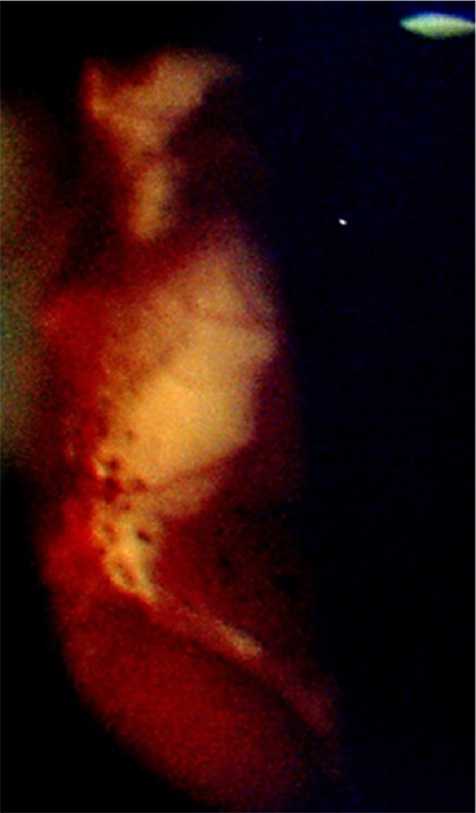
Рис. 6. Снимок глазного дна пациентки Б. 64 лет: обширный фокус желтой инфильтрированной сетчатки
При последнем осмотре острота зрения правого глаза составляла 0,3, а левого глаза 0,5 с учетом наличия катаракты.
Клинический пример 3. Пациентка Б. 64 лет обратилась в поликлинику ККОБ в апреле 2021 г. с жалобами на снижение зрения левого глаза. Она переболела COVID-ассоциированной пневмонией в декабре 2020 г., отмечала выраженные недомогание и слабость до апреля включительно. В апреле же появились и жалобы на снижение зрения.
При осмотре определена острота зрения левого глаза 0,3, с коррекцией сферой +1,5D до 0,5. Изменений переднего отрезка глаза не выявлено. На глазном дне в верхненаружном, наружном и нижнем секторах офтальмоскопировался обширный фокус желтой инфильтрированной сетчатки с характерными для острого герпетического некроза симптомами (рис. 6), подтвержденного лабораторно. Парный глаз — без особенностей. На фоне расширенной этиотропной и патогенетической терапии постепенно стала развиваться субъективная и объективная положительная динамика.
Клинический пример 4. Пациент Б. 70 лет обратился в кабинет неотложной помощи ККОБ в феврале 2021 г. с жалобами на кровянистые выделения из правого глаза, которые стали появляться в течение месяца с момента заболевания коронавирусом.
Перенес COVID-ассоциированную пневмонию в январе 2021 г. Жалобы на кровянистые выделения появились во время прогулки, за офтальмологической помощью не обращался.
Острота зрения составила 0,9 не корр. При осмотре параорбитально с височной стороны определялась гематома, гипосфагма в наружных отделах, под ним проминирующее образование размерами 6*6 мм. Новообразование склеры раньше не замечал. Установлен диагноз «образование склеры правого глаза», которое было удалено и направлено на гистологическое исследование. На момент написания статьи результатов гистологического исследования не получено.
Клинический пример 5. Пациентка Ш. 50 лет обратилась в поликлинику ККОБ в декабре 2020 г. с жалобами на снижение зрения левого глаза. Жалобы появились месяц назад от момента обращения в ККОБ, связывает с перенесенной COVID-инфекцией. Острота зрения до появления жалоб со слов 1,0. При первом обращении к офтальмологу по месту жительства начато лечение по поводу частичного гемофтальма. В течение месяца офтальмологический статус оставался без динамики; пациентка направлена в ККОБ.
Объективно: острота зрения левого глаза 0,6 с коррекцией сферой –1,25 D до 1,0. Патологии переднего отрезка не обнаружено. В стекловидном теле выявлены плавающие организовавшиеся сгустки крови. Осмотр глазного дна показал наличие отслойки сетчатки с 12 до 5 часов с распространением до сосудистых аркад. Разрыв сетчатки диаметром 2 / 3 диска зрительного нерва обнаружен на 1:30 ч в 13 мм от лимба, на периферии — множественные дистрофические очажки. При осмотре парного глаза выявлены очаги периферической витреохориоре-тинальной дистрофии с разрывами в верхних отделах при остроте зрения 1,0. Проведена транспупиллярная отграничительная лазеркоагуляция (ОЛКС) на правом глазу и витрэктомия с тампонадой витре-альной полости силиконовым маслом 5700 на левом глазу с ОЛКС, в результате чего достигнуто прилегание сетчатки на левый глаз, корригированная острота зрения составила 0,5. Через 9 дней после оперативного лечения пациентка отметила появление плавающего пятна перед правым глазом, при осмотре обнаружен свежий разрыв с крышечкой на средней периферии, по поводу чего проведено дополнительное лазерное лечение.
Клинический пример 6. Пациент А. 54 лет находился на лечении в реанимации инфекционного госпиталя в феврале — марте 2021 г. с системными нарушениями на фоне генерализованного течения COVID-инфекции. После разрешения двусторонней интерстициальной вирусной пневмонии зарегистрировано утяжеление общего состояния, вызванное множественными нарушениями в различных органах с развитием ДВС-синдрома. У пациента диагностированы мышечные гематомы нижних конечностей, подкожные гематомы. Далее развился тромбоз кавернозного синуса слева, диагностированный на основании нарастающего экзофтальма, отека век, геморрагического хемоза конъюнктивы, полной офтальмоплегии, отсутствии реакции умеренно расширенного зрачка на свет, при офтальмоскопии выявлен гемофтальм. Определена полная потеря зрения на этот глаз. Несмотря на проводимую интенсивную терапию, пациент скончался.
Клинический пример 7. Пациент К. 34 лет обратился в поликлинику ККОБ в ноябре 2020 г. с жалобами на двоение при взгляде вверх и влево. Жалобы совпали со временем острого заболевания COVID-инфекцией. Из анамнеза известно, что травм, операций не было. Острота зрения 1,0 на оба глаза. При объективном осмотре определено установочное движение и ограничение подвижности правого глаза вверх; супратропия левого глаза при взгляде прямо до 5 градусов, а при абдукции — до 7 градусов и ограничение движения кнаружи. Диагностировано несодружественное косоглазие, парез верхней косой мышцы слева, по поводу чего назначены противовоспалительная, витаминотерапия и консультация невролога. На фоне лечения в течение месяца явления двоения и офтальмологические проявления пареза глазодвигательной мышцы исчезли.
Офтальмологи нашей клиники зарегистрировали большое количество обращений по поводу ухудшения состояния органа зрения после перенесенной COVID-инфекции. При осмотре пациентов с глаукомой отмечен по сравнению с предыдущими годами рост случаев субкомпенсации и декомпенсации процесса и прогрессирования оптиконейро-патии. Зафиксирована высокая частота случаев развития тромбоза центральной вены сетчатки и ее ветвей у пациентов молодого и среднего возраста (40–50 лет). У более молодых пациентов диагностировано ухудшение зрения, вызванное развитием аккомодационной астенопии, избыточным напряжением аккомодации; тяжелее протекал компьютерный зрительный синдром, участились и разнообразились жалобы при синдроме сухого глаза. Кроме того, с учетом необходимости проведения интенсивной терапии COVID-инфекции и ее осложнений, для чего используется множество различных препаратов, особенно у пациентов в тяжелом состоянии, постко-видный синдром может сопровождаться влиянием на орган зрения из-за развития побочных эффектов лекарственных средств.
Обсуждение. На основании анализа описанных клинических примеров можно, по нашему мнению, выделить следующие механизмы реализации коронавирусной инфекции в тканях органа зрения: 1) активация и/или генерализация других вирусных инфекций глаз; 2) глазные сосудистые нарушения; 3) глазодвигательные нарушения вследствие нейропатии; 4) отягощение течения хронических болезней; 5) зрительные расстройства на фоне астенического синдрома; 6) побочные эффекты со стороны органа зрения на фоне проводимой по поводу СOVID-19 терапии.
-
1. Активация и/или генерализация вирусных инфекций глаз. Путем передачи вируса, помимо воздушно-капельного и воздушно-пылевого, является контактный, который подразумевает проникновение вируса через слизистые оболочки. Рецепторы для коронавируса, в частности ангиотензинпревра-щающий фермент 2 (АПФ2), служат одним из основных доказанных способов попадания вируса в организм человека. Наибольшее количество рецепторов находится на слизистых оболочках глаз, дыхательных путей, в легких. Попав на слизистую, вирус, используя АПФ2 как входные ворота, проникает внутрь клеток, разрушая их [15]. Данное прямое повреждающее воздействие на клетки конъюнктивы объясняет наиболее частое глазное проявление коронавирусной инфекции в виде возникновения или усугубления имеющегося воспаления.
-
2. Глазные сосудистые нарушения. По мнению ряда авторов, COVID-19 протекает в форме генерализованного вирусного васкулита. Васкулит инициируется в момент прикрепления вируса к эндотелию стенок сосудов, снабженных рецепторами АПФ2, являющимися одними из основных для коронавируса-2с. В результате происходит гибель АПФ2-экспрессирующих клеток с повреждением стенок микрососудов и, как следствие, развитие микротромбозов с последующими транссудацией жидкой части крови или кровоизлияниями [16]. Повреждение стенок сосудов может также спровоцировать их воспаление и отрыв тромбов, что ведет к инфаркту, инсульту или тромбоэмболии легочной артерии, а применительно к органу зрения — развитию сосудистых катастроф глазного дна и гемофтальмам.
-
3. Глазодвигательные нарушения вследствие нейропатии. Неврологические нарушения, ассоциированные с COVID-инфекцией, выявляются до 25% случаев заболевших [17]. Учеными разных стран было определено, что S-белок вируса SARS-CoV-2 связывается не только с рецепторами АПФ2, но и с нейропилинами, содержание которых особенно велико в обонятельных и легочных клетках, главным образом в эндотелиальных клетках. В экспериментах установлено, что нейропилин-1 (NRP-1) служит фактором проникновения и усиливает инфек-ционность коронавируса in vitro. NRP-1 обеспечивает транспортировку вируса от слизистой оболочки носа к центральной нервной системе (ЦНС) в течение нескольких часов. Кроме того, данный рецептор участвует в иммунной функции, обеспечивая гипер-
- трофированный иммунный ответ на вирус, а также играет роль в ангиогенезе [18].
-
4. Отягощение течения хронических болезней. Распространение коронавирусной инфекции представляет особую опасность в отношении декомпенсации имеющихся хронических заболеваний [19]. На фоне стихания второй волны пандемии расширился поток длительно изолированных граждан, временно не получавших плановой медицинской помощи, в том числе в офтальмологии. Мы отметили ухудшение течения и снижение зрительных функций у пациентов с хроническими заболеваниями, такими как глаукома, которые вынужденно не могли контролировать свое состояние и эффективность лечения.
-
5. Зрительные расстройства на фоне астенического синдрома. Из числа перенесших коронавирусную инфекцию практически каждый второй пациент жаловался на снижение зрения после болезни. По мнению абсолютного большинства исследователей, занимающихся проблемами течения COVID-19 по «горячим следам», астенизация имеется практически у всех пациентов, особенно у тяжело переболевших, она обусловлена особенностями связывания и распространения коронавируса в организме.
-
6. Побочные эффекты со стороны органа зрения на фоне проводимой по поводу СOVID-19 терапии. Среди множества препаратов, использовавшихся при терапии COVID-инфекции, зафиксировано токсическое воздействие на сетчатку гидроксихлорохина и хлорохина. Сообщалось также о побочных эффектах со стороны глаз при применении интерферонов, ингибиторов интерлейкина-1 и интерлейкина-6 [20].
В различных источниках литературы встречаются примеры поражений органа зрения при COVID, чаще всего конъюнктивы. При этом каких-либо специфичных именно для коронавируса клинических симптомов, в том числе подтвержденных лабораторно, у пациентов с установленным заболеванием не описано.
Другим механизмом развития тяжелых поражений органа зрения является активация хронических вирусных инфекций, таких как группы герпесов. С учетом общеизвестного патогенеза развития тяжелых вирусных заболеваний следует констатировать, что наиболее распространенные и осложненные формы возникают при консолидации группы вирусов, так называемой микст-инфекции. Можно предположить, что при поражении структур глаза коронавирусом происходит также интеграция различных видов вирусных инфекций, вызывающих те или иные воспалительные заболевания глаз.
Согласно нашим наблюдениям, в случае вовлечения в воспалительный процесс глаза наиболее часто патологический процесс возникает при активизации Herpes Simplex 1, 2, 4, 6-го типов, Herpes Zoster, CMV, контагиозного моллюска, при присоединении Adenoviridae или микст-вирусной инфекции (клинические примеры 1, 2, 3).
Основываясь на приведенных выше патогенетических механизмах поражения сосудистой системы, логично предположить, что в таком хорошо кровоснабжаемом органе, как глаз, также будут реализовываться подобные процессы. Эта мысль проиллюстрирована клиническими примерами развития локальных тромбозов вен сетчатки и гемофтальмов у наших офтальмологических пациентов. Считаем, что подобные случаи за последние несколько месяцев встречались у всех практикующих докторов. Нами представлены несколько клинических случаев (примеры 4, 5, 6).
Заболевание при проникновении вирусных агентов в ЦНС может протекать бессимптомно либо вызывать клинические проявления от более легких моно- и полинейропатий, мышечной утомляемости, миалгий до тяжелых менингита, энцефалита, энцефалопатии [17]. У нашего пациента неврологические нарушения затронули глазодвигательные мышцы (клинический пример 7).
Заключение. Функциональные и органические расстройства органа зрения, непосредственно или косвенно вызванные COVID-19, достаточно разнообразны. Мы предполагаем наличие нескольких не связанных друг с другом, но пересекающихся механизмов развития повреждений органа зрения у пациентов во время пандемии COVID-19. С одной стороны, это связано с непосредственным патогенезом сосудистых и неврологических нарушений при коронавирусе, а с другой — ослабленный иммунитет является благоприятным фоном для ухудшения течения имеющихся хронических болезней, активизации условно-патогенных и присоединения новых инфекций.
Список литературы Особенности течения заболеваний органа зрения у пациентов, перенесших коронавирусную инфекцию (клинический случай)
- Peng M, Dai J, Kesavulu SCh, et al. The Role of the Ocular Tissue in SARS-CoV-2 Transmission. Clinical Ophthalmology 2020; 14: 3017–24. Published online 2020 Oct 2.
- Ulhaq ZS, Soraya GV. The prevalence of ophthalmic manifestations in COVID-19 and the diagnostic value of ocular tissue / fluid. Graefe’s Archive for Clinical and Experimental Ophthalmology 2020; 258 (6): 1351–2.
- Loffredo L, Pacella F, Pacella E, et al. Conjunctivitis and COVID-19: A meta-analysis. Journal of Medical Virology 2020; 92 (9): 1413–4.
- Cheema M, Aghazadeh H, Nazarali S, et al. Keratoconjunctivitis as the initial medical presentation of the novel coronavirus disease 2019 (COVID-19). Can J of Ophthalmology 2020; 55 (4): e125–9.
- Marinho PM, Marcos AA, Romano AC, et al. Retinal findings in patients with COVID-19. Lancet 2020; 395 (10237): 1610.
- Illarionova AR, Potapova OM, Kosareva OA, et al. The frequency of retinal changes in patients with COVID-19 disease: an observational study. Sechenov Medical Journal 2020; 11 (2): 40–49. Russian (Илларионова А. Р., Потапова О. М., Косарева О. А. и др. Частота ретинальных изменений у пациентов, перенесших заболевание COVID-19: обсервационное исследование. Сеченовский вестник 2020; 11 (2): 40–9).
- Hong N, Yu W, Xia J, et al. Evaluation of ocular symptoms and tropism of SARS-CoV-2 in patients confirmed with COVID-19. Acta Ophthalmologica 2020; 98 (5): 649–55.
- Maychuk DYu, Atlas SN, Loshkareva AO. Ocular manifestations of COVID-19 coronavirus infection (clinical observation). Bulletin of Ophthalmology 2020; (4): 118–23. Russian (Майчук Д. Ю., Атлас С. Н., Лошкарева А. О. Глазные проявления коронавирусной инфекции COVID-19 (клиническое наблюдение). Вестник офтальмологии 2020; (4): 118–23).
- Guan W, Ni Z, Hu Yu, et al. Clinical Charaсteristics of Coronavirus Decease 2019 in China. The New England Journal of Medicine 2020 Apr 30; 382 (18): 1708–20.
- Xia J, Tong J, Liu M, et al. Evaluation of coronavirus in tears and conjunctival secretions of patients with SARS-CoV-2 infection. Journal of Medical Virology 2020 Jun; 92 (6): 589–94.
- Zhou Y, Duan C, Zeng Y, et al. Ocular findings and proportion with conjunctival SARS-CoV-2 in COVID-19 patients. Ophthalmology 2020; 127: 982–3.
- Wu P, Duan F, Luo C, et al. Characteristics of Ocular Findings of Patients with Coronavirus Disease 2019 (COVID-19) in Hubei Province, China. JAMA Ophthalmology 2020; 138: 575–8.
- Mao L, Jin H, Wang M, et al. Neurologic manifestations of hospitalized patients with coronavirus disease 2019 in Wuhan, China. JAMA Neurology 2020; 77: 683–90.
- Dinkin M, Gao V, Kahan J, et al. COVID-19 presenting with ophthalmoparesis from cranial nerve palsy. Neurology 2020; 95 (5): 221–3.
- Wrapp D, Wang N, Corbett KS, et al. Cryo-EM structure of the 2019‑nCoV spike in the prefusion conformation. Science 2020 Mar 13; 367 (6483): 1260–3.
- Kubanov AA, Deryabin DG. A new look at the pathogenesis of COVID-19: the disease is a generalized viral vasculitis, and the resulting damage to the lung tissue is a variant of angiogenic pulmonary edema. Bulletin of the Russian Academy of Medical Sciences 2020; 75 (2): 115–7. Russian (Кубанов А. А., Дерябин Д. Г. Новый взгляд на патогенез COVID-19: заболевание является генерализованным вирусным васкулитом, а возникающее при этом поражение легочной ткани — вариантом ангиогенного отека легкого. Вестник Российской Академии медицинских наук 2020; 75 (2): 115–7).
- Troyer EA, Kohn JN, Hong S. Are we facing a crashing wave of neuropsychiatric sequelae of COVID-19? Neuropsychiatric symptoms and potential immunologic mechanisms. Brain, Behavior, & Immunity 2020; 87: 34–9. 18. Mayi BS, Leibowitz JA, Woods AT, et al. The role of Neuropilin-1 in COVID-19. PLOS Pathogens 2021 Jan; 17 (1): e1009153.
- Shlyakhto EV, Konradi AO, Arutyunov GP, et al. Guidelines for the diagnosis and treatment of diseases of the circulatory system (CVD) in the context of the COVID-19 pandemic (short version). St. Petersburg, 2020; 36 p. Russian (Шляхто Е. В., Конради А. О., Арутюнов Г. П. и др. Руководство по диагностике и лечению болезней системы кровообращения (БСК) в контексте пандемии COVID-19 (краткая версия). СПб., 2020; 36 с.).
- Bertoli F, Veritti D, Danese C, et al. Ocular Findings in COVID-19 Patients: A Review of Direct Manifestations and Indirect Effects on the Eye: Review Article. J of Ophthalmology 2020 Aug 27; 2020: 4827304.


