Острые язвы тонкой кишки, осложненные перфорацией, у пациентов с распространенным гнойным перитонитом огнестрельной этиологии
Автор: Левчук А.Л., Гринь Н.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.21, 2026 года.
Бесплатный доступ
В современных вооруженных конфликтах различные осложнения встречаются у 78,6% раненных в живот. С первых минут после огнестрельного ранения начинается развитие одного из самых грозных синдромов перитонита – энтеральной недостаточности, которая проявляется спонтанным и, зачастую, бессимптомным возникновением острых перфоративных язв в различных отделах тонкой кишки. Актуальность данной проблемы связана с достоверным увеличением частоты их возникновения и малоизученными психофизиологическими причинами их образования. Цель. Изучить частоту развития, предрасполагающих факторов, морфологической картины перфоративных острых язв тонкой кишки, возникающих в послеоперационном периоде после оперативных вмешательств на органах брюшной полости и малого таза по поводу огнестрельных ранений. Материалы и методы. Проведен ретроспективный анализ лечения 264 пациентов с абдоминальной огнестрельной травмой. Из них у 27 (10,2%) пострадавших на этапе оказания специализированной медицинской помощи были диагностированы острые перфорации в виде «пробойника» в различных отделах тонкой кишки на фоне распространенного перитонита. Наиболее оптимальным методом диагностики этого осложнения явилась мультиспиральная КТ с контрастированием. Эндоскопические исследования (ФГДС, ФКС, двухбаллонная и капсульная энтероскопия) выполнены 19,4% пациентов, у которых диагностированы проявления ишемического и эрозивно – язвенного энтерита. Временной диапазон возникновения перфораций острых язв тонкой кишки составил от 2 до 26 суток. Все раненные были оперированы в экстренном порядке по поводу данного осложнения. Результаты. При выполнении релапаротомий у 24,7% раненных были выявлены как очаги ишемии и некроза тонкой кишки, так и перфоративные отверстия размерами 0,1–0,3 см. Морфологические исследования подтвердили резкое нарушение микроциркуляции в зонах образования острых перфоративных язв. Для оценки общего состояния исследуемых с распространенным огнестрельным перитонитом использовали Мангеймский индекс с оценкой функциональной органо – системной дисфункции по шкале SOFA. Выявленные у 72,4% пострадавших выраженные изменения гемостаза привели к значительному угнетению регионарного кровотока, нарушению регенерации и биологической герметичности тонкой кишки. К группе риска развития этого грозного осложнения относятся пострадавшие с множественной и сочетанной абдоминальной огнестрельной травмой, длительным назоинтестинальным дренированием, продолжительной ИВЛ, нуждающиеся в частых санационных программированных релапаротомиях. Развитие абдоминального сепсиса и полиорганной недостаточности в исследуемой группе составило 64,3%, летальность – 3,7%. Основные лечебные мероприятия этой категории раненных проводились в отделение реанимации и интенсивной терапии с использованием методов экстракорпоральной детоксикации, направленных на ликвидацию циркуляторной гипоксии, эндогенной микробной интоксикации и пареза кишечника. Заключение. Возникновение острых перфораций язв тонкой кишки, в послеоперационном периоде у раненных с огнестрельными ранениями живота, является кране неблагополучным осложнением, свидетельствующим о декомпенсации процесса энтеральной недостаточности, являющейся интегральным показателем прогрессирования распространенного огнестрельного перитонита и формирования тонкокишечных свищей.
Огнестрельная абдоминальная травма, острые перфоративные язвы тонкой кишки, огнестрельный перитонит, синдром энтеральной недостаточности, алгоритм диагностики, хирургическое лечение
Короткий адрес: https://sciup.org/140314186
IDR: 140314186 | DOI: 10.25881/20728255_2026_21_1_89
Acute small bowel ulcers complicated by perforation in patients with widespread purulent peritonitis of gunshot etiology
In modern armed conflicts, various complications occur in 78.6% of patients with abdominal injuries. From the first minutes after a gunshot wound, one of the most severe syndromes of peritonitis begins to develop – enteral insufficiency, which manifests as the spontaneous and often asymptomatic occurrence of acute perforating ulcers in various parts of the small intestine. The relevance of this issue is associated with a significant increase in their incidence and the poorly studied psychophysiological reasons for their formation. Objective. To study the frequency of development, possible predisposing factors, and morphological characteristics of acute perforating ulcers of the small intestine that arise in the postoperative period after surgical interventions on the abdominal and pelvic organs due to gunshot wounds. Materials and methods. A retrospective analysis was conducted on the treatment of 264 patients with abdominal firearm injuries. Among them, 27 (10.2%) patients were diagnosed with acute perforations appearing as ‘punch-like’ holes in various sections of the small intestine against the backdrop of widespread peritonitis at the stage of specialized medical care. The most optimal method for diagnosing this complication was contrast-enhanced spiral CT. Endoscopic examinations (EGD, colonoscopy, double-balloon and capsule enteroscopy) were performed in 19.4% of the patients, among whom manifestations of ischemic and erosive-ulcerative enteritis were diagnosed. The time range for the occurrence of acute small bowel perforations was 2 to 26 days. All injured patients underwent emergency surgery for this complication. Results. During relaparotomies, 24.7% of the wounded were found to have both foci of ischemia and necrosis of the small intestine, as well as perforation holes measuring 0.1–0.3 cm. Morphological studies confirmed a severe disruption of microcirculation in areas where acute perforating ulcers had formed. To assess the overall condition of patients with widespread gunshot peritonitis, the Mannheim Peritonitis Index was used alongside an evaluation of functional organ-system dysfunction according to the SOFA scale. Marked hemostatic changes were detected in 72.4% of the victims, leading to significant suppression of regional blood flow, impaired regeneration, and biological integrity of the small intestine. The risk group for the development of this severe complication includes victims with multiple and combined abdominal gunshot injuries, prolonged nasointestinal drainage, prolonged mechanical ventilation, and those requiring frequent scheduled relaparotomies. The incidence of abdominal sepsis and multiple organ failure in the study group was 64.3%, with a mortality rate of 3.7%. The main therapeutic measures for this category of wounded were carried out in the intensive care unit using extracorporeal detoxification methods aimed at eliminating circulatory hypoxia, endogenous microbial intoxication, and intestinal paresis. Conclusion. The occurrence of acute perforations of small intestine ulcers in the postoperative period in patients with gunshot wounds to the abdomen is a highly unfavorable complication, indicating a decompensation of enteral insufficiency, which serves as an integral indicator in the progression of widespread gunshot peritonitis and the formation of small bowel fistulas.
Текст научной статьи Острые язвы тонкой кишки, осложненные перфорацией, у пациентов с распространенным гнойным перитонитом огнестрельной этиологии
Objective: To study the frequency of development, possible predisposing factors, and morphological characteristics of acute perforating ulcers of the small intestine that arise in the postoperative period after surgical interventions on the abdominal and pelvic organs due to gunshot wounds.
Materials and Methods. A retrospective analysis was conducted on the treatment of 264 patients with abdominal firearm injuries. Among them, 27 (10.2%) patients were diagnosed with acute perforations appearing as ‘punch-like’ holes in various sections of the small intestine against the backdrop of widespread peritonitis at the stage of specialized medical care. The most optimal method for diagnosing this complication was contrast-enhanced spiral CT. Endoscopic examinations (EGD, colonoscopy, double-balloon and capsule enteroscopy) were performed in 19.4% of the patients, among whom manifestations of ischemic and erosive-ulcerative enteritis were diagnosed. The time range for the occurrence of acute small bowel perforations was 2 to 26 days. All injured patients underwent emergency surgery for this complication.
Results. During relaparotomies, 24.7% of the wounded were found to have both foci of ischemia and necrosis of the small intestine, as well as perforation holes measuring 0.1–0.3 cm. Morphological studies confirmed a severe disruption of microcirculation in areas where acute perforating ulcers had formed. To assess the overall condition of patients with widespread gunshot peritonitis, the Mannheim Peritonitis Index was used alongside an evaluation of functional organ-system dysfunction according to the SOFA scale. Marked hemostatic changes were detected in 72.4% of the victims, leading to significant suppression of regional blood flow, impaired regeneration, and biological integrity of the small intestine. The risk group for the development of this severe complication includes victims with multiple and combined abdominal gunshot injuries, prolonged nasointestinal drainage, prolonged mechanical ventilation, and those requiring frequent scheduled relaparotomies. The incidence of abdominal sepsis and multiple organ failure in the study group was 64.3%, with a mortality rate of 3.7%. The main therapeutic measures for this category of wounded were carried out in the intensive care unit using extracorporeal detoxification methods aimed at eliminating circulatory hypoxia, endogenous microbial intoxication, and intestinal paresis.
Conclusion. The occurrence of acute perforations of small intestine ulcers in the postoperative period in patients with gunshot wounds to the abdomen is a highly unfavorable complication, indicating a decompensation of enteral insufficiency, which serves as an integral indicator in the progression of widespread gunshot peritonitis and the formation of small bowel fistulas.
осложнениями, как образование острых перфораций тонкой кишки у пациентов с огнестрельной абдоминальной травмой, возникающих в послеоперационном

Левчук А.Л., Гринь Н.А.
Анализ литературы свидетельствует об отсутствии единых взглядов на многие вопросы патогенеза, оптимальной диагностики, выбора способов профилактики и лечения пациентов с ОЯ тонкой кишки при огнестрельной травме. Именно этим и обусловлена целесообразность дальнейших научных исследований по этой теме.
Цель исследования
Изучение частоты развития, предрасполагающих факторов, морфологической картины перфоративных ОЯ тонкой кишки, возникающих в послеоперационном периоде после оперативных вмешательств на органах брюшной полости и таза по поводу огнестрельных ранений.
Материал и методы
Для установления характера и частоты развития перфоративных ОЯ тонкой кишки были изучены результаты 264 пациентов, проходивших лечение в НМХЦ им. Н.И. Пирогова с 2023–2025 гг. по поводу огнестрельных ранений органов брюшной полости. Материалом клинических исследований послужили 27 (10,23%) пострадавших с острыми перфорациями тонкой кишки, возникшими на фоне распространенного огнестрельного перитонита после перенесенных санационных релапаротомий на этапе оказания квалифицированной медицинской помощи по программе «контроля повреждений». Условием включения пациентов в исследование было выполнение оперативных вмешательств на органах брюшной полости и малого таза, направленных на устранение повреждений огнестрельной травмы, с последующим развитием послеоперационного осложнения в виде перфорации ОЯ тонкой кишки, на связанных с дефектами хирургических манипуляций (исключены случаи несостоятельности тонкокишечного анастамозов, отсроченных перфораций десерозированных и коагуляционных участков в ходе энтеролиза и применения электрокоагуляции). Средний возраст пациентов мужского пола составил 37,8±9,7 лет.
Внешний вид острых перфораций тонкой кишки представлял собой округлые «штампованные» дефекты

Левчук А.Л., Гринь Н.А.
ОСТРЫЕ ЯЗВЫ ТОНКОЙ КИШКИ, ОСЛОЖНЕННЫЕ ПЕРФОРАЦИЕЙ, У ПАЦИЕНТОВ С РАСПРОСТРАНЕННЫМ ГНОЙНЫМ ПЕРИТОНИТОМ ОГНЕСТРЕЛЬНОЙ ЭТИОЛОГИИ
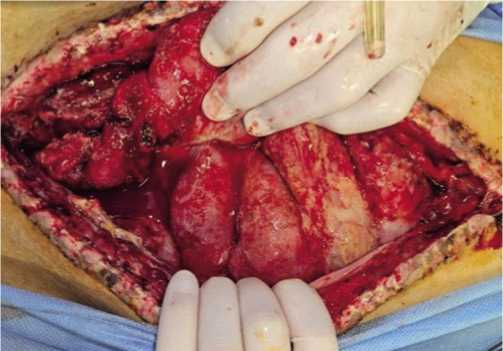
Рис. 1. Острая перфоративная язва тонкой кишки на фоне распространенного огнестрельного перитонита.
(по типу «пробойника») с четкими и ровными краями, без некрозов и вывернутой слизистой оболочки (Рис. 1). Характерных клинических симптомов у 82,7% раненных эти осложнения не имели и возникали в основном (79,2%) у пациентов с полиорганной недостаточностью. Лишь у 17,3% исследуемых «кинжальная» боль в животе являлась дебютом этого грозного осложнения. В группе пациентов (61,3%) с бессимптомным течением ОЯ диагноз устанавливался по истечению кишечного содержимого по дренажам или во время проведения санационных релапаротомий.
При ретроспективном исследовании ближайшего послеоперационного периода этапа оказания квалифицированной медицинской помощи с возникновением перфорации ОЯ тонкой кишки учитывались: характер ранения (84% – осколочные, 16% пулевые); количество поврежденных органов малого таза и брюшной полости (1–3%; 2–45%; 3–60%; 4–2%); вид, объем и количество проведенных хирургических вмешательств (1–15%; 2–43%; 3–42%); наличие других осложнений (72,4%) и ошибки, связанные с диагностикой ранений или техническими погрешностями выполнения оперативных пособий (12,7%).
На этапе оказания специализированной медицинской помощи всем пострадавшим с огнестрельной абдоминальной травмой диагностический алгоритм строился на выполнении: трехзонального МСКТ (в ангиогенном режиме с внутривенным контрастированием), УЗИ, эндоскопических, лабораторных и бактериологических исследованиях.
Результаты и их обсуждение
У всех 27 пациентов ОЯ тонкой кишки возникли в раннем послеоперационном периоде на фоне распространенного огнестрельного перитонита. Сроки возникновения перфорации после первичного оперативного вмешательства варьировали в широких пределах – от 2 до 26 суток. Однако наиболее опасным, с точки зрения риска возник- новения прободения, оказался период с 4-х по 12-е сутки, когда было диагностировано 83,4% всех перфораций ОЯ. Следует отметить, что это осложнение возникало в 81% случаев, как правило, после уже развившейся череды других осложнений (внутрибрюшная гематома и абсцесс, острая спаечная тонкокишечная непроходимость, некроз участка тонкой кишки на фоне посттравматического мезентериального тромбоза, острый панкреатит, желче-истечение, несостоятельность швов мочевого пузыря и межкишечных анастамозов). У остальных 19% исследуемых сохранились явления распространенного гнойного перитонита с явлением пареза кишечника.
Диагностика ОЯ тонкой кишки сложна, патогномоничных симптомов нет, поэтому своевременное распознавание такого вида патологии возможно только при глубоком и внимательном изучении особенностей клинических проявлений, таких как симптомы внутреннего кровотечения. У 19,4% исследуемых эти проявления были диагностированы и расценены как проявления ишемического энтерита на фоне прогрессирующей энтеральной недостаточности. Эндоскопические исследования (ФГДС, ФКС, двухбаллонная фиброэнтероскопия, капсульная энтероскопия) подтвердили наличие кровоизлияния в слизистую оболочку в виде мелких петехий и сливных полей (3,1%), эрозии с деструкцией слизистой без проникновения в подслизистый слой (1,2%), острые язвы в виде «штампованного» дефекта, проникающего в подслизистый и мышечные слои тонкой кишки (15,1%). Наиболее часто эти изменения локализовались в подвздошной (16,2%) и тощей (3,2%) кишках. Эрозии и язвы располагались, как правило, на отечной, гиперемированной слизистой оболочке, отличающейся повышенной ранимостью и склонностью к кровоточивости, имеющие округлую форму до 0,1–0,2 см и множественного характера. Вокруг ОЯ отчетливо идентифицировался ярко – красный ободок (Рис. 2) без признаков перифокального воспаления, бледно – серым дном или выступающим с точечным сосудом темно – коричневого цвета (Рис. 3).
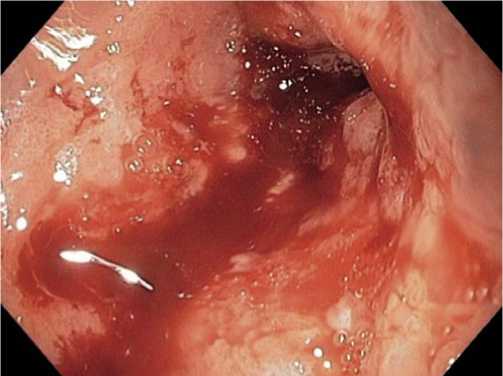
Рис. 2. Энтероскопическая диагностика острых язв тонкой кишки, осложненных кровотечением.
Левчук А.Л., Гринь Н.А.
ОСТРЫЕ ЯЗВЫ ТОНКОЙ КИШКИ, ОСЛОЖНЕННЫЕ ПЕРФОРАЦИЕЙ, У ПАЦИЕНТОВ С РАСПРОСТРАНЕННЫМ ГНОЙНЫМ ПЕРИТОНИТОМ ОГНЕСТРЕЛЬНОЙ ЭТИОЛОГИИ
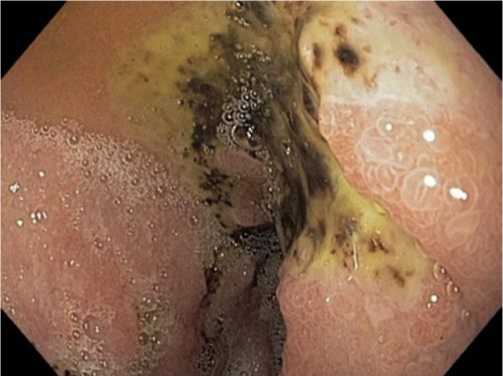
Рис. 3. Точечный сосуд с дефектом слизистой острой язвы тощей кишки (энтероскопическая диагностика).
У 4 пациентов достигнут эндоскопический гемостаз аргоноплазменной коагуляцией и введением транексановой кислоты. Одному раненому выполнен эндоваскулярный гемостаз с суперселективным введением клеевого композита. В последующем, в этой группе пациентов развилась перфорация ОЯ тонкой кишки во временном диапазоне от 2 до 14 суток. По нашему заключению оба осложнения (кровотечение и перфорация) явились следствием одного патомор-фологического процесса язвообразования в стенке тонкой кишки с прогрессированием некроза на фоне ишемического колита и энтеральной недостаточности в стадии декомпенсации.
Таким образом, кишечные кровотечение, явившееся предиктором перфорации ОЯ тонкой кишки, – является одним из ранних симптомов эрозивно – язвенного энтерита, протекающего практически бессимптомно у 30,5% этой категории пациентов. Поступление по дренажам тонкокишечного отделяемого в 54,3% и положительные перитонеальные симптомы – в 16,2% случаев явились абсолютным показанием к выполнению санационных релапаротомий, хотя при бессимптомном течении раневого процесса перфорация ОЯ тонкой кишки выявлялись у 29,5% пострадавших только во время программированных релапаротомий.
В диагностике перфоративных ОЯ тонкой кишки наиболее ценным неинвазивным методом следует признать компьютерную томографию с внутривенным контрастированием, выполняемую в ангиогенном и нативном режимах, которая достоверно у 92,8% раненых продемонстрировала ишемические зоны кишечника, наличие свободного газа и жидкости в брюшной полости, нарушение микроциркуляции сосудов брыжейки, наличие и локализацию дефекта кишечной стенки (Рис. 4). УЗИ оказалось малоинформативным при этой патологии.
Это было подтверждено при изучении регионарного кровообращения у 12 (44,4%) исследуемых интраоперационно методом дуплексного сканирования брыжейки тонкой кишки, чревного ствола и верхней брыжеечной артерии. Дуплексная оценка брыжеечного кровотока во время программированных санаций брюшной полости у пациентов с огнестрельным перитонитом показала значительное снижение периферического сопротивления и показателей скорости кровотока в сосудах брыжейки участков тонкой кишки, где локализовались перфоративные ОЯ.
При выполнении повторных оперативных вмешательств у 24,7% раненных при ревизии были выявлены как очаги ишемии и некроза тонкой кишки (Рис. 5, 6), так и уже перфоративные ОЯ (75,3%), которые локализовались: в 30–40 см от Трейцевой связки в тощей кишке в 25,1%, в терминальном отделе подвздошной кишки в 40–50 см от илеоцекального угла в 50,2% случаев и размеры язв не превышали 0,3–0,4 см в виде «пробойника».
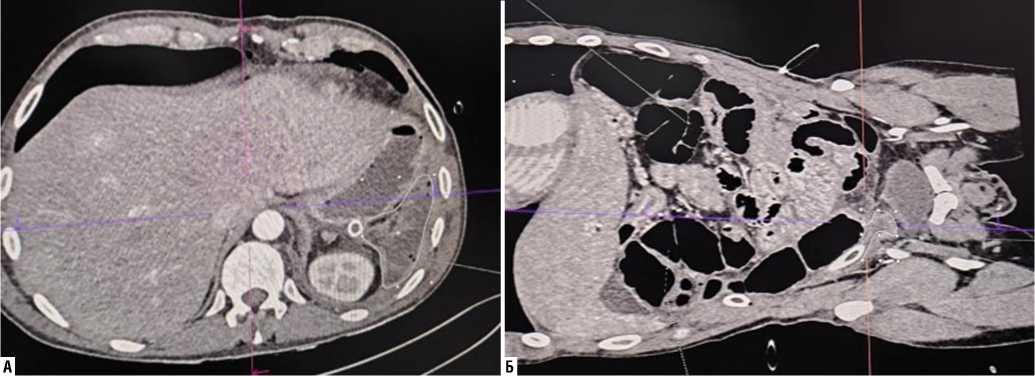
Рис. 4. МСКТ брюшной полости с контрастированием при перфорации острой язвы тонкой кишки (наличие газа, свободной жидкости (А), дефекты стенки тонкой кишки (Б)).

Левчук А.Л., Гринь Н.А.
ОСТРЫЕ ЯЗВЫ ТОНКОЙ КИШКИ, ОСЛОЖНЕННЫЕ ПЕРФОРАЦИЕЙ, У ПАЦИЕНТОВ С РАСПРОСТРАНЕННЫМ ГНОЙНЫМ ПЕРИТОНИТОМ ОГНЕСТРЕЛЬНОЙ ЭТИОЛОГИИ
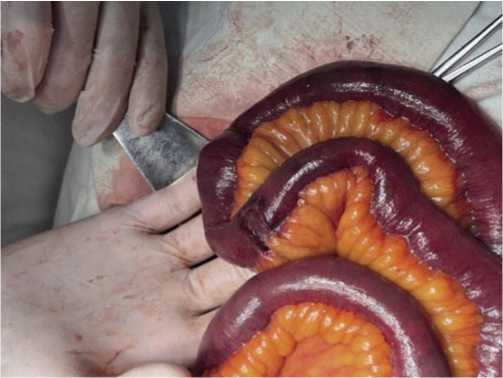
Рис. 5. Ишемический участок тонкой кишки с развитием острой перфоративной язвы.
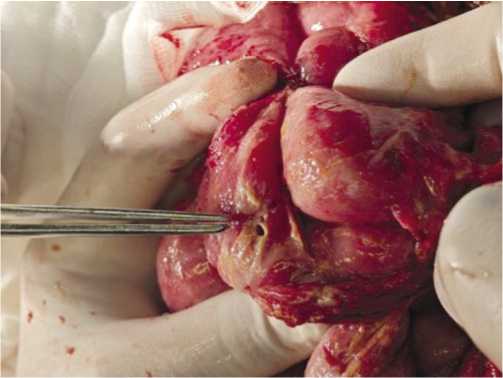
Рис. 6. Некротизированный участок тонкой кишки с перфорацией и распространенным перитонитом.
Решение о выполнении лапаротомий и повторных (программных, этапных) санаций брюшной полости принималось на основании многофакторной интраоперационной оценки хирургической ситуации в зависимости от тяжести и распространенности перитонита, степени нарушения висцерального кровообращения тонкого кишечника (уровень лактата, метаболического ацидоза крови) и эффективности антибактериального лечения (микробиологический контроль, уровень маркеров воспаления). Для оценки состояния раненых с распространенным огнестрельным перитонитом использовали Мангеймский индекс с оценкой функциональной органо – системной деструкцией по шкале SOFA.
Следует отметить, что 42% раненных из исследуемой группы лечились с использованием лапаростомической ВАК – терапии. У 58% пациентов санационные релапаротомии заканчивались герметизацией кожи без ушивания мышечно – апоневротического массива тканей передней брюшной стенки. Перфорация тонкой кишки возникала как первое осложнение послеоперационного периода в 41,9% наблюдений в ранние сроки (до 10 суток после ранения), тогда как у остальных пациентов (58,1%) ОЯ диагностированы в более позднем 3 периоде течения травматической болезни (от 10 до 32 суток), наряду с другими внутрибрюшными осложнениями (абсцесс, несостоятельность кишечного анастомоза, спаечная непроходимость, посттравматический панкреонекроз). У большинства раненных (72,4%) была выявлена одиночная перфорация ОЯ тонкой кишки, но только в 37,1% после ушивания перфоративного отверстия наступило выздоровление. Множественные одномоментные перфорации ОЯ (от 2 до 5) выявлены у 27,6% исследуемых. Им выполнены резекции «ущербных» участков тонкой кишки с выведением концевой илеостомы (10,6%) и наложением тонко-тонкокишечного анастомоза по типу «бок в бок» (17%). Повторные перфорации ОЯ развились у 13 (48,1%) пациентов, что потребовало многократных (от 3 до 9) релапаротомий.
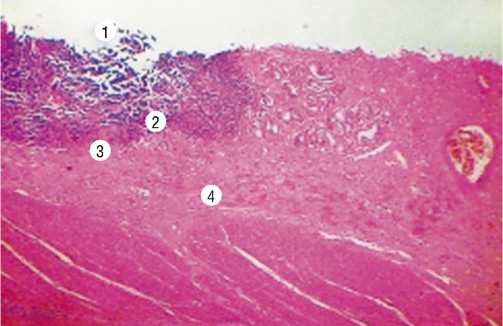
Рис. 7. Гистологическое строение участка стенки тонкой кишки с острой язвой (1) и наличием тромбоза мелких сосудов (3) в зоне воспаления (2, 4).
В случаях одиночных перфоративных ОЯ тонкой кишки и отсутствии явлений распространенного перитонита у 19 (70,4%) раненных выполнялось иссечение язвы для гистологического исследования с ушиванием дефекта кишечной стенки двухрядным капроновым швом в поперечном направлении. При этом выявлено, что все перфорации локализовались на противобры-жеечном крае тонкой кишки. В 8 (29,6%) случаях при наличии множественных перфораций ОЯ, на фоне распространенного перитонита, выполнена резекция участка тонкой кишки с ишемическим некрозом и выведением концевой илеостомы.
При микроскопии биоптатов из ОЯ преобладал воспалительный процесс, а также инфильтраты, состоящие из лимфоцитов с примесью лейкоцитов, эозинофилов, плазматических клеток. В просвете многих сосудов обнаружены свежие и организованные тромбы (Рис. 7). Выявленные изменения позволяют предположить, что выраженные изменения гомеостаза, на фоне распространенного огнестрельного перитонита,
Левчук А.Л., Гринь Н.А.
ОСТРЫЕ ЯЗВЫ ТОНКОЙ КИШКИ, ОСЛОЖНЕННЫЕ ПЕРФОРАЦИЕЙ, У ПАЦИЕНТОВ С РАСПРОСТРАНЕННЫМ ГНОЙНЫМ ПЕРИТОНИТОМ ОГНЕСТРЕЛЬНОЙ ЭТИОЛОГИИ
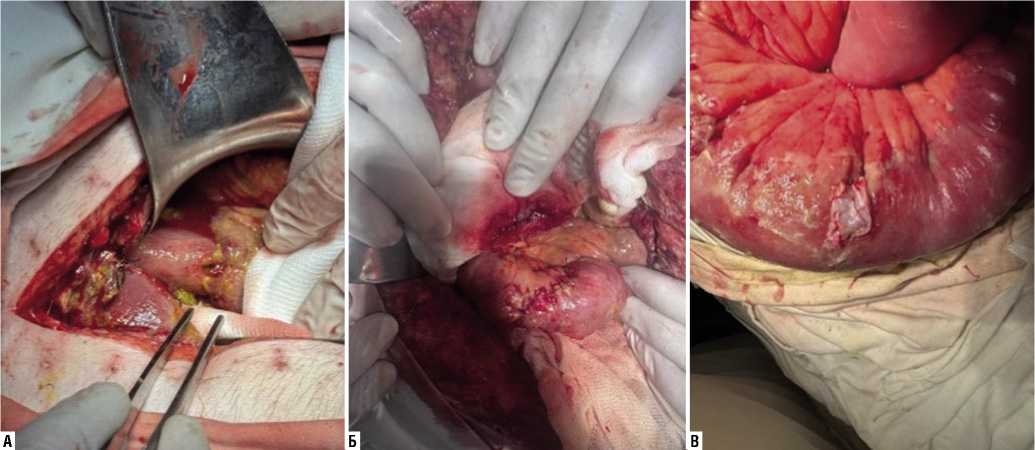
Рис. 8. «Заплата» места ушивания перфораций (А) тонкой кишки (Б) участком неизмененной париетальной брюшины (В).
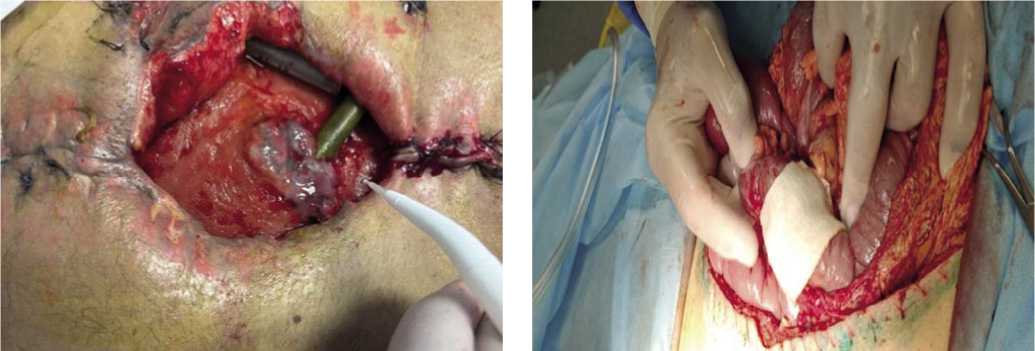
Рис. 10. Применение гемостатических пластин «Тахакомб» на зону ушивания перфорации язвы тонкой кишки.
Рис. 9. Герметизация швов тонкой кишки после ушивания перфорации острой язвы биологическим клеем.
ведут к угнетению регионарного кровотока, нарушению регенерации и биологической герметичности тонкой кишки.
У 13 (48,1%) пациентов с повторными перфорациями ОЯ ушивание стенки тонкой кишки выполнялось с использованием атравматического шовного материала и дополнительной герметизацией зоны шва участком неизмененной париетальной брюшины (Рис. 8), биологическим или медицинским клеем (Рис. 9) и гемостатическими пластинками («Тахакомб», «Серджисел») (Рис. 10). Рецидивирующий характер перфораций ОЯ (более 2-х) являлся показанием к выполнению обструктивной резекции участка тонкой кишки с зоной «язвоформи-рования» и несостоятельностью ушитых прободений с последующими санационными релапаротомиями и отсроченным наложением тонкокишечного анастамоза или формирование илеостомы.
При гистологическом исследовании резецированной кишечной стенки отмечалось ее полное разрушение и отторжение апикального края эпителия с дилатацией сосудов малого калибра в слизистом и подслизистом слоях со значительным уменьшением толщины слизистой, отеком серозной оболочки и последующим феноменом транслокации с контаминацией микробов в подслизистую и мышечные оболочки с их лейкоцитарной инфильтрацией (Рис. 11).
Назогастроинтестинальное дренирование тонкой кишки является составной частью комплекса патогенетического лечения распространенного перитонита огнестрельной этиологии. Однако, манипуляции при проведении зонда Миллера – Эббота через дуоденоеюнальный переход в паретически измененную кишку, особенно в условиях отека ее стенки и спаечного процесса после огнестрельной альтерации тканей, – влекут за собой дистрофические и некробиотические изменения
Левчук А.Л., Гринь Н.А.
ОСТРЫЕ ЯЗВЫ ТОНКОЙ КИШКИ, ОСЛОЖНЕННЫЕ ПЕРФОРАЦИЕЙ, У ПАЦИЕНТОВ С РАСПРОСТРАНЕННЫМ ГНОЙНЫМ ПЕРИТОНИТОМ ОГНЕСТРЕЛЬНОЙ ЭТИОЛОГИИ
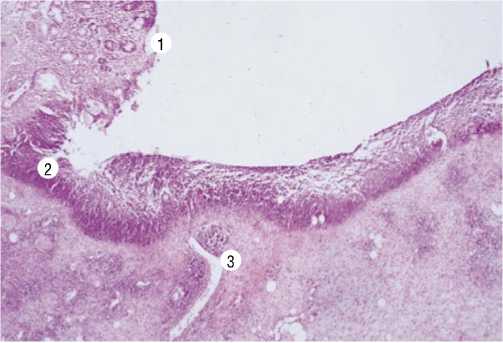
Рис. 11. Гистологическое строение стенки резецированного ульцеронесущего участка тонкой кишки (истончение слизистого и подслизистого слоя (1) с участком некроза (2) и бактериальной транслокацией (3)).
эпителия слизистой оболочки. При грубых манипуляциях возникают не только дефекты слизистой оболочки с повреждением подслизистого слоя и интрамуральных кровеносных сосудов с образованием внутристеночных гематом, но и расслоение стенки кишки с разрушением и десерозацией ее наружной оболочки в виде «линейных» или «отрывных» надрывов (Рис. 12). Еще более опасная ситуация возникает при выполнении больших объемов адгезиолизиса кишечника после огнестрельных ранений брюшной полости и неоднократно выполненных, не всегда по показания, санационных релапаротомий по программе «damage control», когда происходит «рукотворное» повреждение или коагуляционный некроз всех слоем наружного серозно – мышечного футляра стенки тонкой кишки («десеромускуляция») с обнажением и выпячиваем подслизистой основы, приводящее в последующем к формированию непреднамеренных энтеротомий и тонкокишечных фистул. Эти изменения могут способствовать возникновению перфораций ОЯ тонкой кишки. На основании нашего опыта считаем, что длительная (более 5 суток) и травматичная интубация кишки может потенциировать развитие абдоминального сепсиса за счет поступления через травмированную стенку из просвета кишки в кровеносное и лимфатическое русло токсических продуктов и транслокации полире-зестентной к антибактериальной терапии микрофлоры кишечного содержимого.
В случаях (64,3%) наличия в брюшной полости после огнестрельных ранений не полностью санированных источников инфекции, высоком риске развития синдрома интраабдоминальной гипертензии, флегмоне передней брюшной стенки, абдоминальном сепсисе, – отдавали приоритет вакуум – ассистированной лапаротомии (Рис. 13), обладающая преимуществом перед традиционным лечением огнестрельного перитонита у этого контингента раненых с использованием программных санационных релапаротомий. Это позволило осуществлять более ранний контроль возникновения перфораций ОЯ,
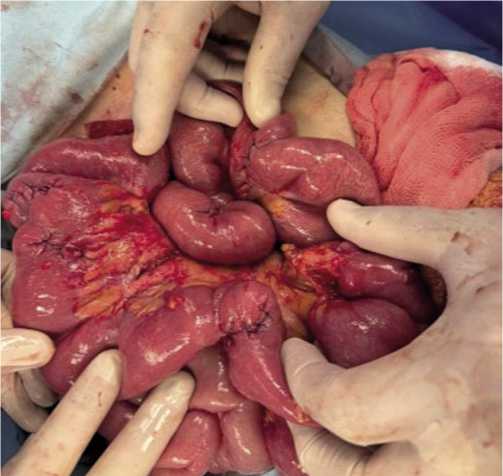
Рис. 12. Ушитые множественные десерозированные участки тонкой кишки, возникшие при адгезиолизисе, и ее интубации назоинтестинальным зондом Миллера-Эббота.
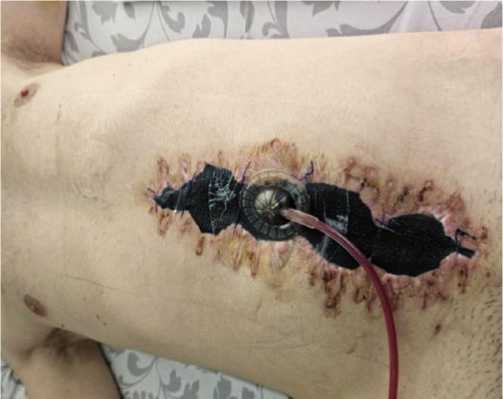
Рис. 13. Вакуум – ассистированная лапаротомия при лечении огнестрельного распространенного перитонита.
исключить манипуляционную травматизацию кишечника, предупреждать развитие третичного распространенного перитонита, сопровождающего септическим шоком и вторичной полиорганной недостаточностью.
Таким образом, лечение и профилактика ОЯ тонкой кишки у пациентов с огнестрельной абдоминальной травмой должны носить комплексный характер с учетом периода травматической болезни (ТБ) и степени тяжести альтерации органов брюшной полости. Факторами риска возникновения послеоперационных ОЯ тонкой кишки у этой категории раненных, являются: тяжелый травматический шок и кровопотеря (стрессовый фактор) в
Левчук А.Л., Гринь Н.А.
ОСТРЫЕ ЯЗВЫ ТОНКОЙ КИШКИ, ОСЛОЖНЕННЫЕ ПЕРФОРАЦИЕЙ, У ПАЦИЕНТОВ С РАСПРОСТРАНЕННЫМ ГНОЙНЫМ ПЕРИТОНИТОМ ОГНЕСТРЕЛЬНОЙ ЭТИОЛОГИИ первом периоде течения ТБ; наличие распространенного огнестрельного перитонита, сопровождающегося продолжительным парезом кишечника на фоне энтеральной недостаточности во втором и начале третьего периода течения ТБ; нарушение взаимодействия основных систем адаптаций (нервной, эндокринной, иммунологической) и развитие гнойно – септических осложнений в течение всего длительного третьего периода ТБ.
В группе риска развития этого грозного и непредсказуемого осложнения относятся пострадавшие с множественной и сочетанной абдоминальной травмой, длительным назоинтестициальным дренированием, продолжительной ИВЛ, нуждающиеся в частых санационных программных релапаротомиях, а также ослабленные и истощенные раненые с белково – электролитными нарушениями. Основные лечебные мероприятия этой категории пациентов проводились в отделении реанимации и интенсивной терапии с нутриционной поддержкой, использованием методов экстракорпоральной детоксикации, направленных на ликвидацию циркуляторной гипоксии, эндогенной микробной интоксикации и пареза кишечника. Развитие абдоминального сепсиса и полиорганной недостаточности в исследуемой группе составило 64,3%, летальность – 3,7%. Возникновение перфораций ОЯ тонкой кишки в послеоперационном периоде у раненных с огнестрельной абдоминальной травмой является крайне неблагоприятным осложнением, свидетельствующим о декомпенсации процесса энтеральной недостаточности, являющейся интегральным показателем прогрессирования распространенного перитонита и формирования атмосферно – тонкокишечных фистул.
Заключение
Изучая этиопатогенетические причины перфорации ОЯ тонкой кишки у раненых после огнестрельной абдоминальной травмы в послеоперационном периоде, совершенно четко прослеживается связь между образованием язвы, и длительно сохраняющемся парезом кишечника. В патогенезе острых перфораций тонкой кишки в начальных периодах (до 5 суток) течения ТБ ведущая роль принадлежит микроциркуляторным нарушениям в стенке кишки на фоне травматического шока, первичной полиорганной недостаточности, развивающейся несмотря на адекватность оказания специализированной хирургической и реанимационной помощи. В дальнейшем, вследствие реперфузионного синдрома, происходит нарушение метаболизма слизистой тонкой кишки с возникновением эрозивных изменений и трофических расстройств. Это способствует транслокации бактериальных агентов с контаминацией микрофлоры в брюшную полость и портальный кровоток, манифестируя прогрессирование энтеральной недостаточности, огнестрельного перитонита, абдоминального сепсиса, резкому угнетению иммунного ответа (дезинтоксикационного синдрома), потенциируя образование некроза и дефектов в стенке тонкой кишки на фоне развития вторичной полиорган-ной недостаточности инфекционного генеза. Дальнейшее изучение этих патогенетических аспектов позволяет оптимизировать профилактику и тактику лечения пострадавших с огнестрельной абдоминальной травмой с включением в схему послеоперационного лечения препаратов, улучшающих метаболический процесса в кишечной стенке. Сложность диагностики и хирургической тактики при развитии данного осложнения заслуживают самого пристального внимания клиницистов и дальнейшего изучения патофизиологов.


