От хориоретинита неизвестной этиологии к макулярной неоваскуляризации: клинический случай
Автор: Порошина М.А., Педанова Е.К.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4S т.17, 2022 года.
Бесплатный доступ
Представлен клинический случай развития макулярной неоваскуляризации на фоне очагового хориоретинита неизвестной этиологии в рубцовой стадии. Пациентке была проведена анти-VEGF терапия, являющяяся «золотым стандартом» лечения неоваскуляризации сетчатки.
Хориоретинит, окт-ангиография, макулярная неоваскулярная мембрана, анти-vegf терапия
Короткий адрес: https://sciup.org/140296625
IDR: 140296625 | DOI: 10.25881/20728255_2022_17_4_S1_75
From chorioretinitis of unknown etiology to macular neovascularization: a clinical case
A clinical case of the development of macular neovascularization against the background of focal chorioretinitis of unknown etiology in the cicatricial stage. The patient was treated with anti-VEGF which is the "gold standard” for the treatment of retinal neovascularization.
Текст научной статьи От хориоретинита неизвестной этиологии к макулярной неоваскуляризации: клинический случай
вызванного грибком рода Candida albicans [6; 10]. В экспериментальной модели глазного гистоплазмоза в виде острого многоочагового хориоидита у приматов (Macaca speciosa) было показано, что через 6 месяцев после самостоятельного купирования заболевания сформировались хориоретинальные рубцы [2].
Существует специфическая этиологически и патогенетически ориентированная терапия воспалительных заболеваний глаз. Однако, при развитии макулярной неоваскуляризации золотым стандартом лечения является введение ингибиторов ангиогенеза (анти-VEGF терапия). В 12-месячном исследовании MINERVA была продемонстрирована высокая эффективность и безопасность препарата ранибизумаб при лечении неоваскулярной мембраны различной этиологии, в том числе на фоне воспалительных заболеваний [13]. В настоящее время имеются единичные публикации об успешном лечении ингибиторами ангиогенеза макулярной неоваскулярной мембраны при токсоплазменном, сифилитическом хориоретините, хори-оретините на фоне вируса Западного Нила [3–5; 7].
Цель и задачи исследования
Представить клинический случай пациентки с фокальным хориоретинитом в субактивной стадии, осложнившимся развитием субретинальной неоваскулярной мембраны.
Материал и методы
Представлен клинический случай пациентки В., 33 лет, обратившейся в ФГАУ «НМИЦ» МНТК «Микрохирургия глаза» г. Москва с диагнозом «Хориоретинит». Было проведено стандартное диагностическое обследование, в ходе которого измерялась острота зрения, внутриглазное давление. Также были проведены инстру-

ментальные методы исследования на приборе Spectralis (Heidelberg Engineering, Германия): оптическая когерентная томография (ОКТ), ОКТ-ангиография, аутофлюоресценция, мультиспектральное лазерное сканирование глазного дна.
По результатам дополнительных исследований были проведены серологические исследования крови, рентгенография легких в двух проекциях.
Обсуждение
Из анамнеза известно, что 4 месяца назад в вечернее время суток на протяжении нескольких недель у пациентки ухудшалось зрение из-за диффузного помутнения правого глаза, которое постепенно перестало ее беспокоить. К офтальмологу не обращалась. Также пациентка сообщила, что 2 недели назад перед правым глазом появились искажения линий в верхней части поля зрения. Инфекционные заболевания — отрицает.
Визометрия в условиях мидриаза: OD = 1,0; OS = 1,0. ВГД: OD=16, OS= 17. При биомикроофтальмоскопии: оптические среды прозрачные; глазное дно: OD — диск зрительного нерва бледноват с перипапиллярно расположенным атрофическим фокусом, в нижнем сегменте перимакулярной области слои сетчатки истончены, виден атрофический очаг с гиперпигментированными краями, центральнее — светлый проминирующий очаг; OS — норма (Рис. 1). На периферии — без изменений. При проведении ОКТ обнаружено: OD — ниже фо-веа фокус хориоретинальной экскавации, типичный для рубцовой стадии хориоретинита, центральнее от него — утолщение слоев сетчатки, плоская отслойка пигментного эпителия с оптически плотным содержимым; OS — норма (Рис. 2).
По представленной картине одностороннего поражения глазного дна правого глаза со старым хориоретинальным рубцом в макулярной зоне и прилегающим
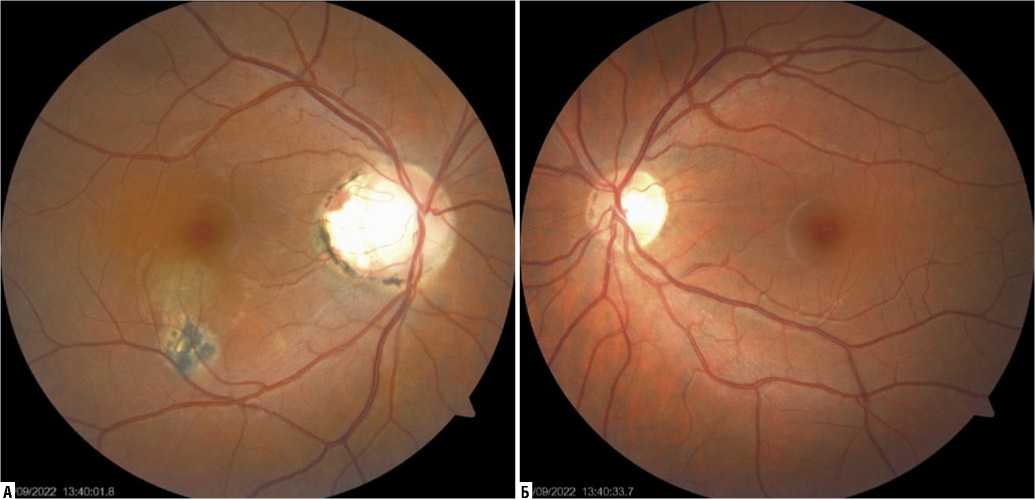
Рис. 1. Картина глазного дна правого глаза (А) и левого глаза (Б).
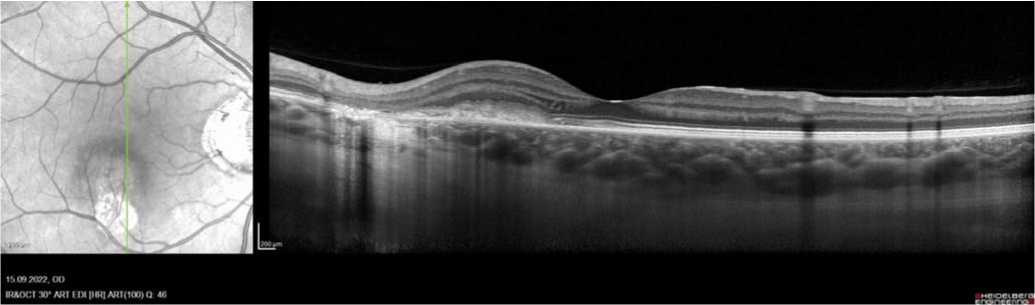
Рис. 2. ОКТ сканирование сетчатки правого глаза. Хориоретинальный рубец, центральнее — очаг элевации слоев сетчатки с интраретинальной жидкостью.
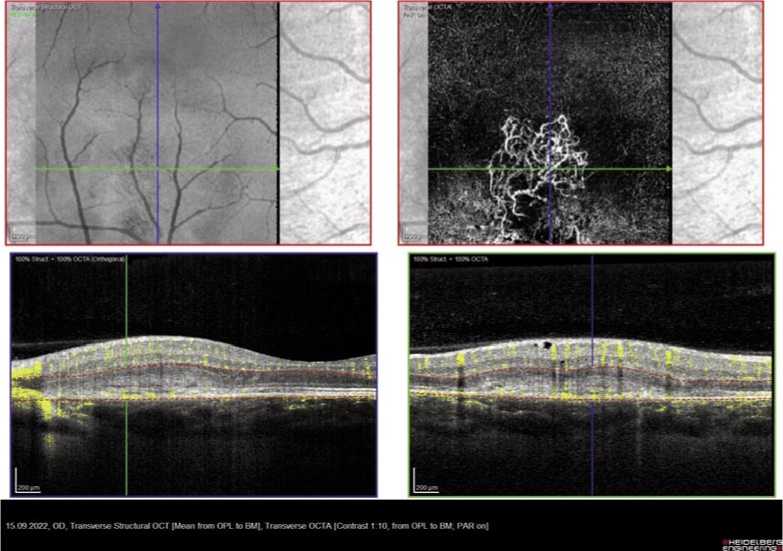
Рис. 3. ОКТ-ангиография глазного дна правого глаза. Субретинальная неоваскулярная мембрана.
к нему свежим очагом элевации слоев сетчатки с интра-ретинретинальной жидкостью предположительно был поставлен диагноз: «Приобретенный очаговый хорио-ретинит в субактивной стадии неизвестной этиологии». Предполагая давний воспалительный процесс в сетчатке ввиду наличия старых хориоретинальных рубцовых изменений были проведены серологические исследования крови. IgG, IgM к токсоплазме — отрицательно, IgG, IgM к цитомегаловирусу — отрицательно, IgG, IgM к вирусу герпеса 1 типа — отрицательно. Проведена рентгенография легких в двух проекциях: без патологических изменений.
Дальнейшее проведение ОКТ-ангиографии правого глаза выявило наличие патологического кровотока в зоне отслойки пигментного эпителия в виде кружева, что говорит о наличии свежего процесса (Рис. 3). Судя по диаметру сосудов и ветвлению сети хориоидальная неоваскулярная мембрана образовалась недавно. Это соотносится с появившимися жалобами на искажения предметов на правом глазу у пациентки 2 недели назад.
Суммировав данные анамнеза, клинической картины и дополнительных методов исследования был поставлен диагноз «Очаговый хориоретинит в неактивной стадии неизвестной этиологии. Хориоретинальный рубец. Субретинальная макулярная неоваскулярная мембрана». В связи с развитием МНВ пациентке была выполнена 1 инъекция анти-VEGF препарата.
Наличие свежего процесса субретинальной неоваскуляризации не вызывает сомнений в необходимости применения анти-VEGF терапии. Однако вопрос о возникновении хориоретинального рубца и развившейся макулярной неоваскуляризации остается открытым. В настоящее время осуществляется динамическое наблюдение за пациенткой.
Выводы
Таким образом, макулярная неоваскуляризация является достаточно редким осложнением воспалительных процессов сетчатки. Наличие МНВ требует применения «золотого стандарта» лечения интравитреальными инъекциями анти-VEGF препаратов вне зависимости от этиологии ее возникновения.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan–. PMID: 29630234.
Список литературы От хориоретинита неизвестной этиологии к макулярной неоваскуляризации: клинический случай
- Stokkermans TJ, Havens SJ. Toxoplasma Retinochoroiditis. 2022 Jun 21. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2022 Jan.
- Jester JV, Smith RE. Subretinal neovascularization after experimental ocular histoplasmosis in a subhuman primate. Am J Ophthalmol. 1985 Aug 15;100(2):252-8. doi: 10.1016/0002-9394(85)90790-1.
- Martín García E, Chávarri García JJ, Rodríguez Vicente L, Jiménez Del Río B, Guallar Leza SM, Del Río Mayor JL. Management of the neovascular choroidal membrane secondary to ocular toxoplasmosis. Arch Soc Esp Oftalmol (Engl Ed). 2020 Feb;95(2):90-93. English, Spanish. doi: 10.1016/j.oftal.2019.11.003. Epub 2019 Dec 23.
- Zito R, Micelli Ferrari T, Di Pilato L, Lorusso M, Ferretta A, Micelli Ferrari L, Accorinti M. Clinical course of choroidal neovascular membrane in West Nile virus chorioretinitis: a case report. J Med Case Rep. 2021 Apr 19; 15(1):206. doi: 10.1186/s13256-021-02700-0.
- Giuffrè C, Marchese A, Cicinelli MV, Miserocchi E, Querques G, Bandello F, Modorati G. Multimodal imaging and treatment of syphilitic choroidal neovascularization. Retin Cases Brief Rep. 2022 Jan 1;16(1):85-88. doi: 10.1097/ICB.0000000000000912.
- Jampol LM, Sung J, Walker JD, Folk JC, Townsend-Pico WA, Lowder CY, Dodds EM, Westrich D, Terry J. Choroidal neovascularization secondary to Candida albicans chorioretinitis. Am J Ophthalmol. 1996 Jun;121(6):643-9. doi: 10.1016/s0002-9394(14)70630-0.
- Khandwala NS, Hyde RA, Besirli CG. Toxoplasma Retinochoroiditis with Chorioretinal Neovascularization in a Young Patient. Case Rep Ophthalmol. 2021 Apr 16;12(1):259-263. doi: 10.1159/000512286.
- Ho CPS, Lai TYY. Pharmacotherapy for Choroidal Neovascularization Due to Uncommon Causes. Curr Pharm Des. 2018;24(41):4882-4895. doi: 10.2174/1381612825666190206105943.
- Pérez de Arcelus M, Salinas A, García Layana A. Manifestaciones retinianas de las enfermedades infecciosas [Retinal manifestations of infectious diseases]. An Sist Sanit Navar. 2008;31 Suppl 3:57-68. Spanish.
- Makragiannis G, Vahdani K, Carreño E, Lee RWJ, Dick AD, Ross AH. Bevacizumab for treatment of choroidal neovascularization secondary to candida chorioretinitis. Int Ophthalmol. 2018 Apr;38(2):781-785. doi: 10.1007/s10792-017-0502-x. Epub 2017 Mar 30.
- Zhang YK, Fu HY, Guan Y, Li YJ, Bai HZ. Concurrent tuberculous chorioretinitis with choroidal neovascularization and tuberculous meningitis: a case report. BMC Ophthalmol. 2020 Jun 12;20(1):227. doi: 10.1186/s12886-020-01504-y.
- Battaglia Parodi M, Iacono P, Verbraak FD, Bandello F. Antivascular endothelial growth factors for inflammatory chorioretinal disorders. Dev Ophthalmol. 2010;46:84-95. doi: 10.1159/000320011. Epub 2010 Aug 10.
- Lai TYY, Staurenghi G, Lanzetta P, Holz FG, Melissa Liew SH, Desset-Brethes S, Staines H, Hykin PG; Minerva study group. Efficacy and safety of ranibizumab for the treatment of choroidal neovascularization due to uncommon cause: twelve-month results of the Minerva Study. Retina. 2018 Aug;38(8):1464-1477. doi: 10.1097/IAE.0000000000001744.


