Отдаленные результаты длительной интенсивной терапии пациента с тяжелой церебральной недостаточностью на фоне рецидивирующего гнойного вентрикулита, вызванного полирезистентной Klebsiella pneumoniae
Автор: Гусаров В.Г., Германович В.В., Виноградов О.И., Юдина О.В., Дементиенко М.В., Абдулагаева Р.З., Замятин М.Н.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 1 т.11, 2016 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188512
IDR: 140188512 | УДК: 616.831-008-085-079.7
Long term results of intensive care patients with severe cerebral insufficiency background on recurrent purulent ventriculitis caused by multidrug-resistant Klebsiella pneumoniae
Текст статьи Отдаленные результаты длительной интенсивной терапии пациента с тяжелой церебральной недостаточностью на фоне рецидивирующего гнойного вентрикулита, вызванного полирезистентной Klebsiella pneumoniae
УДК: 616.831-008-085-079.7
LONG TERM RESULTS OF INTENSIVE CARE PATIENTS WITH SEVERE CEREBRAL INSUFFICIENCY BACKGROUND ON RECURRENT PURULENT VENTRICULITIS CAUSED BY MULTIDRUG-RESISTANT KLEBSIELLA PNEUMONIAE
Согласно данным многочисленных исследований, посвященных отдаленным результатам лечения реанимационных больных, находившихся ИВЛ более 14 дней, прогноз у этой категории пациентов представляется весьма драматичным. Более 60% из них умирают в течение первого года от разных причин. Только 19% таких пациентов выписывается домой, и лишь половина обходится без ИВЛ в домашних условиях. Наиболее серьезный прогноз в этой группе больных имеют пациенты с тяжелым поражением ЦНС. Представлено клиническое наблюдение пациента с тяжелой церебральной недостаточностью, который находился на лечении в Пироговском Центре 97 дней, из них 70 суток провел в отделении реанимации и 65 – дней на ИВЛ.
Пациент 25 лет в 2002 году получил тяжелую черепно-мозговую травму, которая повлекла за собой развитие окклюзионной гидроцефалии, в связи с чем больному было выполнено вентрикулоперитонеальное шунтирование (ВПШ). Спустя 10 лет в апреле 2012 года пациент перенес вирусную инфекцию, течение которой осложнилось развитием шунт-ассоциированного гнойного вентрикулита. Больной был экстренно госпитализирован в Ставропольскую областную клиническую больницу, где выполнено удаление шунта, наружное дренирование желудочков мозга, проведено лечение вентрикулита, после чего выполнено повторное ВПШ.
В июне 2012 года пациент поступил в Центр для проведения курса медицинской реабилитации. При поступлении состояние больного оценивалось как средне-тяжелое. Уровень сознания – глубокое оглушение. Менингеальных знаков нет. Выраженная гипокинезия, гипомимия. Зрачки S = D умеренно расширены, фотореакции вялые. Лицо симметричное. Парезов нет. Признаки левосторонней пирамидной недостаточности в виде оживления глубоких рефлексов слева. Двусторонний симптом Бабинского. Дыхание самостоятельное, гемодинамически стабилен, признаков системно-воспалительной реакции нет. Больной был госпитализирован в ней-рососудистое отделение.
На 3-и сутки у пациента отмечено нарастание синдрома эндогенной интоксикации с развитием клиники септического шока, что потребовало перевода в отделение реанимации. Оценка по шкале APACHЕ II при поступлении в реанимационное отделение составила 28 баллов (прогнозируемая летальность 69%). При выполнении диагностического поиска источника инфекции выявлено, что причиной септического шока стал рецидив вентрикулита, вызванного муль-тирезистентной Klebsiella pneumoniaе. Больному назначена интенсивная терапия септического шока в соответствии с международными рекомендациями, проводилась массивная антибактериальная терапия, ИВЛ, искусственная гипотермия, экстракорпоральные методы детоксикации. Генез вентрикулита предполагал экстренное удаление инфицированного вентрикулоперитонеального шунта и выполнения наружного дренирования желудочков мозга.
Течение вентрикулита сопровождалось развитием серьезных осложнений в виде многократных рецидивирующих внутрижелудочковых кровоизлияний (рис. 1). Каждый эпизод кровоизлияния вызывал обтурацию наружных вентрикулярных дренажей свертками крови, что требовало неоднократной смены дренирующей системы. В результате в течение 40 суток больному было выполнено 6 экстренных операций наружного вентрикулярного редренирования.
На фоне проведения комплексной интенсивной терапии шунт-ассоцииро-ванного вернтрикулита наметилась некоторая стабилизация состояния. Однако на 42 сутки лечения у больного отмечено развитие нового жизнеугрожающего осложнения – острой печеночной недостаточности и синдрома диссеминированного внутрисосудистого свертывания крови (ДВС-синдром). Причинами печеночной недостаточности явились системный кандидоз, массивная лекарственная терапия и дебют острого гепатита С. Течение печеночной недостаточности сопровождалось гипербилирубинемией (max 114 мкмоль/л), повышением трансаминаз (АСТ max 2839 ЕД/л, АЛТ max 2054 ЕД/л), лейкопенией (min 2,8 х 10 9 /л) и грубыми расстройствами гемостаза (АЧТВ max 60 с, ПТИ min 42%). Пациенту потребовалось проведение плазмообмена в рамках коррекции ДВС-синдрома. С целью терапии системного кандидоза больной получил 14-дневный курс эхинокандинов. Развившиеся у больного осложнения и необходимость проведения интенсивной терапии с большим количеством инвазивных вмешательств, безусловно, значительно усугубляли тяжесть состояния и уменьшали шансы на неврологическое восстановление.
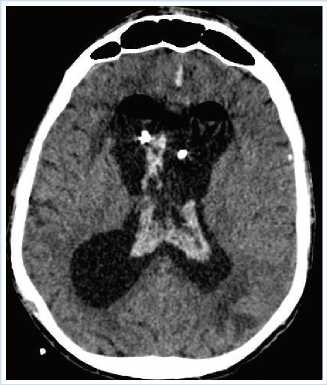
Рис. 1. Внутрижелудочковое кровоизлияние на фоне наружного вентрикулярного дренирования, 1 эпизод

Тем не менее в результате комплексной интенсивной терапии удалось достигнуть стабилизации состояния, добиться разрешения острой печеночной недостаточности и стихания воспалительных изменений в желудочках мозга. На 65 сутки больному выполнено удаление наружных дренажей и повторное ВПШ, на 69 сутки стало возможным перевести пациента на самостоятельное дыхание.
За весь период госпитализации, пациенту было выполнено 16 хирургических вмешательств различной степени сложности.
Через 70 суток пребывания в отделении реанимации больной переведен в нейрососудистое отделение, где была продолжена терапия основного заболевания и реабилитационные мероприятия. На 98 сутки больной был выписан из стационара. Объективный статус при выписке: уровень минимального сознания, контакту недоступен, инструкции не выполняет, спонтанные движения отсутствуют, реакция на боль отсутствует. Кахексия. Дыхание спонтанное через трахеостомическую канюлю. Гемодинамика стабильная. Питание через гастростому. Мочеиспускание через цистостому. Оценка по шкале Бартела 0 баллов (рис. 2). По сути в стационаре больному удалось спасти жизнь, справиться с явлениями гнойного вентрикулита, органной недостаточности, обеспечить адекватное и безопасное дренирование желудочковой системы мозга, но надежды на функциональное восстановление практически отсутствовали.
После выписки из стационара пациент находился дома. Родственники приняли решение не размещать его в больницу по месту жительства с учетом высоких рисков инфекции и сосредоточили все
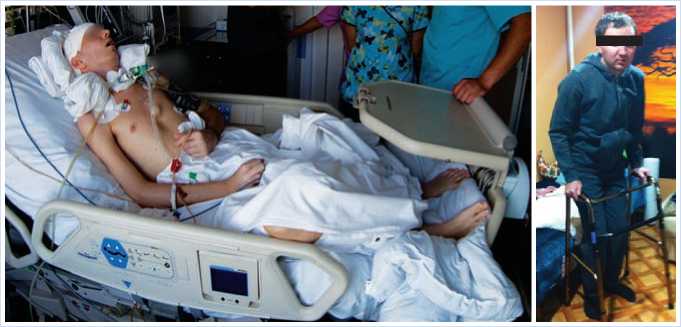
Рис. 2. Пациен при выписке из стационара
свои усилия на проведение реабилитации в домашних условиях. Действительно эти усилия через многие месяцы кропотливой работы принесли свой результат. Со временем больной начал реагировать на окружающих, по мере восстановления самостоятельного глотания и мочеиспускания удалось избавиться от инвазивных устройств, постепенно пациент встал на ноги, постепенно вернулся к своей обычной жизни. В настоящее время наш бывший пациент снова работает по специальности (рис. 3).
Заключение
Данный клинический случая является ярким примером эффективного взаимодействия мультидисциплинарной команды специалистов стационара, сделавших все возможное для спасения жизни больного, и родственников пациента, приложивших максимальные усилия для функционального восстановления пациента после выписки из стационара. Можно бесконечно обсуждать результаты метаанализов, включающих тысячи и тысячи тяжелобольных и посвященные

Рис. 3. Пациент после реабилитации
прогнозу у этих пациентов, но всегда следует помнить, что шансы выжить дают не рандомизированные исследования, а ежедневные усилия в борьбе с тяжелыми недугами у наших больных.