Отдаленные результаты хирургического лечения пациентов с инфраренальной аневризмой аорты с наличием или отсутствием окклюзионно-стенотического поражения подвздошно-бедренного сегмента
Автор: Слепцов П.А., Шломин В.В., Гусинский А.В., Бондаренко П.Б., Кучеренко В.С., Фионик О.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.20, 2025 года.
Бесплатный доступ
Цель: проанализировать отдаленные результаты (до 20 лет) открытого хирургического лечения пациентов с аневризмой инфраренального отдела аорты с наличием или отсутствием окклюзионно-стенотического поражения подвздошно-бедренного сегмента (ПБС). Материалы и методы. Проанализированы отдаленные результаты хирургического лечения 145 пациентов с аневризмой инфраренального отдела аорты. Группы: 1 (без поражения ПБС, n = 99, 68%) и 2 (с поражением ПБС, n = 46, 32%). Срок наблюдения: 12±7 лет. Результаты. В 1 группе повторные вмешательства составили 19% (n = 19), во 2 группе – 43% (n = 20; p = 0,003). Первичная проходимость в 1 группе была 81% за 20 лет, во 2 группе – 15% (p<0,001). Свобода от реинтервенций в 1 группе: 5 лет – 89%, 10 лет – 75%, 20 лет – 71%; во 2 группе: 5 лет – 76%, 10 лет – 45%, 20 лет – 16% (p = 0,001). Сохранение конечности в 1 группе – 91% через 20 лет, во 2 группе – 52% (p = 0,001). Большие ампутации: 1 группа – 2% (n = 2), 2 группа – 15% (n = 7; p = 0,003). Летальность: 1 группа – 23% (n = 23), 2 группа – 37% (n = 17; p = 0,08). Кумулятивная выживаемость не различалась: 1 группа (5 лет – 90%, 10 лет – 65%, 20 лет – 52%); 2 группа (5 лет – 85%, 10 лет – 54%, 20 лет – 36%; p = 0,08). Выводы: 1. Пациенты с АБА и поражением ПБС имеют худшие отдаленные результаты после операции по показателям первичной проходимости, сохранения конечностей и частоте повторных вмешательств, но выживаемость не различается между группами. 2. У пациентов с АБА без поражения ПБС повторные операции связаны с аневризматическим расширением грудного отдела аорты и артерий нижних конечностей. При поражении ПБС вмешательства обусловлены тромбозом бранши и прогрессирующей ишемией нижних конечностей. 3. Регулярное наблюдение пациентов после операции АБА позволяет своевременно выявлять осложнения и проводить коррекцию, что увеличивает продолжительность и качество жизни.
Аневризма брюшного отдела аорты, открытое хирургическое лечение, облитерирующий атеросклероз артерий нижних конечностей
Короткий адрес: https://sciup.org/140312860
IDR: 140312860 | DOI: 10.25881/20728255_2025_20_4_30
Long-term results of surgical treatment of infrarenal aortic aneurysms with and without occlusive-stenotic lesions of the ilio-femoral segment
Purpose of the study. To analyze the long-term results (up to 20 years) of open surgical treatment of infrarenal aortic aneurysms with and without occlusive-stenotic lesions of the ilio-femoral segment. Materials and methods. The long-term results of surgical treatment of infrarenal aortic aneurysms were analyzed in 145 patients. Groups: 1 (without lesion IFS, n = 99, 68%) and 2 (with lesion IFS, n = 46, 32%). Observation period: 12±7 years. Results. In group 1, re-interventions were 19% (n = 19), in group 2 – 43% (n = 20; p = 0.003). Primary patency in group 1 was 81% at 20 years, in group 2 – 15% (p<0.001). Freedom from re-interventions in group 1: 5 years – 89%, 10 years – 75%, 20 years – 71%; in group 2: 5 years – 76%, 10 years – 45%, 20 years – 16% (p = 0.001). Limb preservation in group 1 was 91% after 20 years, in group 2 – 52% (p = 0.001). Major amputations: group 1 – 2% (n = 2), group 2 – 15% (n = 7; p = 0.003). Mortality: group 1 – 23% (n = 23), group 2 – 37% (n = 17; p = 0.08). Cumulative survival did not differ: group 1 (5 years – 90%, 10 years – 65%, 20 years – 52%); group 2 (5 years – 85%, 10 years – 54%, 20 years – 36%; p = 0.08). Conclusion: 1. Patients with AAA and lesions IFS have worse remote results after surgery in terms of primary patency, limb salvage and frequency of repeated interventions, but survival does not differ between the groups. 2. In patients with AAA without lesions IFS, repeated interventions are associated with aneurysmal dilation of the thoracic aorta and arteries of the lower extremities. In case of lesions IFS, interventions are caused by branch thrombosis and progressive ischemia of the lower extremities. 3. Regular monitoring of patients after AAA surgery allows for timely detection of complications and correction, which increases the duration and quality of life.
Текст научной статьи Отдаленные результаты хирургического лечения пациентов с инфраренальной аневризмой аорты с наличием или отсутствием окклюзионно-стенотического поражения подвздошно-бедренного сегмента
значимой ангуляции проксимальной шейки аневризмы, циркулярного кальциноза аорты, выраженной извитости или стено-окклюзионного поражения подвздошно-бедренного сегмента (ПБС) [1; 2]. EVAR демонстрирует лучшие результаты ранней выживаемости у пациентов, но через 2 года наблюдения преимущества в выживаемости сравниваются с результатами ОР [3]. При этом развитие отдаленных осложнений после EVAR, таких как разрыв аневризмы на фоне эндоликов, миграция стент-графта и

Слепцов П.А., Шломин В.В., Гусинский А.В. и др.
ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С ИНФРАРЕНАЛЬНОЙ АНЕВРИЗМОЙ АОРТЫ С НАЛИЧИЕМ ИЛИ ОТСУТСТВИЕМ ОККЛЮЗИОННО-СТЕНОТИЧЕСКОГО ПОРАЖЕНИЯ ПОДВЗДОШНО-БЕДРЕННОГО СЕГМЕНТА тромбоз бранши, чаще требует повторных вмешательств по сравнению с открытым хирургическим лечением, что делает миниинвазивный метод не всегда оправданным у пациентов с большой ожидаемой продолжительностью жизни (5 лет и более) [4]. Лапароскопические и роботизированные методы лечения АБА демонстрируют ряд преимуществ по сравнению ОР: минимальной травматичностью доступа, меньшей потребностью в трансфузионной терапии, лучшим заживлением п/о ран, сокращением сроков госпитализации и уменьшением частоты п/о грыж. Однако эти методы не применимы у пациентов с окклюзионно-стенотическим поражением ПБС в связи с частым распространением пристеночных тромботических масс и кальцификации стенки аорты и подвздошных артерий [5; 6]. В том и другом случае миниинвазивного лечения АБА требуется четкий отбор пациентов, что делает результаты данных исследований недостаточно применимыми в реальной клинической практике.
Проведенные многоцентровые исследования по АБА в отдаленном периоде делают упор на выживаемость, летальность и повторные вмешательства [7]. Однако в данных исследованиях не отражены отдельно виды повторных вмешательств, операции по реваскуляризации путей оттока при прогрессировании атеросклероза артерий нижних конечностей и сохранения конечностей.
Цель
Проанализировать отдаленные результаты (до 20 лет) открытого хирургического лечения аневризм ин-фраренального отдела аорты с наличием или отсутствием окклюзионно-стенотического поражения ПБС.
Материалы и методы
Проведен ретроспективный анализ ОР инфра-ренальных АБА в плановом порядке у 145 пациентов. Операции были выполнены на базе ГБУЗ «Городская многопрофильная больница №2», г. Санкт-Петербург в период с 1997 по 2022 гг. Срок наблюдения составил 12±7 лет (от 5 до 24 лет). Пациенты были разделены на две группы: 1 группа – АБА без гемодинамически значимого поражения ПБС (n = 99, 68%); 2 группа – АБА с окклю-зионно-стенотическим поражением ПБС (n = 46, 32%). Критерии включения: перенесенная открытая операция по поводу инфраренальной АБА, наличие или отсутствие гемодинамически значимого облитерирующего атеросклероза артерий нижних конечностей, окклюзионно-стенотическое поражение ПБС (тип C и D по TASC II). Критерии невключения: юкста-, пара-, супраренальные АБА, осложненные АБА, перенесенная эндоваскулярная операция инфраренальной АБА, отказ пациента от участия в исследовании.
Группы были сопоставимы по характеристикам. Средний возраст – 66±7,5 лет. Диаметр аневризмы во 2 группе меньше: 54±9 мм против 64±12 мм в 1 группе (p<0,001). Отличия по факторам риска: ИБС – 58% в
Табл. 1. Общая характеристика пациентов в обеих группах
|
Параметр |
Группа 1 n = 99 (%) |
Группа 2 n = 46 (%) |
p |
|
Возраст, лет |
67±7,4 |
64±7 |
0,1 |
|
Мужчины |
83 (84%) |
45 (98%) |
0,02 |
|
Диаметр аневризмы, мм |
64±12 |
54±9 |
0,001 |
|
Курение |
75 (76%) |
46 (100%) |
<0,001 |
|
Ишемическая болезнь сердца |
58 (58%) |
35 (76%) |
0,04 |
|
ПИКС |
26 (26%) |
17 (37%) |
0,1 |
|
Реваскуляризация миокарда |
20 (20%) |
11 (24%) |
0,6 |
|
Цереброваскулярная болезнь |
34 (34%) |
28 (61%) |
0,003 |
|
ОНМК в анамнезе |
6 (6%) |
5 (11%) |
0,3 |
|
Реконструкция брахиоцефальных артерий |
2 (2%) |
6 (13%) |
0,007 |
|
Сахарный диабет 2 типа |
5 (5%) |
2 (4%) |
0,8 |
|
Хроническая обструктивная болезнь легких |
40 (40%) |
30 (65%) |
0,006 |
|
Хроническая артериальная недостаточность: a) I–IIa b) II b c) III–IV |
92 (93%) 6 (6%) 1 (1%) |
6 (13%) 17 (37%) 23 (50%) |
<0,001 |
|
Доступ к аорте:
|
87 (88%) 12 (12%) |
43 (93%) 3 (7%) |
0,3 |
Табл. 2. Виды операций в обеих группах
|
Виды операций |
Группа 1, n = 99 (%) |
Группа 2, n = 46 (%) |
p |
|
Резекция аневризмы с аорто-бедренными бифуркационным протезированием |
21 (21%) |
35 (76%) |
|
|
Резекция аневризмы с аорто-под-вздошным-бедренным бифуркационным протезированием |
47 (48%) |
11 (24%) |
<0,001 |
|
Резекция аневризмы с аорто-подвздошным бифуркационным протезированием |
7 (7%) |
0 |
|
|
Резекция аневризмы с линейным протезированием |
24 (24%) |
0 |
1 группе, 76% во 2 (p = 0,04); ЦВБ – 34% и 61% соответственно (p = 0,003); реконструкция брахиоцефальных артерий – 2% против 13% (p = 0,007); ХОБЛ – 40% и 65% (p = 0,006); курение – 76% и 100% (p<0,001). По другим факторам различий нет. ХИНК в 1 группе чаще I–IIa ст. (93%), во 2 – III–IV ст. (50%) (p<0,001). Общая характеристика пациентов представлена в таблице 1.
Всем пациентам выполнялась резекция аневризмы через забрюшинный доступ по Робу или торакофрено-люмботомию (ТФЛТ) с выделением шейки и полным пересечением аорты с целью формирования анастомоза «конец в конец» с укреплением его дупликатурой синтетического протеза в виде манжеты. Виды операций представлены в таблице 2.
После операции пациенты наблюдались амбулаторно. Регулярно выполнялось УЗДС брюшной аорты и

артерий нижних конечностей. При необходимости проводилась МСКТ для оценки проходимости, прогрессирования аневризмы и осложнений. При выявлении осложнений пациенты направлялись на стационарное лечение. Результаты оценивались по первичной проходимости ПБС от 5 до 20 лет наблюдения, свободы от повторных вмешательств, частоте сохранения конечности, выполненным повторным вмешательствам, возникновению осложнений со стороны сердечно-сосудистой системы и их хирургической коррекции, показатели выживаемости и летальности.
Статистический анализ
Статистическая обработка выполнена в SPSS 13.0. Для анализа проходимости, реинтервенций, сохранения конечности и выживаемости использовался метод Каплана-Мейера. Результаты представлены как среднее значение ± стандартное отклонение. Категориальные переменные анализировались с помощью χ 2-критерия Пирсона и F-критерия Фишера, количественные – U-критерием Манна-Уитни. Статистическая значимость определялась при p<0,05.
Результаты
В отдаленном периоде 9% (n = 9) (через 5 лет – 5%, 10 лет – 1%, через 15 лет – 3%) пациентов в 1 группе перенесли острый инфаркт миокарда, во 2 группе – 24% (n = 11) (через 5 лет – 11%, 10 лет – 4%, 15 лет – 9%) (p = 0,01); острое нарушение мозгового кровообращения в группе 1 составило 6% (n = 6) (через 5 лет – 2%, 10 лет – 1%, 15 лет – 3%), во группе 2 – 13 % (n = 6) (через 5 лет – 9%, 10 лет – 4%) (p = 0,1). При распределении групп пациентов по развитию ХИНК отмечена достоверно более низкая частота проявления в 1 группе, по сравнению со 2 группой (р<0,001). Характеристика отдаленного периода представлена в таблице 3.
В течение периода наблюдения общее количество повторных вмешательств выполнено в 1 группе у 19% (n = 19) (через 5 лет – 10%, 10 лет – 7%, 15 лет – 2%), во 2 группе у 43% (n = 20) (через 5 лет – 19%, 10 лет – 13%, 15 лет – 7%, 20 лет – 4% (p = 0,003). Повторные вмешательства на оперированном сегменте в 1 группе составили 13% (n = 13), во 2 группе 30% (n = 14) (p = 0,01); на не оперированном сегменте в 1 группе 6% (n = 6), во 2 группе 13% (n = 6) (p = 0,1). Повторные вмешательства на аорте в 1 группе выполнено 4% (n = 4), во 2 группе 2% (n = 1) (p = 0,5); на дистальной бранше протеза в 1 группе выполнено 12% (n = 12), во 2 группе 30% (n = 14) (p = 0,008); реваскуляризация дистального русла выполнено в 1 группе 3% (n = 3), во 2 группе 11% (n = 5) (p = 0,05). Выполненные повторные вмешательства представлены в таблице 4.
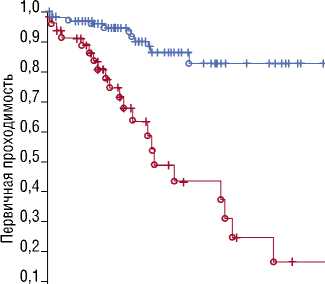
В 1 группе первичная проходимость составила 81% за 20 лет, во 2 группе: 74% через 5 лет, 44% через 10 лет, 15% через 20 лет (p<0,001) (Рис. 1). Свобода от повторных вмешательств в 1 группе: 89% через 5 лет, 75% через
Табл. 3. Характеристика отдаленного периода в обеих группах
|
Характеристика отдаленного периода |
Группа 1, n = 99 (%) |
Группа 2, n = 46 (%) |
p |
Прогрессирование заболеваний и выполненные операции на других артериальных бассейнах
|
Острый инфаркт миокарда |
9 (9%) |
11 (24%) |
0,01 |
|
Реваскуляризация миокарда |
9 (9%) |
4 (9%) |
0,4 |
|
Острое нарушение мозгового кровообращения |
6 (6%) |
6 (13%) |
0,1 |
|
Реконструкция брахиоцефальных артерий |
12 (12%) |
7 (15%) |
0,4 |
|
Развитие онкологических заболеваний |
21 (21%) |
7 (15%) |
0,3 |
|
Прогрессирование ХОБЛ |
29 (29%) |
26 (57%) |
0,002 |
|
Активное курение |
33 (33%) |
35 (76%) |
0,001 |
|
Сахарный диабет 2 типа |
10 (10%) |
4 (9%) |
0,6 |
Развитие хронической артериальной недостаточности
|
I–IIa |
91 (92%) |
14 (30%) |
0,001 |
|
II b |
7 (7%) |
17 (37%) |
|
|
III–IV |
1 (1%) |
15 (33%) |
Табл. 4. Характеристика выполненных повторных операций в обеих группах
|
Виды операций |
Группа 1, n = 99 |
Группа 2, n = 46 |
p |
|
На аорте |
|||
|
Субтотальный дебранчинг дуги аорты с TEVAR |
1 |
0 |
0,5 |
|
Chimney эндопротезирование дуги аорты с TEVAR |
1 |
0 |
|
|
TEVAR |
1 |
0 |
|
|
Chimney эндопротезирование левой почечной артерии, Periscope эндопротезирование правой почечной артерии с EVAR |
1 |
0 |
|
|
Протезирование ТАА с висцеральным дебранчингом |
0 |
1 |
|
|
На дистальной бранше протеза |
|||
|
Резекция аневризмы дистального анастомоза |
7 |
8 |
0,008 |
|
Тромбэктомия из бранши протеза |
0 |
6 |
|
|
Удаление инфицированного протеза и обходное шунтирование |
2 |
0 |
|
|
Перевязка аневризмы наружной подвздошной артерии |
2 |
0 |
|
|
Эндопротезирование аневризмы правой и левой общей подвздошной артерии |
1 |
0 |
|
|
На дистальном русле |
|||
|
Петлевая эндартерэктомия поверхностной бедренной артерии |
2 |
3 |
0,05 |
|
Бедренно-подколенное аутовенозное шунтирование |
0 |
2 |
|
|
Резекция аневризмы подколенной артерии с ее аутовенозным протезированием |
1 |
0 |
|
10 лет, 71% через 20 лет; во 2 группе: 76%, 45% и 16% соответственно (p = 0,001). Сохранение конечности в 1 группе – 91% через 20 лет, во 2 группе: 90% через 5 лет, 86% через 10 лет, 52% через 20 лет (p = 0,001). Ампутации чаще во 2 группе (7 против 2, p = 0,003). Летальность
Слепцов П.А., Шломин В.В., Гусинский А.В. и др.
ОТДАЛЕННЫЕ РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С ИНФРАРЕНАЛЬНОЙ АНЕВРИЗМОЙ АОРТЫ С НАЛИЧИЕМ ИЛИ ОТСУТСТВИЕМ ОККЛЮЗИОННО-СТЕНОТИЧЕСКОГО ПОРАЖЕНИЯ ПОДВЗДОШНО-БЕДРЕННОГО СЕГМЕНТА
О Censored + Complete
l-
0,0q_______________т_______________т_______________т_______________т_______________т_______________, О 5 10 15 20 25 30
Время, годы — группа 1 — группа 2
Рис. 1. Кумулятивная первичная проходимость бранш протеза в обеих группах (p<0,001).
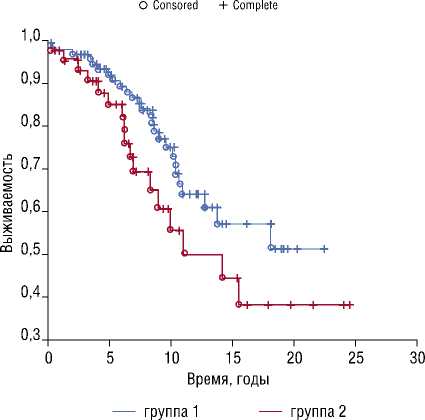
Рис. 2. Кумулятивная выживаемость в обеих группах (p = 0,08).
во 2 группе – 37% (n = 17), в 1 группе – 23% (n = 23) (p = 0,08). Кумулятивная выживаемость: в 1 группе – 90% через 5 лет, 65% через 10 лет, 59% через 15 лет, 52% через 20 лет; во 2 группе – 85%, 54%, 49% и 36%, соответственно (p = 0,08) (Рис. 2).
Обсуждение
У пациентов с АБА гемодинамическое поражение ПБС встречается в 14–20% случаев [8; 9]. Согласно рекомендациям российских экспертов, сочетание АБА и синдрома Лериша является показанием к ОР [10]. Эндоваскулярные методы лечения все чаще используются у пациентов с АБА со стено-окклюзионным поражением ПБС. Однако возникающие отдаленные осложнения в виде тромбоза бранши требуют повторного вмеша- тельства в более чем 70% случаев, существенно ограничивая эффективность EVAR [11; 12]. Пациенты с АБА и атеросклеротическим поражением ПБС, по данным исследований, имеют более высокую частоту осложнений в раннем послеоперационном периоде. Это связано с более генерализованным характером атеросклероза и отягощенным коморбидным фоном [13; 14].
Анализируя отдаленные результаты, можно заключить, что группа с окклюзионно-стенотическим поражением ПБС демонстрирует худшие показатели по сохранению конечности и имеют высокую частоту повторных вмешательств (p = 0,001). Однако отдаленная выживаемость до 20 лет значимо не отличается между группами (p = 0,08). Группа авторов Lotto и соавт. (2020) продемонстрировала более низкую выживаемость через 5 лет у пациентов с атеросклеротическим поражением ПБС – 63% против 72% без сопутствующего периферического атеросклероза (p = 0,04) [14]. Червяков Ю.В. и соавт. (2018) представили десятилетние результаты ОР: выживаемость составила через 1 год – 98%, 5 лет – 81%, 10 лет – 38% [15].
В отдаленном периоде пациентам потребовалось выполнение повторных вмешательств. В 1 группе чаще были выполнены эндоваскулярные методы лечения на торакоабдоминальном отделе аорты при прогрессировании аневризмы (p = 0,5). На оперированном сегменте во 2 группе достоверно чаще встречались из-за тромбоза бранши протеза в 13% (n = 6), при которых были выполнены тромбэктомии (p = 0,008). Также при прогрессировании атеросклероза артерий и наличии клиники критической ишемии нижних конечностей были выполнены операции по коррекции оттока, во 2 группе достоверно чаще: 11% по сравнению 3% в 1 группе (p = 0,05). По данным рандомизированного клинического исследования DREAM (2010), через 6 лет наблюдения повторные вмешательства по поводу тромбоза бранши были выполнены в 10% (n = 3) случаев. Основной причиной повторного вмешательства была послеоперационная грыжа в 50% (n = 15) случаев [4].
Светликовым А.В. (2022) были проанализированы шестилетние отдаленные результаты у 93 пациентов после ОР АБА. Большие ампутации выполнены у 5% (n = 5), однако пациенты не были разделены по поражению ПБС [16]. Наше исследование показало достоверную высокую частоту ампутаций во 2 группе – 15% (n = 7) по сравнению с 1 группой 2% (n = 2) (p = 0,003). Мы связываем это с поздним обращением пациентов в медицинские учреждения на фоне критической ишемии нижней конечности, а также с невозможностью выполнить реконструкцию артерий нижних конечностей из-за отсутствия путей оттока.
Выводы
-
1. Пациенты с АБА и поражением ПБС имеют худшие отдаленные результаты после операции по показателям первичной проходимости, сохранения конечностей и

-
2. У пациентов с АБА без поражения ПБС повторные операции связаны с аневризматическим расширением грудного отдела аорты и артерий нижних конечностей. При поражении ПБС вмешательства обусловлены тромбозом бранши и прогрессирующей ишемией нижних конечностей.
-
3. Регулярное наблюдение пациентов после операции АБА позволяет своевременно выявлять осложнения и проводить коррекцию, что увеличивает продолжительность и качество жизни.
частоте повторных вмешательств, но выживаемость не различается между группами.
Источник финансирования. Работа выполнена при поддержке ФГБУ «НМИЦ им. В.А. Алмазова» Минздрава России.


