Отдаленные результаты интраоперационной лучевой терапии при немелкоклеточном раке легкого
Автор: Добродеев Алексей Юрьевич, Завьялов Александр Александрович, Тузиков Сергей Александрович, Добнер Светлана Юрьевна
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 3 т.18, 2019 года.
Бесплатный доступ
Цель исследования - изучить отдаленные результаты использования интраоперационной лучевой терапии (ИОЛТ) у больных немелкоклеточным раком легкого (НМРЛ) III стадии. Материал и методы. В исследование были включены 103 больных НМРЛ III стадии, которые проходили лечение в торако-абдоминальном отделении НИИ онкологии Томского НИМЦ. Больные были распределены на две группы: I группа (основная) - радикальная операция и ИОЛТ 15 Гр (51 больной); II группа (контрольная) - радикальная операция (52 больных). Хирургическое лечение в основной и контрольных группах было проведено в объеме: пневмонэктомии - 34 (33 %), лоб-, билобэктомии - 39 (37,9 %), реконструктивно-пластические операции - 9 (8,7 %) и комбинированные операции - 21 (20,4 %). В I группе после выполнения основного этапа оперативного вмешательства проводилась ИОЛТ в однократной дозе 15 Гр на пути регионарного лимфооттока. Для ИОЛТ в НИИ онкологии Томского НИМЦ применяется малогабаритный импульсный бетатрон МИБ-6Э со средней энергией электронов 6 МэВ, расположенный непосредственно в операционном блоке. Кривые выживаемости строились по методу Каплана - Майера. Значимость различий в выживаемости между группами оценивали при помощи «Log rank test». Результаты. С учетом выбывших из-под наблюдения и умерших от сопутствующих неонкологических заболеваний исходы лечения были прослежены у 97 из 103 больных НМРЛ в течение 3, 5 и 10 лет. Результаты лечения по показателю 3-летней безрецидивной и общей выживаемости были значимо (p function show_abstract() { $('#abstract1').hide(); $('#abstract2').show(); $('#abstract_expand').hide(); }
Немелкоклеточный рак легкого, хирургическое лечение, комбинированное лечение, интраоперационная лучевая терапия, выживаемость
Короткий адрес: https://sciup.org/140254258
IDR: 140254258 | УДК: 616.33-006-08:615.277.3 | DOI: 10.21294/1814-4861-2019-18-3-14-19
Long-term outcomes of intraoperative radiation therapy for non-small cell lung cancer
The purpose of the study was to analyze long-term outcomes of intraoperative radiation therapy (IORT) in patients with stage iii non-small cell lung cancer (NsCLC). Material and Methods. the study included 103 patients with stage iii NsCLC treated at the Cancer Research institute (Tomsk, Russia). An patients were divided into two groups. Group i consisted of 51 patients, who underwent radical surgery and IORT at a single dose of 15 Gy. Group ii (control group) comprised 52 patients, who underwent radical surgery alone. there were 34 (33 %) pneumonectomies, 39 (37.9 %) lob-, bilobectomies, 9 (8.7 %) reconstructive surgeries and 21 (20.4 %) combined surgeries. a compact pulsed betatron MIB-6E with the average electron energy of 6 MeV, located directly in the operating unit, was used for performing IORT. the Kaplan-Meier method was used for survival analysis. The significance of differences in survival between groups was assessed using the log rank test. Results. excluding the cases lost to follow-up and deaths from concomitant non-malignant diseases, treatment outcomes were followed up in 97 of 103 patients with NsCLC for 3, 5, and 10 years. The 3-year and disease-free survival rates were significantly higher in the IORT group than in the control group (p function show_eabstract() { $('#eabstract1').hide(); $('#eabstract2').show(); $('#eabstract_expand').hide(); }
Текст научной статьи Отдаленные результаты интраоперационной лучевой терапии при немелкоклеточном раке легкого
Рак легкого в России у мужчин сохраняет лидирующие позиции в структуре онкологической заболеваемости (17,8 %) и смертности (26,5 %). Несмотря на то, что у женщин заболеваемость раком легкого ниже и соответствует лишь десятому месту (3,8 %), уровень смертности остается высоким, занимая четвертое место (6,8 %) [1]. При этом в 85 % случаев опухоли легкого представлены немелкоклеточным раком легкого (НМРЛ), и у большинства больных заболевание диагностируется в далеко зашедшей стадии (у 30 % – III стадия, у 40 % – IV стадия).
Основным радикальным методом лечения больных НМРЛ остается хирургический. Однако результаты лечения напрямую зависят от распространенности опухолевого процесса. Так, если 5-летняя выживаемость после оперативного вмешательства при IА стадии НМРЛ составляет 73 %, то при IIIА стадии она снижается до 25 % [2]. Результаты хирургического лечения местнораспространенного НМРЛ нельзя при- знать удовлетворительными, что обусловливает необходимость применения мультимодальной противоопухолевой терапии [3–5].
В настоящее время при комбинированном лечении НМРЛ достаточно широкое применение получила лучевая терапия [6, 7]. Следует отметить, что с помощью традиционных методик облучения, в частности дистанционной лучевой терапии в режиме стандартного фракционирования, в большинстве случаев нельзя добиться эрадикации болезни и прироста выживаемости больных НМРЛ [8, 9]. В связи с этим активно изучаются нестандартные режимы фракционирования дозы, учитывающие, клеточную кинетику.
С указанных позиций особого внимания заслуживает интраоперационная лучевая терапия (ИОЛТ), которая позволяет подвести большую однократную дозу облучения и тем самым обеспечить максимально эффективное повреждение возможных субклинических метастазов на путях регионарного лимфооттока; наиболее точно ло- кализовать зону облучения и свести к минимуму повреждение нормальных тканей и критических органов за счет ретракции их за пределы поля облучения или экранирования, а также значительно сократить сроки лечения. Проведенные исследования в рамках клинической апробации показали, что комбинированное лечение с ИОЛТ уменьшает количество местных рецидивов и улучшает выживаемость больных НМРЛ [10–12], однако в мировой литературе до сих пор встречаются лишь единичные публикации [13–15], посвященные отдаленной эффективности интраоперационного облучения, что свидетельствует о необходимости научных изысканий в данном направлении.
Целью исследования было изучение отдаленных результатов использования интраоперационной лучевой терапии у больных немелкоклеточным раком легкого III стадии.
Материал и методы
В исследование были включены 103 больных НМРЛ III стадии, которые проходили лечение в торако-абдоминальном отделении НИИ онкологии Томского НИМЦ. Больные были распределены на две группы: I группа (основная) – радикальная операция и ИОЛТ 15 Гр (51 больной); II группа (контрольная) – радикальная операция (52 больных).
Большее число больных было в возрасте 50–69 лет – 86,2 %. Соотношение мужчин и женщин – 8:1. В обеих группах преобладала центральная форма рака легкого – 59 (57,3 %), периферическая выявлена в 44 (42,7 %) случаях. Окончательно стадия заболевания устанавливалась после операции в соответствии с международной классификацией TNM (7th Edition, 2009): IIIА стадия – 93 (90,3 %) больных, из них T2N2M0 – 19 (18,5 %), T3N1M0 – 48 (46,6 %), T3N2M0 – 26 (25,2 %); IIIВ стадия (T4N2M0) – 10 (9,7 %) больных. По гистологической структуре преобладал плоскоклеточный рак – 62 (60,2 %), следующим по частоте наблюдений был железистый рак – 35 (34 %) и крупноклеточный рак – 6 (5,8 %). Хирургическое лечение в основной и контрольных группах было проведено в объеме: пневмонэктомии – в 34 (33 %), лоб-, билобэктомии – в 39 (37,9 %), реконструктивно-пластические операции – в 9 (8,7 %), комбинированные операции – в 21 (20,4 %) случае.
В I группе после выполнения основного этапа оперативного вмешательства проводилась ИОЛТ в однократной дозе 15 Гр. Для ИОЛТ в НИИ онкологии Томского НИМЦ применяется малогабаритный импульсный бетатрон МИБ-6Э со средней энергией электронов 6 МэВ, расположенный в операционном блоке. Формирование полей облучения проводилось при помощи съемных коллиматоров с прямыми или скошенными тубусами размером 4×7 см. При верхней лобэктомии в поле облучения включалась прикорневая часть оставшейся доли легкого с бронхопульмональными лимфоузлами, при нижней лобэктомии – ретроперикардиальная область, при пульмонэктомии – трахеобронхиальный угол, паратрахеальная, паравенозная и бифуркационная зоны. В случае выполнения комбинированных операций облучению подвергалось ложе удаленной опухоли.
Для статистического анализа применялись стандартные методы медико-биологической статистики с использованием пакета программ «STA-TISTICA for Windows» фирмы Stat Sofort (версия 6.0). Кривые выживаемости строились по методу Каплана – Майера. Значимость различий в выживаемости между группами оценивали при помощи «Log rank test».
Результаты и обсуждение
Одним из основных критериев эффективности противоопухолевого лечения у онкологических больных являются частота и сроки появления рецидивов и метастазов. С учетом выбывших из-под наблюдения и умерших от сопутствующих неонкологических заболеваний исходы лечения были прослежены у 97 из 103 больных НМРЛ в течение 3, 5 и 10 лет.
При проведении радикальной операции с ИОЛТ из 48 больных НМРЛ через 3 года после окончания лечения без рецидивов и отдаленных метастазов живы 18 (37,5 ± 6,9 %) человек. Прогрессирование опухолевого процесса отмечено у 30 (62,5 ± 7,0 %) больных: местные рецидивы – у 10 (20,8 ± 5,8 %), отдаленные метастазы – у 20 (41,7±7,1 %), из них 23 (47,9 ± 7,2 %) больных умерли к концу третьего года. Длительность безрецидивного периода составила 17,1 ± 1,4 мес. В группе хирургического лечения из 49 больных через 3 года после оперативного вмешательства живы без рецидивов и отдаленных метастазов 15 (30,6 ± 6,5 %) человек. Прогрессирование зафиксировано у 34 (69,4 ± 6,6 %) пациентов: локорегионарные рецидивы – у 14 (28,6 ± 6,4 %), гематогенные метастазы – у 20 (40,8 ± 7,0 %), в связи с чем 29 (59,2 ± 7,0 %) больных умерло от прогрессирования заболевания к исходу третьего года наблюдения. Длительность безрецидивного периода – 12 ± 1,1 мес.
Представляет особый интерес анализ причин развития местных рецидивов после комбинированного и хирургического лечения. В основной группе больных наименьшее количество рецидивов было выявлено в зоне интраоперационного облучения – в культе бронха (10 %) и зонах регионарного лимфогенного метастазирования (30 %), чаще рецидив развивался в области резецированной грудной стенки или диафрагмы (60,0 %). В группе контроля в большинстве случаев рецидив рака легкого был выявлен в зонах регионарного лимфогенного метастазирования (42,9 %) и культе бронха (21,4 %), реже встречалось поражение грудной стенки или диафрагмы (35,7 %). Следует отметить, что гематогенное метастазирование в обеих группах
Таблица
Показатели отдаленной выживаемости больных НМРЛ iii стадии в сравниваемых группах
|
Показатели выживаемости |
Основная группа (n=48) |
Контрольная группа (n=49) |
|
Безрецидивная 3-летняя |
37,5 ± 6,9 %* |
30,6 ± 6,5 % |
|
Общая |
52,1 ± 7,2 %* |
40,8 ± 7,0 % |
|
Безрецидивная 5-летняя |
18,7 ± 5,6 %* |
14,3 ± 5,0 % |
|
Общая |
29,2 ± 6,5 %* |
20,4 ± 5,7 % |
|
Безрецидивная 10-летняя |
12,5 ± 4,7 %* |
6,1 ± 3,4 % |
|
Общая |
18,7 ± 5,6 %* |
8,2 ± 3,9 % |
Примечание* – различия статистически значимы по сравнению с контрольной (хирургическое лечение) группой (р<0,05).
происходило практически одинаково: наиболее часто отдаленные метастазы встречались в печени (37,5 %), костях скелета (32,5 %), надпочечниках (12,5 %), головном мозге (10%), противоположном легком (5 %) и плевре (2,5 %).
Таким образом, результаты хирургического лечения по показателю 3-летней безрецидивной и общей выживаемости были статистически значимо улучшены (p<0,05) за счет использования высокой однократной дозы ИОЛТ, которая позволяет существенно снизить количество локорегионарных рецидивов – с 28,6 % до 20,8 % и увеличить длительность безрецидивного периода с 12 до 17,1 мес (p<0,05) (таблица).
Отдаленная выживаемость (рис. 1, 2) также была значимо выше в основной группе (операция + ИОЛТ) по сравнению с контрольной (р<0,05). При комбинированном лечении безрецидивная 5- и 10-летняя выживаемость больных НМРЛ III стадии составила 18,7 и 12,5 %, в группе контроля – 14,3 и 6,1 % (р<0,05), общая 5- и 10-летняя выживаемость – 29,2 и 18,7 % против 20,4 и 8,2 % соответственно (р<0,05) (таблица).
Полученные нами результаты в целом согласуются с данными других исследований [15, 16], в которых установлено, что ИОЛТ обеспечивает надежный локальный контроль и повышает долгосрочную выживаемость. Так, по данным Montpellier Regional Cancer Centre [15], при НМРЛ I–IIIA стадии показатель общей 5- и 10-летней выживаемости после радикальной операции с ИОЛТ 10–20 Гр и послеоперационной лучевой терапии в СОД 45 Гр составил 20 и 18 % соответственно. Представляет интерес обобщенный опыт University Clinic of Navarra [16] по проведению мультимодальной терапии у больных НМРЛ с использованием предоперационной химиотерапии (цисплатин, виндезин, митомицин), ИОЛТ 10–20 Гр и дистанционной лучевой терапии в СОД 46 Гр. При анализе отдаленных результатов было показано, что 5- и 10-летняя общая выживаемость при IIIВ стадии составили 11 и 3 % соответственно.
По нашим данным, применение ИОЛТ значимо снижает количество местных рецидивов на 7,8 % у больных НМРЛ III стадии относительно группы хирургического лечения (p<0,05). Однако интра-
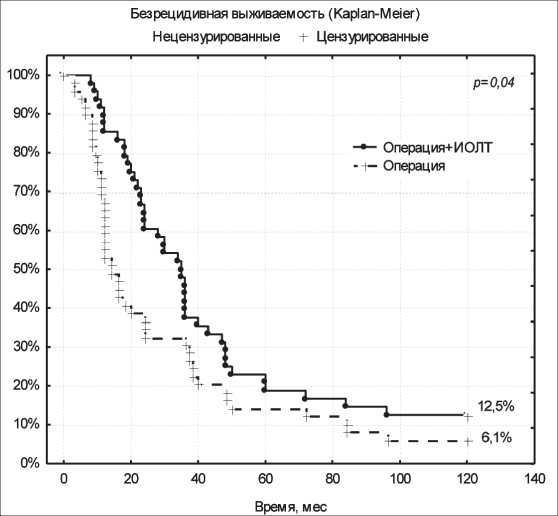
Рис. 1. Показатели безрецидивной 10-летней выживаемости в сравниваемых группах (по Каплан – Майеру)
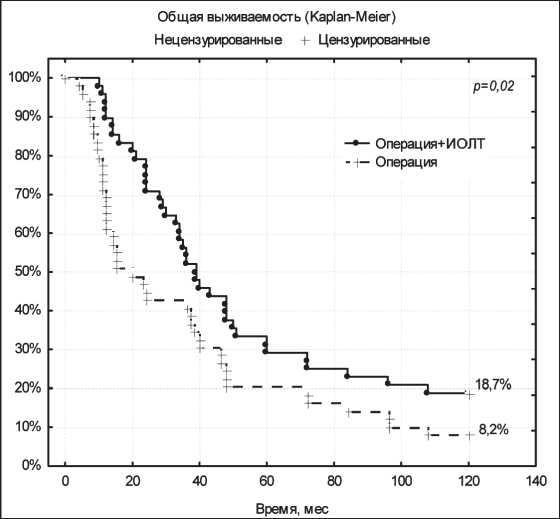
Рис. 2. Показатели общей 10-летней выживаемости в сравниваемых группах (по Каплан – Майеру)
операционное облучение является воздействием локорегионарным и не позволяет полностью решить проблему отдаленного метастазирования. Частота гематогенных метастазов при комбинированном лечения с ИОЛТ и в контрольной группе была сопоставимой – 41,7 и 40,8 % соответственно. В связи с этим одним из рациональных подходов в улучшении результатов лечения НМРЛ III стадии является применение современных цитостатиков.
Заключение
Комбинированное лечение, включающее радикальную операцию и ИОЛТ, обеспечивает на- дежный локальный контроль и позволяет значимо улучшить отдаленную выживаемость больных НМРЛ III стадии по сравнению с хирургическим лечением в монорежиме. При этом снижение количества местных рецидивов и увеличение длительности безрецидивного периода мы связываем, прежде всего, с выраженным повреждающим действием ИОЛТ на возможные микрофокусы опухоли, располагающиеся в культе бронха, окружающих его тканях и путях лимфооттока. Перспективы развития комбинированного лечения НМРЛ III стадии связываются с широким внедрением новых вариантов химио- и химиолучевой терапии.
Список литературы Отдаленные результаты интраоперационной лучевой терапии при немелкоклеточном раке легкого
- Каприн А.Д., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2015 году (заболеваемость и смертность). М., 2017. 250.
- Сакаева Д.Д. Современное состояние проблемы терапии немелкоклеточного рака легкого. Практическая онкология. 2013; 14(1): 59-67.
- Виноградов В.М. Основные направления развития лучевой терапии злокачественных опухолей. Практическая онкология. 2013; 14(1): 33-42. [Vinogradov V.M. The main directions of development of radiation therapy of malignant tumors. Practical Oncology. 2013; 14(1): 33-42. (in Russian)].
- Chen F., Okubo K., Sonobe M., Shibuya K., Matsuo Y., Kim Y.H., Yanagihara K., Bando T., Date H. Hyperfractionated Irradiation with 3 Cycles of Induction Chemotherapy in Stage IIIA-N2 Lung Cancer. World J Surg. 2012 Dec; 36(12): 2858-64. DOI: 10.1007/s00268-012-1747-1
- Daly B.D., Cerfolio R.J., Krasna M.J. Role of surgery following induction therapy for stage III non-small cell lung cancer. Surg Oncol Clin N Am. 2011 Oct; 20(4): 721-32. DOI: 10.1016/j.soc.2011.07.006


