Отдаленные результаты эндопротезирования и стентирования подвздошных артерий после гибридных вмешательств
Автор: Хабазов Р.И., Амиров Н.Ш., Амирова А.В., Лысенко Е.Р., Азарян А.С., Троицкий А.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.11, 2016 года.
Бесплатный доступ
За последние два десятилетия произошли существенные изменения в диагностике и лечении облитерирующего атеросклероза артерий нижних конечностей благодаря постоянно развивающимся эндоваскулярным технологиям. Внедрение стентов-графтов явилось очередным шагом в развитии транслюминальной хирургии. Целью этой работы было сравнить непосредственные результаты и отдаленную проходимость у пациентов, перенесших стентирование или эндопротезирование повздошных артерий. С 2007 по 2013 г. в клинической больнице № 119 ФМБА России были проведены 274 гибридные операции, заключавшиеся в эндоваскулярном вмешательстве на подвздошных артериях (эндопротезирование или стентирование) в сочетании с открытой хирургической реконструкцией артерий дистального русла у пациентов с многоэтажным атеросклеротическим поражением. Пациенты были разделены в две группы. В первую группу (54 чел.) вошли пациенты, которым был имплантирован эндопротез, во вторую (220 чел.) - непокрытый стент. В обеих группах был достигнут хороший непосредственный результат (100% в группе эндопротезирования и 99% в группе стентирования). Отдаленные результаты прослежены на протяжении шести лет у 54% пациентов. Среди поздних осложнений наиболее часто в группе стентирования отмечены рестенозы в стенте. Ни одного случая рестеноза не было выявлено в группе эндопротезирования. Тенденция к лучшей отдаленной проходимости в группе эндопротезирования по сравнению с группой стентирования отмечена со второго года наблюдения, а достоверно лучшие результаты получены начиная с четвертого года. Таким образом, внутрипросветная установка стент-графта, в отличие от непокрытого стента потенциально может предотвратить развитие рестоноза и увеличить сроки отдаленной проходимости.
Атеросклероз, гибридные операции, артерии нижних конечностей, стентирование подвздошных артерий, эндопротезирование подвздошных артерий
Короткий адрес: https://sciup.org/140188515
IDR: 140188515
Long-term results after endoprosthesis replacement and stenting operations of the iliac arteries after hybrid interventions
Due to constantly evolving endovascular technologies over the last two decades there have been significant changes in diagnosis and treatment of lower extremity arterial atherosclerosis. The introduction of stent-grafts was the next step in the development of transluminal surgery. The aim of this study was to compare the immediate results and postponed resultin patients undergoing stent or endoprosthesis replacement in iliac arteries. In Clinical Hospital № 119 FMBA of Russia was done 274 hybrid operation from 2007 to 2013, which consisted of endovascular intervention in the iliac arteries (endoprosthesis or stent) and the open surgical reconstruction of the distal arteries in patients with atherosclerotic lesions. Patients were divided into two groups. The first group (54 ) consisted of patients who were implanted prosthesis, a second (220 ) - uncoated stent. A good immediate results (100% in the arthroplasty and 99% in the stenting group) has been reached in both groups. Long-term results were followed up for six years in 54% of patients. Among the late complications of the most common in the stenting group marked in was stent restenosis. Any cases of restenosis was not revealed in the arthroplasty group. The trend towards better long-term patency in group arthroplasty compared with stenting group marked the second year of observation, and significantly better results were obtained from the fourth year. Thus, the intraluminal stent graft, in contrast to the uncoated stent can potentially prevent restonosis.
Текст научной статьи Отдаленные результаты эндопротезирования и стентирования подвздошных артерий после гибридных вмешательств
Учитывая бурное развитие эндоваскулярных технологий, все более протяженные и многоэтажные поражения поддаются транслюминальной хирургии [1, 2, 3].
На сегодняшний день выделяют два основных направления исследований в вопросах эндоваскулярного лечения. Первое – это расширение показаний с точки зрения протяженности и характера поражений. Второе – сравнение отдаленных результатов различных методик: баллонной ангиопластики (БАП), стентирования и эндопротезирования.
Одной из основных причин неудовлетворительных отдаленных результатов транслюминальных интервенций является рестеноз. С распространением методики БАП проблема рестенозов, а соответственно и число повторных вмешательств росли экспоненциально. По мере накопления опыта врачей частота рестенозов имела тенденцию к сокращению, однако настоящий прорыв в борьбе с неудовлетворительными отдаленными результатами произошел с появлением стентов. [4], особенно в группах больных с протяженными поражениями, классифицируемые по TASC II в типы С и D. Koizumi et al. сообщают о достоверно лучших результатах стентирования подвздошных артерий при TASC II C и D в сравнении с БАП. Несмотря на это, ассистированная проходимость после стентирования составила 88% и 82% через 3 и 5 лет, соответственно, что все еще уступает результатам открытых реваскуляризаций [5].
Таким образом проблема борьбы с рестенозами остается актуальной и в настоящее время.
Появление стент-графтов открыло новые возможности транслюминальных интервенций. Однако литературные данные о применении эндопротезов при стено-окклюзионном поражении аорто-

подвздошного сегмента крайне немногочисленны и разрозненны.
Цель исследования – сравнить результаты и отдаленную проходимость после стентирования и эндопротезирования подвздошных артерий у пациентов, перенесших гибридные вмешательства.
Материалы и методы
За период с 2007 по 2013 гг. в Клинической больнице № 119 ФМБА России проведены 274 гибридные операции, заключавшиеся в эндоваскулярном вмешательстве на подвздошных артериях в сочетании с открытой хирургической реконструкцией артерий дистального русла у пациентов с многоэтажным атеросклеротическим поражением. Все операции были выполнены симультанно в рентгеноперационной, оснащенной передвижной цифровой рентгенологической установкой. В зависимости от вмешательства на подвздошных артериях больные были разделены на две группы. В первой группе 54 пациента перенесли унилатеральное эндопротезирование подвздошной артерии, во второй было выполнено 220 стентирований подвздошных артерий у 201 пациента.
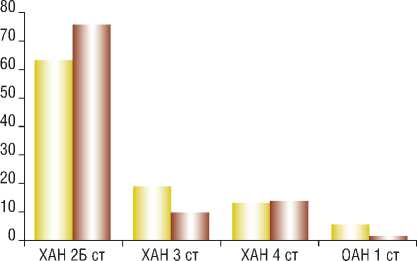
Распределение пациентов по стадии ХАН и по поражению артерий аорто-подвздошного сегмента в группах по классификации TASC (II) представлены на рис. 1 и 2, соответственно.
Как видно из диаграмм в обеих группах превалировали пациенты, страдающие хронической ишемией нижних конечностей стадии 2Б. Тем не менее, больные с «критической ишемией» составили в первой группе 31,5% и 23,1% – во второй. Наиболее многочисленным типом поражения по TASC II в первой группе явился тип D (33%), а во второй группе – тип A (49,6%). Таким образом, больные, стратифицированные в типы А и B, составили 37% в группе эндопротезирования и 66,6% в группе стентирования. Пациенты в типах С и D составили 63% и 33,4% в первой и второй группах, соответственно. Тем самым, при выборе методики интервенции, предпочтение к имплантации стент-графта отдавалось больным с исходно более тяжелым атеросклеротическим поражением.
Распределение вмешательств и тип пораженияа общей подвздошной артерии (ОПА) и наружной подвздошной артерии (НПА) представлены в таблице 1.
Наряду со стентированием или эндопротезированием у 42% больных в первой группе и у 22% во второй выполнена петлевая эндартерэктомия (ПЭАЭ) из наружной подвздошной артерии. Такая методика позволяла уменьшить длинну поражения, а, соотвтественно, и длин-ну имплантируемого стента, особенно при вовлечении общей бедренной артерии (ОБА). В группе стент-графтов петлевая ЭАЭ выполнялась почти в два раза чаще (42% против 22% в группе стентирования), что объясняется более тяжелым и распространенным атеросклеротическим
1 группа 112 группа
Рис. 1. Распределение групп по ХАН
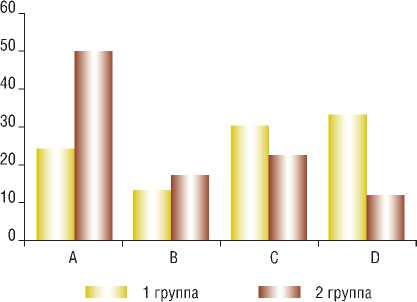
Рис. 2. Распределение групп по TASC II
Табл. 1. Вмешательства на подвздошных артериях
Пациенты в обеих группах сопоставимы по зонам интервенций на подвздошных артериях. В первой группе использовались 26 баллон-расширя-емых и 28 самораскрывающихся стент-графтов. Во второй – 84 и 158 стентов, соответственно.
Всем больным одномоментно выполнялась открытая хирургическая реконструкция артерий оттока. Виды дистальных реконструкций приведены в таб. 2.
Табл. 2. Открытая хирургическая реконструкция дистального русла
|
Операция |
1 группа |
2 группа |
|
Бедренно-подколенное шунтирование |
20 (37%) |
109 (49,6%) |
|
Бедренно-тибиальное шунтирование |
7 (13%) |
16 (7,3%) |
|
Подвздошно-бедренное шунтирование |
2 (3,7%) |
0 |
|
Перекрестное бедренно-бедренное шунтирование |
1 (1,8%) |
2 (0,9%) |
|
Эндартерэктомия из ОБА с заплатой |
14 (26%) |
54 (24,5%) |
|
Профундопластика |
7 (13%) |
30 (13,7%) |
|
Бедренно-глубокобедренное шунтирование |
3 ( 5,5%) |
9 (4%) |
Как видно из таблицы, пациенты в обеих группах сопоставимы по объемам дистальных реконструкций. В основном это были вмешательства на артериях ин-фраингвинальной зоны. Большинству пациентов выполнено бедренно-подколенное шунтирование (в первой группе – 37%, во второй группе 49,6%).
В двух случаях в первой группе (3,7%) гибридная операция выполнена на артериях подвздошно-бедренного сегмента. В связи с тяжелой сопутствующей патологией и высоким риском вмешательства на аорте было проведено эндопротезирование ОПА с наружноподвздошнобедренным шунтированием.
Всем пациентам в до- и послеоперационном периоде проводилась антитромботическая терапия. В качестеве дезагрегантных препаратов на начальном этапе нашей работы больные получали препараты клопидогреля в предоперационном периоде, однако это увеличило частоту послеоперационных геморрагических осложнений в зоне инфраингвинальных реконструкций. В связи с чем, всем больным в предоперационном периоде терапия ограничивалась препаратами ацетилсалициловой кислоты – «Тромбо-АСС» 100 мг/сут.
Интраоперационно и в раннем послеоперационном периоде пациенты получали нефракционированный или низкомолекулярный гепарин до пяти дней. Одновременно в послеоперационном периоде больным назначались препараты клопидогреля («плавикс» 75 мг/сут.) в течение двух месяцев, после чего снова переходили на прием «тромбо-АСС» 100 мг/сут. постоянно.
Результаты исследования
Из 54 сочетанных операций в первой группе технический успех достигнут в 100%. Отмечено два интраоперационных осложнения. У одного пациента выявлена диссекция интимы дистальнее имплантированного эндопротеза. В связи этим выполнено стентирование участка диссекции. Во втором случае произошла фрагментация бляшки при проведении петлевой эндартерэктомии, что потребовало тромбинтимэктомии катетером Фогарти. Следует отметить, что эти осложнения были связаны с тяжелым кальцинированным характером поражения подвздошных артерий типов C и D по TASC II.
Технический успех во второй группе был достигнут в 99%. В одном случае (0,5%) выявлена протяженная дис- секция интимы проксимальнее установленного стента до устья ОПА, в связи с чем было выполнено подвздошнобедренное протезирование. У другого пациента (0,5%) произошла протяженная окклюзирующая диссекция интимы дистальнее стента, что также потребовало конверсии и наружноподвздошно-бедренного протезирования. Кроме того во второй группе отмечены такие осложнения как: дислокация стента в аорту из ОПА, который был извлечен петлей, и у двух пациентов – тромбоэмболия ипсилатеральной общей бедренной артерии (ОБА) после реканализации и стентирования НПА. Выполнена прямая тромбэктомия из ОБА.
Отдаленные результаты прослежены на протяжении 6-ти лет у 54% пациентов. Проводилось динамическое наблюдение за больными в отдаленном послеоперационном периоде с обязательным проведением ультразвукового дуплексного сканирования через 3, 6, 12 и последующие каждые 6 месяцев после операции. Такой алгоритм обследования позволяет своевременно выявить большинство поздних осложнений, определить показания к повторной операции и своевременно выполнить превентивное вмешательство. За период наблюдения выполнено 32 повторных вмешательства на подвздошных артериях: 5 (9%) в первой группе и 27 (11,7%) во второй. Ни у одного из наблюдаемых в отдаленном послеоперационном периоде пациентов не было выполнено больших ампутаций.
Вмешательства по поводу поздних осложнений в обеих группах представлены в таблицах 3 и 4.
Как видно из приведенных таблиц, повторные вмешательства были произведены в сопоставимом проценте случаев (9% в первой группе и 11,7% во второй группе). Среди всех операций по поздним осложнениям в первой группе превентивный характер носили 55%,
Табл. 3. Поздние осложнения в группе эндопротезирования
|
Показания |
Характер операции |
Количество |
|
Тромбоз в стент-графте |
Тромбэктомия с восстановлением проходимости |
2 (4%) |
|
Стенозы De novo |
Стентирование |
3 (5%) |
|
Итого |
5 (9%) |
Табл. 4. Поздние осложнения в группе стентирования
|
Показания |
Характер операции |
Количество |
|
Диссекция интимы НПА дистальнее стента |
Аллопротезирование НПА |
2 (0,9%) |
|
Диссекция НПА дистальнее стента |
БАП |
1 (0,4%) |
|
Диссекция ОПА проксимальнее стента |
Аллопротезирование ОПА |
1 (0,4%) |
|
Рестеноз в стенте |
БАП или стентирование |
14 (6%) |
|
De Novo |
Стентирование |
3 (1%) |
|
Тромбоз в стенте |
Подвздошно-бедренное шунтирование |
6 (3%) |
|
Итого |
27 (11,7%) |
во второй – 60%. В группе эндопротезирования чаще встречались случаи стенозов de novo, что можно также объяснить более тяжелым исходным атеросклеротическим поражением аортоподвздошного сегмента. У двух пациентов выявлен тромбоз стент-графта. В одном случае это осложнение явилось следствием тромбоза подвздошно-бедренного шунта, в связи с чем была выполнена тромбэктомия и бедренно-дистальноподколенное шунтирование. В другом – причиной тромбоза явилось прогрессирование атеросклеротического процесса в артериях оттока, что потребовало эндопротезирования НПА дистальнее ранее имплантированного стент-графта. Следует отметить, что в первой группе не было ни одного случая рестеноза, потребовавшего повторного вмешательства. В то же время во второй группе выявлено 14 случаев (6%) рестенозов в стенте. При возникновении в отдаленном периоде рестенозов и de novo стенозов в подвздошных артериях после первичных рентгенхирур-гических операций методом выбора являются повторные транслюминальные интервенции, позволяющие, в подавляющем большинстве случаев, добиться удовлетворительных непосредственных и отдаленных результатов. Большинство повторных вмешательств было выполнено также эндоваскулярно в обеих группах (55% в первой и 60% во второй).
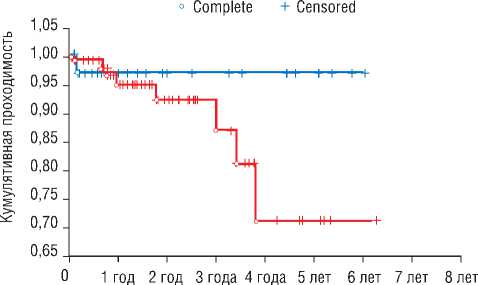
Данные первично-ассистированной проходимости аорто-подвздошного сегмента представлены на рис. 3.
В нашем материале тенденция к лучшей отдаленной проходимости в группе эндопротезирования по сравнению с группой стентирования отмечена со второго года наблюдения, а достоверно лучшие результаты получены, начиная с четвертого года наблюдения.
Обсуждение
В течение последних десятилетий отмечается бурное развитие эндоваскулярных методов лечения, преимущества которых очевидны: малая травматичность, техническая простота, отсутствие необходимости общей анестезии, а, следовательно, и лучшая переносимость для пациентов [6, 7]. В результате смертность при проведении транслюминальных вмешательств на аорто-подвздошном сегменте в 4 раза меньше, чем при выполнении открытой реконструкции [8, 9, 10,]. Внедрение стентов с покрытием явилось очередным шагом в развитии эндоваскулярной хирургии при лечении поражений аорто-подвздошного сегмента [11, 12, 13].
Одним из основных поздних осложнений транслюминальных интервенций, влияющих на отдаленную проходимость, является рестеноз в стенте, обусловленный в основном гиперплазией неоинтимы или прогрессированием атеросклеротического поражения.
В нашем исследовании в группе эндопротезирования не было отмечено ни одного случая рестеноза, потребовавшего повторного вмешательства. Несмотря на то, что эндопротезирование выполнялось преимущественно больным с протяженными поражениями типов
Время
— первая группа эндопротезирования
— вторая группа стентирования
Рис. 3. Сравнение первично-ассистированной проходимости в обеих группах (Э- первая группа эндопротезирования, С – вторая группа стентирования)
С и D по TASC II, а стентирование преимущественно в типах A и B, начиная с четвертого года наблюдения проходимость в группе эндопротезов лучше, чем в группе стентирования.
Мы считаем, что внутрипросветная установка стент-графта, в отличие от непокрытого стента потенциально может предотвратить развитие рестеноза. Так как эндографт, за счет своего покрытия, изолирует область вмешательства, а, соответственно, и обнаженные молекулы адгезии (VCAM-1, E-селектин, MCP1), от циркулирующей крови. Что, вероятно, предотвращает роллинг и хемотаксис лейкоцитов к очагу воспаления, пассивно снижая активность воспалительного ответа и способствуя положительному ремоделированию стенки артерии после интервенции [1, 14, 15].
Таким образом, имплантация стент-графтов показывает хорошие непосредственные и отдаленные результаты, сопоставимые с результатами хирургических реконструкций. Учитывая данные нашего исследования, мы считаем, что данная методика станет достойной альтернативной открытых оперативных вмешательств на аорто-подвздошном сегменте и может являться операцией выбора при окклюзионно-стенотическом поражении аорто-подвздошного сегмента типов С и D по TASC II.
Выводы
-
1. С 4 года проходимость подвздошных артерий в группе эндопротезирования достоверно выше, чем в группе стентирования.
-
2. В группе эндопротезирования не было выявлено ни одного случая рестеноза, потребовавшего повторного вмешательства.
-
3. Большинство поздних осложнений в обеих группах были разрешены посредством повторной эндоваскулярной операции.
Список литературы Отдаленные результаты эндопротезирования и стентирования подвздошных артерий после гибридных вмешательств
- Joost A Bekken, Jan Albert Vos, Ruud A Aarts, et al. DISCOVER: Dutch Iliac Stent trial: COVERed balloon-expandable versus uncovered balloon-expandable stents in the common iliac artery: study protocol for a randomized controlled trial Bekken et al. Trials 2012, 13: 215 http://www. href='contents.asp?titleid=15066' title='Trials'>Trialsjournal.com/content/13/17215.
- Žana Kavaliauskiene, Aleksandras Antusevas, Rytis Stasys Kaupas. Recent advances in endovascular treatment of aortoiliac occlusive Disease nerijus aleksynas Medicina (Kaunas) 2012; 48(12): 653-9.
- Троицкий А.В., Бехтев А.Г., Хабазов Р.И. и др. Результаты гибридных операций при этажных поражениях аорто-подвздошного и бедренно-подколенного сегментов. Ангиология и сосудистая хирургия Том 19. №1/2013.
- Henricus J. Duckers, Elizabeth G. Nabel, Patrick W. Serruys. Essentials of Restenosis: 2007 Humana Press Inc. 10.
- Koizumi A., Kumakura H., Kanai H. et al. Ten-year patency and factors causing restenosis after endovascular treatment of iliac artery lesions. Circ J. 2009; 73: 860-866.
- Lim JH, Sung YW, Oh SJ. Successful Endovascular Management of Intraoperative Graft Limb Occlusion and Iliac Artery Rupture Occurred during Endovascular Abdominal Aortic Aneurysm Repair. Korean J Thorac Cardiovasc Surg. 2014 Feb;47(1): 71-4. Epub 2014 Feb 5 DOI: 10.5090/kjtcs.2014.47.1.71
- Vorwerk D, Gunther RW. Percutaneous interventions for treatment of iliac artery stenoses and occlusions. World J Surg 2001 Mar; 25(3): 319-26.
- Newygrod R., Egorova N., Greco G. at al. Trends, complications, and mortality in peripheral vascular surgery.//J. V ase. Surg. 2006. -43 -Р. 205-216.
- Bosch JL, Hunink MGM. Metaanalysis of the results of percutaneous transluminal angioplasty and stent placement for aortoiliac occlusive disease. Radiology 1997; 204: 87-96.
- Matsi PJ, Manninen Ш. Complications of lower-limb percutaneous transluminal angioplasty: a prospective analysis of 410 procedures on 295 consecutive patients. Cardiovasc Int Radiol 1998; 21: 361-366.
- Rzucidlo E.M., Powell R.J., Zvolak R.M. et al. Early results of stent-grafting to treat diffuse aortoiliac occlusive disease. J Vase Surg 2003; Vol. 37: 1178-80.
- Thurley PD1, Glasby MJ. Endovascular management of delayed complete graft thrombosis after endovascular aneurysm repair. Cardiovasc Intervent Radiol. 2010 Aug; 33(4): 840-3. Epub 2009, Dec 22.
- Wain RA, Veith FJ, Marin ML et al. Analysis of endovascular graft treatment for aortoiliac occlusive disease: what is its role based on midterm results? Ann Surg. 1999 Aug; 230(2): 145-51.
- Питер Либби, Роберт о.Боноу, Дуглас Л. Манн, и др. Болезни Сердца по Браунвальду 2013г Том №3, Глава 38:1097-11.
- Rutherford R.B, Benjamin Pearce, William D. Jordan Jr. Nonaortic Stents and Stent-grafts//Vascular Surgery 7th ed p.1373.


