Отдаленные результаты после открытых операций на восходящей аорте по поводу острого расслоения аорты типа А
Автор: Джорджикия Р.К., Ахметзянов Р.В., Камалтдинов Р.Р., Вагизов И.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 2 т.16, 2021 года.
Бесплатный доступ
Цель: оценить структуру и распространенность отдаленных осложнений после открытых операций на восходящей аорте по поводу острого расслоения типа А. Материалы и методы: в ГАУЗ МКДЦ с 2006 по 2019 гг. пролечено и выписано из стационара 64 пациента. Средний возраст составил 53,3±11,5 лет. Результаты: после проведенного лечения удалось проследить 53 (82,8%) пациента. За весь период исследования летальных исходов среди 53 наблюдаемых не было. Средний срок наблюдения составил 32,0±28,0 мес. В 34 (64,2%) случаях период наблюдения протекал без особенностей. У 19 (35,8%) больных выявлены осложнения. В 9 (17%) случаях отмечено прогрессирование аневризм и расслоений ранее неоперированных отделов, в 10 (18,8%) - хроническая диссекция брахиоцефальных артерий (БЦА) с развитием различных неврологических проявлений. Выводы: пациенты после открытого оперативного лечения требуют активного динамического наблюдения ввиду вовлечения ранее неоперированных отделов аорты и её ветвей.
Острое расслоение аорты, расслоение аорты типа а, аневризмы аорты, диссекция брахиоцефальных артерий
Короткий адрес: https://sciup.org/140257789
IDR: 140257789 | DOI: 10.25881/20728255_2021_16_2_25
Long-term results after open ascending aortic surgery for acute aortic stratification type A
Purpose: to assess the structure and prevalence of distant complications following open ascending aortic surgery for acute type A stratification. Materials and methods: on the basis of the HAUZ MKDC from 2006 to 2019. 64 patients were treated and discharged from the hospital. The average age was 53.3±11.5 g. Results: after the treatment, 53 (82.8%) patients were tracked. For the entire study period, no fatalities were noted among the 53 observed. The average observation period was 32.0±28.0 ms. In 34 (64.2%) cases, the observation period occurred without features. 19 (35.8%) patients during the study showed complications. In 9 (17%) cases, the progression of aneurysms and stratification of previously undecided departments was noted, in 10 (18.8%) - chronic dissection of brachiocephalic arteries (BCA) with the development of various neurological manifestations. Conclusions: patients after open surgical treatment require active dynamic observation due to the involvement of previously undecided sections of the aorta and its branches.
Текст научной статьи Отдаленные результаты после открытых операций на восходящей аорте по поводу острого расслоения аорты типа А
Современные методы хирургического лечения острого расслоения аорты (ОРА) позволяют добиться 5-летней выживаемости у пациентов с частотой до 88,5% случаев [1]. Отдаленная летальность от всех причин у пациентов, получавших и не получавших какое-либо лечение, варьирует от 11,3 до 19,3% [2]. В настоящее время многочисленные публикации посвящены изучению непосредственных результатов хирургического лечения ОРА, в то время как отдаленные результаты остаются без должного внимания. Противоречивы данные о распространении расслоения на неоперированные отделы артериального русла и развитие в них аневризм с последующим возникновением хронической и/или острой ишемии во внутренних органах, развитии неврологических осложнений, необходимости выполнения повторных вмешательств [3].
Цель исследования — оценить структуру и распространенность отдаленных осложнений после открытых операций по поводу ОРА типа А.
Материалы и методы
В период с 2006 по 2019 гг. в ГАУЗ «Межрегиональный клинико-диагностический центр» (Казань), после хирурги- ческого лечения было выписано 64 пациента с ОРА типа А. Структура операций: надкоронарное протезирование восходящей аорты — 33 (51,6%), операция Бенталла -Де Боно — 22 (34,4%), протезирование по типу полудуги — 9 (14%). Из них было 43 (67%) мужчины и 21 (33%) женщина. Возраст пациентов варьировал от 26 до 73 лет, средний возраст составил 53,3±11,5 лет.
У большинства из них была выявлена сопутствующая патология: 55 (86%) пациентов страдали гипертонической болезнью, у 4 (6,2%) — диагностирован двухстворчатый аортальный клапан, у 3 (3,7%) больных — синдром Марфана.
Изучение динамики состояния больных, оперированных и неоперированных отделов аорты, ее ветвей оценивали с помощью мультиспиральной компьютерной томографии, эхокардиографии, ультразвукового исследования аорты и ее ветвей.
Срок наблюдения варьировал от 12 до 115 мес. (ср. = 32,0±28,0 мес.). У обследованных пациентов оценивали возникновение либо прогрессирование: 1) расслоения или аневризм в неоперированных отделах аорты и ее висцеральных ветвях, 2) неврологических событий.

Статистическую обработку данных проводили с помощью пакета программы Statistica 10 (StatSoftInc., США). Статистически значимыми считали результаты при p<0,05.
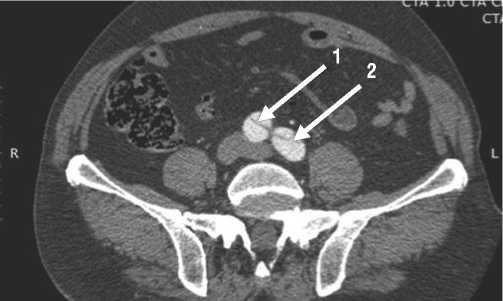
Рис. 1. Мультиспиральная компьютерная томограмма пациента с хроническим расслоением типа А. Стрелками отмечены диссекции обеих общих подвздошных артерий (1, 2).
Результаты
После выписки из стационара было выполнено наблюдение 53 (82,8%) пациентов. 11 (17,2%) человек обследовать не удалось. За весь период исследования летальных исходов среди 53 наблюдаемых не отмечали.
У 34 (64,2%) пациентов период наблюдения протекал без особенностей. У 19 (35,8%) больных за время исследования выявлены осложнения: у 9 (17%) из них в виде аневризм и расслоений ранее неоперированных отделов, у 8 (15,1%) — хронической диссекции брахиоцефальных артерий (БЦА).
В 2-х (3,8%) случаях, на сроках наблюдения в 4 и 6 мес., наблюдалось хроническое расслоение аорты типа А от дуги аорты до подвздошных артерий без гемодинамически значимых нарушений (Рис. 1).
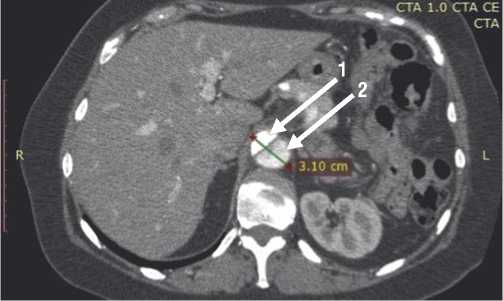
Рис. 2. Мультиспиральная компьютерная томограмма пациента с аневризматическим расширением нисходящего отдела аорты диаметром 31 мм на фоне расслоения. Стрелками отмечены функционирующие истинный (1) и ложный (2) каналы.
У 2-х (3,8%) пациентов в период наблюдения (10 и 12 мес.) на фоне хронического расслоения возникла аневризма брюшной аорты. Один из них внесен в лист ожидания на эндопротезирование аорты, второй в оперативной коррекции не нуждался вследствие малого диаметра (31 мм) аневризмы (Рис. 2).
У 2-х (3,8%) больных выявлена аневризма нисходящего отдела аорты, требующая хирургической коррекции. Первому через 15 мес. после первичного вмешательства проведено хирургическое лечение в объеме эндопротезирования нисходящей аорты в сочетании с дебраншингом левой подключичной артерии. У второго пациента (24 мес.) вмешательство не проводилось вследствие отсутствия его настроенности на оперативное лечение (Рис. 3).
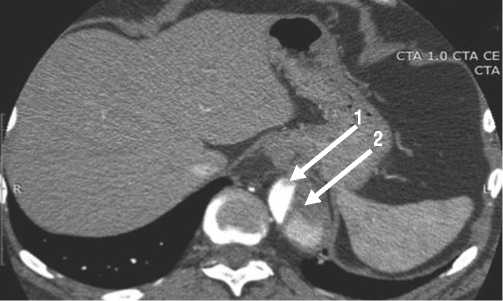
Рис. 3. Мультиспиральная компьютерная томограмма пациента с торакоабдоминальной аневризмой на фоне расслоения. Стрелками отмечены проходимый истинный (1) и частично тромбированный ложный (2) каналы.
У одного исследуемого (1,9%) диагностировано одномоментное возникновение аневризм синусов Вальсальвы и брюшной аорты (56 мес.), требующее оперативного лечения, пациент воздержался от интервенции (Рис. 4). Течение у 2-х (3,8%) пациентов (7 и 9 мес.) осложнилось развитием торакоабдоминальной аневризмы (Рис. 5). Оба пациента внесены в лист ожидания на проведение эндопротезирования нисходящей аорты.
Из 8 пациентов с хронической диссекцией БЦА у 2-х (3,8%) наблюдаемых (4 и 16 мес.) определено гемодинамически незначимое расслоение. У 4-х (7,6%) пациентов отмечен переход острой диссекции БЦА в гемодинамически значимое хроническое расслоение на сроках 12, 15, 20, 25 мес. В 1-м (1,9%) случае диагностирована послеоперационная диссекция правой подключичной артерии (5 мес.), требующая оперативной коррекции (Рис. 6). У 1 (1,9%) пациента на фоне гемодинамически незначимой диссекции возникла аневризма правой общей сонной артерии на сроке 37 мес. Ни в одном из этих случаев не наблюдались явления ОНМК. В то же время неврологические события развились в 2-х (3,8%) случаях (72 и 115 мес.) и не были связаны с диссекцией БЦА.
Обсуждение
Частота выживаемости пациентов после экстренных операций на восходящей и дуге аорты в отдаленном периоде остается обсуждаемым вопросом [3]. Согласно литературным данным, 5-летняя выживаемость в среднем

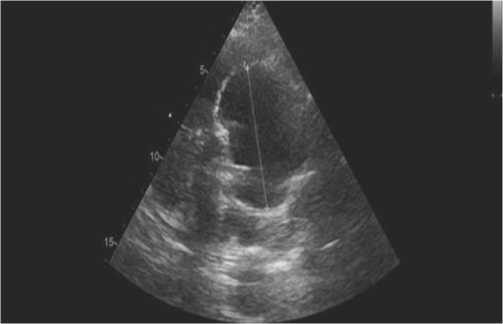
Рис. 4. Эхокардиограмма пациента с аневризмой синусов Вальсальвы, диаметром до 6,8 см.
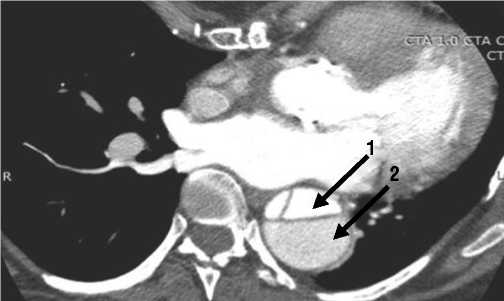
Рис. 5. Мультиспиральная компьютерная томограмма пациента с торакоабдоминальной аневризмой на фоне расслоения диаметром 31 мм. Стрелками отмечены функционирующие истинный (1) и ложный (2) каналы.
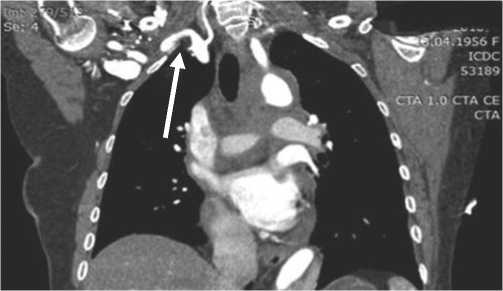
Рис. 6. Мультиспиральная компьютерная томограмма пациента с послеоперационной диссекцией правой подключичной артерии. Стрелкой отмечено место расслоения.
составляет 82,8% [4]. Свыше половины пациентов (65%) остаются в живых в 10-летний период, в 20-летний — 25% [5]. Свобода от повторных операций на проксимальной аорте в течение 5 лет достигает 77%, через 10 лет — 72% [6]. Частота вовлечения дистальных отделов аорты в период от 1 года до 10 лет, варьировала от 87 до 78% [7].
По результатам нашего исследования 5-летняя выживаемость составила 82,8%. В проведении повторных операций у пациентов на проксимальных отделах аорты необходимости не возникало. Частота вовлечения дистальных отделов аорты была равной 17%.
Достаточно часто возникает необходимость в проведении коррекционного вмешательства сразу на нескольких отделах аорты. При этом, достаточно часто в остром периоде оперативное лечение сводится к хирургической коррекции лишь восходящего отдела аорты. По мнению Kitamura T. еt al. в 5-летний период развитие либо прогрессирование аневризм и расслоения наблюдают в 12% [8]. В нашей работе развитие указанных осложнений отмечено в 17%.
Заключение
Пациенты после ОРА нуждаются в активном динамическом наблюдении в течение всего периода после проведенного оперативного вмешательства с акцентом на визуализацию ранее неоперированных отделов аорты и ее ветвей. В структуре осложнений преобладает вовлечение ранее неоперированных отделов аорты и ее ветвей (17%), проявляющее себя в виде диссекций и аневризм.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Отдаленные результаты после открытых операций на восходящей аорте по поводу острого расслоения аорты типа А
- Белов Ю.В., Степаненко А.Б, Кузнечевский Ф.В. Непосредственные и отдаленные результаты хирургического лечения аневризм и расслоений восходящего отдела и дуги аорты // Российский кардиологический журнал. - 2004. - №5. - С. 5-16.
- Belov YV, Stepanenko AB, Kuznechevskii FV. Immediate and distant results of surgical treatment of aneurysms and stratification of the ascending and arch aorta. Rossiiskii kardiologicheskii zhurnal. 2004; 5: 5-16.
- Ассоциация сердечно-сосудистых хирургов России. Клинические рекомендации по диагностике и лечению заболеваний аорты (2017) // Кардиология и сердечно-сосудистая хирургия. - 2018. - T.11 (1). - C. 20-21, 26.
- Association of Cardiovascular Surgeons of Russia. Clinical Guidelines for the Diagnosis and Treatment of Aortic Diseases (2017). Kardiologiya i serdechno-sosudistaya khirurgiya. 2018; 11(1): 20-21, 26.
- Hsieh W, Kan C, Yu H, et al. Ascending AR vs.total aortic arch replacement in the treatment of acute type a dissection. Eur Rev Med Pharmacol Sci. 2019 Nov; 23(21):9590-9611. 10.26355/eurrev_201911 _19454. DOI: 10.26355/eurrev_201911_19454
- Schoenrath F, Laber R, Maralushaj M, et al. Survival, Neurologic Injury, and Kidney Functionafter Surgery for Acute Type A Aortic Dissection. Thorac Cardiovasc Surg. 2016 Mar; 64(2): 100-7. DOI: 10.1055/s-0035-1563536
- Wang Z, Greason K, Pochettino A, et al. Long-term outcomes of survival and freedom from reoperation on the aortic root or valve after surgery for acute ascending aorta dissection. J Thorac Cardiovasc Surg. 2014 Nov; 148(5): 2117-22. DOI: 10.1016/j.jtcvs.2013.12.059
- Aizawa K, Kawahito K, Misawa Y. Long-term outcomes of tear-oriented asce-nding/hemiarch. Gen Thorac Cardiovasc Surg. 2016 Jul; 64(7): 403-8. DOI: 10.1007/s11748-016-0648-x
- Inoue Y, Matsuda H, Omura A, et al. Long-term outcomes of total arch replacement with the non-frozen elephant trunk technique for Stanford Type A acute aortic dissection. Interact Cardiovasc Thorac Surg. 2018 Sep 1;27(3): 455-460. DOI: 10.1093/icvts/ivy094
- Kitamura T, Torii S, Kobayashi K, et al. Repeat surgical intervention after aortic repair for acute Stanford type A dissection. Gen Thorac Cardiovasc Surg. 2018 Dec; 66(12): 692-699. DOI: 10.1007/s11748-018-0983-1


