Отсроченные результаты открытых хирургических методов лечения острых артериальных тромбозов периферических артерий в острой стадии инфекции COVID-19 и без нее
Автор: Никольский А.В., Кравчук В.Н., Трофимов Н.А., Ермаков В.С., Волков Д.В., Никольский В.О., Мухин А.С., Васильченко Е.Е., Баженова К.И.
Журнал: Московский хирургический журнал @mossj
Рубрика: Сердечно-сосудистая хирургия
Статья в выпуске: 3 (93), 2025 года.
Бесплатный доступ
Введение. Пандемия коронавирусной инфекции изменила течение привычных клинической практике заболеваний. Отдельной проблемой являются сосудистые патологии, поскольку коронавирусная инфекция влияет на коагуляционные процессы и иммунный ответ. На фоне инфекции, вызванной SARS-CoV-2, вероятность развития специфических осложнений возрастает, поэтому требуется тщательная оценка результатов лечения, мониторинг проходимости реконструированных сосудов. Гиперкоагуляция способствует образованию тромбов, что может привести к повторным эпизодам ишемии или тромбообразованию. Помимо этого, воспалительные реакции, характерные для инфекции COVID-19, могут повышать риск развития осложнений после хирургического вмешательства. Целью настоящего исследования было сравнение отдаленных результатов открытых хирургических вмешательств при ОИК у пациентов в острой стадии новой коронавирусной инфекции COVID-19 и без нее. Материалы и методы. В исследование были включены 136 пациентов с ОИК которым выполнялась открытая хирургическая реваскуляризация. Все пациенты были разделены на две группы. Пятьдесят больных без коронавирусной инфекции в анамнезе составили I группу (контрольную). Группа II (исследования) включала восемьдесят шесть пациентов, у которых тромбозы периферических артерий развились в острой стадии инфекции COVID-19. Состояние пациентов оценивалось через 6 и 12 месяцев после хирургического лечения по данным УЗДГ и МСКТ-ангиографии. Статистический анализ материалов исследования был выполнен в программной среде графического анализа и разработки "R" системы ComprehensIe R ArchIe Network, CRAN. Результаты. В течении года регулярно наблюдались 77 % из пролеченных пациентов. Проходимость оперированного артериального бассейна был сопоставима в сравниваемых группах как через 6 месяцев, так и через год после операции. Ретромбоз периферических артерий в отдаленном послеоперационном периоде составил 38,8 % (7 пациентов) в группе COVID-19 и 42,8 % (12 пациентов) в контрольной группе (p<0,066). Чаще повторные хирургические вмешательства выполнялись у больных II группы с коронавирусной инфекцией в анамнезе. Заключение. Полученные данные свидетельствуют о том, что, несмотря на значительные различия непосредственных результатов лечения ОИК методами открытой хирургической реваскуляризации в группах пациентов с коронавирусной инфекцией и без таковой, частота ретромбозов в отдаленном послеоперационном периоде сравниваемых групп больных сопоставима.
COVID-19, острая ишемия нижних конечностей, открытая реваскуляризация, отдаленные результаты
Короткий адрес: https://sciup.org/142245633
IDR: 142245633 | УДК: 616.13-004.6-089-06:578.834.1 | DOI: 10.17238/2072-3180-2025-3-85-93
Long-term results of open surgical methods for treating acute arterial thrombosis of peripheral arteries with and without advanced stage of covid-19 infection
Introduction. The pandemic of coronavirus infection has changed the course of diseases familiar to clinical practice. Vascular pathologies are a separate problem, since coronavirus infection affects coagulation processes and the immune response. Against the background of SARS-CoV-2 infection, the likelihood of specific complications increases, so a thorough assessment of treatment results and monitoring of the patency of reconstructed vessels is required. Hypercoagulation promotes the formation of blood clots, which can lead to repeated episodes of ischemia or thrombosis. In addition, inflammatory reactions characteristic of COVID-19 infection may increase the risk of complications after surgery. The purpose of this study was to compare the long-term results of open surgical interventions for DEC in patients with and without the acute stage of the new coronavirus infection COVID-19. Materials and methods. The study included 136 patients with OIC who underwent open surgical revascularization. All patients were divided into two groups. Fifty patients without a history of coronavirus infection made up the first group (control). Group II (studies) included eighty-six patients who developed peripheral arterial thrombosis in the acute stage of COVID-19 infection. The patients' condition was assessed 6 and 12 months after surgical treatment according to ultrasound and MSCT angiography. The statistical analysis of the research materials was performed in the graphical analysis and development software environment "R" of the ComprehensIe R ArchIe Network, CRAN system. Results. 77% of the treated patients were regularly monitored during the year. Patency of the operated arterial basin was comparable in the compared groups both 6 months and one year after surgery. Peripheral arterial retrombosis in the long-term postoperative period was 38.8% (7 patients) in the COVID-19 group and 42.8% (12 patients) in the control group (p<0.066). More often, repeated surgical interventions were performed in group II patients with a history of coronavirus infection. Conclusion. The data obtained indicate that, despite significant differences in the immediate results of DEC treatment with open surgical revascularization in groups of patients with and without coronavirus infection, the frequency of retrombosis in the long-term postoperative period of the compared groups of patients is comparable.
Текст научной статьи Отсроченные результаты открытых хирургических методов лечения острых артериальных тромбозов периферических артерий в острой стадии инфекции COVID-19 и без нее
Пандемия коронавирусной инфекции изменила течение привычных клинической практике заболеваний, обязывая врачей внимательнее подходить к выбору тактики лечения. Отдельной проблемой в данной ситуации являются сосудистые патологии, поскольку коронавирусная инфекция влияет на коагуляционные процессы и иммунный ответ [1, 2]. По данным Y. Etkin из 12630 госпитализированных с COVID-19 за 11-недельный период ОИК была обнаружена у 42 пациентов, у 35 из них была ишемия нижней конечности [3].
Острая ишемия конечности характеризуется внезапным прекращением или снижением артериальной перфузии конечности и без своевременного вмешательства приводит к угрозе некроза тканей и функциональной утрате конечности [4].
Открытые хирургические вмешательства при ОИК включают тромбэмболоэктомию, эндартерэктомию, и в случае невозможности восстановления проходимости артерии – шунтирование, создающее обходной путь кровотока [5]. Данные методы позволяют эффективно восстановить артериальный кровоток даже при обширных сосудистых поражениях, а выбор конкретного вмешательства определяется степенью и характером сосудистого повреждения [1, 4, 6].
На фоне инфекции, вызванной SARS-CoV-2, вероятность развития специфических осложнений возрастает, поэтому требуется тщательная оценка результатов лечения, мониторинг проходимости реконструированных сосудов [7]. Гиперкоагуляция, выраженная повышенной активностью факторов свертывания крови и угнетением фибринолиза, способствует образованию тромбов, что может привести к повторным эпизодам ишемии или тромбообразованию [8–10]. Помимо этого, воспалительные реакции, характерные для инфекции COVID-19, могут повышать риск развития осложнений после хирургического вмешательства [9].
Цель исследования – анализ отдаленных результатов хирургической открытой реваскуляризации, выполненной по поводу ОИК у больных в острой стадии новой коронавирусной инфекции COVID-19 и без нее. Проводилась оценка клинической картины симптомов хронической артериальной недостаточности (ХАН), частоты возврата ОИК у оперированных пациентов, а также наличие объективных инструментальных критериев ретромбоза оперированного сосудистого бассейна в течении первого года после операции.
Материалы и методы
В исследование были включены 136 пациентов с ОИК класса IIA-IIB (классификация Rutherford), пролеченных с 1 января 2018 г по 20 июня 2023 г в клиниках: ГБУЗ НО «Городская клиническая больница № 5 Нижегородского района г. Нижнего Новгорода» и БУ «Республиканский кардиологический диспансер» г. Чебоксары. Стационары были перепрофилированы в Covid-госпитали с оказанием специализированной хирургической сердечно-сосудистой помощи с 14 апреля 2020 г по 20 июня 2023 г и с 1 января 2021 г по 1 марта 2022 г соответственно. Все пациенты были разделены на две группы. Пятьдесят больных, не болевших коронавирусной инфекцией, составили I группу (контрольную). Группа II (исследования) включала восемьдесят шесть пациентов у которых тромбозы периферических артерий развились в острой стадии инфекции COVID-19.
Пациенты обеих групп были оперированы по поводу ОИК открытыми методами: эндартерэктомия, тромбоэмболэктомия, шунтирующие операции на уровне подвздошно-бедренного и бедренно-подколенного сегментов аутовеной и синтетическими протезами из политетрафторэтилена.
В течении всего послеоперационного периода наблюдения пациентам назначалась антитромботическая терапия согласно клиническим рекомендациям.
Инструментальные методы контроля проходимости периферического артериального русла включали ультразвуковое триплексное сканирование (УЗТС) и мультиспиральную компьютерную томографию с контрастированием артериального русла (МСКТ-АГ) на этапах 6 и 12 месяцев после оперативного лечения ОИК. Развитие ретромбоза оперированной артерии и в частности, возврат ОИК, рассматривался в качестве первичной конечной точки. Также, проводилась сравнительная оценка частоты развития в послеоперационном периоде ХАН и необходимость проведения повторных хирургических реконструкций оперированного артериального бассейна.
Статистический анализ материалов исследования был выполнен в программной среде графического анализа и разработки «R» системы ComprehensIe R ArchIe Network, CRAN. Количественные показатели представлены в виде медианных и межквартильного интервала (Ме [25 %; 75 %]), качественные – в виде абсолютных и относительных частот. Для сравнения групп применяли U-критерий Манна-Уитни и точный тест Фишера. Различия считали статистически значимыми при p<0,05.
Результаты
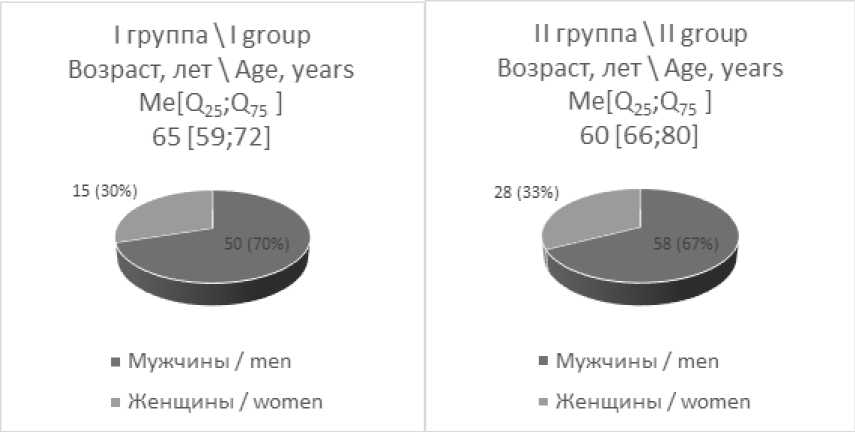
Оценка популяционных параметров 136 больных с ОИК не выявила статистически значимых различий по возрастному и половому составу между пациентами групп контроля и исследования (рис. 1).
Гипотезу о происхождении пациентов сравниваемых групп из единой популяции подтверждают данные о течении основного заболевания: клинический класс ОИК и артериальный сегмент, в котором манифестировала ОИК.
15 (30%)
28 (33%)
■ Мужчины / men
■ Женщины /women
■ Мужчины / men
■ Женщины /women
I группа\ I group Возраст, лет \ Age, years MelQ^Qys ] 65 [59;72]
II группа\II group Возраст, лет\ Age, years Me[Q25;Q75 ] 60 [66;80]
Рис. 1. Популяционные характеристики пациентов
Fig. 1. Population characteristics of patients
I группа (контроль) I group (control) n=50
II группа (исследование) II group (research) n=86
-
■ Острая ишемия подвздошно-бедренного сегмента Н К / Acute isch emia of th е i I io fem oral segment of the lower limb
Острая ишемия бедренно-подколенного сегмента НК/ Acute ischemia of the fem о го popliteal segment of the lov: er limb
-
■ Острая ишемия берцовой артерии НК/Acute ischemia of thetibial artery of the lower limb
-
■ Острая ишемия плечевой артерии ВК/ Acute ischemia of the brachial artery of the upper limb
-
■ Острая ишемия локтевой и лучевой артерии/ Acute ischemia of theulnarand radial artery
-
■ Острая ишемия подвздошно-бедренного сегмента Н К / Acute isch emia of th е i I io fem oral segment of the lower limb
Острая ишемия бедренно-подколенного сегмента НК/Acute ischemia of the femoropopliteal segment of the lower limb
-
- Острая ишемия берцовой артерии НК/Acute ischemia of thetibial artery of the lower limb
-
- Острая ишемия плечевой артерии ВК/Acute ischemia ofthe brachial artery of the upper limb
-
- Острая ишемия локтевой и лучевой артерии/ Acute ischemia of theulnarand radial artery
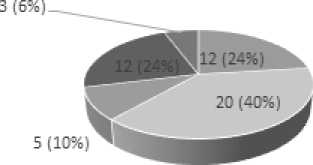
Рис. 2. Локализация поражения периферического артериального русла в группах
Fig. 2. Localization of peripheral arterial lesions in groups
Локализация поражения периферического артериального русла была сопоставима в сравниваемых группах, в обеих из них чаще наблюдалась острая ишемия нижних конечностей (рис. 2).
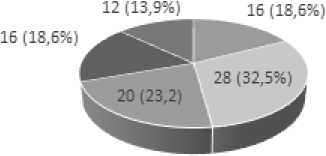
Клинический класс ОИК по Резерфорду был сопоставим в группах, однако, больные II группы с коронавирусной инфекцией, поступали в стационар, как правило, со II B клиническим классом ОИК (рис. 3).
Рис. 3. Клинический класс ОИК (по Резерфорду) на момент первичной госпитализации
Fig 3. Clinical class of OIC (according to Rutherford) at the time of initial hospitalization
Наличие сопутствующей патологии у пациентов групп сравнения, могло оказывать влияние на течение послеоперационного периода сосудистой реваскуляризации по поводу ОИК. Коморбидный фон больных рассматривался в качестве совокупности периоперационных факторов риска. Была сопоставлена частота заболеваний в группах: ишемическая болезнь сердца (ИБС), дыхательная недостаточность различного генеза (ДН), сахарный диабет (СД), хроническая болезнь почек (ХБП) и фибрилляция предсердий (ФП) (рис. 4).
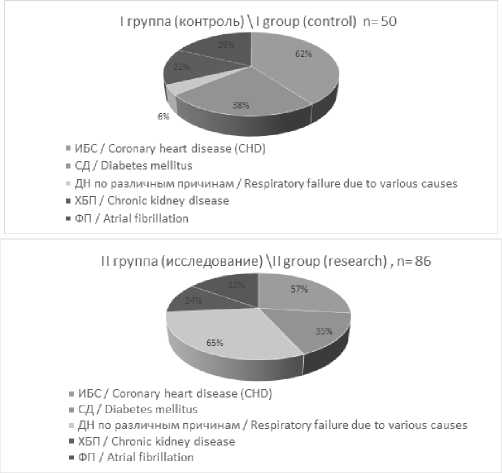
I группа (контроль) \ I group (control) n= 50
■ ИБС/ Coronary heart disease (CHD)
■ СД/ Diabetes mellitus
ДН по различным причинам/Respiratoryfailure due to various causes
■ ХБП / Chronic kidney disease
■ ФП / Atrial fibrillation
■ ИБС/ Coronary heart disease (CHD)
■ СД/ Diabetes mellitus
ДН по различным причинам / Respiratory failure due to various causes
■ ХБП/ Chronic kidney disease
■ ФП / Atrial fibrillation
II группа (исследование)\l I group (research), n=86
Рис. 4. Коморбидный фон пациентов в группах
Fig. 4. Comorbidity background of patients in groups
Популяционные характеристики, течение основного заболевания и периоперационные факторы риска у больных в группах не отличались, лишь, частота дыхательной недостаточности по различным причинам у пациентов II группы с COVID-19 была статистически значимо выше.
Непосредственные результаты хирургического лечения значительно отличались в I и II группе. Уровень летальности в стационаре составил 73,2 % (63 пациента) в группе исследования, в то время как в контрольной группе этот показатель составил 12 % (6 пациентов). Отдаленные результаты после открытой хирургической реваскуляризации в течении 12 месяцев проанализированы у 46 пациентов. Больные, которым была выполнена ампутация конечности по поводу ОИК в период госпитализации исключались из дальнейшего наблюдения.
Состояние оперированного периферического артериального русла было изучено на предмет проходимости в сроки от шести до двенадцати месяцев после открытой реваскуляризации.
Ретромбоз оперированного сосудистого русла наблюдался у 19 пациентов: семь из которых были в группе исследования, двенадцать - в контрольной группе (p=0,075).
Частота возврата ОИК не различалась в сравниваемых группах: два пациента во II группе (11,1 %) и три пациента в контрольной (10,7 %), (p=0,063).
В контрольной группе у трех больных ОИК (прежней локализации) рецидивировала. Экстренная тромбэктомия из подколенной артерии и бедренно-подколенное шунтирование были выполнены двоим из них с удовлетворительным результатом, третьему пациенту, также была проведена шунтирующая операция бедренно-подколенного сегмента, однако, в связи с неудовлетворительным состоянием периферического сосудистого русла больному потребовалась ампутация конечности на уровне средней трети бедра. Двум больным контрольной группы были выполнена ампутация в связи с развитием гангрены конечности. У трех пациентов контрольной группы повторная госпитализация была сопряжена с прогрессированием жалоб на фоне ХАН 2В стадии в компрометированном ранее артериальном бассейне. Реконструктивное оперативное лечение с удовлетворительным результатом было проведено двум из трех пациентов: шунтирование бедренно-подколенного сегмента и эндоваскулярная реваскуляризация подколенной и берцовых артерий. Третий пациент контрольной группы с клинической картиной ХАН 2В стадии был пролечен консервативно. Четырем больным I группы с ХАН 1 и 2 А стадии оперированного сосудистого бассейна была проведена оптимальная медикаментозная терапия.
Во II группе (исследование) возврат ОИК имел место у двух пациентов, им была выполнена катетерная балонная ангиопластика берцовых артерий с удовлетворительным результатом. Еще трем больных в течении 12 месяцев наблюдения понадобилась госпитализация в стационар по поводу прогрессирующей ХАН 2Б стадии. Двум пациентам из трех было выполнено шунтирование бедренно-подколенного сегмента, третьему больному проведена консервативная терапия с удовлетворительным результатом. Более легкие стадии ХАН 2-1А так же, имели место у двух пациентов II группы, при инструментальном обследовании – триплексном сканировании, у них были выявлены ретромбозы оперированных периферических артерий, назначено консервативное лечение.
Проявления ХАН манифестировали в течении года у 7 пациентов (25,0 %) контрольной группы и у 5 пациентов (27,7 %) группы исследования. Повторная реваскуляризация потребовалась в сроки от полугода до года (рис. 5).
У 10,7 % пациентов контрольной группы наблюдались симптомы ХАН 2Б стадии, в то время как, у больных, оперированных в острой стадии инфекции COVID-19, ХАН 2Б стадии встречалась чаще – у 16,6 % больных (p=0,051). Клини- ческая картина ХАН 1-2А стадии у оперированных пациентов в группах сравнения была ассоциирована с ретромбозами периферического сосудистого бассейна, во всех случаях компенсация кровообращения конечности была достигнута на фоне оптимальной медикаментозной терапии.
В отдаленном послеоперационном периоде повторные сосудистые реконструкции были выполнены девяти пациентам (19,5 %), чаще больным с коронавирусной инфекцией в анамнезе – 22,2 %. В группе контроля в отдаленном послеоперационном периоде повторно оперированы были 5 пациентов – 17,8 %.
Различия между группами по функциональному статусу конечности проявлялись в первые 6 месяцев и сохранялись в течении всего периода наблюдения (табл. 1).
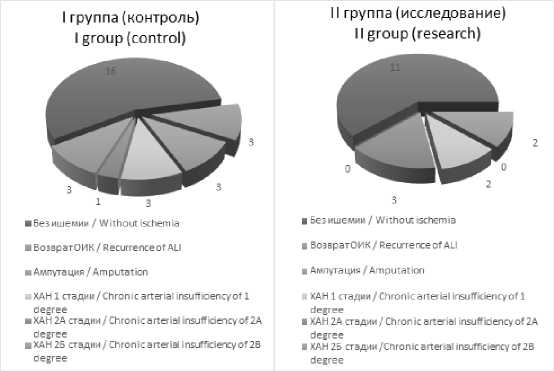
Рис. 5. Послеоперационный период (12 мес) в группах открытой реваскуляризации
Fig. 5. Postoperative period (12 months) in open revascularization groups
Таблица 1
Динамика функционального статуса (классификация А.В.Покровского) после открытой реваскуляризации
Table 1
Dynamics of functional status (classification of A.V. Pokrovsky) after open revascularization
|
Стадии ишемии Stages of ischemia |
группа I % (n/N) group I % (n/N) |
группа II% (n/N) group II% (n/N) |
p* |
||
|
6 мес. 6 months |
12 мес. 12 months |
6 мес. 6 months |
12 мес. 12 months |
||
|
Нет none |
64,3 (18/28) |
57,1 (16/28) |
66,6 (12/18) |
61,1 (11/18) |
<0,056 |
|
1 |
7,14 (2/28) |
10,7 (3/28) |
5,5 (1/18) |
5,5 (1/18) |
<0,042 |
|
2А |
3,5 (1/28) |
3,5 (1/28) |
5,5 (1/18) |
5,5 (1/18) |
<0,066 |
|
2Б |
7,14 (2/28) |
10,7 (3/28) |
11,1 (2/18) |
16,6 (3/18) |
<0,051 |
|
3-4 |
3,5 (1/28) |
7,14 (2/28) |
0,0 (0/18) |
0,0 (0/18) |
<0,013 |
|
ОИК (ALI) |
10,7 (3/28) |
10,7 (3/28) |
11,1 (2/18) |
11,1 (2/18) |
<0,071 |
*p - для сравнения исходных значений между группами (критерий χ2)
В отдаленном послеоперационном периоде частота возврата ОИК и частота ретромбозов оперированных артерий были статистически сопоставимы в группах пациентов, перенесших коронавирусную инфекцию и без таковой в анамнезе.
Анализ публикаций, посвященных отдаленным результатам открытой реваскуляризации у пациентов, оперированных по поводу ОИК в острой стадии коронавирусной инфекции, ограничивается единичными клиническими примерами и демонстрирует противоречивые результаты в отдаленном послеоперационном периоде [12, 13].
Заключение
Анализ данных 136 пролеченных пациентов с ОИК продемонстрировал значительные различия непосредственных результатов хирургического лечения в группах: лишь 23 пациента из 86 в группе исследования были выписаны из стационара, в контрольной группе выписаны с улучшением были 44 человека из пятидесяти. В течении года результаты получены у 77 % выписанных пациентов. Проходимость оперированных сосудистых бассейнов была сопоставима во II группе после перенесенного COVID-19 как через 6 месяцев (66,6 % против 64,3 %, p≤0,561), так и через 12 месяцев после вмешательства (61,1 % против 57,1 %, p≤0,522). Частота поздних ретромбозов составила 38,8 % (7 пациентов) в группе COVID-19 и 42,8 % (12 пациентов) в контрольной группе (p≤0,066). Частота развития рецидива ОИК в группах пациентов после перенесенного COVID-19 и контрольной, была сопоставима: 11,1 % относительно 10,7 %, p<0,076. Распределение пациентов с ХАН отличалось в группах. В группе исследования 16,6 % пациентов имели проявления ХАН 2Б стадии по классификации А.В. Покровского, тогда как в контрольной группе у 14,3 % больных преобладала ХАН 1 и 2А стадии (p=0,057). Чаще, повторные хирургические вмешательства выполнялись у больных II группы с коронавирусной инфекцией в анамнезе: 22,2 % и 17,8 % соответственно в I группе (p=0,048). Течение отдаленного послеоперационного периода открытой реваскуляризации отличалось в группах сравнения: прогноз рецидива ОИК у пациентов I группы (контроля) был хуже, однако, частота повторных реконструктивных операций была выше у пациентов II группы, перенесших коронавирусную инфекцию. Проявления ХАН в отсроченном п\операционном периоде у пациентов без COVID-19 в анамнезе носили более тяжелые клинические проявления.
Полученные данные свидетельствуют о том, что, несмотря на значительные различия непосредственных результатов лечения ОИК методами открытой хирургической реваскуляризации в группах пациентов с коронавирусной инфекцией и без таковой, частота ретромбозов оперированного сосудистого бассейна в отдаленном послеоперационном периоде сравниваемых групп больных сопоставима.


