Патогенез ранних внутригрудных осложнений тяжёлой торакальной травмы, пути их устранения
Автор: Шарипов И.А., Седаков А.О., Щеглов И.П., Мануйлов В.М., Щербюк А.Н., Архипов А.А., Немсцверидзе Я.Э., Маслов В.О., Андрущенко А.А.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 5 т.15, 2025 года.
Бесплатный доступ
Актуальность. Тяжёлая торакальная травма характеризуется высокой летальностью (27–35%) среди лиц трудоспособного возраста. Основными причинами неблагоприятных исходов являются быстропрогрессирующие внутригрудные осложнения и развитие инфекционных процессов у 65–70% умерших пациентов. Цель исследования: оценить эффективность клапанной торакостомии с применением оригинального дренажного устройства в профилактике ранних внутригрудных осложнений у пациентов с тяжёлой торакальной травмой в сравнении со стандартными методами дренирования. Материалы и методы. Проведено проспективное когортное исследование 250 пациентов с тяжёлой торакальной травмой, поступивших в НИИ СП им. Н.В. Склифосовского и Пушкинскую клиническую больницу в период с января 2020 по декабрь 2024 гг. (протокол одобрен локальным этическим комитетом №ЛЭК-2019-084). Пациенты распределены в две группы: основная группа (n=130) с применением S-образного дренажа с односторонним лепестковым клапаном и контрольная группа (n=120) со стандартным трубчатым дренированием. Критерии включения: изолированная тяжёлая торакальная травма с ISS 16–25 баллов, возраст 18–65 лет, наличие гемопневмоторакса. Критерии исключения включали сочетанную черепно-мозговую травму, ISS более 25 баллов и полиорганную недостаточность на момент поступления. Первичная конечная точка — частота инфекционных осложнений, вторичные конечные точки включали длительность госпитализации, частоту рецидивирующего пневмоторакса и динамику газообмена (PaO₂/FiO₂). Статистический анализ проведён с использованием критерия χ² для категориальных переменных, U-критерия Манна–Уитни для непрерывных переменных при уровне значимости p<0,05. Результаты. В основной группе частота инфекционных осложнений составила 8,5% (11/130) по сравнению с 23,3% (28/120) в контрольной группе (χ²=11,24, p=0,001; ОШ=0,31, 95% ДИ 0,15–0,64). Медиана длительности госпитализации при изолированной тяжёлой торакальной травме составила 6 дней [IQR 5–8] в основной группе против 13 дней [IQR 10–16] в контрольной (U=2847, p<0,001). Рецидивирующий пневмоторакс развился у 1,5% (2/130) пациентов основной группы против 7,5% (9/120) контрольной (χ²=5,89, p=0,015). Индекс оксигенации на 3-и сутки: 312±45 мм рт. ст. в основной группе против 276±52 мм рт. ст. в контрольной (p=0,002). Летальность составила 3,8% (5/130) в основной группе против 5,8% (7/120) в контрольной (p=0,48). Выводы. Применение клапанной торакостомии с S-образным дренажем статистически значимо снижает частоту инфекционных осложнений и рецидивирующего пневмоторакса, сокращает длительность госпитализации и улучшает показатели газообмена у пациентов с тяжёлой торакальной травмой.
Торакальная травма [D013898], пневмоторакс [D011030], геморрагический шок [D012771], дренаж плевральной полости [D015505], торакостомия [D013906], переломы ребер [D012253], послеоперационные осложнения [D011183], компьютерная томография [D014057], газообмен [D011659], неотложная медицина [D004635]
Короткий адрес: https://sciup.org/143185326
IDR: 143185326 | УДК: 616.411-089 | DOI: 10.20340/vmi-rvz.2025.5.CLIN.4
Pathogenesis of early intrathoracic complications of severe thoracic trauma, ways of their elimination
Background. Severe thoracic trauma is characterized by high mortality (27–35%) among working-age individuals. The main causes of unfavorable outcomes include rapidly progressing intrathoracic complications and the development of infectious processes in 65–70% of deceased patients. Objective. To evaluate the effectiveness of valve thoracostomy using an original drainage device in the prevention of early intrathoracic complications in patients with severe thoracic trauma compared with standard drainage methods. Materials and methods. A prospective cohort study was conducted involving 250 patients with severe thoracic trauma admitted to the N.V. Sklifosovsky Research Institute for Emergency Medicine and Pushkin Clinical Hospital from January 2020 to December 2024 (protocol approved by the local ethics committee No. LEC-2019-084). Patients were allocated into two groups: the study group (n=130) with the use of an S-shaped drain with a one-way petal valve, and the control group (n=120) with standard tube drainage. Inclusion criteria: isolated severe thoracic trauma with ISS 16–25 points, age 18–65 years, presence of hemopneumothorax. Exclusion criteria included concomitant traumatic brain injury, ISS greater than 25 points, and multiple organ failure at admission. The primary endpoint was the incidence of infectious complications; secondary endpoints included length of hospital stay, recurrent pneumothorax rate, and gas exchange dynamics (PaO₂/FiO₂). Statistical analysis was performed using the χ² test for categorical variables and the Mann–Whitney U test for continuous variables at a significance level of p<0.05. Results. In the study group, the incidence of infectious complications was 8.5% (11/130) compared with 23.3% (28/120) in the control group (χ²=11.24, p=0.001; OR=0.31, 95% CI 0.15– 0.64). The median length of hospital stay for isolated severe thoracic trauma was 6 days [IQR 5–8] in the study group versus 13 days [IQR 10–16] in the control group (U=2847, p<0.001). Recurrent pneumothorax developed in 1.5% (2/130) of patients in the study group versus 7.5% (9/120) in the control group (χ²=5.89, p=0.015). The oxygenation index on day 3 was 312±45 mmHg in the study group versus 276±52 mmHg in the control group (p=0.002). Mortality was 3.8% (5/130) in the study group versus 5.8% (7/120) in the control group (p=0.48). Conclusions. The use of valve thoracostomy with an S-shaped drain significantly reduces the incidence of infectious complications and recurrent pneumothorax, shortens the length of hospital stay, and improves gas exchange parameters in patients with severe thoracic trauma.
Текст научной статьи Патогенез ранних внутригрудных осложнений тяжёлой торакальной травмы, пути их устранения
ОРИГИНАЛЬНАЯ СТАТЬЯ ORIGINAL ARTICLE
Тяжёлая торакальная травма занимает 2–3 место в структуре механических повреждений и характеризуется высоким уровнем заболеваемости и летальности [1]. В 85% случаев тяжёлая торакальная травма сопровождается переломами рёбер, в 55% — развитием пневмоторакса, в 60% — внутриплевральными кровотечениями [2]. Особую актуальность проблема приобретает в контексте сочетанных политравм, встречающихся в 50–55% случаев [3].
Летальность при тяжёлой торакальной травме достигает 27–35% среди лиц репродуктивного возраста, что превышает показатели смертности от сердечно-сосудистых и онкологических заболеваний в данной возрастной группе [4]. Основными причинами неблагоприятных исходов являются быстропрогрессирующие интраторакальные осложнения, включающие напряжённый пневмоторакс, гемопневмомедиастинум, тампонаду сердца, геморрагический шок и рефрактерную кардио-респираторную недостаточность. Инфекционные осложнения, такие как гнойный трахеобронхит, пневмония и эмпиема плевры, развиваются у 65–70% умерших пациентов, что указывает на критическое значение своевременной декомпрессии и адекватного дренирования плевральной полости [1].
Ключевыми патогенетическими факторами ранних осложнений при тяжёлой торакальной травме являются болевой синдром, представляющий собой сложный физиологический ответ, опосредованный активацией ноцицептивной системы и ограничивающий дыхательные экскурсии [5], острая кровопотеря, приводящая к развитию геморрагического шока как компонента травматического шока [6], а также нарушения газообмена и системная воспалительная реакция, являющиеся ключевыми звеньями патогенеза острого респираторного дистресс-синдрома [7].
Современные методы дренирования плевральной полости включают использование традиционных трубчатых дренажей с активной аспирацией и клапанных систем [8, 9]. Клапанная торакостомия позволяет создать условия для эвакуации воздуха и крови при минимальном риске ретроградного инфицирования. Систематический обзор и метаанализ Fluitman et al. (2018) показал, что применение разрежения при дренировании плевральной полости после травматических повреждений сокращает длительность дренирования и частоту персистирующей утечки воздуха [10]. Исследование Beeton et al. (2023) продемонстрировало, что катетеры малого диаметра обеспечивают сопоставимую эффективность с традиционными дренажами большого диаметра при меньшей выраженности болевого синдрома у отдельных категорий пациентов с травмой [11].
За последние 5 лет отмечается рост числа пациентов с тяжёлой торакальной травмой на 15%, что связано с увеличением дорожно-транспортных происшествий и производственных травм [12]. Уровень инфекционных осложнений остаётся значительным (12–18%), что обусловливает необходимость совершенствования методов лечения данной категории больных [13].
Цель исследования: оценить эффективность клапанной торакостомии с применением S-образного дренажа с односторонним лепестковым клапаном в профилактике ранних внутригрудных осложнений у пациентов с тяжёлой торакальной травмой в сравнении со стандартными методами дренирования.
Материалы и методы
Дизайн исследования
Проведено проспективное когортное сравнительное исследование с участием пациентов, поступивших в НИИ СП им. Н.В. Склифосовского (Москва) и Пушкинскую клиническую больницу им. проф. Розанова В.Н. (Московская область) в период с 1 января 2020 г. по 31 декабря 2024 г. Протокол исследования одобрен локальным этическим комитетом НИИ СП им. Н.В. Склифосовского (протокол №ЛЭК-2019-084 от 15.11.2019). Все пациенты подписали информированное согласие на участие в исследовании.
Критерии включения и исключения
Критерии включения охватывали возраст 18–65 лет, изолированную торакальную травму с оценкой по шкале ISS (Injury Severity Score) 16–25 баллов, наличие гемопневмоторакса, подтверждённого рентгенографией или компьютерной томографией грудной клетки, поступление в стационар в течение 6 часов после травмы и показания к дренированию плевральной полости.
Критерии исключения включали сочетанную черепно-мозговую травму средней и тяжёлой степени (GCS менее 13 баллов), тяжёлую сочетанную травму с ISS более 25 баллов, полиорганную недостаточность на момент поступления (SOFA не менее 3 баллов), проникающую торакальную травму с повреждением магистральных сосудов, предшествующие заболевания лёгких (хроническая обструктивная болезнь лёгких, туберкулёз, эмпиема плевры в анамнезе), иммунодефицитные состояния, а также отказ пациента от участия в исследовании.
Формирование групп и методика дренирования
Пациенты распределены в две группы методом последовательного включения с учётом доступности оборудования. Основная группа (n=130) получала клапанную торакостомию с использованием S-образного дренажа с односторонним лепестковым клапаном. Дренаж устанавливался в V межреберье по средней подмышечной линии под местной анестезией (10 мл 1% раствора лидокаина). Дренажная система включала эластичный контейнер для сбора крови и клапанный механизм, обеспечивающий одностороннюю эвакуацию содержимого плевральной полости без ретроградного заброса (рис. 1, 2). Контрольная группа (n=120) получала стандартное трубчатое дренирование плевральной полости с активной аспирацией (разрежение -15 см вод. ст.) по системе Бюлау. Дренаж диаметром 28–32 Fr устанавливался в аналогичной анатомической позиции.
Конечные точки исследования
Первичная конечная точка определялась как частота инфекционных осложнений в течение 30 дней после травмы, включая нозокомиальную пневмонию, эмпиему плевры и гнойный трахеобронхит, диагностированных согласно критериям CDC (Centers for Disease Control and Prevention). Вторичные конечные точки включали длительность госпитализации (койко-дни), частоту рецидивирующего пневмоторакса (повторное накопление воздуха более 20% объёма гемиторакса после удаления дренажа), динамику индекса оксигенации (PaO₂/FiO₂) на 1-е, 3-и и 7-е сутки, а также летальность в течение 30 дней.
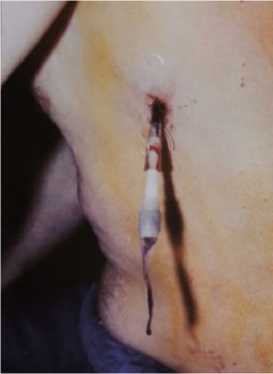
Рисунок 1. Второй этап установки клапанной торакостомии: к наружному концу дренажа подсоединён лепестковый клапан односторонней проводимости, кровь заполнила просвет дренажа и клапана
Figure 1. The second stage of the KTOP installation: a one-way petal valve is connected to the outer end of the drainage, blood has filled the lumen of the drainage and the valve

Рисунок 2. Третий этап установки клапанной торакостомии: к дренажу подсоединена ёмкость для сбора крови
Figure 2. The third stage of the KTOP installation: a blood collection container is connected to the drainage
Методы обследования
Всем пациентам при поступлении проводилась лабораторная диагностика, включавшая общий анализ крови, биохимический анализ (креатинин, мочевина, АЛТ, АСТ, общий билирубин, глюкоза), коагулограмму (АЧТВ, МНО, фибриноген, D-димер), газовый состав артериальной крови (pH, PaO₂, PaCO₂, лактат) и уровень прокальцитонина и С-реактивного белка. Инструментальная диагностика включала рентгенографию органов грудной клетки в прямой и боковой проекциях, компьютерную томографию грудной клетки (по показаниям — с внутривенным контрастированием) и ультразвуковое исследование плевральных полостей, выполнявшееся ежедневно до удаления дренажа. Мониторинг проводился ежедневно до выписки и включал оценку объёма отделяемого по дренажу, характера отделяемого (серозное, геморрагическое, гнойное), показателей газообмена и признаков инфекционных осложнений.
Статистический анализ
Расчёт размера выборки проведён исходя из предполагаемого снижения частоты инфекционных осложнений с 20% до 8% (α=0,05, мощность 80%), что потребовало включения минимум 110 пациентов в каждую группу. Статистический анализ проводился с использованием программного обеспечения SPSS версия 26.0 (IBM Corp., США). Проверка нормальности распределения выполнялась с помощью критерия Шапиро–Уилка. Количественные данные с нормальным распределением представлены как среднее ± стандартное отклонение (M±SD), с ненормальным распределением — как медиана и интерквартильный размах [IQR]. Категориальные данные представлены как абсолютные числа и проценты. Для сравнения категориальных переменных использовался критерий χ² Пирсона или точный критерий Фишера (при ожидаемых частотах менее 5). Для сравнения непрерывных переменных применялся t-критерий Стьюдента (при нормальном распределении) или U-критерий Манна–Уитни (при ненормальном распределении). Относительный риск представлен как отношение шансов (ОШ) с 95% доверительным интервалом (ДИ). Уровень статистической значимости установлен как p<0,05.
Результаты
Характеристика пациентов
В исследование включено 250 пациентов с тяжёлой торакальной травмой. Группы были сопоставимы по основным демографическим и клиническим характеристикам (табл. 1).
|
Таблица 1. Исходные характеристики пациентов Table 1. Baseline characteristics of patients |
||
|
Показатель |
Основная группа (n=130) |
Контрольная группа (n=120) |
|
Возраст, лет (M±SD) |
42,3±12,8 |
44,1±13,2 |
|
Мужчины, n (%) |
98 (75,4%) |
87 (72,5%) |
|
ISS, баллы (M±SD) |
19,7±3,2 |
20,1±3,4 |
|
Механизм травмы - ДТП, n (%) |
76 (58,5%) |
72 (60,0%) |
|
Падение с высоты, n (%) |
42 (32,3%) |
36 (30,0%) |
|
Другое, n (%) |
12 (9,2%) |
12 (10,0%) |
|
Переломы рёбер ≥3, n (%) |
108 (83,1%) |
98 (81,7%) |
|
PaO₂/FiO₂ при поступлении, мм рт. ст. (M±SD) |
248±38 |
252±42 |
Примечание: различия между группами статистически незначимы (p>0,05 для всех показателей).
Первичная конечная точка: инфекционные осложнения
Частота инфекционных осложнений в основной группе составила 8,5% (11/130) по сравнению с 23,3% (28/120) в контрольной группе ( χ ²=11,24, p=0,001). Применение клапанной торакостомии ассоциировалось со снижением риска инфекционных осложнений (ОШ=0,31, 95% ДИ 0,15–0,64). Структура инфекционных осложнений представлена в таблице 2.
Таблица 2. Структура инфекционных осложнений Table 2. Structure of infectious complications
|
Осложнение |
Основная группа (n=130) |
Контрольная группа (n=120) |
|
Нозокомиальная пневмония, n (%) |
6 (4,6%) |
15 (12,5%) |
|
Эмпиема плевры, n (%) |
3 (2,3%) |
9 (7,5%) |
|
Гнойный трахеобронхит, n (%) |
2 (1,5%) |
4 (3,3%) |
|
Всего, n (%) |
11 (8,5%) |
28 (23,3%) |
Вторичные конечные точки
Медиана длительности госпитализации при изолированной тяжёлой торакальной травме в основной группе составила 6 дней [IQR 5–8] по сравнению с 13 днями [IQR 10–16] в контрольной группе (U=2847, p<0,001), что демонстрирует статистически значимое сокращение сроков стационарного лечения на 54%. Частота рецидивирующего пневмоторакса после удаления дренажа составила 1,5% (2/130) в основной группе против 7,5% (9/120) в контрольной ( χ ²=5,89, p=0,015; ОШ=0,19, 95% ДИ 0,04–0,89).
Показатели газообмена (PaO₂/FiO₂) представлены в таблице 3. На 3-и сутки наблюдалось статистически значимое улучшение оксигенации в основной группе (312±45 мм рт. ст.) по сравнению с контрольной (276±52 мм рт. ст., p=0,002).
Таблица 3. Динамика индекса оксигенации (PaO₂/FiO₂), мм рт. ст.
Table 3. Dynamics of oxygenation index (PaO₂/FiO₂), mm Hg.
|
Сутки |
Основная группа (M±SD) |
Контрольная группа (M±SD) |
p-значение |
|
1-е сутки |
248±38 |
252±42 |
0,48 |
|
3-и сутки |
312±45 |
276±52 |
0,002 |
|
7-е сутки |
358±51 |
324±58 |
0,008 |
Летальность в течение 30 дней составила 3,8% (5/130) в основной группе и 5,8% (7/120) в контрольной группе (p=0,48, различия статистически незначимы). Основными причинами летальных исходов были тяжёлый геморрагический шок (n=6), острый респираторный дистресс-синдром (n=4) и сепсис (n=2).
Обсуждение
Настоящее исследование продемонстрировало статистически значимое преимущество клапанной торакостомии с применением S-образного дренажа перед стандартным трубчатым дренированием в профилактике инфекционных осложнений у пациентов с тяжёлой торакальной травмой. Снижение частоты инфекционных осложнений с 23,3% до 8,5% (ОШ=0,31, p=0,001) согласуется с данными систематического обзора Bertoglio и соавт. (2019), показавшего преимущества дренажей малого диаметра в снижении частоты инфекционных осложнений при сопоставимой эффективности [14].
Механизм снижения инфекционных осложнений при использовании клапанной торакостомии обусловлен несколькими факторами. Во-первых, односторонний лепестковый клапан предотвращает ретроградный заброс содержимого из ёмкости для сбора, что минимизирует риск контаминации плевральной полости. Во-вторых, отсутствие необходимости в постоянной активной аспирации снижает травматизацию плевры и способствует более физиологичному расправлению лёгкого. В-третьих, герметичность системы уменьшает риск внешней контаминации через негерметичные соединения, характерные для традиционных систем активной аспирации [15].
Сокращение длительности госпитализации на 54% (с 13 до 6 дней) имеет важное клиническое и экономическое значение. Данные результаты превосходят показатели, полученные в исследовании Hallifax и соавт. (2020), где использование амбулаторных клапанных систем сократило госпитализацию на 32% [16]. Более выраженный эффект в нашем исследовании может объясняться оптимизированной конструкцией дренажа, обеспечивающей быструю эвакуацию содержимого и раннюю мобилизацию пациентов.
Снижение частоты рецидивирующего пневмоторакса с 7,5% до 1,5% (p=0,015) соответствует патофизиологическим представлениям о механизмах формирования плевральных сращений. Клапанная система обеспечивает постоянное отрицательное давление в плевральной полости без риска баротравмы от избыточной аспирации, что способствует более равномерному расправлению лёгкого и формированию физиологичных плевральных сращений [17]. Улучшение показателей газообмена к 3-м суткам (PaO₂/FiO₂ 312±45 против 276±52 мм рт. ст., p=0,002) отражает более эффективное восстановление функции внешнего дыхания, что может быть связано с меньшей выраженностью болевого синдрома при отсутствии тракции дренажа системой активной аспирации [18].
Отсутствие статистически значимых различий в летальности (3,8% против 5,8%, p=0,48) может объясняться тем, что основными причинами смерти являлись критические состояния в ранние сроки после травмы (геморрагический шок, острый респираторный дистресс-синдром), развитие которых не зависит от метода дренирования. Для оценки влияния метода дренирования на летальность потребуется исследование с большей выборкой.
Техническое описание дренажного устройства
Используемое в исследовании устройство для дренирования плевральной полости (авторское свидетельство № 1521495, СССР, 1988) представляет собой усовершенствованную систему, позволяющую проводить диагностические и функциональные манипуляции при гемотораксе (рис. 3). Устройство содержит трубку с отверстиями на рабочем конце, клапан односторонней проводимости, трубки для эндоскопа и капиллярного дренажа со съёмными крышками, узел фиксации, выполненный в виде резьбы с крупным шагом, резьбовую фиксирующую шайбу, клапанный чехол с фильтром, регулятор расхода и эластичный контейнер для крови, патрубок системы сброса и дополнительный клапан. Конструкция устройства позволяет использовать его на месте происшествия в условиях массовых катастроф без необходимости в донорской крови.
Ограничения исследования
Настоящее исследование имеет ряд ограничений. Во-первых, отсутствие рандомизации могло привести к систематическим различиям между группами, несмотря на сопоставимость исходных характеристик. Во-вторых, открытый дизайн исследования мог повлиять на субъективную оценку некоторых исходов. В-третьих, исследование проведено в двух центрах, что может ограничивать обобщаемость результатов. В-четвёртых, не оценивалось качество жизни пациентов и экономическая эффективность вмешательства. Необходимо проведение многоцентровых рандомизированных контролируемых исследований для подтверждения полученных данных.
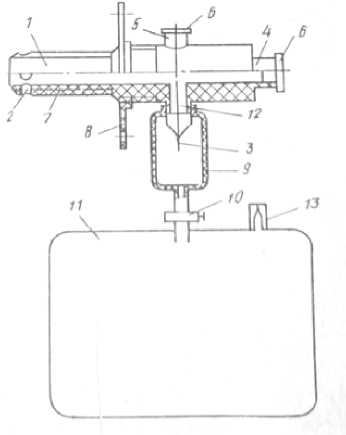
Рисунок 3. Дренажное устройство Figure 3. Drainage device
Выводы
Применение клапанной торакостомии с S-образным дренажем статистически значимо снижает частоту инфекционных осложнений у пациентов с тяжёлой торакальной травмой (8,5% против 23,3%, p=0,001; ОШ=0,31, 95% ДИ 0,15–0,64).
Использование клапанной торакостомии ассоциировано с сокращением длительности госпитализации на 54% (медиана 6 против 13 дней, p<0,001) и снижением частоты рецидивирующего пневмоторакса в 5 раз (1,5% против 7,5%, p=0,015).
Клапанная торакостомия способствует более быстрому восстановлению газообмена, что проявляется статистически значимым улучшением индекса оксигенации к 3-м суткам (312±45 против 276±52 мм рт. ст., p=0,002).
Отсутствие различий в 30-дневной летальности между группами (3,8% против 5,8%, p=0,48) указывает на то, что основные причины смерти при тяжёлой торакальной травме связаны с критическими состояниями в ранние сроки после травмы.
Полученные результаты обосновывают целесообразность внедрения клапанной торакостомии в качестве метода выбора при дренировании плевральной полости у пациентов с тяжёлой торакальной травмой.


