Перинатальные исходы и факторы риска переношенной беременности у женщин старше 35 лет
Автор: Субанова Г.А., Карыбекова А.М., Аскеров А.А., Субанова Н.А., Ырысбаев Э.Ы., Ырысбаев А.Ы., Омуралиева Ч.Э.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 2 т.12, 2026 года.
Бесплатный доступ
Переношенная беременность остаётся значимой клинической проблемой современного акушерства, особенно среди женщин старшего репродуктивного возраста. Целью исследования явилось изучение частоты переношенной беременности, структуры факторов риска, методов родоразрешения и перинатальных исходов у женщин ≥35 лет. Проведён ретроспективный анализ историй родов за 2020–2022 годы, зарегистрированных в Ошском городском перинатальном центре. Оценены типы перенашивания, распространённость экстрагенитальной патологии, акушерский анамнез, данные диагностики, а также тактика ведения родов. Установлено, что доля запоздалых родов среди женщин старше 35 лет превышает аналогичные показатели у женщин более молодого возраста. Наиболее значимыми факторами риска оказались анемия, хронические воспалительные заболевания органов малого таза и перенесённые аборты. Определены особенности родоразрешения и частота оперативных вмешательств. Полученные данные подчеркивают необходимость ранней диагностики перенашивания беременности и проведения целевых профилактических мероприятий.
Переношенная беременность, запоздалые роды, факторы риска, старше 35 лет, мизопростол, катетер Фолея, кесарево сечение
Короткий адрес: https://sciup.org/14134443
IDR: 14134443 | УДК: 618.39 | DOI: 10.33619/2414-2948/123/31
Perinatal Outcomes and Risk Factors of Postterm Pregnancy in Women Over 35 Years Old
Postterm pregnancy remains a significant clinical problem in modern obstetrics, especially among women of advanced reproductive age. The aim of the study was to investigate the incidence of postterm pregnancy, the structure of risk factors, methods of delivery, and perinatal outcomes in women aged ≥35 years. A retrospective analysis of delivery records for 2020–2022 registered at the Osh City Perinatal Center was conducted. The types of postterm pregnancy, prevalence of extragenital pathology, obstetric history, diagnostic data, and labor management tactics were evaluated. It was established that the proportion of postterm deliveries among women over 35 years exceeds similar indicators in younger women. The most significant risk factors were anemia, chronic inflammatory diseases of the pelvic organs, and previous abortions. Features of delivery management and the frequency of operative interventions were determined. The obtained data emphasize the need for early diagnosis of postterm pregnancy and targeted preventive measures.
Текст научной статьи Перинатальные исходы и факторы риска переношенной беременности у женщин старше 35 лет
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 618.39
Благоприятный перинатальный исход определяется рождением здорового ребёнка при стабильном состоянии матери. Несмотря на значительный прогресс в акушерстве, переношенная беременность (≥42 недель) остаётся фактором высокого перинатального риска, ассоциированным с внутриутробной гипоксией, мекониальной аспирацией, асфиксией новорождённых и увеличением частоты оперативного родоразрешения [1].
Высокая частота перинатальных осложнений и смертности при переношенной беременности связана, главным образом, с внутриутробной гипоксией плода, асфиксией новорожденного и аспирацией околоплодных вод. При попадании мекония в околоплодные воды у 10–30% новорожденных развиваются дыхательные нарушения различной степени тяжести, а уровень неонатальной смертности при аспирации мекония составляет, по разным источникам, от 19% до 34% [2].
По данным различных авторов, доля переношенной беременности колеблется от 4 до 14%, в то время как истинное перенашивание составляет лишь 1–3% [3].
Физиологическое течение родов определяется их спонтанным началом, отсутствием факторов риска и удовлетворительным состоянием матери и ребёнка. Перенашивание, напротив, характеризуется морфофункциональными изменениями плаценты, снижением толерантности плода к гипоксии, нарушением конфигурации головки в родах и повышением риска родовой травмы. В результате выявлены факторы, способствующие перенашиванию беременности: возраст беременных выше 30 лет и в основном — это первородящие; хронические заболевания инфекционной и неинфекционной природы [4-6].
Исторически признаки переношенности у новорождённых были описаны ещё в XX веке как комплекс Беллентайна–Рунге. В современной клинической практике различают два типа перенашивания: истинное (биологическое) и мнимое (хронологическое), требующее точной диагностики, преимущественно на основе данных УЗИ I триместра [2, 7].
Особую значимость переношенная беременность приобретает у женщин старше 35 лет, поскольку именно в этой возрастной группе возрастает частота экстрагенитальной патологии, хронических воспалительных заболеваний, эндокринных нарушений, бесплодия и перенесённых абортов, что может влиять на регуляцию родовой деятельности [6].
Тактика управления родами при переношенной беременности разнообразна и зависит от конкретной акушерской ситуации. У женщин, находящихся на 41 неделе беременности, рекомендуется госпитализация в отделении патологии беременных. После дополнительного обследования там принимается решение о стратегии ведения родов. В случае переношенной беременности возможно естественное начало родов, но при их отсутствии может потребоваться искусственная родостимуляция. Первым показанием для индукции является переношенная неосложненная беременность - более 41недели 2дня гестации при доказанном сроке по первому раннему УЗИ (это вмешательство необходимо, чтобы избежать перенашивания, так как оно связано с меньшим количеством перинатальных смертей, чем выжидательная тактика [8].
При незрелой шейке матки на протяжении нескольких дней применяются местные препараты в виде гормональных гелей, способствующие её размягчению и постепенному раскрытию цервикального канала. После этого проводится терапия, направленная на усиление сократительной активности матки. Во время естественных родов при переношенной беременности необходимо регулярно контролировать состояние плода — выслушивать сердечные тоны и выполнять фонокардиографию. В ряде случаев, например при признаках острой внутриутробной гипоксии, слабости родовой деятельности, клинически узком тазе, тазовом предлежании плода, наличии рубца на матке и других осложнениях, у женщин с переношенной беременностью может возникнуть необходимость в оперативном родоразрешении. К таким методам относятся вакуум-экстракция, использование акушерских щипцов или выполнение кесарева сечения [6].
Метаанализ доступных источников по использованию различных методов введения мизопростола позволяет авторам сделать вывод, что врачи могут принимать решение об использовании данного препарата внутрь или влагалищно в каждом конкретном случае, учитывая состояние беременной женщины и ребенка. Анализ литературы за последние 20 лет, посвященной применению влагалищных систем динопростона с дробным введением препарата (аналога PGE2) для индукции родов, исследование эффективности и безопасности такой системы у 18 беременных показало, что эффективность этого метода индукции родов сопоставима с другими методами предварительной подготовки и индукции родов [9, 10].
Однако в последнее время набирает силу в акушерской деятельности при запоздалых родах использование катетера Фолея. По данным метаанализа, которого мы изучали, было выявлено, что использование катетера Фолея приводит к успешному вагинальному родоразрешению в 40% случаев [10, 11].
При отсутствии эффекта от жидкого мизопростола, катетера Фолея и других методов родостимуляции, а также при нарастании осложенений необходимо провести экстренную операцию кесарево сечений [12].
Настоящее исследование направлено на изучение структуры факторов риска, частоты переношенной беременности и перинатальных исходов у женщин старшего репродуктивного возраста.
Материалы и методы исследования
Изучены структуры показателей родов за 2020-2022 годы в родильном перинатальном центре города Ош, в частности беременных женщин 35лет и старше. Для постановки диагноза запоздалые роды использованы дата последней менструации, УЗИ 1- триместре, ощущения 1ое шевеления плода. Изучены методы родоразрешения запоздалых родов, такими методами, как медикаментозная стимуляция родов с помощью жидкого мизопростола (перорально, 25 мкг), механическая стимуляция родов с помощью катетера Фолея, а также метод хирургического родоразрешения с помощью кесарево сечения. Были изучены факторы риска развития запоздалых родов.
Результаты и обсуждения
С целью изучения факторов риска запоздалых родов, отобраны истории родов с данной патологией за 2020-2022 гг. беременных женщин 35лет и старше в городском перинатальном центре города Ош. В 2020году всего родов-7672, преждевременные роды — 1077( 14%), из них старше 35лет — 340(31,5%), запоздалые роды — 117(1,5%), из них старше 35лет — 65 (55,5%).
В 2021 г всего родов — 8669, преждевременные роды — 1106( 12,7%) из них старше 35лет —450(13%), запоздалые роды-120(1,3%), из них старше 35лет -77 (64%).
В 2022 г родов — 9499, преждевременные роды — 1347(14,1%), из них старше 35лет — 550(40,8%), запоздалые роды — 76(0,8%), из них старше 35лет — 33(43,4%).
В нашем исследовании частота запоздалых родов составила около 1,2 %. Эти показатели соответствуют российским — 1-3% [13], и других стран — 1,9% [4].
Среднее значение физиологических родов за три года составило 84,7%, а преждевременных родов — 13,6%. что соответствует предоставленным ранее данным по Республике [14].
Преждевременные роды составляют 9,5% от всех родов, варьируясь в зависимости от гестационного возраста: от 22 до 28 недель беременности (5–7% всех преждевременных родов), от 29 до 34 недель беременности (33–42%), в период от 34 до 37 недель беременности (50–60%) [4].
Таблица 1
СТРУКТУРА ПОКАЗАТЕЛЕЙ РОДОВ за 2020-2022 гг в родильном перинатальном центре города Ош
|
Показатели |
2020 |
% |
2021 |
% |
2022 |
% |
среднее |
% |
|
Всего родов |
7672 |
100 |
8669 |
100 |
9499 |
100 |
8613 |
100 |
|
Самостоятельные срочные роды |
6649 |
86,6 |
7107 |
81,9 |
8152 |
85,8 |
7302 |
84,7 |
|
Преждевременные роды |
1077 |
14,0 |
1106 |
12,7 |
1347 |
14,1 |
1176 |
13,6 |
|
Запоздалые роды |
117 |
1,5 |
120 |
1,3 |
76 |
0,8 |
104 |
1,2 |
|
Мнимое (хронологическое), или пролонгированную беременность. |
64 |
0,8 |
68 |
0,7 |
36 |
0,37 |
56 |
0,6 |
|
Истинное (биологическое) перенашивание |
53 |
0,7 |
52 |
0,6 |
40 |
0,42 |
48 |
0,6 |
|
Домашние роды |
18 |
0,2 |
20 |
0,23 |
15 |
0,15 |
17,6 |
0,2 |
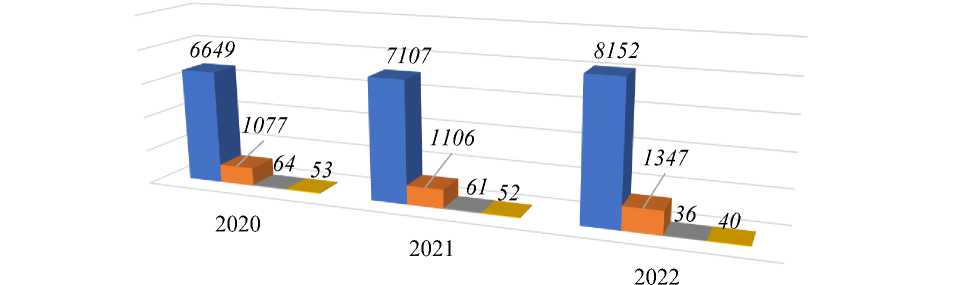
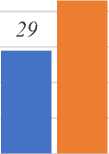
Из представленных данных в Таблице 1 и Рисунка 1 видно, что средние арифметические показатели родов за 3 года: самостоятельных срочных родов-7302(84,7%); преждевременных родов-1176, что составляют 13,6%, что соответствует статистике данных Савельевой Г.М.(5-18%); запоздалых родов — 104 (1,2%), составляет только 1-3. Домашние роды составляют 17,6(0,2%).
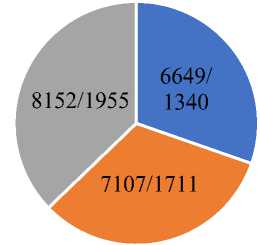
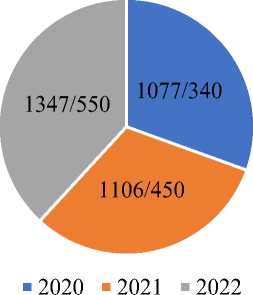
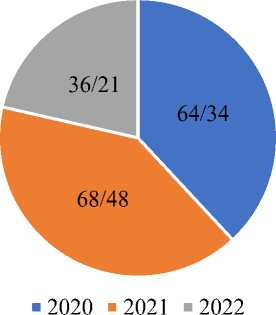
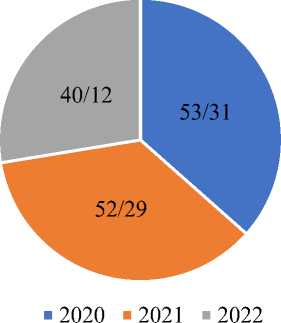
В Таблице 2 и Рисунках 2, 3 видно, что количество запоздалых родов у женщин старше 35 лет за 2020-2022 годы было выше чем самостоятельных срочных, преждевременных родов. Запоздалых родов за 2020 г — 55,55%, за 2021 г — 64,17%, за 2022 г — 43,42%. У беременных старше 35 лет чаще возникают запоздалые роды по сравнению с беременными моложе 35 лет.
-
■ Самостоятельные срочные роды
-
■ Преждевременные роды
-
■ мнимое (хронологическое), или пролонгированную беременность.
-
■ истинное (биологическое) перенашивание
Рисунок 1. Показатели родов за 2020-2022 гг в родильном перинатальном центре города Ош
СТРУКТУРА РОДОВ БЕРЕМЕННЫХ СТАРШЕ 35 ЛЕТ в Ошском городском перинатальном центре (2020-2022 гг.)
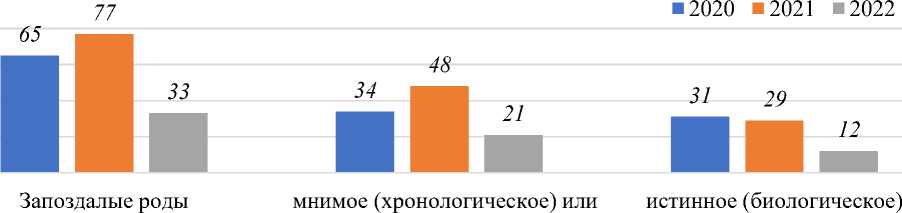
Таблица 2
Рисунок 2. соотношение запоздалых родов за 2020, 2021, 2022 годы у беременных старше 35 лет
■ 2020 ■ 2021 ■ 2022
Преждевременные роды
Самостоятельные срочные роды
мнимое (хронологическое) или пролонгированную беременность
истинное (биологическое) перенашивание
Рисунок 3. соотношение самостоятельных, преждевременных и запоздалых родов за 2020, 2021, 2022 годы у беременных старше 35 лет
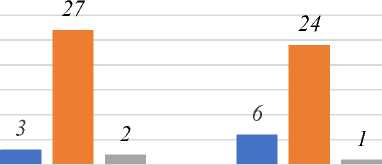
Как видно из данных, представленных в Таблице 3 и на Рисунке 4 основными факторами риска запоздалых родов у беременных старше 35 лет являются: различные экстрагенитальные заболевания — 92,9%, из них основное место занимает анемия — 90,3%. Второй основной фактор риска это воспалительные заболевания внутренних половых органов — 89,26%. Третий — перенесенные аборты, которые составляют 85,19%. Четвертый — часто встречающийся фактор, психоэмооциональный стресс — 49,26%. В более ранних исследованиях, проводивщих ретроспективный анализ историй родов в НИИ акушерства, гинекологии и перинатологии (г. Санкт-Петебург), количество эктрагенитальных патологий составил 67,3% [11].
Среди заболеваний основная доля принадлежит патология щитовидной железы — 31,7%, инфекции мочевыводящих путей — 30,4%, детские инфекции в анамнезе — 15,7%. Из гинекологических заболеваний, у 18,9% отмечались воспалительные заболевания органов малого таза, у 5,4% — нарушения менструально-овариального цикла. У 4,5% обследованных женщин в анамнезе были запоздалые роды. Беременность протекала с осложнениями у 78,3% женщин, из них в 21,4% случаев — с угрозой прерывания, в 9,3% — с хронической фетоплацентарной недостаточностью, 8,2% — с многоводием. Из экстрагенитальных заболеваний во время беременности наиболее часто встречалась анемия — 29,7% обследованных, гестационный пиелонефрит — у 3,8 [15].
Таблица 3
СТРУКТУРА ФАКТОРОВ РИСКА ПРИВОДЯЩИЕ К ЗАПОЗДАЛЫМ РОДАМ У БЕРЕМЕННЫХ СТАРШЕ 35 ЛЕТ
|
Факторы риска |
° Й Беременные женщины с запоздалыми родами I 3 старше 35лет 2020(55) 2021(77) 2022(33) 770 х© s 270 § ~ s й s ~ s 2 |
|
перенесенные детские инфекционные заболе-вания (ветряная оспа, корь, краснуха |
55 20,37 23 19 4 21 17 4 11 5 6 |
|
Инфантилизм |
15 5,56 3 2 4 2 2 6 3 3 |
|
различные экстрагенитальные заболевания из них анемия |
251 92,9 76 51 25 79 54 25 96 63 33 244 90,3 71 48 23 79 54 25 94 61 33 |
|
Психоэмоциональный стресс |
133 49,26 42 22 20 40 19 21 51 43 8 |
|
нарушения менструальной функции, |
83 30,74 32 18 14 30 17 13 21 15 6 |
|
эндокринные заболевания |
38 14,07 17 9 8 11 5 6 10 4 6 |
|
гестозы (поздние), |
34 12,59 12 9 3 13 19 3 9 7 2 |
|
неправильные положения плода и вставления головки |
17 6,30 5 3 2 4 2 2 8 3 5 |
|
нарушения гипофизарнонадпочечниковой системы плода |
7 2,59 3 3 0 2 1 1 2 2 0 |
|
пороки развития плода |
10 3,70 2 1 1 2 2 0 5 3 2 |
|
перенесенные аборты |
230 85,19 77 25 52 79 33 46 74 38 36 |
|
воспалительные заболевания внутренних половых органов |
241 89,26 78 29 49 75 31 44 88 42 46 |
В исследованиях, проводившихся на базе родильного отделения Областного Перинатального центра за 2018-2020 гг, было выявлено следующее: воспалительные заболевания органов малого таза — у 9 женщин (75%), нарушения менструального цикла — у 3 женщин (25%), анемия — у 17 женщин (73,9%), инфекции мочевыводящих путей (хронический пиелонефрит, цистит) - у 12 женщин (63,1%) [6].
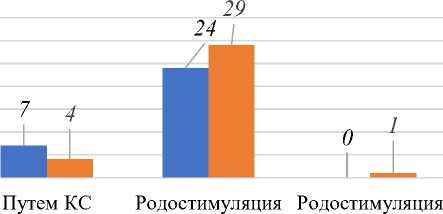
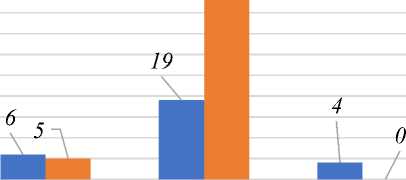
В Таблице 4 и на Рисунке 5 видно, что наиболее частый родоразрешения при запоздалых родов была родостимуляция жидким мизопростолом, на втором месте операция кесерево сечение, затем родостимуляция катетером Фолея. Однако метод родостимуляции катетором Фолея с каждым годом увеличивается и чаще применяется при истинном(биологическом) перенашивании. Однако в последнее время набирает силу в акушерской деятельности при запоздалых родах использование катетера Фолея. Было выявлено, что использование катетера Фолея приводит к успешному вагинальному родоразрешению в 40% случаев [9, 11].
89,26
2,59
12…
20,37
5,56
92,9
90,37
30,…
49,26
-
■ перенесенные детские инфекционные заболевания (ветряная оспа, корь, краснуха
-
■ инфантилизм
-
■ различные экстрагенитальные
-
■ заболевания из них анемия
-
■ Психоэмоциональный стресс
-
■ нарушения менструальной функции,
-
■ эндокринные заболевания
-
■ гестозы (поздние),
-
■ неправильные положения плода и вставления головки
-
■ нарушения гипофизарно-надпочечниковой системы плода
-
■ пороки развития плода
Рисунок 4. Структура факторов риска приводящие к запоздалым родам у берменных старше 35 лет
СТРУКТУРА ИСХОДОВ ЗАПОЗДАЛЫХ РОДОВ за 2020-2022 гг, в том числе у беременных старше 35 лет
Таблица 4
|
Показатели |
о |
3 s &" s и |
\o o\ |
8 |
3 s & s и |
o\ |
3 S s и |
o\ |
|
|
Всего родов |
7672 |
1745 |
22,75 |
8669 |
2243 |
25,87 |
8613 |
2538 |
29,47 |
|
Самостоятельные срочные роды |
6649 |
1340 |
20,15 |
7107 |
1711 |
24,07 |
8152 |
1955 |
23,98 |
|
Запоздалые роды |
117 |
65 |
55,56 |
120 |
77 |
64,17 |
76 |
33 |
43,42 |
|
истинное (биологическое) перенашивание |
53 |
31 |
58,49 |
52 |
29 |
55,77 |
40 |
12 |
30,00 |
|
Путем КС |
10 |
7 |
70,00 |
12 |
6 |
50,00 |
5 |
4 |
80,00 |
|
Родостимуляция с мизопростолом |
33 |
24 |
72,73 |
36 |
19 |
52,78 |
29 |
4 |
13,79 |
|
Родостимуляция с катетором Фолея |
10 |
- |
0,00 |
4 |
4 |
100,00 |
6 |
4 |
66,67 |
|
мнимое (хронологическое), или пролонгированную беременность. |
64 |
34 |
53,13 |
68 |
48 |
70,59 |
36 |
21 |
58,33 |
|
Путем КС |
6 |
4 |
66,67 |
7 |
5 |
71,43 |
4 |
2 |
50,00 |
|
Родостимуляция с мизопростолом |
55 |
29 |
52,73 |
59 |
43 |
72,88 |
25 |
15 |
60,00 |
|
Родостимуляция с катетором Фолея |
3 |
1 |
33,33 |
2 |
- |
0,00 |
7 |
4 |
57,14 |
-
■ истинное (биологическое) перенашивание
-
■ истинное (биологическое) перенашивание
■ мнимое (хронологическое), или пролонгированную беременность.
с мизопростолом с катетором Фолея
■ мнимое (хронологическое), или пролонгированную беременность.
Путем КС Родостимуляция Родостимуляция с мизопростолом с катетором Фолея
-
■ истинное (биологическое) перенашивание
-
■ мнимое (хронологическое), или пролонгированную беременность.

Путем КС
Родостимуляция с мизопростолом
Родостимуляция с катетором Фолея
Рисунок 5. Структура исходов запоздалых родов за 2020-2022 годы, в том числе у беременных старше 35 лет
Частота кесаревых сечений была достоверно выше в группе индукции родов (33,8 против 21,1%, p< 0,001 [16].
По данным исследований на базе родильного отделения Самаркандского областного перинатального центра за 2018-2020 гг было выявлено, что родоразрешение при запоздалых родах путем кесерево сечения составило 52% [6]. Это соотвествует среднему показателю кесерево сечения в нашем исследовании.
При переношенной беременности России по их клиническому протоколу применяется мифепристон для досозревание шейки матки и развитие родовой деятельности в течение 48 ч (ОР=2,41; 95% ДИ 1,70-3,42) и этот эффект сохраняется в течение 96 часов [17].
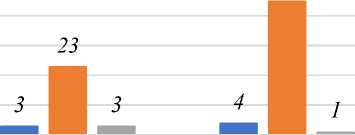
Согласно данным, представленным в Таблице 5 и на Рисунке 6 наиболее частый метод диагностики запоздалых родов по дате последней менструации составляет среднее значение истинного перенашивания — 80%. При мнимой (хронологической), или пролонгированной беременности 61,51%, ощущения 1-го шевеления плода при истинном (биологическом) перенашивании составляет 100%. Ощущения 1-ого шевеления плода среднее значение при мнимой (хронологической), или пролонгированной беременности составляет 61,11%.
Таблица 5
|
Показатели |
й н S й ей Н о |
\о о\ |
s |
£! о |
о\ |
s |
о |
о\ |
|
|
Запоздалые роды |
117 |
65 |
55,56 |
120 |
77 |
64,17 |
76 |
33 |
43,42 |
|
Истинное (биологическое) перенашивание |
53 |
31 |
58,49 |
52 |
29 |
55,77 |
40 |
12 |
30,00 |
|
Дата последней менструации |
3 |
3 |
100,00 |
5 |
3 |
60,00 |
5 |
4 |
80,00 |
|
Узи 1- триместре |
49 |
27 |
55,10 |
44 |
23 |
52,27 |
32 |
5 |
15,63 |
|
Ощущения 1-ое шевеления плода |
1 |
- |
0,00 |
3 |
3 |
100,00 |
3 |
3 |
100,00 |
|
Мнимое (хронологическое), или пролонгированную беременность. |
64 |
34 |
53,13 |
68 |
48 |
70,59 |
36 |
21 |
58,33 |
|
Дата последней менструации |
11 |
6 |
54,55 |
5 |
4 |
80,00 |
2 |
1 |
50,00 |
|
Узи 1-го триместре |
50 |
24 |
48,00 |
61 |
45 |
73,77 |
32 |
18 |
56,25 |
|
Ощущения 1-ое шевеления плода |
3 |
1 |
33,33 |
2 |
1 |
50,00 |
2 |
2 |
100,00 |
СТРУКТУРА ДИАГНОСТИКА ЗАПАОЗДАЛЫХ РОДОВ у беременных за 2020-2022 гг у берменных старше 35 лет
-
■ Дата последней менструации
-
■ Узи 1- триместре
-
■ Ощушения 1-ое шевеления плода
■ Дата последней менструации
■ Узи 1- триместре
■ Ощушения 1-ое шевеления плода
истинное (биологическое) перенашивание
мнимое (хронологическое), или пролонгированную беременность.
истинное (биологическое) перенашивание
мнимое (хронологическое), или пролонгированную беременность.
■ Дата последней менструации ■ Узи 1- триместре ■ Ощушения 1-ое шевеления плода 18

истинное (биологическое) перенашивание
мнимое (хронологическое), или пролонгированную беременность.
Рисунок 6. Структура диагностика запаоздалых родов у беременных за 2020-2022 годы, в том числе у берменных старше 35 лет
УЗИ-диагностика 1-ого триместра при истинном (биологическом) перенашивании — 40,99%. УЗИ-диагностика 1-ого триместра — 59,34%, В национальном руководстве акушерства указано, что частота истинного перенашивания, определяемого УЗИ-диагностика 1 триместра, составляет 1-3% [13].
Выводы
Средний показатель запоздалых родов за три года составляет 104 случая, что в нашем исследовании эквивалентно примерно 1,2%. При этом у женщин старше 35 лет на их долю приходится более 40% всех случаев запоздалых родов. Как отмечалось ранее, такая тенденция связана с возрастом беременных, а основными причинами являются: различные экстрагенитальные заболевания, включая анемию; перенесенные аборты; воспалительные заболевания органов малого таза.
Для снижения частоты запоздалых родов необходимы следующие меры: проведение профилактики общесоматических заболеваний у беременных, особенно среди женщин старше 35 лет; активное внедрение программ планирования семьи для уменьшения числа перенесенных абортов; усиление системы психологической поддержки для женщин как до беременности, так и во время нее.
Уровень анемии среди беременных в Кыргызстане в 3 раза выше, что указывает на недостаточную профилактическую работу в антенатальном периоде. Ситуация в Кыргызстане аналогична данным исследований в Узбекистане, что свидетельствует о влиянии экологических, пищевых и культурных факторов на развитие анемии.
Частота воспалительных заболеваний органов малого таза у беременных с запоздалыми родами в Оше и Самаркандской области в 3–4 раза превышает показатели Санкт-Петербурга. Это связано с недостаточной личной гигиеной, бесконтрольным использованием антибиотиков, самолечением и высокой распространенностью ЗППП.
Применение мизопростола при запоздалых родах у женщин старше 35 лет показало высокую эффективность. Использование УЗИ-диагностики в первом триместре для выявления риска запоздалых родов также продемонстрировало хорошие результаты. Однако определение запоздалых родов по моменту первого шевеления плода оказалось малоинформативным, поскольку многие женщины не могут точно вспомнить дату этого события.


