Персонализированный подход с учетом вариабельности клинических проявлений в лечении острого перианального венозного тромбоза
Автор: Гарманова Т.Н., Маркарьян Д.Р., Казаченко Е.А., Царьков П.В.
Журнал: Хирургическая практика @spractice
Рубрика: Статьи
Статья в выпуске: 3 (43), 2020 года.
Бесплатный доступ
Цель: изучение сроков, причин обращения к врачу пациентов с острым тромбозом и оценки удовлетворенности лечением.Какое исследование?Методы: в проспективное, когортное, наблюдательное, уницентровое исследование включены пациенты с острым перианальным венозным тромбозом (ОПВТ). При первичном обращении регистрировались ведущая жалоба, длительность симптомов, болевой синдром по ВАШ, размер, локализация, количество тромбированных узлов. При выборе тактики лечения учитывалось мнение пациента и совместно с врачом принималось решение либо о хирургическом удалении наружного тромбированного геморроидального узла, либо о консервативном лечении анальгетиками, венотониками и препаратами для нормализации стула. Оценивались болевой синдром на 3, 7, 30 день, общая удовлетворенность лечением на 30 день (да/нет).Результаты: в исследование включено 62 пациента. Ведущими симптомами были боль (69,4%) и дискомфорт (16,1%). В первые 72 часа от начала заболевания на прием обратились 21,5% пациентов, в срок 4-7 дней - 50%, > 8 дней - 28,5%. Боль при обращении составила в среднем 4 балла по ВАШ, в первые 3 суток - 5,9 баллов, в период 4-7 дней - 3,9 балла, > 8 дней - 2,5 балла. Операция проведена 64% пациентов, медиана болевого синдрома - 5 баллов, в группе консервативного лечения - 4,5 балла (p = 0,014). При обращении в течение первых 3 суток операция была выполнена в 66,7%, в период 4-7 дней - 77%, > 8 дней - 33%. Через 30 дней полностью удовлетворены 80,6% пациентов обеих групп. При ВАШ > 4 баллов ни один пациент не был удовлетворен консервативным лечением, при этом хирургическим лечением удовлетворены 80% пациентов. 2/3 пациентов, обратившихся на 4-7 сутки от начала заболевания, оказались недовольны консервативным лечением.Заключение: При выборе тактики лечения должны учитываться длительность заболевания, персистирование болевого синдрома при ОПВН > 3 дней, дискомфорт или наличие объемного образования. Персонализированный подход позволяет добиться удовлетворенности пациента проведенным лечением.
Острый тромбоз, тромбэктомия, персонализированная медицина, болевой синдром, геморроидальная болезнь
Короткий адрес: https://sciup.org/142230038
IDR: 142230038 | УДК: 616.147.17-007.64 | DOI: 10.38181/2223-2427-2020-3-11-16
Personalized approach to acute perianal venous thrombosis treatment depending on clinical manifestations
Aim: to investigate the time period and reasons for seeing a doctor of patients with acute thrombosis and to assess treatment satisfaction.Methods: The main complaints, symptom duration, pain severity and pathological process characteristics of patients with acute perianal venous thrombosis were recorded. The treatment strategy was determined by the doctor and the patient: the surgical thrombosed hemorrhoid removal or conservative treatment with analgesics, venotonics, drugs for stool softening. Pain severity on days 3, 7, 30 and overall satisfactions on day 30 were evaluated.Results: 62 patients were included. The main symptoms were pain (69.4%) and discomfort (16.1%). During the first 72 hours from the disease onset 21.5% of patients saw a doctor and 66.7% of all patients underwent the surgery, on day 4-7 - 50% saw a doctor and 77% underwent the surgery, > 8 days - 28.5% and 33% respectively. During the appointment pain was 4 points according to VAS, 3 days after surgery - 5.9 points, 4-7 days - 3.9 points, > 8 days - 2.5 points. 64% of patients underwent the surgery with average pain level of 5 points, in the conservative group - of 4.5 points (p = 0.014). On day 30 80.6% of all patients were completely satisfied. Having the pain severity > 4points nobody was satisfied with conservative treatment, while 80% of surgical patients were satisfied.Conclusion: Considering the symptom duration, pain continuing > 3 days, perianal discomfort ora «bump» the treatment tactics should be accepted by the doctor and the patient together for achieving a high treatment satisfaction.
Текст научной статьи Персонализированный подход с учетом вариабельности клинических проявлений в лечении острого перианального венозного тромбоза
Помимо хорошо известных хронических клинических проявлений геморроидальной болезни (выпадение геморроидальных узлов, кровотечение и зуд), могут возникать и острые состояния с выраженным болевым синдромом, которые имеют значимые экономические и социальные последствия из-за длительного течения, высокой стоимости лечения и снижения качества жизни. Это острое состояние которое часто возникает у пациентов молодого и работоспособного возраста, известно как острый тромбоз геморроидальных узлов [13] . Существуют данные о том, что острый тромбоз возникает не только в наружных геморроидальных сплетениях, но и во внутренних,тем не менее клиническая картинаэтих состоянийразлична, а данная работа посвящена изучению вопросов, касающихся острого периа-нального венозного тромбоза. В терминологии описания этого заболевания также есть некоторая путаница, так, существует несколько синонимов: острый тромбоз наружных геморроидальных узлов, острый геморрой, анальная гематома, перианальная гематома, тромбированный геморрой геморроидальный тромбоз и перианальный венозный тромбоз [1–3, 7, 9, 12, 21, 24, 27, 30]. По данным гистологических исследований, тромбы обнаруживается в перианаль-ных венах, а не в подкожной клетчатке, поэтому наиболее правильным мы считаем термин «острый перианальный венозный тромбоз» (ОПВТ) [3, 12, 14, 24, 30]. Тем не менее еще в 1982 году Thomson H. писал,что это заболеваниеявляется не «перианальным», а субанодермальным, так как периа-нальная зона включает в себя кожу с волосами, при этом частично внутрианальным, и не тромбом, а сгустком, и не в геморроидальном узле, так как геморроидального узла в пе-рианальной области в норме не определяется. Этиология этого состояния точно неизвестна [16]. В анамнезе у пациентов может быть эпизод интенсивного напряжения при подъеме тяжести или длительного сидения или беременность. Диагностика заболевания не представляет сложностей, классически это пациенты с выраженной болью и наличием объемного образования в перианальной области. Кроме того, иногда пациенты жалуются на кровотечение так как происходит некроз кожи над тромбом, в стадиираз-решения заболевания может отмечаться перианальный зуд.
На протяжении десятилетий пациентам предлагалось несколько вариантов консервативного и хирургического лечения, при этом срок от момента возникновения заболевания считался наиболее значимым для выбора метода лечения. Фактически, если диагноз поставлен в течение72 часов с момента первых проявлений, рекомендовалосьхи-рургическое лечение. В противном случае, если диагноз поставлен после 72 часов, практически всем пациентам предлагалось консервативное лечение.
Тем не менее, в реальной клинической практике встречаются ситуации, когда пациенты обращаются за меди- цинской помощью по поводу ОПВТ в более поздние сроки и с жалобами не только на болевой синдром. В таких ситуациях клиницистам крайне сложно принимать решение по выбору метода лечения только на основании длительности заболевания.
Целью данного исследования стало изучение сроков причин обращения пациентов с ОПВТ за медицинской помощью и оценка удовлетворенности пациентов лечением выбранного совместно с врачом на основании ведущих жалоб и желаний самого пациента.
Методы
В проспективное, когортное, наблюдательное, уницент-ровое исследование были включены пациенты обоих полов в возрасте от 18 до 75 лет с острым перианальным венозным тромбозом, которые обратились на первичный амбулаторный прием или проходили лечение в Клинике колопроктологии и малоинвазивной хирургии Сеченовского Университета с апреля по декабрь 2019 года. При первичном обращении у каждого пациента регистрировали ведущую жалобу, которая заставила обратиться его за медицинской помощью, длительность от момента заболевания до обращения к врачу, болевой синдром по ВАШ в момент возникновения ОПВТ и в день обращения,а также характеристики самого патологического процесса: размер, локализация и количество тромбированныхузлов наличие ОПВТ в анамнезе, сопутствующие заболевания анальной области, наличие и вид лечения, проведенного до визита в клинику. В исследование не включались беременные пациентки и роженицы. Диагностика заболевания основывалась на данных физикального осмотра периа-нальной области и жалоб пациента. Выбор тактики лечения определялся совместно врачом и пациентом,учитывая его жалобы, жизненную ситуацию и пожелания. Оперативное лечение проводилось в объеме удаления наружного тромбированного геморроидального узла под местной анестезией по стандартной методике,консерва-тивное лечение проводилось с применением системных и местных обезболивающих препаратов, венотоников и препаратов для нормализации стула. Удаление тромбированного узла выполнялось под местной анестезией при помощи скальпеля или монополярной элетрокоагуляции тромбированный наружный узел захватывался зажимом и пересекался у основания, внутренние геморроидальные узлы оставались интактными, рана не ушивалась.
За время периода наблюдения у пациентов оценивался болевой синдром на 3, 7 и 30 день после начала лечения, а также общая удовлетворенность пациентов лечением на 30 день после начала лечения. Удовлетворенность пациентов лечением определяли как субъективное отношение пациента к достижению той цели лечения,с которой он обратился к специалисту (да или нет). Пороговым значением уровня боли по шкале ВАШ было принято 4балла согласно рекомендациям ВОЗ о том,что именно боль 4 балла и выше по шкале ВАШ значительно нарушает качество жизни пациентов.
Статистический анализ проводили с помощью программного обеспечения IBM SPSS Statistics v23. Для сравнения категориальных значений в группах применяли точный тест Фишера, а для сравнения количественных показателей в группах — непарный критерий Стьюдента.
Результаты
В исследование было включено 62 пациентов. Среди них мужчин было 40,3% (n = 25), средний возраст пациентов составил 41,7±12,5 лет. При обращении у пациентов отмечались следующие симптомы: наличие объемного образования в перианальной области (80,6%), боль (73,6%) дискомфорт в перианальной области (зуд и жжение — 42,3%), кровотечение (28,6%), тревожность (27,4%), дискомфорт при движении (17,7%). Ведущим симптомом, заставившим пациента обратиться к врачу, была боль в перианальной области у 69,4% пациентов, дискомфорт в перианальной области — у 16,1%, кровь на белье или примесь крови к калу — у 8,1% и беспокойство по поводу появления объемного образования в области заднего прохода — у 6,4%.
В первые 72 часа от момента возникновения тромбоза на прием обратились только 21,5% пациентов, в срок от 4 до 7 дней — 50%, позднее 8 дней — 28,5% пациентов.
Болевой синдром на момент обращения варьировал от 0 до 8 (медиана 4) баллов по ВАШ, при этом отмечалась четкая зависимость выраженности болевого синдрома в зависимости от сроков возникновения заболевания. Так у пациентов, обратившихся в течение первых 3 суток от возникновения тромба, среднее значение уровня боли со-ставило5,9 балла по ВАШ, в период с 4 до7 дней — 3,9 балла по ВАШ, позднее 8 дней — 2,5 балла по ВАШ (рис. 1).
У 55 пациентов имелся один тромбированный узел у 5 — 2 узла, у 2 пациентов имелся циркулярный периа-нальный тромбоз. Средний размер тромбированного узла составил 2,1±1,1 см (от 0,5 до 5 см), выраженный перифокальный отек имелся у 16 пациентов. У 15 пациентов при осмотре были выявлены увеличенные внутренние геморроидальные узлы, а у 2 — хроническая анальная трещина При проведении корреляционного анализа размера тромбированного узла и выраженности болевого симптома связи этих двух параметров не было выявлено (r = 0,0003)
Оперативное лечение проведено у 64% пациентов, при этом медиана болевого симптома среди них по ВАШ составила 5 баллов. В этой группе пациентов медиана болевого синдрома в день возникновения заболевания (который часто не совпадал с днем обращения) составила 8 баллов по ВАШ, тогда как среди пациентов в группе консервативного лечения — лишь 4,5 балла, различия статистически значимые (p = 0,014). Показанием к проведению оперативного леченияу 77,5% оказался болевой синдром, ау оставшихся 22,5% — дискомфорт, примесь крови, тревожность и желание избавиться от объемного образования в перианальной области. При этом среди пациентов, обратившихся в течение первых 3 суток от начала заболевания операция была выполнена в 66,7% случаев, среди обратившихся от 4 до 7 дней — у 77%, позднее 8 дней – у 33% Остальным пациентам проводилось консервативное лечение, медиана болевого синдрома по ВАШ на момент обращения в данной группе составила всего лишь 2 балла Рецидивы на фоне лечения возникли у 2 пациентов: у одного — после оперативного лечения, у второго — на фоне консервативного лечения.
Через 30 дней после операции полностьюудовлетворены проведенным лечением 80,6% пациентов, этот показатель не различался в группах оперативного и консервативного
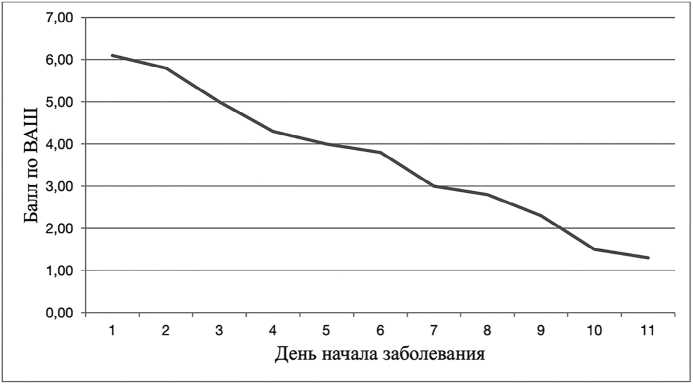
Рис. 1. Значение болевого синдрома по ВАШ на момент первичного обращения в зависимости от дня начала заболевания Fig. 1. Pain severity according to VAS (visual analogue scale) during the initial appointment depending on the day of the disease onset
лечения ОПВТ. Среди пациентов с уровнем боли по ВАШ на момент обращения 4 и более 80% оказались удовлетворены лечением,среди пациентов с ВАШ менее 4баллов удовлетворены были 78,5%. Однако среди пациентов с уровнем боли по ВАШ 4 балла и более, которым было проведено оперативное лечение,удовлетворены были 80% пациентов, тогда как консервативным не был удовлетворен ни один пациент, среди же пациентов с уровнем менее 4 баллов по ВАШ частота удовлетворенности оперативным и хирургическим лечением не различалась. Интересно, что при анализе удовлетворенности пациентов проведенным лечением в зависимости от сроков их обращения и метода лечения было установлено, что две трети пациентов, обратившихся на 4–7 сутки от момента возникновения заболевания, оказались недовольны консервативным лечением; важно, что все пациенты, обратившиеся на 8 сутки и позднее, довольны как оперативным, так и консервативным лечением.
Обсуждение
Наше исследование является небольшим по количеству пациентов по сравнению с другими, но имеет три преимущества: данные были собраны проспективно,за достаточно короткий промежуток времени (8 месяцев одного года) без включения пациентов,которые обращались за помощь 2, 3 и более лет назад, и, наконец, в исследования включались все пациенты с ОПВН, обратившиеся в нашу клинику [18, 23, 25].
ОПВН часто встречается у молодых пациентов, что и было показано в нашем исследовании, где средний возраст пациентов составил 41,7 лет. Нами не было отмечено различие по частоте встречаемости в зависимости от пола как это упоминали наши коллеги [23, 25]. Также мы не отметили значительного числа пациентов, которые бы переносили повторный тромбоз.
Традиционно пациентам с ОПВТ с жалобами на острую боль или кровотечение и длительностью заболевания менее 72 часов предлагалось оперативное лечение [6, 11, 22, 29].
Максимально эффективной в отношении разрешения болевого синдрома (в срок до 4 дней) является «экономная» геморроидэктомия (только наружного тромбированного геморроидальногоузла) [4]. Этот метод имеет гораздо более низкий процент рецидивирования в течение года после операции по сравнению с эвакуацией тромба.
Поскольку только 21,5% наших пациентов обращались за медицинской помощью в течение нескольких дней после появления симптомов, а большинство (78,5%) — спустя более чем 4 дня, озвученные ранее показания к операции неприменимы у большей части из них [22, 23]. Важно, что похожие сроки обращения пациентов с ОПВТ за медицинской помощью отмечают и наши коллеги [16],хотя в большей части работ, посвященных лечению ОПВТ, этот факт вовсе не описывается. Тем не менее,у части пациентов, которые в последующем предпочли оперативное лечение, болевой синдром по ВАШ составлял 8 баллов.
Широко известно,что хирургическое лечение ОПВТ безопасно [5, 10, 19, 20, 23] и быстрее избавляет от болевого синдрома,позволяет добиться меньшей частоты ре-цидивирования [18]; кроме того, доказана его безопасность даже у беременных [28] и пациентов пожилого возраста [8], но остается открытым вопрос, для всех ли пациентов целесообразно именно хирургическое лечение.
В ретроспективном исследовании сравнивали результаты [18] консервативного и хирургического лечения 231 пациента с ОПВТ, частота рецидивов в группе консервативного лечения оказалась в 4 раза выше (25,4% против 6,3%). Интересно, что авторы этого исследования не использовали нифедипиновую или нитроглицериновую мазь в комплексе консервативного лечения. Нифедипин, будучи антагонистом кальциевых каналов, способствует расслаблению сфинктера анального канала. Фактически боль являющуюся основным симптомом ОПВТу более чем 90% пациентов, можно уменьшить за счет расслабления внутреннего анального сфинктера при использовании в сочетании с местной анальгезией блокаторов кальциевых каналов или доноров NO [17].
Perrottietal. (2001) [27] в рандомизированном контролируемом исследовании сравнивали применение в виде мази 0,3% местного нифедипина и 1,5% лидокаина с 1,5% лидокаином и продемонстрировали полное исчезновение боли и отека у 92% пациентов в группе нифедипина по сравнению с 46% в контрольной группе через 2 недели.
Эти результаты соответствуют данным, полученным ранее теми же авторами в рандомизированных контролируемых исследованиях [26].
Cavcic и соавт. [4] провели проспективное исследование, в котором 150 пациентов были рандомизированы на три группы лечения: консервативное с использованием 0,2% мази нитроглицерина; эвакуация тромба; удаление наружного тромбированного геморроидальногоузла. Ока-залось,что геморроидэктомия только тромбированного наружного узла была наиболее эффективной в отношении сроков уменьшения боли. Через 1 месяц между группами не было никаких существенных различий, но частота рецидивов через 1 год была выше в группе консервативного лечения по сравнению с оперативным (5% vs 21%).
Общим недостатком этих проспективных рандомизированных исследований является как раз сам факт отбора в исследование пациентов без учета их исходного состояния — выраженности боли, общей тревожности, социального и трудового положения. Возможно, недостаточная эффективность консервативной терапии обусловлена в основном несоответствием ожиданий пациента и результатов лечения.
В проведенном нами анализе результатов лечения с ОПВТ выбор метода лечения зависел не только от мнения врача, но и от отношения пациента к своему заболеванию. Ранее мы выяснили, что доминирующими клиническими факторами, определяющими решение врача по выбору метода лечения, являются длительность заболевания, выраженность болевого синдрома, возраст пациента и наличие беременности, но не отношение пациента к своему заболеванию [15]. Вопреки общему мнению, только 70% пациентов с ОПВТ обращались за медицинской помощью из-за болевого синдрома, еще 30% беспокоили дискомфорт, наличие объемного образования в перианальной области кровь на белье. Более того, выбирать оперативное лечение пациентов заставлял не только болевой синдром, но и желание избавиться от объемного образования или дискомфорта. Но, с другой стороны, мы выяснили, что уровень болевого синдрома у пациентов, соглашающихся на операции, выше, чем у тех, кто предпочитает консервативное лечение. При этом уровень удовлетворенности проведенным лечением практически не различается между группами пациентов,которым проводили хирургическое и оперативное лечение.
Мы считаем, что именно персонализированный подход в лечении этого нежизнеугрожающего состояния позволяет добиться максимальнойудовлетворенности пациента проведенным лечением. Нужно понимать, что операция быстрее избавляет пациента от боли при ОПВТ и что для получения этого эффекта уровень предоперационной боли должен быть достаточно высоким. В то же время, если пациент хочет избавиться именно от объемного образования в области анального канала, даже в случае увеличения болевого синдрома удовлетворенность проведенным лечением будет высока.
Заключение
Болевой синдром является ведущей — но не единственной — жалобой пациентов с острым перианальным тромбозом. Наиболее ярко он выражен в первые трое суток, но может сохраняться в течение 8 дней и более. Кроме того,у четверти пациентов такие жалобы, как дискомфорт, наличие крови на белье или в стуле, тревожность по поводу наличия объемного образования в перианальной области становятся показаниями для проведения оперативного лечения. На наш взгляд, не только длительность заболевания, но и возможное персистирование болевого синдрома при ОПВН более 3 дней, желание пациента избавиться от дискомфорта или объемного образования должныучиты-ваться при выборе тактики лечения пациентов с ОПВТ. Более активно принимая во внимание ожидания пациентов от лечения, их жизненную ситуацию, можно добиться максимальной эффективности лечения,которое удовлетворит запросы конкретного пациента. Таким образом персонализированный подход сучетом отношения и ожи- даний пациента к проблеме, связанной с наличием острого перианального тромбоза, позволяет добиться удовлетворенности пациента проведенным лечением.
Список литературы Персонализированный подход с учетом вариабельности клинических проявлений в лечении острого перианального венозного тромбоза
- Arthur KE. Anal haematoma (coagulated venous succule or peri-anal thrombosis). Rev Med Panama. 1990;15:31-34.
- Barrios G, Khubchandani M. Urgent hemorrhoidectomy for hemorrhoidal thrombosis. Dis Colon Rectum. 1979;22:159-161.
- Brearly S, Brearly R. Perianal thrombosis. Dis Colon Rectum. 1988;31:403-404.
- Cavcić J, Turcić J, Martinac P, Mestrović T, Mladina R, Pezerović-Panijan R. Comparison of topically applied 0.2% glyceryl trinitrate ointment, incision and excision in the treatment of perianal thrombosis. Dig Liver Dis 2001; 33(4): 335-40
- Ceulemans R, Creve U, Van Hee R и соавт. Benefit of emergency haemorrhoidectomy: a comparison with results after elective operations. Eur J Surg 2000; 166: 808-812.
- Consensus statement of the Italian society of colorectal surgery (SICCR): management and treatment of hemorrhoidal disease. Tech Coloproctol. 2020;24(2):145‐164
- Delaini GG, Bortolasi L, Falezza G, и соавт. Hemorrhoidal thrombosis and perianal hematoma: diagnosis and treatment. Ann Ital Chir. 1995; 66:783-785.
- Eberspacher C, Mascagni D, Antypas P, Grimaldi G, Fralleone L, Pontone S, Sorrenti S, Pironi D2. External hemorrhoidal thrombosis in the elderly patients: conservative and surgical management. Minerva Chir. 2019;2. https://doi.org/10.23736/S0026-4733.18.07724-6
- Eisenstat T, Salvati EP, Rubin RJ. The outpatient management of acute hemorrhoidal disease. Dis Colon Rectum. 1979;22:315-317.
- Eu KW, Seow-Choen F, Goh HS. Comparison of emergency and elective haemorrhoidectomy. Br J Surg 1994; 81: 308-310.
- European Society of ColoProctology: guideline for haemorrhoidal disease [published online ahead of print, 2020 Feb 17. Colorectal Dis.
- Gai F, Trecca A, Suppa M, и соавт. Hemorrhoidal thrombosis. A clinical and therapeutic study on 22 consecutive patients. Chir Ital. 2006;58:219-223.
- Gallo G, Sacco R, Sammarco G. Epidemiology of Hemorrhoidal Disease. Hemorrhoids Coloproctology. Cham: Springer 2018; Vol. 2: pp. 3-7
- Ganchrow MI, и соавт. Thrombosed hemorrhoids: a clinicopathologicstudy. Dis Colon Rectum. 1971.
- Garmanova TN, Bredikhin MI, Tulina IA, Medkova YS, Alekberzade AV, Tsarkov PV. Choice of optimal treatment strategy for acute perianal thrombosis. Results of online survey. Khirurgiia (Mosk). 2020;(2):39-47. https://doi.org/10.17116/hirurgia202002139
- Gebbensleben Ole, York Hilger, Henning Rohde. Do We at All Need Surgery to Treat Thrombosed External Hemorrhoids? Results of a Prospective Cohort Study. 2009;2:69-74.
- Gorfine SR. Treatment of benign anal disease with topical nitroglycerin. Dis Colon Rectum 1995; 38(5): 453-6.
- Greenspon J, Williams St B, Young HA, и соавт. Thrombosed external hemorrhoids: outcome after conservative or surgical management. Dis Colon Rectum. 2004;47:1493-1498.
- Guy RJ, Seow-Choen F. Septic complications after treatment of haemorrhoids. Br J Surg 2003; 90: 147-156.
- Howard PM, Pingree JH. Immediate radical surgery for hemorrhoidal disease with acute extensive thrombosis. Am J Surg 1968; 116: 777-778.
- Iseli A. Office treatment of hemorrhoids and perianal hematoma. AusFam Physician. 1991;20:284-290.
- Janicke DM,Pundt MR. Surgical excision of symptomatic thrombosed external hemorrhoids is indicated within 48 to 72 hours of pain onset. Emerg Med Clin N Am. 1996;14:757-758.
- Jongen J, Bach S, Stübinger SH, Bock JU. Excision of thrombosed external hemorrhoid under local anesthesia: a retrospective evaluation of 340 patients. Dis Colon Rectum 2003; 46: 1,226-1,231.
- Nieves PM, Perez J, Suarez JA. Hemorrhoidectomy - how I do it: experience with the St.Mark’s Hospital technique for emergency hemorrhoidectomy. Dis Colon Rectum. 1977;20:197-201.
- Oh C. Acute thrombosed external hemorrhoids. Mt Sinai J Med. 1989;56:30-32.
- Perrotti A, Antropoli, Noschese, и соавт. Topical Nifedipine (®) for conservative treatment of acute haemorrhoidal thrombosis. Colorectal Dis 2000; 2(1):18-21
- Perrotti P, Antropoli C, Molino D, De Stefano G, Antropoli M. Conservative treatment of acute thrombosed external hemorrhoids with topical nifedipine. Dis Colon Rectum 2001; 44(3): 405-9
- Saleeby RG Jr, Rosen L, Stasik JJ, Riether RD, Sheets J, Khubchandani IT. Hemorrhoidectomy during pregnancy: risk or relief? Dis Colon Rectum. 1991;34(3):260-261. https://doi.org/10.1007/ BF02090166
- Sammarco G, Trompetto M, Gallo G. Thrombosed External Haemorrhoids: A Clinician Dilemma. Rev Recent Clin Trials. 2019;14(4):232-234.
- Thomson H. The real nature of «perianal haematoma». Lancet. 1982; 8296:467-468.


