Первый опыт гибридного хирургического лечения пациента с перфоративной язвой двенадцатиперстной кишки с применением саморасширяющегося полностью покрытого нитинолового стента
Автор: Ярцев П.А., Саджая Ю.К., Рогаль М.М., Стинская Н.А., Кирсанов И.И., Басханов Ш.А., Казакова В.В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические случаи
Статья в выпуске: 4 (94), 2025 года.
Бесплатный доступ
Введение. Перфорация язв желудка и двенадцатиперстной кишки продолжает оставаться одним из самых распространенных осложнений язвенной болезни. Основной метод лечения – хирургический. Наиболее частый вид оперативного вмешательств – видеолапароскопическое ушивание язвенного дефекта. Однако в условиях разлитого перитонита, больших размеров инфильтративного вала вокруг перфорации, коморбидности пациентов, особенно при наличии сахарного диабета, высок риск несостоятельности швов. С целью минимизации послеоперационных осложнений ведется поиск новых хирургических методик, позволяющих избежать повторных оперативных вмешательств. Цель исследования. Улучшение результатов лечения пациентов с перфоративными гастродуоденальными язвами путем использования гибридных технологий. Материалы и методы исследования. В статье приведено клиническое наблюдение пациента Г. 54 лет с диагнозом: перфорация язвы луковицы двенадцатиперстной кишки. Распространенный разлитой серозно-фибринозный перитонит. В анамнезе у пациента многочисленные хронические неинфекционные заболевания. Индекс коморбидности Charlson равен 6 баллам. Результаты лечения. Пациенту было выполнено гибридное оперативное вмешательство – видеолапароскопическое ушивание перфоративного отверстия, превентивное эндоскопическое стентирование зоны перфорации. В послеоперационном периоде осложнений зафиксировано не было. Длительность госпитализации составила 9 суток. Заключение. Выполнение гибридного минимально инвазивного вмешательства позволило избежать перехода на лапаротомию и снизить риск интра- и послеоперационных осложнений у коморбидного пациента. Однако для значимой оценки эффективности данного хирургического метода требуется проведение дополнительных исследований.
Видеолапароскопическое ушивание перфоративной язвы, стентирование двенадцатиперстной кишки, перфоративная язва двенадцатиперстной кишки, дуоденальный свищ, гибридные операции
Короткий адрес: https://sciup.org/142246454
IDR: 142246454 | УДК: 616.381-072.1 | DOI: 10.17238/2072-3180-2025-4-138-144
The first experience of hybrid surgical treatment in a patient with a perforative duodenal ulcer using a fully covered self-expandable nitinol stent (clinical case)
Introduction. Perforation of gastric and duodenal ulcers continues to be one of the most widespread complications of peptic ulcer disease. The main treatment method is surgical. The most common type of surgical intervention is videolaparoscopic suturing of a defect. However, in conditions of diffuse peritonitis, large infiltrative inflammation, and comorbidity of patients, especially in the presence of diabetes mellitus, the risk of suture failure is high. In order to minimize postoperative complications, new surgical techniques are being sought to avoid repeated surgical interventions. The purpose of the study. Improving the results of treatment of patients with perforated gastroduodenal ulcers by evaluating the effectiveness of a hybrid surgical intervention. Materials and methods of research. The article presents a clinical case of a 54-year-old patient with a diagnosis of duodenal ulcer perforation. Diffuse serous fibrinous peritonitis. The patient has numerous chronic non-communicable diseases. The Charlson Comorbidity Index (CCI) is 6. Treatment results. The patient underwent a hybrid surgical intervention – videolaparoscopic suturing of the perforation, preventive endoscopic stenting of the perforation zone. No complications were in the postoperative period. The length of hospital stay was 9 days. Conclusions. Hybrid minimally invasive intervention made it possible to avoid the transition to laparotomy and reduce the risk of intra- and postoperative complications in a comorbid patient. However, further studies are required for meaningful evaluations of the effectiveness of this surgical method.
Текст научной статьи Первый опыт гибридного хирургического лечения пациента с перфоративной язвой двенадцатиперстной кишки с применением саморасширяющегося полностью покрытого нитинолового стента
На сегодняшний день наиболее распространенный способ хирургического лечения – видеолапароскопическое ушивание перфоративного отверстия. Лапароскопический доступ ассоциируется с меньшим объемом кровопотери, снижением койко-дня, количества послеоперационных осложнений и более ранним восстановлением. Ушивание из лапаротом-ного доступа требуется в среднем в 24 % случаев, что бывает связано с «трудным» расположением перфоративного отверстия, наличием выраженной воспалительной инфильтрации и большим размером самого перфоративного отверстия.
Послеоперационное осложнения встречаются в среднем в 6,0–12 % случаев [2].
Общая послеоперационная летальность в РФ остается на уровне 5,0–12,7 % после открытых оперативных вмешательств и до 1,3 % – после лапароскопических [2]. По мировым данным уровень смертности может достигать 30 % и более, а при развитии несостоятельности швов и повторных вмешательствах – более 66 % [2, 3].
Учитывая тот факт, что перфорация язв – это осложнение ЯБЖ и ДПК не только молодых, но часто встречается и у пациентов среднего и пожилого возраста (по ВОЗ), последних рекомендовано выделять в отдельную группу, так как при наличии сопутствующих заболеваний, что не редкость в данных возрастных категориях, любое оперативное вмешательство сопряжено с более высоким риском развития послеоперационных осложнений, которые могут развиваться в среднем 35–60 % случаев. Уровень летальности у коморбид-ных пациентов может достигать 50 % [4]. Повторные оперативные вмешательства в данной группе ведут к увеличению количества неблагоприятных исходов (до 70–80 %). С учетом вышеизложенного, ведется поиск инновационных хирургических методик с совмещением различных миниинвазивных доступов, позволяющих при сниженном уровне хирургической агрессии одномоментно выполнить весь объем лечения, не отягощая послеоперационный период.
Цель исследования
Улучшение результатов лечения пациентов с перфоративными гастродуоденальными язвами путем использования гибридных технологий.
Материалы и методы
В условиях флагманского центра проведено лечение пациента 54 лет, который поступил с жалобами на боль в верхних отделах живота и его вздутие через 2 часа от появления данных симптомов. Из анамнеза известно, что пациент страдает гипертонической болезнью (ГБ) 3 ст., 3 ст., сахарным диабетом (СД) 2-го типа, ишемической болезнью сердца (ИБС), атеросклеротическим кардиосклерозом, хронической сердечной недостаточностью (ХСН) 2А, ожирением 2 ст. (ИМТ – 37.0 кг/м2). Индекс коморбидности Charlson – 6 баллов.
При физикальном осмотре состояние пациента средней степени тяжести, кожный покров бледно-розового цвета, частота сердечных сокращений 96 уд/мин, частота дыхательных движений 18 /мин, артериальное давление 123/69 мм рт. ст. Язык сухой, обложен белым налетом. При пальпации живот умеренно вздут, болезненный преимущественно в верхних отделах, перитонеальные симптомы положительные. Тяжесть состояния по ASA III.
Пациенту были проведены инструментальная и лабораторная диагностика: УЗИ, рентгенография и КТ (компьютерная томография) органов брюшной полости, общий и биохимический анализы крови.
При УЗИ органов брюшной полости было выявлено: разобщение листков брюшины по правому латеральному каналу до 3,0 см, по левому латеральному каналу до 1,7 см, содержимое анэхогенное, однородное. По данным обзорной рентгенографии брюшной полости признаков свободного газа и патологических уровней жидкости не выявлено. По данным КТ органов брюшной полости с внутривенным контрастированием выявлено: инфильтративные изменения двенадцатиперстной кишки (ДПК), межпетельно, распространяясь по правому и левому латеральная каналам – свободная жидкость объемом до 250 мл. В воротах печени, поддиафраг-мально справа определяются мелкие пузырьки свободного газа. При поступлении уровень гемоглобина – 197г/л, лейкоцитов – 11х10^9/л, глюкозы 10,56 мМоль/л, креатинина – 139,96 мкмоль/л, мочевины – 10,24 мМоль/л.
По результатам осмотра, лабораторных и инструментальных исследований через 1,5 часа от поступления установлен диагноз – перфорация полого органа, перитонит. Выставлены показания к оперативному лечению. В экстренном порядке спустя 45 мин от постановки диагноза (3 часа 15 мин от начала заболевания) пациент оперирован.
Результаты
Первым этапом в условиях гибридной операционной под эндотрахеальным наркозом была выполнена диагностическая видеолапароскопия. При ревизии выявлен распространенный разлитой серозно-фибринозный перитонит с индексом Мангейма 11 баллов (I степени по МИП), эвакуировано около 300 мл жидкости. На передней стенке луковицы двенадцатиперстной кишки было выявлено перфоративное отверстие диаметром около 8,0 мм и инфильтративным валом 1,2 мм, что соответствует IIIС степени по классификации И.И. Кирсанова [5] (рис. 1).
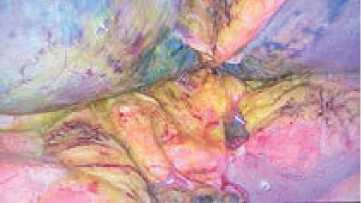
Рис. 1. Перфоративная язва луковицы двенадцатиперстной кишки при диагностической лапароскопии (указан стрелкой)
Fig.1. Perforated ulcer of the duodenal bulb during diagnostic laparoscopy (indicated by arrow)
Наличие грануляционного вала указанных размеров является показанием к конверсии [5]. Однако, учитывая значение индекса коморбидности пациента по Charlson, высокий риск развития периоперационных осложнений, при выполнении лапароскопического доступа было решено провести гибридное минимально инвазивное оперативное вмешательство. Было выполнено видеолапароскопическое ушивание перфоративной язвы двенадцатиперстной кишки двумя рядами отдельных узловых швов нитью Викрил 2/0. В целях профилактики несостоятельности шва и его герметизации от просвета двенадцатиперстной кишки выполнено внутрипросветное (эндоскопическое) стентирование двенадцатиперстной кишки металлическим покрытым саморасширяющимся стентом HANAROSTENT диаметром 0,2 см и длиной 6,0 см (рис. 2).
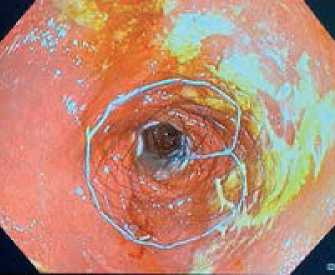
Рис. 2. Стент в просвете луковицы двенадцатиперстной кишки (указан стрелкой)
Fig. 2. Stent in the duodenal bulb (indicated by arrow)
Далее выполнена санация брюшной полости 1,5 литрами физиологического раствора и дренирование правого подпеченочного пространства, полости малого таза и левого латерального канала двухпросветными силиконовыми дренажными трубками (ТММК № 24). Пациент разбужен на столе, экстубирован.
В первые сутки после операции состояние пациента оставалось стабильно тяжелым, сознание ясное, жалобы на умеренную боль в области установки дренажных трубок и области оперативного вмешательства, что потребовало однократного введения наркотического анальгетика. Отмечена склонность к гипотензии: АД 99/56 мм рт. ст. ЧСС 81/мин. Однако вазопрессорная поддержка не потребовалась. Проводилась инфузионная (Стерофундин изотонический 500 мл в/в), антибактериальная (Амоксициллин/клавулановая кислота 1,2 г в/в каждые 8 часов), антисекреторная (Октреотид 0,3 мкг п/к 3р/сут), противоязвенная (Омепразол 160,0 мг в/в сут) терапия, нутритивная поддержка (Нутрифлекс 70/180 липид). На фоне проводимой терапии, адекватного обезболивания и инсуффляции увлажненного О2 через назальные канюли гемодинамика нормализовалась. В лабораторных показателях отмечены следующие отклонения: уровень гемоглобина – 166 г/л, лейкоцитов – 10,8х10^9/л, СРБ – 317, прокальцитонин – 37,17 нг/мл. Остальные показатели без особенностей. По НГЗ около 100 мл светлой желчи. По дренажам из брюшной полости суммарно около 150 мл мутного отделяемого.
На 2-е сутки в стабильном состоянии (АД 126/78 мм рт. ст., ЧСС 74/мин) в ясном сознании пациент был переведен в хирургическое отделение. В отделении была продолжена инфузионная (Стерофундин изотонический 500 мл в/в), антибактериальная (Амоксициллин/клавулановая кислота 1,2 г в/м 4 раза/сутки), антисекреторная (Октреотид 0,3 мкг п/к 3р/сут), противоязвенная (Омепразол 40 мг в/в 2 р/сутки) терапия, проводились ежедневные перевязки и промывание дренажей.
На 3-е сутки после операции жалоб нет, на фоне проводимой терапии отмечена положительная динамика. Пациент активизирован. По НГЗ отделяемого нет, в связи с чем удален. Пациенту разрешено пить воду. Был самостоятельный стул. По данным УЗИ: петли тонкой кишки не расширены, перистальтика сохранена, свободная жидкость в малом тазу до 0,7 см.
На 6-е сутки при контрольном УЗ-исследовании свободной жидкости в брюшной полости нет, дренажные трубки из брюшной полости удалены. Пациенту разрешен прием пищи.
На 8 сутки после операции в клиническом анализе крови: гемоглобин – 149,1 г/л, лейкоциты – 9,6х10^9/л, СРБ – 54,1 прокальцитонин – 0,62 нг/мл. Остальные показатели без особенностей.
На 9-е сутки после операции в удовлетворительном состоянии пациент был выписан под наблюдение хирургом по месту жительства.
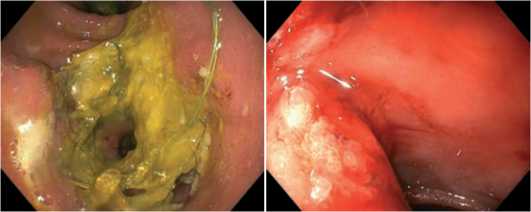
Рис. 3, 4. Вид стента через 2 месяца после оперативного вмешательства (3) и место ранее ушитой язвы после удаления стента (4)
Fig. 3, 4. Stent after surgery – 2 months (3) and the location of the previously sutured ulcer after stent removal (4)
Обсуждение
Несостоятельность швов ушитой перфорации развивается в среднем в 1,2–7,0 % случаев [6, 7]. Значимых отличий между частотой несостоятельности, возникающей после лапароскопического ушивания и ушивании из лапаротомного доступа, нет. Однако, минимально инвазивные вмешательства статистически значимо занимают меньше времени, снижают общее количество осложнений и сокращают сроки реабилитации [8, 9]. В нашем случае, учитывая состояние пациента и сопутствующую патологию, важно было сохранить минимально инвазивный доступ.
Коморбидность пациентов остается важнейшим фактором при выборе хирургической тактики лечения, так как может существенно осложнять течение интра- и послеоперационного периода. Так, в работе Панина С.И. и Суворова В.А среди предикторов развития послеоперационных осложнений и увеличения летальности являются: индекс Charlson более 4 (ОШ – 68,3, 95 % ДИ 5,3–878,7), диаметр перфорационного отверстия 10 мм и более (ОШ – 26,8, 95 % ДИ 4,2–172,5), продолжительность операции 90 минут и более (ОШ –70,6, 95 % ДИ 7,3–684,3). Там же показано, что у пациентов с прободной язвой и индексе коморбидности по Charlson более 4 баллов предпочтительно выполнение органосохраняющих операций из миниинвазивных доступов [4]. В работах зарубежных авторов отмечены такие предикторы как: патологические изменения тканей в зоне расположения язвы, сочетание двух и более осложнений язвенной болезни, нерациональный объем и способ первичной операции, некомпенсированная анемия, гипопротеинемия, пожилой и старческий возраст пациентов, наличие тяжелых сопутствующих заболеваний [6, 10, 11]. В нашем случае индекс коморбидности составил 6 баллов, что поставило под сомнение целесообразность выполнения лапаротомии. Выполненная лапароскопия позволила оценить размеры перфоративного отверстия и обширность инфильтративного вала вокруг него, в соответствии с полученными данными хирургическая тактика была скорректирована интраоперационно. От конверсии решено было воздержаться и превентивно укрепить сформированные швы на стенке двенадцатиперстной кишки эндоскопической установкой внутрипросветного стента.
Сама идея стентирования двенадцатиперстной кишки при несостоятельности не нова, но выполняют его, когда несостоятельность уже имеет место, либо в качестве единственного лечения первой линии при тяжелом состоянии пациента [12–14]. В нашем же случае, было выполнено одномоментное гибридное вмешательство, которое ставило своей целью предупредить возможность развития осложнения и, тем самым, избежать выполнения повторного вмешательства.
Заключение
Применение гибридного оперативного вмешательства позволило у коморбидного пациента сохранить лапароскопический доступ, избежать развития несостоятельности с учетом высокого риска прорезывания швов при наличии обширного инфильтративного вала, а также избежать выполнения повторного оперативного вмешательства. Однако для оценки эффективности данного хирургического метода требуется больше статистически значимых результатов.


