Подкожно-субфасциальный остеосинтез переломов дистального отдела плечевой кости
Автор: Шестерня Н.А., Лазарев А.Ф., Иванников С.В., Жарова Т.А., Солод Э.И., Джанибеков М.Х., Абдул Абдул-Малик
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Клинические исследования
Статья в выпуске: 1 (27), 2017 года.
Бесплатный доступ
Лечение переломов в зоне локтевого сустава является сложной проблемой современной травматологии и ортопедии. Особенности строения и биомеханики локтевого сустава, предрасположенность к возникновению гетеротопических оссификаций и развитие посттравматических контрактур предопределяют важность проблемы выбора метода лечения. Её актуальность заключается в необходимости точного сопоставления отломков и при- менения малоинвазивных методов остеосинтеза.В данной статье представлен сравнительный анализ малоинвазивного субфасциального остеосинтеза переломов дистального эпиметафиза плече- вой кости.
Перелом плечевой кости, малоинвазивный остеосинтез, подкожно-субфасциальный остеосинтез
Короткий адрес: https://sciup.org/142211438
IDR: 142211438 | УДК: 617-089.844
Subcutaneous-subfascial osteosynthesis of fractures of the distal humerus
Treatment of fractures in the elbow area is a complex problem of modern traumatology and orthopedics. Features of the structure and biomechanics of the elbow, a predisposition to the appearance of heterotopic ossification and development of post-traumatic contractures determine the importance of choosing a method of treatment of the problem. Its urgency is the need for accurate mapping of fragments and the use of minimally invasive osteosynthesis.This article presents a comparative analysis of minimally invasive osteosynthesis Subfascial fractures of the distal humerus epimetaphysis.
Текст научной статьи Подкожно-субфасциальный остеосинтез переломов дистального отдела плечевой кости
Внутри- и околосуставные переломы дистального отдела плечевой кости по данным разных источников составляют от 3 до 24% среди всех переломов верхней конечности и составляют 0,5 – 2% от всех переломов костей у взрослых [12-19]. Лечение переломов плечевой кости является сложной и важной проблемой современной травматологии и ортопедии. Это обусловлено особенностями строения и биомеханики локтевого сустава, предрасположенностью к возникновению гетеротопической оссификации и развитию посттравматических контрактур.
Неадекватное сопоставление отломков нарушает процесс заживления перелома. Поэтому необходимо добиваться прецизионно точного сопоставление и удержания фрагментов в течение всего периода консолидации.
В нашей стране в 60-х годах XX века Каплан А.В. и его школа разработали общие принципы диагностики, лечения и показаний к оперативному лечению переломов длинных трубчатых костей. Предложенные способы остеосинтеза и разработанные им пластины способствовали внедрению в широкую практику методов оперативного лечения внутри- и околосуставных переломов дистального отдела плечевой кости.
Миронов С.П. подчеркивал неоднократно сложность проблемы восстановления функции локтевого сустава и необходимость поиска новых подходов к её решению [7].
Известно множество технологий остеосинтеза внутри- и околосуставных переломов дистального отдела плечевой кости. Нарушение правил накостного остеосинтеза приводит к увеличению послеоперационных осложнений, включая повреждения сосудов и нервов, что затрудняет проведение дальнейшей реабилитации пациента [2-6].
Всё это объясняет необходимость поиска малоинвазивных технологий при остеосинтезе в данной области.
Цель исследования: оценить эффективность малоинвазивных способов остеосинтеза переломов дистального отдела плечевой кости.
Проведен анализ эффективности лечения 32 пациентов с околосуставными переломами дистального конца плечевой кости в условиях 1-го травматолого-ортопедического отделения ЦИТО им. Н.Н. Приорова. Из них 10 пациентам была выполнен подкожно – субфасциальный остеосинтез диафиза плечевой кости за период с 2002г. по 2015г. Возраст пациентов колебался от 18 до 73 лет. Операции производились в срок от 1 до 3 недель после травмы.
Использованы следующие методы исследования: клинический, лучевой (МРТ, КТ, рентгенография), статистический.
Для остеосинтеза и репозиции внутри- и околосуставных переломов использовали LCP-пластины, спицы Киршнера, позиционные винты.
«Технологические окна» формировали из проксимального и дистального разрезов. Под контролем ЭОПа завершали закрытую репозицию. Осуществлялась провизорная фиксация спицами Киршнера. С учетом расположения сосудисто – нервных образований субфасциально формировали канал для установки и фиксации накостной пластины (рис. 1). Под контролем ЭОПа на плечевую кость в её дистальной трети укладывали пластину и фиксировали винтами. При этом осуществляли визуальный контроль через технологические окна в мягких тканях. Операцию завершали наложением послойных швов на раны.
Результаты
В процессе динамического наблюдения мы выделяли три периода: ранний послеоперационный - до 10 дней с момента операции, среднесрочный - 6 месяцев с момента операции и отдаленный – от года и больше. В настоящее время существует несколько систем оценки. Наиболее строгой системой оценки мы считаем систему Jupiter et al., 1985 [8, 9, 10]. Отличный результат - при ограничении разгибания до 15° и сгибании до 130°; хороший - при ограничении разгибания до 30°, сгибании до 120°; удовлетворительный оценка - ограничение разгибания до 40°, сгибании до 90–120°. Плохими результатами считали у пациентов с амплитудой движения от 140° до 90°. Учитывали также субъективные симптомы и рентгенологические данные.
Отличные результаты лечения получены у 4 пациентов, хорошие - у 5 пациентов, удовлетворительные - у 1. Таким образом, отличные и хорошие функциональные результаты лечения были достигнуты в 90% случаев, плохих результатов в изучаемой группе не зафиксировано.
Пациентка Б. 26 лет. Травму получила от 10.06.07. Госпитализирована в ЦИТО с оскольчатым открытым переломом нижней трети правой плечевой кости со смещением отломков (рис. 2). Произведена компьютерная томография (рис. 3). Визуализируется перелом диафиза плечевой кости нижней трети и межмыщелковый перелом. Больной произведена ПХО ран области правого плеча, иммобилизация гипсовой лонгетной повязкой. По заживлении ран 27.06.2007 г. под наркозом произведен остеосинтез.
Произведен разрез кожи в области наружного мыщелка правой плечевой кости. Сформирован туннель по заднее-наруж-ной поверхности плечевой кости, по ходу которого сформировано два «технологических окна» через сухожилие трехглавой мышцы к области перелома. Из дистального технологического окна установлена пластина LCP на 12 отверстий. Произведена дополнительная репозиция отломков на пластине. Достигнуто правильное положение отломков плечевой кости. Пластина зафиксирована в дистальной части 4 винтами LCP, а проксимальная её часть зафиксирована 3 винтами. Под контролем ЭОП-а через мыщелок плеча перкутанно проведены два каню-
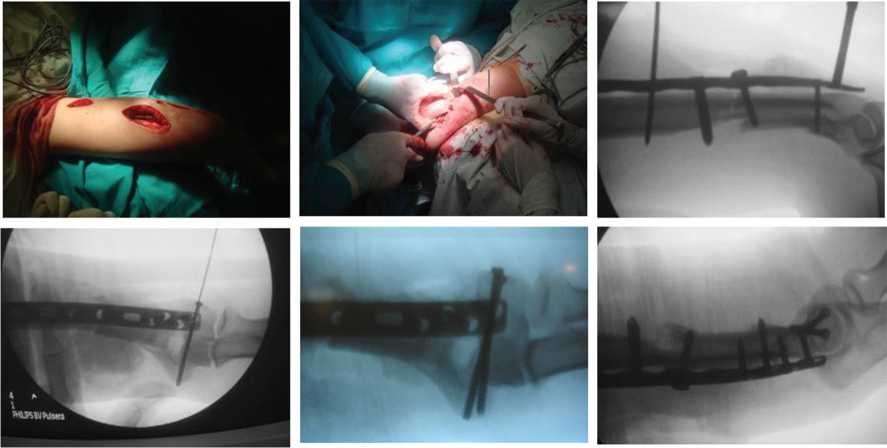
Рис. 1. Методика операции. Малоинвазивный субфасциальный стеосинтез плечевой кости. Задний доступ.
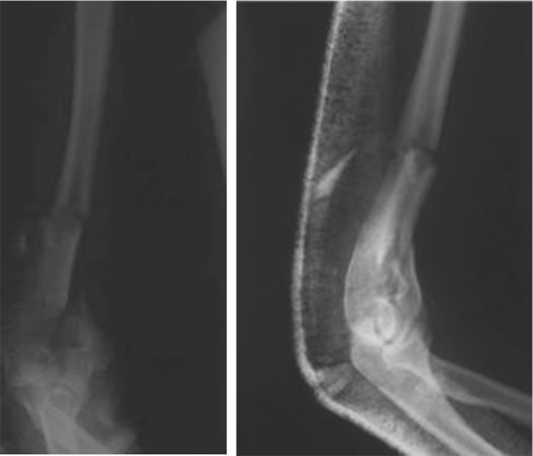
Рис. 2. Оскольчатый перелом нижней трети диафиза, перелом мыщелков правой плечевой кости
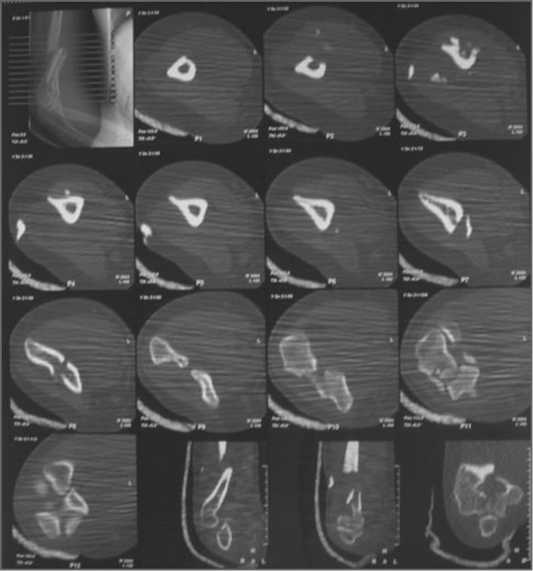
Рис. 3. Компьютерные срезы правого локтевого сустава лированных винта и создана межфрагментарная компрессия. При рентгеноскопии положение отломков правильное.
Дополнительная иммобилизация верхней конечности осуществлялась в съёмном ортезе. На следующий день после операции пациенты были способны выполнять движения в локтевом суставе в объёме, не вызывающем болевые ощущения. У пациентов исследуемой группы на 1-2 сутки после операции начинали пассивные движения и изометрические нагрузки.
Через 5-7 дней при благоприятном течении раневого процесса расширяли объём упражнений.
Послеоперационное течение гладкое, заживление ран - первичным натяжением, швы сняты на 13 –е сутки после операции. Реабилитация проводилась с первых суток. На контрольных рентгенограммах отмечена полная консолидация (рис. 4). Функция локтевого сустава восстановлена полностью (рис. 5).
24.09.08г. произведено удаление металлофиксаторов. Через 10 дней пациентка выписана на амбулаторное лечение (рис. 6).
Обсуждение
Существует несколько методов остеосинтеза, а именно: фиксация пластиной, внутрикостный остеосинтез и чрескостный остеосинтез. Выбор методики обусловлен состоянием мягких тканей, локализацией и конфигурацией перелома, качеством костной ткани, диаметром костномозгового канала, опытом
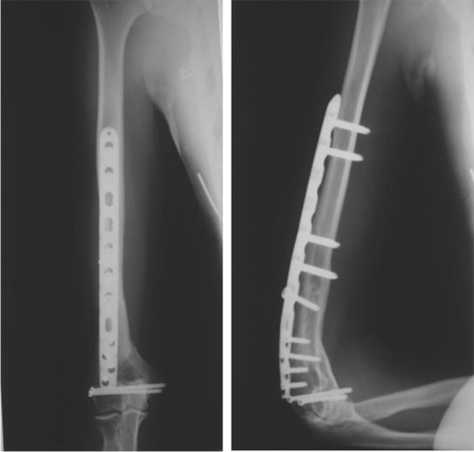
Рис. 4. Сросшиеся переломы диафиза и мыщелков правой плечевой кости.
1 год 3 месяца после остеосинтеза.
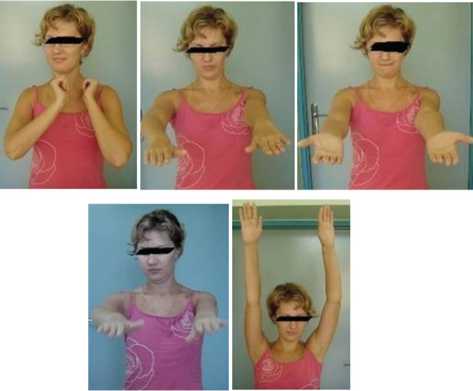
Рис. 5. Функциональный результат через 1год 3 месяца после остеосинтеза правой плечевой кости
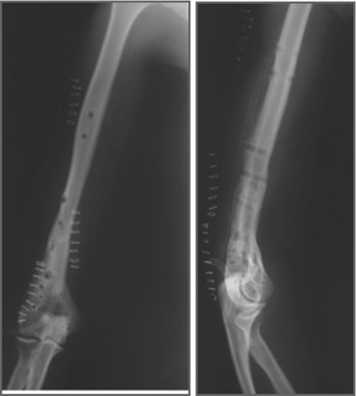
Рис. 6. Рентгенограммы после удаления металлофиксаторов специалиста. Внешняя фиксация, как правило, используется при открытых переломах, при обширном повреждении мягких тканей. Накостный и внутрикостный остеосинтез могут применяться для большинства переломов диафиза плечевой кости. Интрамедуллярный остеосинтез осуществляют через относительно небольшое трепанационное отверстие в проксимальном метафизе плечевой кости. Противопоказанием для интрамедуллярного остеосинтеза является малый диаметр костномозгового канала (< 6-7 мм). В данных случаях может быть использован подкожно-субфасциальный остеосинтез. Классический вариант накостного остеосинтеза требует значительного обнажения кости и травматизации мягких тканей. Для того, чтобы снизить травматизацию мягких тканей, пластина может быть введена субфасциально через «технологические окна», так как область между передней поверхностью диафиза плечевой кости и m. brachialis является «безопасной зоной», которую не пересекают нервы и сосуды[11].
Подкожно–субфасциальный остеосинтез относится к малоинвазивным методам. Он снижает травматичность операции, уменьшает сроки реабилитации и восстановления функции верхней конечности.
Безусловно, существует риск повреждения сосудов и нервов в ходе операции, поэтому необходимо формировать технологические окна с учетом расположения лучевого нерва между трехглавой мышцей и плечелучевой мышцей в дистальной трети плеча, а в средней трети плеча окно должно располагаться между бицепсом и плечелучевой мышцей. При оскольчатом переломе мыщелка плеча дополнительно производили остеосинтез 2 винтами по перкутанной технологии.
Таким образом, малоинвазивный субфасциальный остеосинтез относится к малоинвазивным методикам и соответствует современным тенденциям в травматологии и ортопедии.
Малоинвазивный субфасциальный остеосинтез обеспечивает стабильную фиксацию отломков при переломах диафиза плечевой кости на границе нижней и средней трети.
Субфасциальный остеосинтез может быть выполнен из двух технологических окон, избегая деваскуляризации тканей, что в свою очередь обеспечивает адекватные условия для консолидации перелома и позволяет начинать реабилитацию в более ранние сроки.
Для снижения травматизации мягких тканей пластина должна быть введена субфасциально через «технологические окна» между m. brachialis и трехглавой мышцей.
Список литературы Подкожно-субфасциальный остеосинтез переломов дистального отдела плечевой кости
- Аль-Дорами Мансур Али Мунассар. Лечение переломов дистального отдела плеча накостными фиксаторами. Автореф. Москва, 2010; Стр. 3.
- Бабовников А.В. Алгоритм лечения осложненных переломов локтевого сустава. Здравоохранение и медицинские технологии. 2007;4:1-19.
- Петров Г.Г., Жила Н.Г., Беляев Ю.В., Бондаренко Р.В. Оперативные доступы при переломах костей локтевого сустава у детей. Дальневосточный медицинский журнал. 2001;(2): Стр. 110-114.
- Huang JL. . Zhongguo Gu Shang. 2011 Aug;24(8):675-7.
- Ring D., Jupiter J.B., Gulotta L. Articular fractures of the distal part of the humerus. J. Bone Joint Surg. 2003;85-A(2): Стр. 232-238.
- Горшунов Д.Е. Профилактика осложнений после функционально-восстановительных операций на локтевом суставе . Н. Новгород; 2007. Стр. 203.
- Миронов С.П., Бурмакова Г.М. Повреждения локтевого сустава при занятиях спортом. Москва; 2000. Стр. 2-10.
- Jupiter, J.B., Neff, U., Horzach, P., Allgover, M. Intercondylar fractures of the humerus: an operative approach. J Bone Soint Surg Am 1985; 67:226-239).
- Aitken GK, Rorabeck CH. Distal humerus fractures in the adults. Clin Orthop 1986;207:191-7
- Caja, V.L., Moroni, A., Vendemia, V., Sabato, C„ Zinghi, G. Surgical treatm ent of bicondylar fractures of the distal humerus. Injury 1994; 25:433-8.
- Tong G. O., Bavonratanavech S. -Minimally Invasive Plate Osteosynthesis (MIPO) -2007;9-21;146-156.
- Амиров О.3., Махмудов Р.Х., Хамидов С.Х., Курбанов Т. Компрессионно-дистракционный метод лечения чрезмыщелко-вых и надмыщелковых переломов плечевой кости у детей и отдаленные результаты//Сборник работ. Ташкент.1991. Стр. 13-15.
- Гребенюк Л.А., Долганова Т.И., Данилова И.М. и др. Возможности сонографической оценки дегенеративно-дистрофических изменений при заболеваниях крупных суставов//Травматология, ортопедия и восстановительная хирургия. -Материалы конференции. Т. XLV. Казань, 1997. -Стр. 28-29.
- Каралин А.Н. Тяжелые эпиметафизарные переломы дистального отдела плечевой кости у взрослых//Клиника и лечение повреждений области локтевого сустава. Казань. 1975. Стр. 81-84.
- Лебедев А.А. К вопросу об этиологии и лечении спицевого остемиелита//IV Всеросс. съезд травмат.-ортопед. (Куйбышев, 5-7 сент. 1984 г.)/Тезисы докладов. -Куйбышев, 1984. С. 206-207.
- Суханов Г.А. Остеосинтез титановыми стержнями при лечении больных с переломами плеча//Остеосинтез переломов титановыми стержнями. -Ярославль. 1979. -Стр. 77-81.
- De Boer H.H., Hammer A.Z. Fractures of the distal humerus//Acta Orthop. Scand. -1989. -Vol. 58.-P. 592-599.
- Harland U., Diepolder M. Sonographie in Orthopedie und Traumatologie. Ober Extremitet//Eigerverlag Sanofi, Winhop, Munchen, 1993.
- McKee et al. Coronal shear fractures of the distal end of the humerus//J Bone Joint Surg Am 1998 Apr;80(4):604.


