Постхолецистэктомический синдром: резидуальная часть желчного пузыря или литообразование в длинной культе пузырного протока?
Автор: Ачкасов Евгений Евгеньевич, Пугаев Андрей Владимирович, Негребов Михаил Геннадьевич, Орехов Олег Олегович, Калачев Сергей Валерьевич, Александров Леонид Витальевич, Коротенков Ярослав Михайлович, Харькова Наталья Владимировна
Журнал: Хирургическая практика @spractice
Статья в выпуске: 1, 2012 года.
Бесплатный доступ
Представлено редкое клиническое наблюдение постхолецистэктомического синдрома (ПХЭС), обусловленного литообразованием в резидуальной части желчного пузыря через 4 года после открытой лапароскопической холецистэктомии по поводу острого калькулезного флегмонозного холецистита. Представлены особенности диагностического поиска при выявлении полостного образования с конкрементами в подпеченочном пространстве после ранее выполненной холецистэктомии и даны рекомендации по профилактике ПХЭС данной этиологии.
Желчнокаменная болезнь, острый калькулезный холецистит, холецистэктомия, постхолецистэктомический синдром, резидуальная часть желчного пузыря, пузырный проток, литообразование
Короткий адрес: https://sciup.org/142211468
IDR: 142211468
Текст научной статьи Постхолецистэктомический синдром: резидуальная часть желчного пузыря или литообразование в длинной культе пузырного протока?
Желчнокаменная болезнь (ЖКБ) является одним из наиболее распространенных хирургических заболеваний органов брюшной полости. По данным Департамента здравоохранения г. Москвы, ежегодно в Москве выполняется 7000 операций на 100 тыс. человек по поводу ЖКБ, у 3–10 % оперированных больных возникает постхолецистэктомический синдром (ПХЭС) [3]. Одной из основных причин ПХЭС является неадекватно выполненная операция [3], при этом некоторые авторы связывают возникновение ПХЭС с резидуальными конкрементами или оставлением части желчного пузыря, т.е. выполнения его резекции, вместо холецистэктомии [1, 2, 3, 4]. Крайне редко причиной ПХЭС является литообразование в длинной культе пузырного протока, которая при этом может расширяться, имитируя «желчный пузырь» [1]. В связи с редкостью таких причин ПХЭС и сопряженными с данными за-

болеваниями диагностическими трудностями каждое наблюдение резидуального желчного пузыря и литообразования в длинной культе пузырного протока представляет интерес для специалистов в области желчной хирургии.
В ГКБ № 67 г. Москвы с 2005 по 2010 год оперировано 2160 пациентов с ЖКБ, из них 1170 пациентов оперированы по поводу острого, а 990 – по поводу хронического калькулезного холецистита. ПХЭС развился у 130 (6%) оперированных пациентов, причем преимущественно после операций, выполненных в экстренном порядке. ПХЭС с проведением дифференциального диагноза между резидуальной частью желчного пузыря и литообразованием в оставленной длинной культе пузырного протока, выявлен лишь в 1 наблюдении (0,046%), которое представлено ниже.
Клиническое наблюдение
Больной Сугробов Анатолий Михайлович, 68 лет, и/б №38630, поступил 07.04.2007 г. в 12.20 в экстренном порядке в ГКБ №67 им. Л.А. Ворохобова ДЗ г. Москвы c жалобами на боли в правом подреберье и тошноту в течение 9 часов. В 2003 году при УЗИ выявлены камни в желчном пузыре. Желтух и приступов острого панкреатита в анамнезе не было. Кожные покровы и видимые слизистые нормальной окраски. Пульс 78 уд/мин, ритм правильный. АД 150/90 мм рт. ст., лейкоцитоз 14 тыс/мкл, гемоглобин 130 г/л. В биохимическом анализе крови патологических изменений не выявлено. ЭГДС: эзофагит 1 ст. на фоне недостаточности функции кардии, хронический гастрит, дуоденит; рубцовая деформация луковицы 12-перстной кишки, фатеров сосочек не изменен. УЗИ брюшной полости при поступлении: внутри- и внепеченочные желчные протоки не расширены, холедох 7 мм, желчный пузырь 130 × 50 мм, в полости скопление мелких камней, его стенки толщиной 2 мм без двойного контура. Поджелудочная железа 28 × 18 × 12 мм.
Установлен клинический диагноз: ЖКБ, острый калькулез-ный обтурационный холецистит. Недостаточность функции папиллы – 0. Сопутствующие заболевания: ИБС, атеросклеротический кардиосклероз, НК 2 ст. Атеросклероз аорты, коронарных и мозговых сосудов. Гипертоническая болезнь 2 ст. с высоким риском сердечно-сосудистых осложнений. Дисциркуляторная энцефалопатия 2 ст., субкомпенсация. Язвенная болезнь 12-перстной кишки в стадии ремиссии. Дивертикулярноспастическая болезнь, дивертикулез сигмовидной кишки. Сахарный диабет 2 типа, впервые выявленный, средней степени тяжести, в стадии субкомпенсации. Узловой зоб 1 ст., эутиреоз.
В течение 48 часов проводили консервативную терапию без положительного эффекта. При УЗИ на 2 сутки заболевания (рис. 1) внутри- и внепеченочные желчные протоки не расширены, желчный пузырь 156 × 67 мм со слоистой утолщенной стенкой до 6 мм, окружен рыхлым инфильтратом. Содержимое желчного пузыря – густой осадок с эхогенными включениями, камни. Поджелудочная железа не изменена. Сохранялся лейкоцитоз до 14 тыс/мкл.
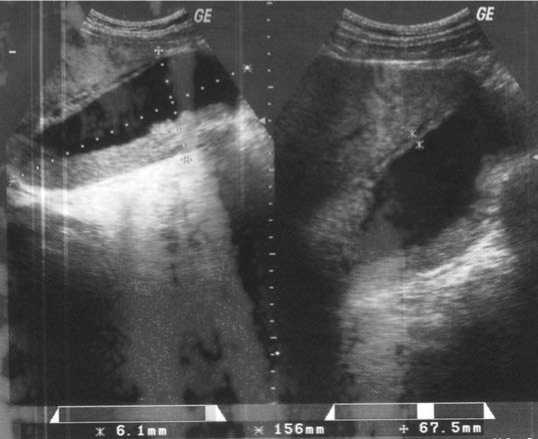
Рис. 1. УЗ-картина желчного пузыря на 2-е сутки заболевания: желчный пузырь 160х70 мм со слоистой, толщенной стенкой до 6 мм, окружен рыхлым инфильтратом. В просвете желчного пузыря густой осадок с камнями
Учитывая неэффективность консервативной терапии, 09.04.2007 г., на 3-и сутки заболевания, выполнена срочная операция – открытая лапароскопическая холецистэктомия, дренирование брюшной полости. Интраоперационно: выпота в брюшной полости не было, желчный пузырь в инфильтрате, спаян с большим сальником, деструктивно изменен, напряжен, с резко утолщенными стенками. При пункции желчного пузыря эвакуировано 120,0 мл мутной желчи без запаха. Холецистэктомия произведена комбинированным способом с раздельной перевязкой пузырных артерии и протока. Макропрепарат: желчный пузырь 160 × 70 мм с утолщенными гипере-мированными стенками, налетом фибрина; в полости пузыря множественные конкременты. При этом в описании макропрепарата отсутствуют данные о наличии или отсутствии в препарате шейки желчного пузыря с устьем пузырного протока. Гистологическое исследование №10059-10064: острый калькулезный язвенно-флегмонозный холецистит с перихолециститом, массивными кровоизлияниями и гангренезацией на фоне деформации желчного пузыря.
Послеоперационный диагноз: ЖКБ. Острый калькулезный флегмонозный обтурационный холецистит. Недостаточность функции папиллы – 0.
Послеоперационный период протекал без осложнений. Дренаж удален после контрольного УЗИ на 3 сутки. Рана зажила первичным натяжением. Швы сняты на 8 сутки, выписан в удовлетворительном состоянии на 11-е сутки после операции.
В мае 2011 г. у больного С. вновь возникли боли в верхних отделах живота, тошнота. Поступил в экстренном порядке в ГКБ № 67 г. Москвы 23.05.2011. в 11.10, и/б №49542, с подозрением на острый панкреатит. Кожные покровы обычной окраски. Желтух и приступов острого панкреатита после холецистэктомии не было.
В анализах крови: гемоглобин – 140 г/л, Лейкоциты – 12 ·103/мкл, общий билирубин – 18 мкмоль/л, альфа-амилаза – 80 Ед/л. При УЗИ брюшной полости (рис. 2): печень незначительно увеличена в размерах, ткань с умеренными диффузными изменениями. Внутрипеченочные желчные протоки не расширены. Холедох – 6 мм, в просвете камней нет. В проекции ложа желчного пузыря лоцируется овальное жидкостное образование с плотными стенками, размерами 36 × 19 мм., в котором визуализируются конкременты (диаметром до 7 мм), не перемещающиеся при поворотах тела больного. С поджелудочной железой данное образование не связано. Поджелудочная железа 26 × 16 × 20 мм, ткань однородная повышенной эхогенности. Вирсунгов проток не расширен. Выпота в брюшной полости нет.
ЭГДС от 24.05.2011: хронический гастрит, в постбульбарном отделе 12-перстной кишки следы желчи, фатеров сосочек не изменен. Компьютерная томография (КТ) брюшной полости от 30.05.2011: признаки резидуального желчного пузыря или конкремента культи пузырного протока.
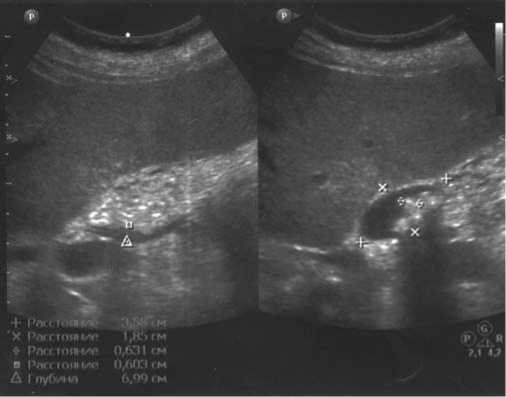
Рис. 2. УЗ-картина гепатобилиарной зоны 25.05.2011: в проекции ложа желчного пузыря лоцируется овальное жидкостное образование с плотными стенками, размерами 36х19 мм., в котором визуализируются конкременты (до 7 мм); холедох – 6 мм.
Проводили дифференциальный диагноз между резидуальной частью желчного пузыря (подозрение на резекцию желчного пузыря вместо холецистэктомии в 2007 году) и литообразованием в длинной культе пузырного протока, для чего была изучена история болезни и/б №38630 от 2007 года, включая описание хода операции и макропрепарата удаленного желчного пузыря.
Учитывая технические трудности при холецистэктомии на фоне острого воспаления желчного пузыря, неполноценное описание макропрепарата (отсутствие описания устья пу- зырного протока) после холецистэктомии в 2007 году, данные УЗИ и КТ, провести дифференциальный диагноз между резидуальной частью желчного пузыря и конкрементами в расширенной длинной культе пузырного протока до повторной операции не представилось возможным. Диагноз ЖКБ послужил показанием к повторной операции.
31.05.2011 в плановом порядке выполнена операция – минилапаротомия с помощью набора мини-ассистент. При ревизии выявлено округлое образование 3 × 2 см, с плотными стенками и конкрементами в просвете. После выделения его из спаек установлено, что данное образование сообщается с холедохом коротким протоком до 2 мм в диаметре и кро-воснабжается собственной артерией. Произведено удаление этого образования, содержащего конкременты, с раздельным пересечением и перевязкой артерии, его питающей, и пузырного протока. Макропрепарат: овальной формы образование с мелкими конкрементами в его полости (рис. 3). При гистологическом исследовании (№18451-18453) препарата обнаружены признаки стенки желчного пузыря с картиной хронического холецистита: фрагменты стенки со склерозом, слизистая с остатками характерных для желчного пузыря складок, на большем протяжении они атрофированы, по краю сохранены, в толще стенки пучки мышечной оболочки (рис. 4А), в одном из фрагментов препарата участок поверхностной пролежневой язвы с обрывками складок (рис. 4Б). В одном из фрагментов препарата в области лигатуры выявлены признаки стенки внепеченочного желчного протока (в данном случае пузырного протока) с типичным строением: слизистая без складок, в подслизистой основе ветвящиеся железы, мышечные пучки и соединительная ткань, а также очаговый хронический воспалительный инфильтрат (рис. 5).
Послеоперационный диагноз: ЖКБ. Состояние после субтотальной резекции желчного пузыря в 2007 г. ПХЭС, резидуальная часть желчного пузыря с конкрементами.
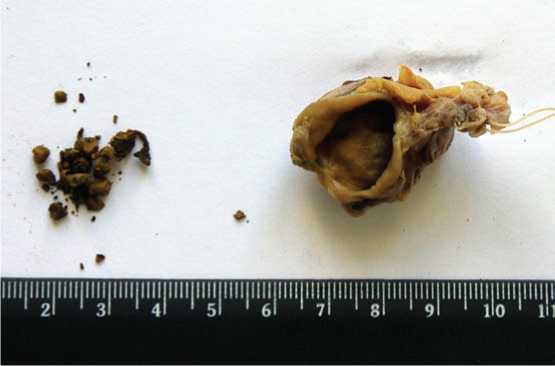
Рис. 3. Макропрепарат, удаленный во время операции: резидуальная часть желчного пузыря с фрагментом пузырного протока и мелкими конкрементами
При контрольном УЗИ брюшной полости через 24 часа после операции в подпеченочном пространстве патологических образований нет, внутрипеченочные желчные протоки не расширены, холедох 7 мм, поджелудочная железа без особенностей. Свободной жидкости в брюшной полости нет.
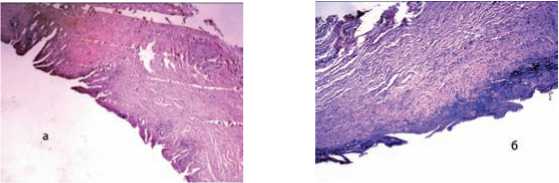
Рис. 4. Гистологическая картина стенки желчного пузыря:
А – слизистая с остатками характерных для желчного пузыря складок, на большем протяжении они атрофированы, по краю сохранены, в толще стенки пучки мышечной оболочки;
Б – участок поверхностной пролежневой язвы с обрывками складок.
Окраска гематоксилин-эозин, х 40
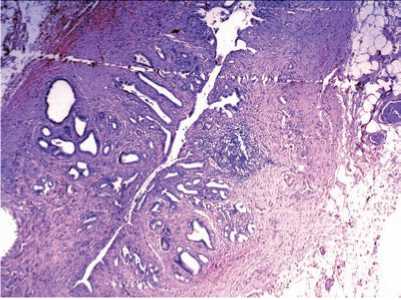
Рис. 5. Гистологическая картина стенки внепеченочного желчного протока: слизистая без складок, в подслизистой основе ветвящиеся железы, мышечные пучки и соединительная ткань.
Окраска гематоксилин-эозин, × 40
Послеоперационный период без осложнений. Пациент выписан на 10-е сутки после операции в удовлетворительном состоянии.
Заключение
Данное клиническое наблюдение демонстрирует возможность выполнения неадекватного объема операции (резидуальный желчный пузырь, длинная культя пузырного протока) при холецистэктомии по поводу острого деструктивного холецистита, когда имеются технические трудности ввиду формирования воспалительного инфильтрата. Неадекватное выполнение операции с оставлением части желчного пузыря или длинной культи пузырного протока приводит к рецидиву литообразования и повторной операции. В целях профилактики подобных осложнений необходимо при холецистэктомии тщательное выделение структур треугольника Кало и обращение особого внимания на длину оставляемой культи пузырного протока. Использование малоинвазивных технологий (лапароскопическая холецистэктомия и холецистэктомия из мини-доступа) в условиях инфильтративного процесса в области шейки желчного пузыря может повышать риск неадекватности объема операции.
Считаем, что одним из способов снижения частоты возникновения ПХЭС является выделение пузырного протока до места впадения в общий желчный проток и оставление при холецистэктомии культи пузырного протока длиной не более 5 мм. Обязательным является изучение хирургом макропрепарата удаленного желчного пузыря с осмотром устья пузырного протока и его подробным описанием в истории болезни, что обеспечивает оценку адекватности выполненной холецистэктомии непосредственно после операции.
В случае возникновения подозрения на литообразование в длинной культе пузырного протока или наличие резидуальной части желчного пузыря после «холецистэктомии» для уточнения диагноза необходимо изучение истории болезни при предыдущей госпитализации, с изучением хода операции (холецистэктомии) и описания макропрепарата. Правильному установлению причины ПХЭС могут способствовать подробное описание хода операции (холецистэктомии) и описание устья пузырного протока в макропрепарате удаленного желчного пузыря, что не было выполнено в данном наблюдении. Гистологическое исследование позволяет установить окончательный диагноз и дифференцировать причину ПХЭС – резидуальную часть желчного пузыря и расширенную длинную культю пузырного протока, что важно для анализа хирургических действий при первой операции и соответствующих выводов во избежание в будущем ПХЭС. При установке диагноза ПХЭС, обусловленного литообразованием в резидуальной части желчного пузыря или длинной культе пузырного протока, требуется повторная операция, которую с организационной точки зрения целесообразно выполнять в том же лечебном учреждении, где была выполнена в первый раз холецистэктомия.
Список литературы Постхолецистэктомический синдром: резидуальная часть желчного пузыря или литообразование в длинной культе пузырного протока?
- Карюк А.С., Никитенко В.И. Мешковидное расширение длинной культи пузырного протока, содержащей конкременты, как причина постхолецистэктомического синдрома//Вестник хирургии им. И.И. Грекова. 1989. №1. С. 53.
- Тимошин А.Д., Шестаков А.Л., Юрасов Л.В. Результаты минимально инвазивных вмешательств на желчных путях//Анналы хирургической гепатологии. 2007. Т. 7, №1. С. 27-31.
- Бурков С.Г. Постхолецистэктомический синдром//Справочник поликлинического врача. 2005. №1. С. 23-26.
- Гальперин Э.И., Дедерер Ю.М. Нестандартные ситуации при операциях на печени и желчных путях. М.: Медицина, 1987. 336 с.
- Гальперин Э.И., Волкова Н.В. Заболевание желчных путей после холецистэктомии. М.: Медицина, 1988. 272 с.
- Hoogenwand N.M., Rubli F., Ferrier F. et al. The role of Computerized tomography in fever after laparotomy//Surg. Gynec. Abstet. 1986. Vol. 162, № 6. P. 539-543.


