Повреждения дистального сухожилия двуглавой мышцы плеча: клиника, диагностика, лечение
Автор: Егиазарян К.А., Ратьев А.П., Ершов Д.С., Оханов О.А., Михайлова Е.С.
Журнал: Хирургическая практика @spractice
Рубрика: Травматология и ортопедия
Статья в выпуске: 2 т.8, 2023 года.
Бесплатный доступ
Актуальность. В обзоре обсуждаются последние научно обоснованные данные по восстановлению дистального сухожилия бицепса, включая типы разрывов, демографические данные, варианты диагностики, хирургические показания, анатомию дистального прикрепления сухожилия бицепса и соответствующую анатомию бугристости лучевой кости, распространенные методы рефиксации через одинарный или двойной разрез с использованием костных туннелей, пуговичной методики, интерферентного винта, пуговицы плюс винта, эндоскопический метод фиксации, а также послеоперационные результаты.Материалы и методы. Был выполнен обзор литературы в системах MEDLINE, Cochrane, Web of Science и Scopus, е-Library, по ключевым словам «distal biceps tendon», «elbow», «intramedullary», «partial», «complete», «review», «rupture», «дистальное сухожилие бицепса». Глубина поиска - 60 лет: с 1951 г. по октябрь 2021 г. включительно. Было отобрано 60 публикаций, посвященных теме патологии дистального сухожилия двуглавой мышцы плеча.Результаты и обсуждение. Обзор литературы продемонстрировал, что диагностика полного разрыва дистального сухожилия бицепса (ДСБ) преимущественно основана на физикальном обследовании, в то время как при частичном повреждении инструментальная визуализации является ценным дополнением к физикальному обследованию. Глубокое понимание методов клинической и инструментальной диагностики частичных повреждений помогает ускорить диагностический процесс и стандартизировать план лечения. Большинство полных разрывов ДСБ эффективнее всего лечится хирургически с использованием техники одного или двух разрезов. Техника двух разрезов имеет больший риск развития гетеротопической оссификации, в то же время техника одного разреза несет высокий риск повреждения периферических нервов. Интрамедуллярная фиксация сухожилия может быть эффективным способом снижения риска повреждения заднего межкостного нерва при технике одного разреза. Эндоскопическое пособие может быть использовано при лечении частичных повреждений сухожилий и тендинозах.
Дистальное сухожилие двуглавой мышцы плеча, полный, частичный, разрыв дистального сухожилия бицепса плеча
Короткий адрес: https://sciup.org/142239971
IDR: 142239971 | УДК: 617.3 | DOI: 10.38181/2223-2427-2023-2-5
Distal biceps tendon ruptures: clinical features, diagnostic strategy and treatment options
Relevance. This paper reviews the latest evidence concerning distal biceps tendon repair, particularly aspects such as tear type, patient demographics, diagnostic clues, surgical indications, the anatomy of distal tendon insertion, radial tuberosity, single- vs double-incision reconstruction, fixation techniques (bone tunnels, distal biceps button, interference screw, button plus screw) and postoperative outcomes.Material and methods. The MEDLINE, Cochrane, Web of Science, Scopus and Elibrary online databases were searched using the keywords ‘distal biceps tendon’, ‘elbow’, ‘intramedullary’, ‘partial’. ‘complete’, ‘review’ and ‘rupture’. Sixty publications on distal biceps tendon rupture treatment were identified that appeared over 60 years, between 1951 and October 2021.Results and discussion. The review has demonstrated that complete deltoid ligament (DBT) tears are predominantly diagnosed clinically, while medical imaging has proven to be a valuable adjunct for diagnosing partial tears. Advances in clinical and medical imaging of partial tears have the potential to expedite the diagnostic process and guide treatment strategies. Primary repair is commonly employed for complete tears, utilizing either a single-incision or double-incision approach, resulting in favorable clinical outcomes. However, the double-incision technique carries a higher risk of heterotopic ossification, whereas the single-incision approach presents a greater risk of nerve-related complications. To mitigate the risk of posterior interosseous nerve lesions in single-incision repairs, intramedullary fixation may serve as a viable solution. Additionally, DBT endoscopy holds promise for the treatment of low-grade partial tears and tendinosis.
Текст научной статьи Повреждения дистального сухожилия двуглавой мышцы плеча: клиника, диагностика, лечение
Несмотря на то что наши знания патологии дистального сухожилия бицепса (ДСБ) плеча стали значительно глубже за последние несколько лет, некоторые элементы диагностики и лечения до сих пор остаются противоречивыми. Большинство исследований нацелено на изучение биомеханических и клинических исходов давних, проверенных временем техник. Лишь небольшое число исследований фокусировалось на разработке новых методик или изучении предложенных нововведений. Цель данной статьи — предоставить актуальный обзор литературы с акцентом на новые методы диагностики и лечения полных и частичных разрывов ДСБ. Крайне важно понимание соответствующей анатомии, эпидемиологии и патофизиологии, так как в дальнейшем эти знания внесут вклад в усовершенствование диагностики и лечения.
Анатомия дистального сухожилия двуглавой мышцы плеча
Двуглавая мышца плеча состоит из двух мышечных головок, обе иннервируются мышечно-кожным нервом. Дистально двуглавая мышца плеча прикрепляется своим сухожилием и апоневрозом. На протяжении длительного времени дистальное сухожилие описывалось как единая анатомическая структура, однако М. Н. Eames и соавторы достоверно продемонстрировали различия между точками прикрепления длинной и короткой головок бицепса [1]. Оба сухожилия прикрепляются к задней порции бугристости лучевой кости [2]. На уровне мышечно-сухожильного перехода короткая головка лежит медиаль-нее длинной. Проходя далее, в области локтевой ямки сухожилие поворачивается кнаружи на 90°. Такая ротация позиционирует короткую головку дистальнее длинной. Так, сухожилие длинной головки прикрепляется проксимально и сзади на бугристости лучевой кости. Такая локализация определяет роль длинной головки преимущественно как супинатора предплечья. Сухожилие короткой головки прикрепляется более дистально на бугристости лучевой кости, таким образом, оно функционирует преимущественно как сгибатель предплечья [3]. Бугристость лучевой кости имеет выступ тотчас кпереди от места прикрепления дистального сухожилия бицепса, которое служит в качестве кулачкового механизма, увеличивая силу супинации [4; 5].
Апоневроз двуглавой мышцы плеча начинается в области мышечно-сухожильного перехода и состоит из трех различных слоев. Он окутывает сгибатели предплечья и стабилизирует длинное сухожилие бицепса плеча [6]. Считается, что натяжение апоневроза вследствие сокращения мышц сгибателей предплечья может вносить вклад в разрыв сухожилия из-за медиальной тяги в момент повреждения [7]. Необходимость сохранения апоневроза во время хирургического вмешательства до сих пор остается спорной [8].
Кровоснабжение дистального сухожилия бицепса плеча может быть разделено на три области: проксимальную, среднюю и дистальную. Проксимальная зона соответствует мышечно-сухожильному переходу и проксимальной порции сухожилия. Она кровоснабжает-ся ветвями плечевой артерии, которые проходят в паратеноне. Дистальная зона получает питание из задней межкостной возвратной артерии. Средняя зона гиповаскулярна, имеет протяженность 2,14 см и кровоснабжается из двух вышеуказанных артерий, однако только за счет тонкой оболочки паратенона [9]. Возвратная лучевая артерия — ветвь лучевой артерии — лежит поверхностно относительно дистального сухожилия бицепса, обычно в сопровождении от 2 до 4 сателлитных вен. Также описаны другие варианты числа и анатомического расположения сосудов [10].
Ряд нервов лежит в области предплечья. Два из них мы рассмотрим подробно, так как имеется большая вероятность их повреждения во время операции. Спереди находится латеральный кожный нерв предплечья, являющийся конечной чувствительной ветвью мышечно-кожного нерва. Он разделяется на две ветви, которые иннервируют ладонно-лучевую поверхность запястья, большого пальца кисти и дистальные две трети тыльно-латеральной поверхности предплечья. Он проходит с латеральной стороны дистального сухожилия бицепса и часто сопровождается головной веной. Сзади располагается задний межкостный нерв, представляющий собой конечную двигательную ветвь лучевого нерва. Он иннервирует разгибатели кисти. Задний межкостный нерв лежит в тесной близости с лучевой костью, огибая ее спереди назад. Конкретное расположение относительно дистального сухожилия бицепса и бугристости лучевой кости зависит от позиции предплечья в положении супинации или пронации.
Эпидемиология повреждений дистального сухожилия бицепса плеча
Мы не обнаружили численных данных о распространенности частичных повреждений сухожилия двуглавой мышцы плеча. Основной причиной может быть то, что далеко не все пациенты с частичным повреждением ДСБ обращаются за медицинской помощью. М. Р. Kelly и соавторы сообщают о частоте распространения полного разрыва дистального сухожилия бицепса — 2,55 случаев на 100 000 пациентов [11]. Так как они анализировали только хирургически леченных пациентов, фактическая распространенность патологии скорее всего выше. Подавляющее большинство полных разрывов дистального сухожилия бицепса обнаружилось у мужчин в возрасте от 40 до 60 лет [11; 12]. В 52 % случаев была повреждена ведущая рука. Интересно, что были также задокументированы случаи двустороннего повреждения ДСБ, они встречались в 8 % случаев [13]. Несмотря на меньшую распространенность патологии среди лиц женского пола, анализ данных говорит о том, что у женщин наблюдается более постепенное нарастание симптомов и гораздо чаще встречаются неполные повреждения [14].
Патофизиология повреждений дистального сухожилия бицепса плеча
Типичный механизм травмы — эксцентрическая нагрузка, приложенная в момент сгибания и супинации предплечья. Хроническое воспаление и дегенеративные изменения ДСБ, относительная гиповаскулярность, и анатомическое факторы, например наличие остеофитов бугристости лучевой кости, также вносят вклад в развитие повреждений ДСБ. К другим факторам риска относят высокий индекс массы тела (ИМТ), курение и использование стероидных препаратов. Высокий ИМТ у людей с развитой мускулатурой из-за увеличения нагрузки на сухожилие выступает предрасполагающим фактором разрыва ДСБ. Вдобавок было показано, что высокий ИМТ, связанный с ожирением, приводит к ослаблению иммунного ответа на механическое повреждение сухожилия [15]. Среди пациентов с повреждением ДСБ 36—66 % страдали ожирением [11; 12]. Распространенность курения среди пациентов с повреждением ДСБ точно не известна, однако общепризнанным является тот факт, что курение — это предрасполагающий фактор сухожильных повреждений. Возможным патофизиологическим механизмом курения становится увеличение гипова-скулярной зоны между проксимальной и дистальной зонами кровоснабжения сухожилия [9]. Применение анаболических стероидов в сочетании с регулярными физическими нагрузками приводит к дисплазии коллагеновых фибрилл, что уменьшает прочность сухожилия при растяжении. Вдобавок имеет место патологическое изменение волнообразной структуры коллагеновых волокон сухожилия, что также уменьшает прочность сухожилия при растяжении [16].
Существуют и биомеханические причины повреждений ДСБ. Траектория движения дистального сухожилия бицепса при супинации и пронации под разными углами сгибания может приводить к истиранию и повреждению сухожилия о поверхность бугристости лучевой кости, особенно в более глубоких слоях, где ДСБ прикрепляется более кзади на поверхности лучевой кости в положении пронации. По данным компьютерной томографии, 64 узкое пространство между латеральным краем локтевой и бугристостью лучевой кости уменьшается приблизительно на 50 % при пронации по сравнению с супинацией. В исследовании, посвященном движению предплечья, R. D. Ray и соавторы [17] продемонстрировали, что во время пронации не только лучевая кость вращается относительно локтевой, но и дистальная часть локтевой кости смещается латерально по отношению к лучевой. Такое «ульнарное отведение» вносит вклад в значительное сужение проксимального ра-диоульнарного пространства. Неровный контур, шероховатости этого межкостного канала, воспалительный процесс ДСБ еще более усугубляют сужение, приводя к импинджменту сухожилия бицепса во время ротационных движений предплечья [9]. Хотя некоторые авторы оспаривают это утверждение [18], недавние исследования указывают на механический импинджмент как на возможное осложнение при анатомической рефиксации сухожилия [19].
Диагностика повреждений дистального сухожилия бицепса
Физикальное исследование
При полных разрывах дистального сухожилия бицепса пациенты часто сообщают об эксцентрической нагрузке при согнутом в локте предплечье. Часто пациенты указывают на ощущение щелчка в момент травмы. Полный разрыв может проявляться острой болью и возникновением подкожной гематомы в области передней локтевой ямки. Клинически определяется локальная болезненность, ослабление супинации и сгибания предплечья. Однако слабость бывает невыраженной, особенно у физически крепких людей. Также обычно пальпаторно определяется дефект в области ДСБ. В ситуациях, когда помимо сухожилия разорванным оказывается и апоневроз двуглавой мышцы, визуально определяется ретракция мышечного брюшка в проксимальном направлении — симптом Popeye (рис. 1).

Рис. 1. Симптом Popeye
Fig. 1. Popeye sign
Существует несколько физикальных проб, позволяющих подтвердить или опровергнуть диагноз. При полных разрывах канатообразное сухожилие не прощупывается и иногда культя бицепса может быть пропальпирована проксимальнее локтевого сгиба. Тест 65 крючка, описанный S. W. O‘Driscoll, основан на том факте, что дистальное сухожилие паль-паторно ощущается в виде плотного тяжа во время изометрической супинации [20]. Для выполнения этого теста пациента просят отвести плечо, согнуть локоть под 90° и супинировать предплечье. Затем врач указательным пальцем своей руки захватывает, словно крючком, латеральный край дистального сухожилия бицепса. При интактном сухожилии палец может быть погружен приблизительно на 1 см под сухожилие (рис. 2). Сообщается, что данный тест имеет 100 %-ные чувствительность и специфичность в выявлении полных разрывов дистального сухожилия двуглавой мышцы плеча [20]. Существует и ряд других тестов. Сжатие мышечного брюшка провоцирует сокращение мышцы, и в случае интактного сухожилия, предплечье пассивно супинируется (biceps squeeze test) [21]. И наоборот, при пассивной ротации предплечья у пациента с неповрежденным сухожилием пронация будет приводить к смещению мышечного брюшка дистально, а супинация — проксимально (passive rotation test) (рис. 3).
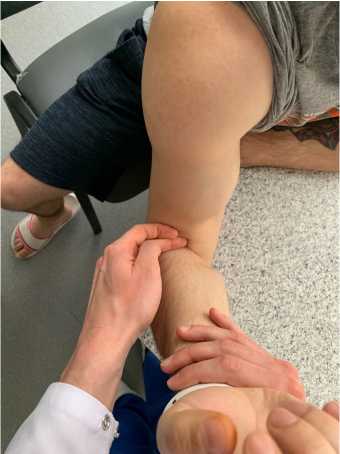
Рис. 2. Тест крючка Fig. 2. Elbow hook test
При выполнении biceps crease interval test гипотеза заключается в том, что полный разрыв ДСБ плеча приводит к изменению объективно измеряемого внешнего анатомического ориентира — biceps crease interval (расстояние между поперечной складкой локтевого сгиба и возвышения дистальной нисходящей части мышечного брюшка бицепса) — как следствие проксимальной ретракции мышечно-сухожильного комплекса. При установлении диагностического порога biceps crease interval более 0,6 см или biceps crease ratio более 1,2 см biceps crease interval test характеризуется чувствительностью 96 %, специфичностью 93 % для полных разрывов [22]. Разрывы мышечно-сухожильного перехода, хоть и очень редки, также могут проявляться болью в области локтевой ямки, образованием локальной гематомы, отеком, слабостью локтевого сгибания и супинации предплечья [23].
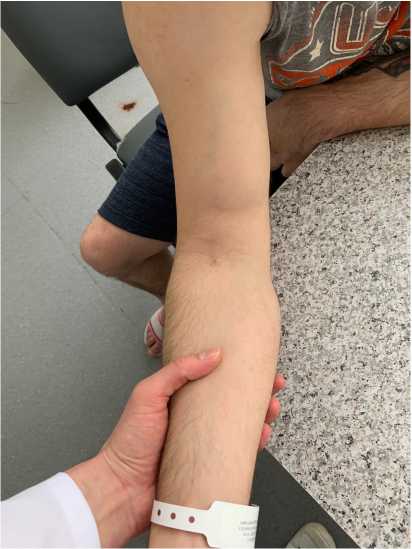
Рис. 3. Тест пассивной ротации (при интактном сухожилии пассивная пронация предплечья пациента вызывает смещение брюшка двуглавой мышцы плеча дистально, при супинации — проксимально): слева — предплечье пациента в положении супинации; справа — в положении пронации
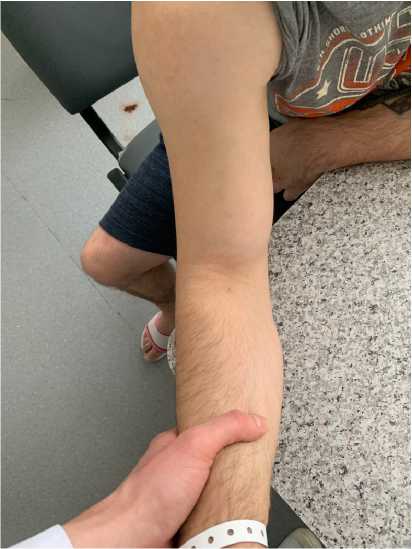
Fig. 3. Passive rotation test (with an intact tendon, passive pronation of the patient’s forearm causes displacement of the abdomen of the biceps muscle of the shoulder distally, with supination — proximally): on the left — the patient’s forearm is in the supination position;
on the right — in the pronation position
При физикальном обследовании пациентов с частичным повреждением дистального сухожилия бицепса плеча, тендинитом, биципитальным бурситом обычно определяется боль в области локтевой ямки, приводящая к незначительной слабости при сгибании и супинации предплечья против сопротивления. Клинический диагноз часто ставится поздно либо не выставляется вовсе. The two-part biceps provocation test может быть использован при диагностике патологий дистального сухожилия бицепса, отличных от его полного разрыва. Пациента просят согнуть локоть под 70°, супинировать предплечье. В таком положении активное сгибание предплечья против сопротивления провоцирует появление болевых ощущений. Затем предплечье пронируют и пробу повторяют. Проба считается положительной, если сгибание против сопротивления в положении пронации более болезненно, чем при супинации. Это объясняется сдавлением дегенеративно измененного сухожилия костями предплечья в момент пронации [24].
Инструментальное исследование
При наличии сомнений в диагнозе УЗИ или МРТ локтевой области может дать дополнительную информацию. При полных разрывах дистального сухожилия двуглавой мышцы плеча достоверность методов МРТ и УЗИ составляет 86,4 и 45,5 % соответственно. Следовательно, МРТ является более точным методом визуализации повреждений ДСБ, однако метод УЗИ экономически более выгоден [25].
Чувствительность и специфичность МРТ в выявлении полных разрывов сухожилия составляют 100 и 82,8 % соответственно [26]. Чувствительность данного диагностического метода при неполных повреждениях и других патологиях дистального сухожилия би- цепса значительно ниже (чувствительность — 59,1 %, специфичность — 100 %) [26]. В 2004 г. B. M. Giuffre и соавторы предложили новый способ укладки пациента для оптимального исследования дистального сухожилия бицепса от мышечно-сухожильного перехода до места прикрепления так, чтобы исследуемая область помещалась в один срез МРТ, — положение сгибания, супинации и отведения верхней конечности (FABS) [27]. Для получения изображения пациент укладывается на живот, руку отводят в плечевом суставе, локтевой сустав сгибают, предплечье супинируют. Несмотря на то что при такой укладке пациента чувствительность и специфичность МР-сканирования аналогична стандартным проекциям, E. Schenkels и соавторы показали, что надежность результатов описания была выше при FABS и предложенный способ был более точен при градации протяженности повреждения, когда сравнение проводилось с интраоперационными находками [28].
Лечение повреждений дистального сухожилия двуглавой мышцы плеча Полные разрывы
Невзирая на то что пациенты не всегда жалуются на субъективную потерю силы в конечности [29], имеются биомеханические исследования, очевидно демонстрирующие потерю силы и выносливости при консервативном лечении по сравнению с хирургическим. Консервативное лечение может приводить к проблемам при повторяющихся резких супинационных движениях, таких как вращение отвертки [30]. Механические тесты показали 40 %-ную потерю силы супинации, 79 %-ную потерю супинационной выносливости, 30 %-ную потерю сгибательной силы и 30 %-ную потерю сгибательной выносливости [31]. Вдобавок стоит отметить, что дистальное сухожилие двуглавой мышцы плеча является важным динамическим стабилизатором локтевого сустава, препятствующим его вывиху при повреждениях первичной группы стабилизаторов [32]. Таким образом, консервативное лечение стоит рассматривать только у пожилых людей с высокими анестезиологическим и интраоперационными рисками после соответствующего обсуждения с пациентом всех рисков и преимуществ данного метода. И цена лечения [33], и риск возникновения осложнений выше при отсроченных хирургических вмешательствах [34]. Раннее оперативное вмешательство более предпочтительно.
Хирургический доступ
Хирургическое лечение ДСБ может быть осуществлено с помощью метода одного либо двух разрезов. Оба доступа были детально описаны и изучены. Они приводят к хорошим клиническим результатам, но также имеют свои преимущества и недостатки. Техника двух разрезов осуществляется с помощью относительно небольшого переднего разреза, через который сухожилие извлекают. Его освежуют и переносят кзади в сторону большего заднего разреза. Второй, задний доступ используется для прикрепления сухожилия к бугристости лучевой кости. Большинство хирургов, использующих данный доступ, применяют либо туннелизацию кости, либо анкерные винты. Огромное преимущество доступа из двух разрезов — анатомическое восстановление места прикрепления сухожилия. Доказано, что анатомическая рефиксация улучшает прогноз в плане восстановления силы и выносливости супинации по сравнению с неанатомической рефиксацией [4; 5]. Раздельное прикрепление длинной и короткой головок не показало дополнительных преимуществ в сравнении с фиксацией единым сухожилием [35]. Техника двух разрезов реже приводит к парезу латерального кожного нерва предплечья, нежели техника одного разреза. Гетеротопическая оссификация, однако, является основным осложнением данного доступа. Считается, что образование кости может быть следствием повреждения надкостницы во время отслойки локтевой мышцы от локтевой кости и, возможно, межкостной мембраны
[36]. Наличие такого осложнения может вызвать ограничение движений в локтевом суставе, создать дополнительные трудности в реабилитации, привести к повторному хирур-68 гическому лечению. Для предотвращения развития гетеротопической оссификации ряд авторов рекомендует расслоение локтевого разгибателя кисти или общего разгибателя пальцев вместо отслойки локтевой мышцы. Из операционной раны следует удалять всю костную стружку, образованную в результате сверления [36]. Однако даже эти меры не позволяют полностью избежать развития симптоматической гетеротопической оссифика-ции [37]. На силу супинации также влияет сама хирургическая техника, так как повреждение мышц-супинаторов при заднем доступе может приводить к ослаблению супинации в послеоперационном периоде [38].
При технике одного разреза осуществляется передний разрез длиной 2—3 см, через который сухожилие извлекают. Его очищают и прикрепляют обратно. Такой доступ снижает риск гетеротопической оссификации. При технике одного разреза могут быть использованы разные методы фиксации, например туннелизация кости, анкерные винты, пуговичные фиксаторы, интерферентные винты или комбинация интерферентных винтов и пуговичных фиксаторов. Применение бикортикальной пуговичной методики не позволяет осуществить анатомическую рефиксацию сухожилия. Существует риск повреждения заднего межкостного нерва при установке пуговицы на дальнем кортикальном слое лучевой кости. Следовательно, неанатомическая рефиксация сухожилия при таком методе является более предпочтительной. Даже при неанатомической фиксации сухожилия расстояние между пуговицей и задним межкостным нервом составляет 11,6 мм [39]. Расстояние уменьшается при формировании туннеля в месте анатомического прикрепления. Для прямой визуализации дальнего кортикального слоя и защиты заднего межкостного нерва при бикортикальной установке пуговичного фиксатора необходимо поднадкостнично отделить супинатор предплечья от лучевой кости и отвести его в латеральную сторону. Этот маневр защищает глубокую межкостную ветвь лучевого нерва, однако стоит избегать чрезмерной ретракции мышцы [40].
Для оценки функции локтевого сустава разработано множество систем оценки. Целями большинства систем балльной оценки являются установление серьезности нару-шений, отслеживание результатов лечения, сравнение различных методов лечения и построение на основе этого выводов. Существуют два основных метода балльной оценки: проведение научных наблюдений и анкетирование [41]. Так, рандомизированное контролируемое исследование, сравнивающее обе хирургические техники, показало идентичные результаты касательно выраженности болевого синдрома, Американской хирургической шкалы оценки плечевого и локтевого суставов (ASES), шкалы DASH (Disabilities of Arm, Shoulder and Hand), шкалы Patient-rated elbow evaluation (PREE) и оценки силы изометрического разгибания, пронации и супинации. При технике двух разрезов восстановление силы сгибания предплечья достоверно выше по сравнению с техникой одного разреза (104 против 94 % соответственно) [42]. Недавний систематический обзор частоты возникновения осложнений продемонстрировал частоту возникновения осложнений в 25 % [34]. Схожие результаты получили J. N. Watson и соавторы в систематическом обзоре, где указано, что общая частота осложнений техники одного разреза была 23,9 %, техники двух разрезов — 25,7%. Частота развития серьезных осложнений составила 4,6 % и включала частоту повреждения заднего межкостного нерва — 1,6 %, срединного нерва — 0,3 %, повторный разрыв сухожилия — 1,4 % и синостоза — 0,1 % (n = 4). Синостоз возникал только при применении техники двух разрезов. Незначительные осложнения включали скованность
(1,8 % при технике одного разреза и 5,7 % при технике двух разрезов), парез латерального кожного нерва предплечья (11,6 % при технике одного разреза и 5,8 % при технике двух разрезов) [43].
Фиксация сухожилия
С тех пор как B. F. Morrey и соавторы описали технику чрескостного шва, было предложено множество альтернативных методов фиксации [31]. Биомеханические исследования подтвердили значительно лучшую степень инициальной фиксации с применением пуговичной методики и интерферентных винтов в сочетании с пуговичной методикой по сравнению с анкерными винтами и изолированной установкой интерферентых винтов [44]. Прочная инициальная фиксация обеспечивает раннюю реабилитацию и восстановление движений в конечности. Эти исследования также продемонстрировали, что при использовании анкерных винтов часто происходит формирование диастаза между трехглавой мышцей плеча и локтевым отростком. При формировании костного туннеля и внедрения сухожилия в кость образования диастаза не наблюдалось. Дополнительная установка интерферентного винта вместе с пуговичным фиксатором не приводила к лучшим клиническим результатам [45]. Вдобавок остеолиз лучевой кости может способствовать возникновению переломов и тяжелых последствий. Пациенты с небольшими размерами лучевой кости имеют повышенный риск появления ятрогенных переломов, связанных с туннелизацией кости.
Из-за скудного числа возможных оперативных пособий для анатомического восстановления сухожилия в последние годы отмечается бурное развитие альтернативных методик фиксации. S. Siebenlist и соавторы предложили методику двойной интрамедуллярной пуговичной фиксации [46—48]. В недавней публикации коллективу авторов удалось оценить биомеханические параметры методики монокортикальной интрамедуллярной пуговичной фиксации, позволяющей прикрепить сухожилие внутрикостно [49]. Биомеханические результаты монокортикальной интрамедуллярной фиксации сравнимы с другими техниками, использующимися в настоящее время [44; 50]. Нагрузка перед разрывом (356 Н) и жесткость (61 Н/мм) сопоставимы с результатами при бикортикальной установке пуговичных фиксаторов [44; 50]. Средняя нагрузка перед разрывом составляла 332 ± 44 Н, что сравнимо с опубликованными результатами при бикортикальной фиксации. Исходя из полученных результатов, можно сделать вывод, что предельная нагрузка перед разрывом описанной техники оказалась выше, чем нативного сухожилия. Применение описанных выше методик редко приводит к несостоятельности фиксации благодаря высокой инициальной прочности конструкции [51].
Использование новых пуговичных фиксаторов приводит к аналогично прочной инициальной фиксации, как и большинство других методик [44; 50]. Интрамедуллярная установка пуговичного фиксатора обеспечивает анатомическую рефиксацию ДСБ через один передний доступ без риска интраоперационного повреждения заднего межкостного нерва. Дополнительное преимущество анатомического восстановления — реконструкция физиологического кулачкового механизма бугристости лучевой кости. Прочная инициальная фиксация позволяет добиться ранней активизации пациента. Использование данной техники приводит к субъективно ощутимому пациентом восстановлению силы супинации.
На образование диастаза после хирургического лечения повреждений ДСБ могут указывает такие симптомы, как постоянная боль с лучевой стороны предплечья и выраженная слабость при проведении провокационных проб. В случае подтверждения формирования диастаза на МРТ в FABS-позиции рекомендовано проведение ревизии с интрамедуллярной фиксацией сухожилия пуговичными фиксаторами. Также во время предоперационного планирования необходимо заранее оценивать степень сужения ради-оульнарного пространства для точного определения места хирургического прикрепления 70 сухожилия [19; 52].
Частичные разрывы и биципитальный бурсит
Изначально рутинное лечение частичных разрывов ДСБ начинали с консервативных методов [53] и при неудаче прибегали к хирургическим [54]. Консервативное лечение включает покой и избегание ухудшающей симптоматику активности. В дополнение к этому иногда рекомендуется период иммобилизации и инъекции препаратов группы ГКС [54]. В недавней публикации T. M. Bauer и соавторы отметили, что 55,7 % пациентов, которых вели консервативно, в итоге понадобилось хирургическое лечение. Кроме того, пациенты с высокими функциональными требованиями достигали более удовлетворительных результатов после операции по сравнению с теми, кто лечился консервативно [55]. Y. Tomizuka и соавторы обратили внимание, что у пациентов с частичным разрывом ДСБ, если этот разрыв занимал более 75 % поперечного сечения сухожилия, присутствовали клинические признаки ослабления супинации [56]. Ранее хирургическое лечение представляло собой полный релиз сухожилия от места прикрепления с последующей хирургической рефиксацией [54]. Такой метод имел схожие клинические результаты с таковыми при лечении полных разрывов ДСБ. Так как при неполных разрывах существуют технические трудности для ревизии сухожилия через открытый хирургический доступ, а консервативная терапия обычно не проводит к клинически значимому улучшению, существует необходимость полного релиза сухожилия и его повторного прикрепления, что является чрезмерно радикальным подходом. По мере популяризации эндоскопической хирургии эти методы были взяты на вооружение при лечении неполных повреждений ДСБ [57; 58]. Самое большое преимущество такой методики — возможность визуальной оценки протяженности повреждения сухожилия [57]. Благодаря этому можно осуществлять хирургическое лечение различных по протяженности повреждений сухожилия разными способами [58]. МРТ-исследование в позиции FABS помогает определить возможность применения эндоскопического пособия, однако принятие решения о конкретной хирургической технике происходит после эндоскопической визуализации [28]. При повреждениях сухожилия минимальной протяженности достаточным считается проведение эндоскопического дебридмента. Более протяженные разрывы целесообразно укреплять анкерными винтами в зоне повреждения. При повреждении более 50 % поперечного сечения сухожилия на данный момент существует тенденция выполнения полного релиза и хирургической рефиксации сухожилия. Недавние публикации подтвердили безопасность эндоскопического лечения ДСБ и возможность его проведения через один передний доступ [59; 60].
Заключение
В последние годы патологии ДСБ было посвящено множество научных публикаций. Большая часть из них фокусировались в основном на биомеханических исследованиях и результатах лечения давних, проверенных временем методик. Однако были опубликованы и те, которые изучали новые варианты лечения и методы диагностики. Были актуализированы данные о патофизиологических факторах развития патологии ДСБ, которые вооружили нас знаниями о способах профилактики осложнений. Кроме того, развитие как клинических, так и инструментальных методов диагностики может помочь в постановке своевременного и точного диагноза при частичных повреждениях ДСБ и биципитального бурсита. Наконец, лучшее понимание возможных осложнений используемых хирургических техник даст толчок в развитии новых методов оперативного лечения частичных и полных разрывов дистального сухожилия двуглавой мышцы плеча.
Список литературы Повреждения дистального сухожилия двуглавой мышцы плеча: клиника, диагностика, лечение
- Eames MH, Bain GI, Fogg QA, van Riet RP. Distal biceps tendon anatomy: a cadaveric study. J Bone Joint Surg [Am]. 2007;89-A:1044-1049. https://doi.org/10.2106/jbjs.d.02992.
- Athwal GS, Steinmann SP, Rispoli DM. The distal biceps tendon: footprint and relevant clinical anatomy. J Hand Surg [Am]. 2007;32:1225-1229. https://doi.org/10.1016/j.jhsa.2007.05.027.
- Jarrett CD, Weir DM, Stuffmann ES, Jain S, Miller MC, Schmidt CC. Anatomic and biomechanical analysis of the short and long head components of the distal biceps tendon. J Shoulder Elbow Surg. 2012;21:942- 948. https://doi.org/10.1016/j.jse.2011.04.030.
- Schmidt CC, Brown BT, Williams BG, Rubright JH, Schmidt DL, Pic AC, Nakashian MR, Schimoler PJ, Miller MC. The importance of preserving the radial tuberosity during distal biceps repair. J Bone Joint Surg [Am]. 2015;97-A:2014-2023. https://doi.org/10.2106/JBJS.N.01221.
- Schmidt CC, Weir DM, Wong AS, Howard M, Miller MC. The effect of biceps reattachment site. J Shoulder Elbow Surg. 2010;19:1157-1165.
- Bhatia DN, Kandhari V, DasGupta B. Cadaveric study of insertional anatomy of distal biceps tendon and its relationship to the dynamic proximal radioulnar space. J Hand Surg Am. 2017;42:e15-e23. https://doi.org/10.1016/j.jhsa.2016.11.004.
- Miyamoto RG, Elser F, Millett PJ. Distal biceps tendon injuries. J Bone Joint Surg [Am]. 2010;92- A:2128- 2138. https://doi.org/10.2106/JBJS.I.01213.
- Landa J, Bhandari S, Strauss EJ, Walker PS, Meislin RJ. The effect of repair of the lacertus fibrosus on distal biceps tendon repairs: a biomechanical, functional, and anatomic study. Am J Sports Med. 2009;37:120-123. https://doi.org/10.1177/0363546508324694.
- Seiler JG 3rd, Parker LM, Chamberland PD, Sherbourne GM, Carpenter WA. The distal biceps tendon: two potential mechanisms involved in its rupture: arterial supply and mechanical impingement. J Shoulder Elbow Surg. 1995;4:149-156. https://doi.org/10.1016/s1058-2746(05)80044-8.
- Zeltser DW, Strauch RJ. Vascular anatomy relevant to distal biceps tendon repair. J Shoulder Elbow Surg. 2016;25:283-288. https://doi.org/10.1016/j.jse.2015.08.042.
- Kelly MP, Perkinson SG, Ablove RH, Tueting JL. Distal biceps tendon ruptures: an epidemiological analysis using a large population database. Am J Sports Med. 2015;43:2012-2017. https://doi.org/10.1177/0363546515587738.
- Safran MR, Graham SM. Distal biceps tendon ruptures: incidence, demographics, and the effect of smoking. Clin Orthop Relat Res. 2002;404:275-283.
- Green JB, Skaife TL, Leslie BM. Bilateral distal biceps tendon ruptures. J Hand Surg Am. 2012;37:120- 123. https://doi.org/10.1016/j.jhsa.2011.09.043.
- Jockel CR, Mulieri PJ, Belsky MR, Leslie BM. Distal biceps tendon tears in women. J Shoulder Elbow Surg. 2010;19:645-650. https://doi.org/10.1016/j.jse.2010.01.015.
- Del Buono A, Battery L, Denaro V, Maccauro G, Maffulli N. Tendinopathy and inflammation: some truths. Int J Immunopathol Pharmacol. 2011;24:45-50. https://doi.org/10.1177/03946320110241S209.
- Laseter JT, Russell JA. Anabolic steroid-induced tendon pathology: a review of the literature. Med Sci Sports Exerc. 1991;23:1-3.
- Ray RD, Johnson RJ, Jameson RM. Rotation of the forearm: an experimental study of pronation and supination. J Bone Joint Surg [Am]. 1951;33-A:993-996.
- Kodde IF, van den Bekerom MP, Mulder PG, Eygendaal D. The size of the radial tuberosity is not related to the occurrence of distal biceps tendon ruptures: a case- control study. Open Orthop J. 2016;10:1-6. https://doi.org/10.2174/1874325001610010001.
- Rausch V, Kahmann SL, Baltschun C, Staat M, Muller LP, Wegmann K. Pressure distribution to the distal biceps tendon at the radial tuberosity: a biomechanical study. J Hand Surg Am. 2020;45:776.e1-776. e9. https://doi.org/10.1016/j.jhsa.2020.01.006.
- O’Driscoll SW, Goncalves lB, Dietz P. The hook test for distal biceps tendon avulsion. Am J Sports Med. 2007;35:1865-1869. https://doi.org/10.1177/0363546507305016.
- Ruland RT, Dunbar RP, Bowen JD. The biceps squeeze test for diagnosis of distal biceps tendon ruptures. Clin Orthop Relat Res. 2005;437:128-131. https://doi.org/10.1097/01.blo.0000167668.18444.f5.
- ElMaraghy A, Devereaux M, Tsoi K. The biceps crease interval for diagnosing complete distal biceps tendon ruptures. Clin Orthop Relat Res. 2008;466:2255-2262. https://doi.org/10.1007/s11999-008-0334-0.
- Schamblin ML, Safran MR. Injury of the distal biceps at the musculotendinous junction. J Shoulder Elbow Surg. 2007;16:208-212. https://doi.org/10.1016/j.jse.2006.06.009.
- Caekebeke P, Schenkels E, Bell SN, van Riet R. Distal biceps provocation test. J Hand Surg Am. 2021;46:710.e1-710.e4. https://doi.org/10.1016/j.jhsa.2020.12.012.
- Lynch J, Yu CC, Chen C, Muh S. Magnetic resonance imaging versus ultrasound in diagnosis of distal biceps tendon avulsion. Orthop Traumatol Surg Res. 2019;105:861-866. https://doi.org/10.1016/j.otsr.2019.01.021.
- Festa A, Mulieri PJ, Newman JS, Spitz DJ, Leslie BM. Effectiveness of magnetic resonance imaging in detecting partial and complete distal biceps tendon rupture. J Hand Surg Am. 2010;35:77-83. https://doi.org/10.1016/j.jhsa.2009.08.016.
- Giuffrè BM, Moss MJ. Optimal positioning for MRI of the distal biceps brachii tendon: flexed abducted supinated view. AJR Am J Roentgenol. 2004;182:944-946. https://doi.org/10.2214/ajr.182.4.1820944.
- Schenkels E, Caekebeke P, Swinnen L, Peeters J, van Riet R. Is the flexion- abduction-supination magnetic resonance imaging view more accurate than standard magnetic resonance imaging in detecting distal biceps pathology? J Shoulder Elbow Surg. 2020;29:2654-2660. https://doi.org/10.1016/j.jse.2020.05.014.
- Freeman CR, Mccormick KR, Mahoney D, Baratz M, Lubahn JD. Nonoperative treatment of distal biceps tendon ruptures compared with a historical control group. J Bone Joint Surg [Am]. 2009;91- A:2329- 2334. https://doi.org/10.2106/JBJS.H.01150.
- Baker BE, Bierwagen D. Rupture of the distal tendon of the biceps brachii: operative versus non-operative treatment. J Bone Joint Surg [Am]. 1985;67-A:414-417.
- Morrey BF, Askew LJ, An KN, Dobyns JH. Rupture of the distal tendon of the biceps brachii: a biomechanical study. J Bone Joint Surg [Am]. 1985;67-A:418-421.
- Егиазарян К. А., Ратьев А. П., Данилов М. А., Бадриев Д. А., Лечение простой травматической нестабильности локтевого сустава. Кафедра травматологии и ортопедии. 2021. № 4 (46). С. 69-79. https://doi.org/10.17238/2226-2016-2021-4-69-79.
- Feller R, Illing D, Allen C, Presson A, Tyser A, Kazmers N. Evaluation of factors influencing surgical treatment costs for distal biceps rupture. J Shoulder Elbow Surg. 2020;29:e229-e237. https://doi.org/10.1016/j.jse.2020.01.082.
- Amarasooriya M, Bain GI, Roper T, Bryant K, Iqbal K, Phadnis J. Complications after distal biceps tendon repair: a systematic review. Am J Sports Med. 2020;48:3103-3111. https://doi.org/10.1177/0363546519899933.
- Schmidt CC, Madonna TJ, Vaudreuil N, Brown BT, Liu SY, Delserro S, Smolinski MP, Styron J, Smolinski PJ, Miller MC. The effect of tendon rotation on distal biceps repair. JSES Open Access. 2019;3:225-231. https://doi.org/10.1016/j.jses.2019.06.001.
- Failla JM, Amadio PC, Morrey BF, Beckenbaugh RD. Proximal radioulnar synostosis after repair of distal biceps brachii rupture by the two-incision technique: report of four cases. Clin Orthop Relat Res. 1990;253:133-136.
- Bisson L, Moyer M, Lanighan K, Marzo J. Complications associated with repair of a distal biceps rupture using the modified two-incision technique. J Shoulder Elbow Surg. 2008;17:67S-71S. https://doi.org/10.1016/j.jse.2007.04.008.
- Schmidt CC, Brown BT, Qvick LM, Stacowicz RZ, Latona CR, Miller MC. Factors that determine supination strength following distal biceps repair. J Bone Joint Surg. 2016;98-A:1153-1160. https://doi.org/10.2106/JBJS.15.01025.
- Tat J, Hart A, Cota A, Alsheikh K, Behrends D, Martineau PA. Distal biceps repair with flexible instrumentation and risk of posterior interosseous nerve injury: a cadaveric analysis. Orthop J Sports Med. 2018;6:2325967118810523. https://doi.org/10.1177/2325967118810523.
- Егиазарян К. А., Ратьев А. П. Локтевой сустав. М. : Издательство Медицинское информационное агентство; 2019, 464 с.
- Ратьев А. П., Егиазарян К. А., Жаворонков Е. А., Мельников В. С., Лечение остеоартроза локтевого сустава. Вопросы реконструктивной и пластической хирургии. 2014. Т. 17, № 2 (49). С. 50-60.
- Grewal R, Athwal GS, MacDermid JC, Faber KJ, Drosdowech DS, El-Hawary R, King GJ. Single versus double-incision technique for the repair of acute distal biceps tendon ruptures: a randomized clinical trial. J Bone Joint Surg [Am]. 2012;94-A:1166-1174. https://doi.org/10.2106/JBJS.K.00436.
- Watson JN, Moretti VM, Schwindel L, Hutchinson MR. Repair techniques for acute distal biceps tendon ruptures: a systematic review. J Bone Joint Surg [Am]. 2014;96-A:2086-2090. https://doi.org/10.2106/JBJS.M.00481.
- Mazzocca AD, Burton KJ, Romeo AA, Santangelo S, Adams DA, Arciero RA. Biomechanical evaluation of 4 techniques of distal biceps brachii tendon repair. Am J Sports Med. 2007;35:252-258. https://doi.org/10.1177/0363546506294854.
- Caekebeke P, Corten K, Duerinckx J. Distal biceps tendon repair: comparison of clinical and radiological outcome between bio-absorbable and non-absorbable screws. J Shoulder Elbow Surg. 2016;25:349-354. https://doi.org/10.1016/j.jse.2015.12.007.
- Siebenlist S, Buchholz A, Zapf J, Sandmann GH, Braun KF, Martetschläger F, Hapfelmeier A, Kraus TM, Lenich A, Biberthaler P, Elser F. Double intramedullary cortical button versus suture anchors for distal biceps tendon repair: a biomechanical comparison. Knee Surg Sports Traumatol Arthrosc. 2015;23:926-933. https://doi.org/10.1007/s00167-013-2590-0.
- Siebenlist S, Elser F, Sandmann GH, Buchholz A, Martetschläger F, Stöckle U, Lenich, A. The double intramedullary cortical button fixation for distal biceps tendon repair. Knee Surg Sports Traumatol Arthrosc. 2011;19:1925-1929. https://doi.org/10.1007/s00167-011-1569-y.
- Siebenlist S, Schmitt A, Imhoff AB, Lenich A, Sandmann GH, Braun KF, Kirchhoff C, Biberthaler P, Buchholz A. Intramedullary cortical button repair for distal biceps tendon rupture: a single-center experience. J Hand Surg [Am]. 2019;44:418.e1-418.e7. https://doi.org/10.1016/j.jhsa.2018.07.005.
- Caekebeke P, Duerinckx J, Bellemans J, van Riet R. A new intramedullary fixation method for distal biceps tendon ruptures: a biomechanical study. J Shoulder Elbow Surg. 2020;29:2002-2006. https://doi.org/10.1016/j.jse.2020.01.102.
- Siebenlist S, Lenich A, Buchholz A, Martetschläger F, Eichhorn S, Heinrich P, Fingerle A, Doebele S, Sandmann GH, Millett PJ, Stöckle U, Elser F. Biomechanical in vitro validation of intramedullary cortical button fixation for distal biceps tendon repair: a new technique. Am J Sports Med. 2011;39:1762-1768. https://doi.org/10.1177/0363546511404139.
- Kelly EW, Morrey BF, O’Driscoll SW. Complications of repair of the distal biceps tendon with the modified two-incision technique. J Bone Joint Surg [Am]. 2000;82-A:1575-1581. https://doi.org/10.2106/00004623200011000-00010.
- Rausch V, Krieter JP, Leschinger T, Hackl M, Scaal M, Müller LP, Wegmann K. The radioulnar distance at the level of the radial tuberosity. Clin Anat. 2020;33:661-666. https://doi.org/10.1002/ca.23483.
- Rokito AS, Mclaughlin JA, Gallagher MA, Zuckerman JD. Partial rupture of the distal biceps tendon. J Shoulder Elbow Surg. 1996;5:73-75.
- Bourne MH, Morrey BF. Partial rupture of the distal biceps tendon. Clin Orthop Relat Res. 1991;271:143- 148.
- Bauer TM, Wong JC, Lazarus MD. Is nonoperative management of partial distal biceps tears really successful? J Shoulder Elbow Surg. 2018;27:720-725. https://doi.org/10.1016/j.jse.2017.12.010.
- Tomizuka Y, Schmidt CC, Davidson AJ, Spicer CS, Smolinski MP, Mauro RJ, Delserro SM, Szabo LH, Smolinski PJ, Miller MC. Partial distal biceps avulsion results in a significant loss of supination force. J Bone Joint Surg [Am]. 2021;103-A:812-819. https://doi.org/10.2106/JBJS.20.00445.
- Eames MH, Bain GI. Distal biceps tendon endoscopy and anterior elbow arthroscopy portal. Tech Shoulder Elbow Surg. 2006;7:139-142.
- Vandenberghe M, van Riet R. Distal biceps ruptures: open and endoscopic techniques. Curr Rev Musculoskelet Med. 2016;9:215-223. https://doi.org/10.1007/s12178-016-9330-2.
- Bhatia DN, DasGupta B, Panjwani T. Cadaveric study of anterior and posterior elbow endoscopy portals for endoscopic distal biceps repair: comparative anatomy-at-risk. Surg Radiol Anat. 2016;38:781-791. https://doi.org/10.1007/s00276-016-1637-6.
- Caekebeke P, Galatz I, van Riet R. Accuracy and safety of the endoscopic repair of the distal biceps: a cadaveric study. Acta Orthop Belg. 2020;86:711-716.


