Правосторонняя переднебоковая торакотомия - щадящий доступ к сердцу: суждение на основе полувекового опыта
Автор: Шевченко Ю.Л., Матвеев С.А., Гудымович В.Г., Василашко В.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.16, 2021 года.
Бесплатный доступ
На основе многолетнего опыта применения правосторонней переднебоковой торакотомии у более 4000 пациентов с различными пороками сердца, в том числе у более 2800 больных инфекционным эндокардитом, продемонстрированы преимущества, показания и особенности оперативной техники использования этого доступа в щадящей кардиохирургии.
Правосторонняя переднебоковая торакотомия, щадящая хирургия, пороки сердца, инфекционный эндокардит
Короткий адрес: https://sciup.org/140290450
IDR: 140290450 | DOI: 10.25881/20728255_2021_16_4_21
Right anterolateral thoracotomy - gentle access to the heart: judgment based on half a century of experience
On the basis of long-term experience in the use of right anterolateral thoracotomy in more than 4000 patients with various heart defects including more than 2800 patients with infectious endocarditis the advantages, indications and peculiarities of the operative technique of this access in sparing cardiac surgery were demonstrated.
Текст научной статьи Правосторонняя переднебоковая торакотомия - щадящий доступ к сердцу: суждение на основе полувекового опыта
к незаслуженному забвению. Хотя в последние годы этот доступ нередко упоминается в различных источниках по сердечно-сосудистой хирургии [13–20].
При общении с коллегами на научных форумах и в ходе образовательного процесса мы столкнулись с тем, что сейчас этот вполне удовлетворявший многих кардиохирургов доступ оказался в забвении. Им владеют в большинстве случаев торакальные хирурги (с оговоркой, что особенности доступа к сердцу имеют свою специфику), а также кардиохирурги «старой» школы, выполнявшие прежде закрытую комиссуротомию. Именно эта особенность его применения, на наш взгляд, сыграла как положительную вначале, так и в некоторой степени отрицательную роль в его применении.
Популяризатором и родоначальником использования этого доступа при операциях на сердце в определенной мере следует считать известного американского хирурга XX века Чарльза Бейли (Рис. 1). После серии экспериментальных исследований, нескольких неудачных клинических попыток он 10 июня 1948 г. в Филадельфии выполнил первую успешную митральную комиссуротомию. Доступом к сердцу он выбрал правостороннюю ПБТТ. Результаты проведенной операции были настолько хорошими, что Чарльз Бейли через 7 суток после операции решил представить пациентку для клинической

Рис. 1. Американский хирург профессор Чарльз Бейли.

демонстрации в заседании American College of Chest Physicians в Чикаго. И немаловажной заслугой в этом, на наш взгляд, было применение щадящего доступа. Другой американский хирург Дуайт Харкен практически в это же время разработал и выполнил вмешательство на митральном клапане (МК) из левостороннего доступа через верхнюю левую легочную вену. С этого времени началась эпоха вмешательств на МК.
Искусственное кровообращение (ИК) существенно дополнило возможности кардиохирургов того времени. Однако результаты лечения больных были еще весьма далеки от современного уровня. Сказывалось несовершенство всех этапов, да и обширность операционной травмы — ведь применяли на протяжении ряда лет чрезд-вухплевральный доступ с поперечным пересечением грудины. К сожалению, внедрение методик операции на сердце требовало весьма широкого обзора сердца и средостения и поэтому применение столь удачного подхода к сердцу через плевральную полость в те далекие годы не рассматривалось. Однако травматичность вмешательства все же была налицо.
Общепринятые доступы к сердцу для вмешательств на нем в условиях ИК сопряжены со срединной стернотомией (СС). Она полностью отвечает требованиям оперативных вмешательств на «сухом» сердце и является в настоящее время определенным стандартным доступом, обеспечивающим безопасную и полноценную ревизию всех отделов сердца, быстрое подключение аппарата искусственного кровообращения (АИК). Применяемые специальные инструменты-пилы для рассечения грудины позволяют выполнить эту процедуру весьма быстро, без прохождения ретростернального пространства специальными проводниками и заведения полотна пилы Джигли (кстати, часто сопряженного с опасностью повреждения сердца). Вместе с тем этот доступ остается весьма травматичным, в значительной степени может усугублять общую хирургическую агрессию, а в совокупности может отягощать ближайший послеоперационный период кровотечениями, выраженным болевым синдромом с нарушением механики дыхания, нежелательной афферентной импульсацией с вытекающими отсюда последствиями. СС и последующий остеосинтез грудины сопряжены с массивным повреждением костного мозга, возникновением обширного костного дефекта, а также конфликтом с вилочковой железой. Немаловажными факторами риска развития стерномедиастинита являются сахарный диабет, экстренная операция, ожирение, исходная полиорганная недостаточность, продолжительное ИК, повторная операция, послеоперационное кровотечение, обработка краев грудины медицинским воском [21; 22].
Все это существенно повышает вероятность развития таких послеоперационных инфекционных осложнений, как нагноение раны, остеомиелит грудины, гнойный медиастинит, перикардит, эмпиема плевры, сепсис. Особенно велик риск возникновения этих осложнений у больных инфекционным эндокардитом (ИЭ), находящихся в тяжелом иммунодефицитном состоянии. Лечение пациентов, тяжесть состояния которых обусловлена септической интоксикацией на фоне крайней недостаточности кровообращения, операционной травмы и последствий ИК, представляет огромные трудности и требует больших усилий персонала. Достаточно отметить, что гнойный медиастинит как осложнение СС после операции в условиях ИК у больных различными приобретенными и врожденными пороками сердца возникает у каждого пятого больного и сопровождается высоким уровнем инвалидизации, а летальность при этом составляет 40–60% [23].
Использовать правостороннюю ПБТТ для уменьшения общей травмы при операции на «сухом» сердце и вероятности перечисленных выше послеоперационных осложнений для доступа к сердцу мы стали еще в 70-е годы прошлого века. И, как часто бывает в хирургии, этому способствовала печальная случайность, заставившая операционную бригаду искать выхода из сложившейся трудной клинической ситуации. Во время выполнения в 1979 г. закрытой пальцевой комиссуротомии у больной возникла массивная регургитация. Опасность развития отека легких не позволяла надеяться на успех операции в этом случае. Именно поэтому было принято решение подключить АИК и выполнить протезирование МК. После расширения доступа и пересечения реберно-грудинных сочленений IV и III ребер без значимых технических трудностей удалось подключить венозные и артериальную канюли для осуществления ИК и коррекции порока.
Весьма технически простое и эффективное решение возникшей сложной ситуации убедило нас в том, что
наиболее безопасным является выполнение закрытой митральной комиссуротомии только из правого доступа. Вторым немалозначным выводом стало представление о широких возможностях этого подхода к сердцу не только при митральном стенозе, но и для первичной коррекции для начала митрального и трикуспидального пороков сердца, а затем и аортального. Дальнейшие исследования только подтвердили наши представления. Правостороннюю ПБТТ мы с успехом использовали при коррекции как митрального и трикуспидального, так и аортального и многоклапанного пороков. Применение доступа не ограничивает и возможности вмешательств на восходящей аорте (линейные пластики восходящей аорты). Более того, за многие десятилетия накоплен большой опыт применения доступа повторно (причем 2 и 3 раза). Такой подход позволяет оставлять «резервный» доступ (СС) для возможных последующих хирургических вмешательств на сердце, что крайне важно у молодых пациентов. Правосторонняя ПБТТ также для наложения кавапульмонального анастомоза, при закрытии некоторых дефектов межпредсердной перегородки, а в некоторых случаях при реконструктивных вмешательствах на правой венечной артерии. Особенно хорошо доступ себя зарекомендовал в хирургическом лечении весьма сложного контингента пациентов с ИЭ.
Хотя и считается, что миниинвазивная хирургия берет начало с 1996 г., когда D.Cosgrove выполнил серию операций на МК из правостороннего минидоступа, предпосылки к этому создались еще в 80–90-е гг. активного применения правосторонней ПБТТ.
Технические особенности правосторонней ПБТТ
Хотелось бы подчеркнуть, что соблюдение ряда особенностей выполнения правосторонней ПБТТ поможет не только расширить возможности оперативного вмешательства, но и даст современному кардиохирургу весьма эффективный, быстрый и малотравматичный доступ для вмешательства при различных пороках сердца.
В целом техника и элементы правосторонней ПБТТ не отличаются от общепринятых. Планирование доступа осуществляется на основании осмотра пациента, анализа антропометрических данных (рост, масса тела, форма грудной клетки), а также на основании анализа рентгенографической картины.
Техника доступа
Как и всякое техническое описание вмешательства, хотелось бы остановиться на укладке больного. Кажущийся незначимым, этот элемент весьма охотно переадресовывается на молодых коллег, обучающихся. Однако хотелось бы подчеркнуть, что именно укладка пациента является ключом к удобству данного доступа. Положение больного при данном доступе несколько отличается от «классического», например, при операциях на легких и должно обеспечивать как быстрое и малотравматичное его расширение, так и возможность доступа к бедренной артерии.
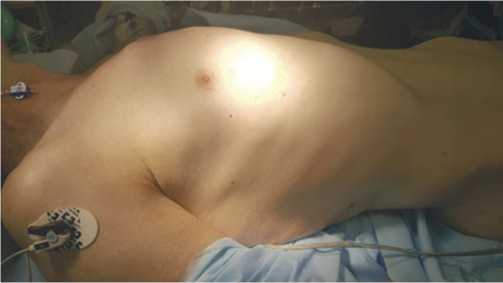
Рис. 2. Укладка больного для выполнения правосторонней ПБТТ.
Исходное положение пациента — на спине. После интубации трахеи, постановки артериальных и венозных портов для мониторинга параметров гемодинамики, мочевого катетера и датчиков термометрии пациент смещается на правый край стола таким образом, чтобы верхняя конечность практически находилась за краем стола. Слева устанавливаются два упора на уровнях нижней половины грудины и верхней трети бедра. В дальнейшем совместно с анестезиологом, который бережно поддерживает голову и шейный отдел пациента, вдоль туловища по правому его флангу укладывается продольный валик средних размеров, обеспечивающий поворотную тракцию туловища влево на 20°. Правая верхняя конечность при этом в полусогнутом и несколько отведенном положении фиксируется простынями таким образом, чтобы она находилась свободно, не попадала под туловище и не пережималась поддерживающими ее простынями. Особое внимание следует в этой связи уделить профилактике плексита, что достигается отсутствием гиперабдукции плеча. При необходимости под плечо подкладывают короткий валик, предохраняющий плечо от падения (Рис. 2).
Разрез осуществляется в IV или V межреберье иногда с пересечением 1–2 хрящей верхних ребер, но без пересечения грудины (Рис. 3). Разница заключается лишь в том, что для обеспечения достаточно широкого подхода к сердцу хрящи ребер пересекаются в непосредственной близости от их головки, а последняя вычленяется из грудинореберного сустава.
Необходимо отметить, например, что при активном ИЭ, особенно при септическом панкардите, может быть воспаление и перикарда с достаточно большим скоплением инфицированной жидкости в его полости, массивными наложениями фибрина, кровоизлияниями или различной зрелости спаечным процессом с осумкованными гнойниками. В подобных случаях уже на этом этапе необходима готовность к выполнению санации полости перикарда антисептиками, а также применить меры профилактики микробного обсеменения операционного поля, полости плевры и инструментария. Перикард вскрывается L-образным разрезом на 8–10 мм кпереди от диафрагмального нерва. После отслаивания тупфером
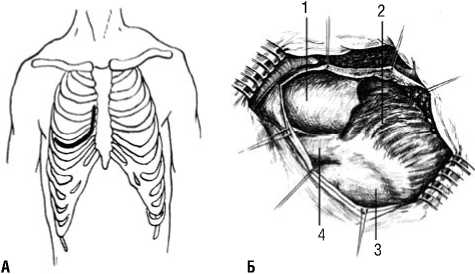
Рис. 3. Схема оперативного доступа к сердцу (А). Вид сердца из щадящего доступа к нему (Б). 1 — восходящая аорта, 2 — правое предсердие, 3 — левое предсердие, 4 — верхняя полая вена.
от перикарда вилочковой железы верхняя часть разреза продолжается максимально высоко на восходящую аорту. Нижняя часть разреза проходит спереди от нижней полой вены и достигает диафрагмальной поверхности. По заднему краю перикард фиксируется нитями-держалками обычным образом. По переднему краю держалки накладываются со стороны внутренней поверхности, отступя от края разреза на 4–6 см.
Пальцевая ревизия камер сердца (особенно левых) выполняется с максимальной деликатностью и мерами предупреждения артериальной эмболии тромбами или вегетациями, которые могут легко отрываться и освобождаться в кровоток при манипуляциях пальцем. В качестве таких мер профилактики материальной эмболии сосудов головного мозга является поднятие головного конца операционного стола и пережатие анестезиологом сонных артерий больного при введении хирургом пальца в левое предсердие. Окклюзия их сохраняется до соответствующей команды хирурга.
После осмотра сердца, его пальпации, манометрии и пальцевой ревизии камер передние перикардиальные держалки натягиваются таким образом, чтобы сердце максимально сместилось вправо. При этом в перикардиальную рану выстоят 2/3 восходящей аорты, все правое предсердие и обе полые вены, правая стенка левого предсердия и большая часть правого желудочка.
В этой позиции из описываемого доступа к сердцу без особых трудностей по классической схеме подключается АИК (Рис. 3), используя для артериальной магистрали восходящую аорту, с достаточными удобствами выполнимы все виды вмешательств на клапанах (Рис. 4), включая их протезирование, операции на межпредсердной перегородке, а также осуществимы мероприятия по надежной профилактике воздушной эмболии. С началом ИК, холодовой кардиоплегии (ХКП) и вскрытием полостей сердце еще больше вывихивается вправо.
Следует отметить, что при правостороннем доступе мы использовали 2 способа артериальной канюляции: в общую бедренную артерию и в аорту. Канюлирование
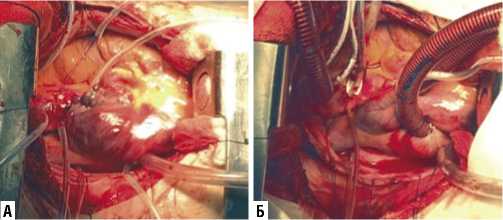
Рис. 4. Вид сердца из ПБТТ доступа. А — наложены турникеты на полые вены и кисеты для подключения АИКа. Б — подключен АИК.
бедренной артерии расширяло возможности манипуляции в операционной ране и мы использовали этот способ весьма часто, особенно в период 1979–1999 гг. В последующем мы в подавляющем большинстве случаев подключали АИК посредством канюляции аорты, даже при выполнении оперативных вмешательств на аортальном клапане.
В условиях кардиомегалии доступ к МК осуществляется через правую стенку левого предсердия ниже межпредсердной борозды, выводя иногда разрез до основания верхнедолевой легочной вены. У больных первичным ИЭ с острым разрушением клапанов сердце, как правило, небольшое и не всегда удается войти в левые камеры через правую стенку левого предсердия. В таких случаях вмешательство на МК чаще выполняли через межпредсердную перегородку из правой атриотомии.
Для доступа к аортальному клапану производится продольный или поперечный разрез восходящей аорты. При выраженном левостоянии основания аорты с началом внутрисердечного этапа операции первый ассистент подтягивает аорту за наложенный на нее зажим. Этот прием полностью устраняет неудобства при манипуляциях на аортальном клапане и иногда бывает необходим также при зашивании аорты. Доступ к трикуспидальному клапану обычный и в описании его нет необходимости.
Правосторонняя ПБТТ позволяет широко манипулировать на сердце в любых случаях и нестандартных ситуациях. А в случае ряда деформаций грудной клетки (воронкообразная, килевидная грудь, сколиоз и др.) она дает весьма значимые преимущества в операционном обзоре (Рис. 5).
Нами накоплен значительный опыт применения как кристаллоидной ХКП (1979–2003 гг.), так и кровяной ХКП и кардиоплегии с использованием кустодиола (с 2003 г.). Ни в одном случае затруднений и ограничений защиты миокарда, обусловленных доступом, в нашей практике не отмечено. Более того, холодное сердце податливо, легко вывихивается вправо, выворачивается в атриотомный доступ своей внутренней поверхностью и может быть хорошо осмотрено и санировано. В ряде случаев при необходимости нам удавалось даже ревизовать зону атриовентрикулярной борозды по задней поверхности сердца при развившемся в этой области кровотечении. Таким образом,

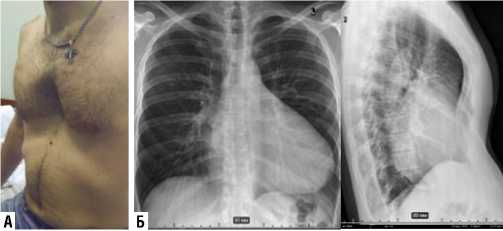
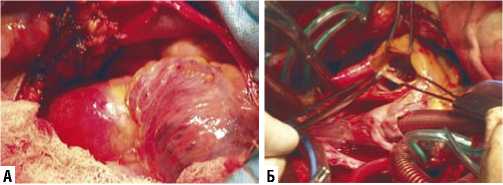
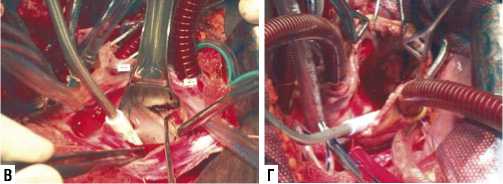
Рис. 6. Правосторонняя ПБТТ: А — общий вид сердца из правосторонней ПБТТ; Б — работа на аортальном клапане; В — работа на митральном клапане; Г — работа на трикуспидальном клапане.
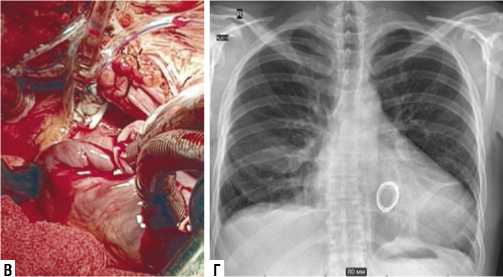
Рис. 5. Правосторонняя ПБТТ у пациента с воронкообразной грудной клеткой: А — внешний вид больного, Б — дооперационные рентгенограммы (передняя и правая косая позиции); В — доступ к сердцу (хорошая экспозиция восходящей аорты и стенки ЛП); Г — послеоперационная ренггенограмма.
по методике, несколько отличающейся от общепринятой. Так, при протезировании МК по завершении внутрисердечного этапа операции, зашивая стенку левого предсердия, последние 2 стежка первого ряда непрерывного шва не затягиваются, с тем чтобы через оставшееся отверстие обеспечивалась самостоятельная правосторонняя ПБТТ создает оптимальные условия для последующей коррекции порока. В случаях острой необходимости доступ к сердцу может быть быстро расширен за счет поперечного пересечения грудины.
Дренирование левых камер при необходимости их разгрузки производится через межпредсердную борозду, что тоже менее травматично, т.к. при этом не повреждается верхушка левого желудочка. Если восходящая аорта имеет небольшую протяженность и канюляция ее существенно ограничивает операционное поле, то подключение АИК производится по схеме: полые вены — левая (или правая) общая бедренная артерия. В самом крайнем случае при возникновении технических сложностей в ходе операции можно пересечь грудину стернотомом поперек, что обеспечивает экспозицию восходящей аорты, почти аналогичную той, которая возможна при продольной СС. Но нам приходилось прибегать к этому приему не чаще, чем один раз в 5–7 лет. Профилактика воздушной эмболии в конце операции в период восстановления сердечной деятельности осуществляется через небольшое отверстие, оставляемое в середине шва стенки аорты. Кроме того, для этих целей можно дополнительно использовать кисет на межпредсердной борозде, через который дренировались левые камеры.
Одной из особенностей описанного выше доступа к сердцу является то, что при нем исключается канюлирование левого желудочка через его верхушку. В связи с этим профилактика воздушной эмболии проводится эвакуация крови и воздуха. В качестве альтернативного варианта в это отверстие, укрепленное дополнительным п-образным швом, устанавливается канюля для активной аспирации крови и воздуха из левого предсердия и желудочка. В верхней точке восходящей аорты на 1–1,5 см ниже аортального зажима накладывается два кисетных шва, в центре которых устанавливается игла Кули (при протезировании МК она устанавливается до внутрисердечного этапа для проведения кардиоплегии в корень аорты). Одновременно головной конец стола опускается вниз, возобновляется ИВЛ и создается «подпор» в аорте увеличением производительности артериального насоса. Хирург левой рукой или зажимом пережимает свободный конец канюли для профилактики, отпуская его в момент изгнания крови и воздуха из камер сердца при массаже. Массаж осуществляется до прекращения поступления из разреза в аорте пузырьков воздуха. Продолжая массировать сердце, медленно, не допуская гемодинамического и термического «удара» по миокарду (что достигается временным снижением производительности АИКа), хирург открывает аортальный зажим, и возобновляется коронарный кровоток.
Анестезиолог, наблюдая за сердцем и действием хирурга, опускает головной конец и должен быть готов по команде или самостоятельно непосредственно перед снятием зажима с аорты пережать сонные артерии, сохраняя их окклюзию до полного удаления воздуха из левых камер. После устойчивого восстановления сердечной деятельности канюли для профилактики удаляются, а швы на аорте и стенке левого предсердия завязываются. По
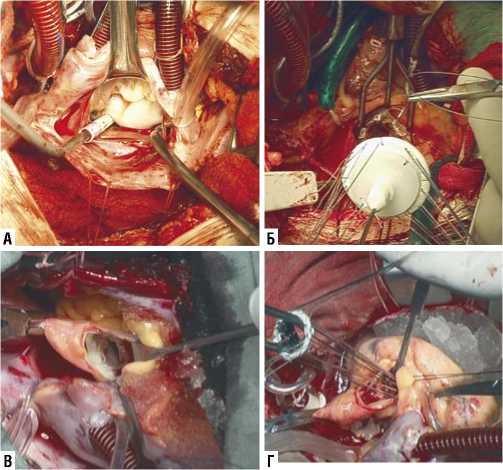
Рис. 7. Коррекция митрального и аортального пороков сердца из правосторонней ПБТТ: А — доступ к митральному клапану; Б — протезирование митрального клапана; В — доступ к аортальному клапану; Г — протезирование аортального клапана.
необходимости последние дополнительно укрепляются и завершается гемостаз.
При протезировании аортального клапана профилактика воздушной эмболии проводится по той же программе, что и после вмешательства на МК: выпускаются первая порция крови и воздух из левого желудочка через не полностью зашитый разрез в аорте (доступ к аортальному клапану) с одновременным массажем сердца до восстановления самостоятельных сокращений. Иногда для временной разгрузки левых камер сердца до восстановления его полноценной деятельности используется специальный гибкий катетер, который проводится в левое предсердие через межпредсердную борозду.
При восстановлении сердечной деятельности дефибрилляцией мероприятия по профилактике воздушной эмболии выполняются в определенной последовательности и организуются путем взаимодействия членов бригады с соблюдением известных мер предосторожности. Такая система профилактики воздушной эмболии позволила полностью избежать этого крайне опасного осложнения.
«Щадящий» доступ к сердцу прошел всестороннее клиническое испытание и сначала был применен у ряда тяжелобольных различными формами ИЭ: при протезировании МК, аортального клапана и митрально-аортальном протезировании. В последующем вмешательства на сердце в условиях ИК стали выполняться в нашей клинике преимущественно из правосторонней ПБТТ без пересечения грудины. Всего из описанного доступа в клинике оперировано более 4000 человек с различными пороками сердца, в том числе более 2800 больных ИЭ.
Необходимость расширения подхода к сердцу за счет пересечения грудины возникла только в трех случаях: у одного больного при повреждении стенки левого желудочка во время иссечения резко обызвествленного МК, у второго — при кровотечении из левого предсердия, поврежденного при ушивании его ушка после удаления из него массивных тромбов и у третьего — при повторном оперативном вмешательстве у пациента с крайне тяжелым спаечным процессом в полости перикарда. Все три пациента выздоровели.
Опыт применения описываемого доступа позволяет считать, что он менее травматичен, чем известные другие подходы к сердцу, связанные со СС. Доступ вполне отвечает требованиям и принципам вмешательств на сердце в условиях ИК. Специально проведенное сравнительное исследование показало, что послеоперационный период при использовании этого доступа протекает более благоприятно, а известные осложнения встречаются гораздо реже. Анализ результатов операций на сердце из правосторонней ПБТТ без пересечения грудины показал снижение непосредственной и госпитальной летальности во всех группах больных, которым выполнена открытая коррекция различных пороков сердца.
Преимущества щадящего доступа к сердцу особенно наглядно видны у тяжелобольных ИЭ, пациентов, ослабленных ревматизмом и находящихся в тяжелой декомпенсации кровообращения на почве имеющегося порока сердца. Наконец, применение щадящего доступа к сердцу в силу его меньшей травматичности позволяет несколько расширить показания к кардиохирургической помощи больным с высоким риском оперативного вмешательства.
Правосторонний доступ вполне достаточен для протезирования как митрального и трикуспидального, так и аортального клапана. Нужно только несколько раз его увидеть и попробовать самому, чтобы изменить сложившийся стереотип. Исключение составляют пациенты, требующие дополнительного одновременного АКШ (однако, у нас есть опыт успешного аутовенозного АКШ правой коронарной артерии в сочетании с коррекцией порока сердца), а также больные гиперстенического телосложения с аортой, расположенной далеко влево от грудины [24; 25].
Результаты применения правостороннего доступа
Нами проанализированы результаты хирургического лечения двух групп больных ИЭ, оперированных из различных доступов. У 363 пациентов санация камер сердца и коррекция внутрисердечных нарушений выполнялась из правосторонней ПБТТ, 250 пациентам операция выполнялась из стернотомного доступа. Краткая характеристика исследуемых групп представлена в табл. 1.
В послеоперационном периоде указанные группы пациентов сравнивались по таким показателям, как длительность операции, длительность ИК, объем по-
слеоперационной кровопотери (табл. 2). Кроме того, анализировалась также частота осложнений (кровотечение, медиастинит, эмпиема, несостоятельность грудины, плеврит, экссудативный перикардит, послеоперационный пневмоторакс) (табл. 3). В качестве оценки болевой составляющей и переносимости различных доступов больными анализировались субъективные ощущения боли пациентами в послеоперационном периоде с использованием цифровой аналоговой шкалы боли, а также шкала «интенсивность боли»
Табл. 1. Характеристика исследуемых групп больных по характеру выполненного оперативного вмешательства
|
Характер выполненного вмешательства |
I группа (ПБТТ), n = 363 |
II группа (СС), n = 250 |
||
|
Абс. |
% |
Абс. |
% |
|
|
Вмешательства на 1 клапане |
||||
|
Протезирование МК |
230 |
63,4 |
90 |
36 |
|
Протезирование АК |
70 |
19,3 |
120 |
48 |
|
Протезирование ТК |
40 |
11 |
10 |
4 |
|
Всего: |
340 |
94,7 |
220 |
88 |
|
Вмешательства на 2 клапанах |
||||
|
Протезирование АК+МК |
17 |
4,7 |
22 |
8,8 |
|
Всего: |
17 |
4,7 |
22 |
8,8 |
|
Вмешательства на 3 клапанах |
||||
|
Протезирование АК, МК, пластика ТК |
6 |
1,7 |
8 |
3,2 |
|
Всего: |
6 |
1,7 |
8 |
3,2 |
|
Итого: |
363 |
100 |
250 |
100 |
Табл. 2. Характеристика исследуемых групп больных по характеру выполненного оперативного вмешательства
Как видно из табл. 2, такие показатели как длительность пережатия аорты и длительность ИК практически не зависели от выбранного доступа. Общая продолжительность оперативного вмешательства из правосторонней ПБТТ незначительно превышала этот показатель у больных, которым было предпринято оперативное вмешательство из СС. Однако, объем дренажных потерь после операций, выполненных из СС, достоверно был выше (р<0,05) и составил в среднем 403,2±124,6 мл, в то время как при правосторонней ПБТТ — 264,1±80,8 мл.
Следует отметить, что в группе больных, которым предпринята операция из СС, несколько чаще отмечались такие осложнения, как кровотечение (6,8%). Вероятно это связано с более травматичным характером оперативного вмешательства при распиле грудины и особенно в условиях сепсиса.
Табл. 3. Характер и частота осложнений в зависимости от предпринятого оперативного доступа
|
Характер осложнения |
I группа (ПБТТ), n = 363 (суммарно по подгруппам) |
II группа (СС), n = 250 |
||
|
Абс. |
% |
Абс. |
% |
|
|
кровотечение |
15 |
4,4 |
15 |
6,8 |
|
медиастинит |
0 |
0 |
10 |
4,5 |
|
эмпиема |
2 |
0,6 |
0 |
0 |
|
несостоятельность грудины |
0 |
0 |
15 |
6,8 |
|
плеврит |
48 |
13,2 |
47 |
18,8 |
|
экссудативный перикардит |
5 |
1,5 |
30 |
13,6 |
|
послеоперационный пневмоторакс |
30 |
8,8 |
20 |
9,1 |
Табл. 4. Характеристики субъективных ощущений у больных в зависимости от предпринятого доступа
|
Показатель |
I группа (ПБТТ), n = 363 (суммарно по подгруппам) |
|
|
3 сутки |
10 сутки |
|
|
По цифровой аналоговой шкале боли, баллы |
4,5±1,22* |
2,3±0,82* |
|
По шкале «интенсивность боли» опросника SF-36, баллы |
43,5±22,1* |
51,2±16,4* |
|
Частота нарушений чувствительности и парестезии в области послеоперационной раны, % |
41,2 |
27,9 |
|
II группа (СС), n = 250 (суммарно по подгруппам) |
||
|
По цифровой аналоговой шкале боли, баллы |
5,3±1,42* |
3,2±1,01* |
|
По шкале «интенсивность боли» опросника SF-36, баллы |
39,1±17,6* |
46,8±19,4* |
|
Частота нарушений чувствительности и парестезии в области послеоперационной раны, % |
13,6 |
6,8 |
Примечание : * — р<0,05.
Развитие специфического постстернотомного осложнения — несостоятельности грудины — отмечено у 15 больных, медиастинит развился в 4,5% случаев. Несмотря на то, что при правосторонней ПБТТ доступ осуществляется через правую плевральную полость, частота развития экссудативного плеврита в этой группе была не выше (13,2%), а даже несколько ниже, чем после операций, выполненных из СС (18,2%). Кроме того, более чем в половине случаев во II группе развивался левосторонний экссудативный плеврит. Отмечено также, что экссудативный перикардит значительно чаще наблюдался в группе больных, которым выполнялась операция из СС. Вероятно, это, прежде всего, связано с выраженной реакцией перикардиальных и плевральных листков на операционную травму, а также, отчасти, недостаточным дренированием образовавшегося экссудата при отсутствии сообщения с плевральными полостями.
Как видно из табл. 4, в послеоперационном периоде отмечались достоверно лучшие показатели субъективного ощущения боли у больных, перенесших операцию из правосторонней ПБТТ. В течение ближайшего послеоперационного периода отмечалось более значимое (р<0,05) снижение этих показателей в I группе пациентов. Однако, в этой группе более чем в 2 раза чаще наблюдались явления парестезии и нарушения чувствительности в области послеоперационной раны, которые в подавляющего большинства пациентов исчезали в течение последующих 3 месяцев.
Таким образом, полученные результаты свидетельствуют о ряде преимуществ правосторонней ПБТТ при операциях по поводу ИЭ. Использование этого доступа позволяет уменьшить послеоперационную травму, что является одним из компонентов более благоприятного послеоперационного течения у больных ИЭ. Использование этого доступа позволяет значительно уменьшить операционную травму и вероятность инфекционных осложнений в послеоперационном периоде. Даже развитие осложнений со стороны раны (нагноение раны, остеомиелит ребра и др.) или плевральной полости (плеврит, эмпиема) весьма эффективно купируются современными методами, в отличие от постстерно-томных гнойно-воспалительных и деструктивных осложнений, часто влекущих за собой более тяжело переносимые пациентом и представляющие весьма значительные трудности для врача состояния, вплоть до развития внутрисердечной инфекции и сепсиса. Правосторонняя ПБТТ практически не имеет ограничений у пациентов с клапанной патологией и может быть выполнена подавляющему числу больных. При этом, возможности его применения зачастую не ограничены конституциональными особенностями пациента.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
— С.77-81. [Ruzmatov TM, ZHeravin AA, Doronin DV, et al. Sternomedias-tinit posle transplantacii serdca. Hirurgiya. 2007; 11: 77-81. (In Russ).]
Список литературы Правосторонняя переднебоковая торакотомия - щадящий доступ к сердцу: суждение на основе полувекового опыта
- Щадящая хирургия (избранные главы) / Под ред. Ю.Л. Шевченко. — М.: ГЭОТАР-Медиа, 2005. — 320 с. [SHCHadyashchaya hirurgiya (izb-rannye glavy). YU.L. Shevchenko, editor. M.:GEOTAR-Media, 2005. 320 p. (In Russ).]
- Шевченко Ю.Л. Щадящий доступ к сердцу при операциях в условиях искусственного кровообращения // Вестник хирургии. — 1983. — Т.131. — №8. — С.7-11. [SHevchenko YU.L. SHCHadyashchij dostup k serdcu pri operaciyah v usloviyah iskusstvennogo krovoobrashcheniya. Vestn. hirurgii. 1983; 131(8): 7-11. (In Russ).]
- Шевченко Ю.Л. Хирургическое лечение инфекционного эндокардита: Дис. ... д-ра мед. наук. — Л., 1986. [SHevchenko YU.L. Hirurgicheskoe lechenie infekcionnogo endokardita. [dissertation]. L., 1986. (In Russ).]
- Немков А.С., Чжан И., Пизин В.М. и др. Новая технология операции бимаммарно-коронарного шунтирования из левосторонней торако-томии на работающем сердце // Вестник хирургии. — 2017. — Т.176. — №5. — C. 29-32. [Nemkov AS, CHzhan I, Pizin VM, et al. Novaya tekh-nologiya operacii bimammarno-koronarnogo shuntirovaniya iz levostoron-nej torakotomii na rabotayushchem serdce. Vestnik hirurgii. 2017; 176(5): 29-32. (In Russ).]
- Козлов К.Л. Правосторонняя переднебоковая торакотомия, как оперативный доступ к сердцу при хирургических вмешательствах в условиях искусственного кровообращения у больных инфекционным эндокардитом: Дис. ... канд. мед. наук. — СПб., 1994. [Kozlov KL. Pravostoronnyaya perednebokovaya torakotomiya, kak operativnyj dostup k serdcu pri hirurgicheskih vmeshatel'stvah v usloviyah iskusstvennogo krovoobrashcheniya u bol'nyh infekcionnym endokarditom. [dissertation]. SPb., 1994. (In Russ).]
- Шевченко Ю.Л. Хирургическое лечение инфекционного эндокардита. — СПб.: Наука, 1995. — 230 с. [SHevchenko YU.L. Hirurgicheskoe lechenie infekcionnogo endokardita. — SPb.: Nauka, 1995. 230 р. (In Russ).]
- Шевченко Ю.Л., Матвеев С.А. Абсцессы сердца. — СПб.: Наука, 1996. — 159 с. [SHevchenko YU.L., Matveev S.A. Abscessy serdca. SPb.: Nauka, 1996. 159 р. (In Russ).]
- Шевченко Ю.Л., Хубулава Г.Г. Инфекционный эндокардит правых камер сердца. — СПб.: Наука, 1996. — 170 с. [SHevchenko YU.L., Hubu-lava G.G. Infekcionnyj endokardit pravyh kamer serdca. SPb.: Nauka, 1996. 170 р. (In Russ).]
- Топографическая анатомия и оперативная хирургия / Под ред. Ю.М. Лопухина. — 3-е изд., испр. — М.:ГЭОТАР-Медиа, 2019. — Т.1. — 832 с. [Topograficheskaya anatomiya i operativnaya hirurgiya. YU.M. Lopuhin, editor. 3-e izd. M.:GEOTAR-Media, 2019. T.1. 832 р. (In Russ).]
- Базаров Д.В. Симультанные и комбинированные операции в торакальной хирургии: Дис. ... д-ра мед. наук. — М., 2019. [Bazarov DV. Sim-ul'tannye i kombinirovannye operacii v torakal'noj hirurgii. [dissertation]. M., 2019. (In Russ).]
- Ходаров А.А. Оптимизация тактики использования классических и малоинвазивных операций в лечении колото-резанных ран торакоаб-доминальных ранений: Дис. ... канд. мед. наук. — Пермь, 2019. — 146 с. [Hodarov AA. Optimizaciya taktiki ispol'zovaniya klassicheskih i malo-invazivnyh operacij v lechenii koloto-rezannyh ran torakoabdominal'nyh ranenij: [dissertation]. — Perm', 2019. (In Russ).]
- Котив Б.Н., Маркевич В.Ю., Самохвалов И.М. и др. Боевая травма груди // Военно-полевая хирургия. — СПб., 2021. — С. 298-344. [Kotiv BN, Markevich VYU, Samohvalov IM, et al. Boevaya travma grudi. Voenno-pole-vaya hirurgiya. SPb., 2021. S. 298-344. (In Russ).]
- Сальников А.В. Обоснование правостороннего торакотомного доступа при открытой коррекции пороков сердца: Дис. ... канд. мед. наук. — Ульяновск, 2004. — 112 с. [Sal'nikov AV. Obosnovanie pravostoronne-go torakotomnogo dostupa pri otkrytoj korrekcii porokov serdca: [dissertation]. Ul'yanovsk, 2004. 112 s. (In Russ).]
- Григорян Г.Р., Аракелян В.С., Гамзаев Н.Р. и др. Опыт хирургического лечения инфицированных аортальных протезов // Современные проблемы науки и образования. — 2012. — №3. [Grigoryan GR, Arakelyan VS, Gamzaev NR, et al. Opyt hirurgicheskogo lecheniya inficirovannyh aortal'nyh protezov. Sovremennye problemy nauki i obrazovaniya. 2012; 3. (In Russ).]
- Назыров Ф.Г., Абралов Х.К., Махмудов М.М., Бердиев К.Б. Нашопыт радикальной коррекции дефектов перегородок и сочетающихся с ним врожденных пороков сердца из правосторонней переднебоковой торакотомии // Вестник Национального медико-хирургического Центра им. Н.И. Пирогова. — 2014. — Т.9. — №1. — С.119-121. [Nazyrov FG, Abralov HK, Mahmudov MM, Berdiev KB. Nashopyt radikal'noj korrekcii defektov peregorodok i sochetayushchihsya s nim vrozhdennyh porokov serdca iz pravostoronnej perednebokovoj torakotomii. Vestnik Nacional'no-go mediko-hirurgicheskogo Centra im. N.I. Pirogova. 2014; 9(1): 119-121. (In Russ).]
- Шамрин Ю.Н., Майдуров Ю.А., Налимов К.А. Переднебоковая правосторонняя торакотомия как альтернативный доступ при операциях по поводу врожденных пороков сердца // Кардиология и сердечно-сосудистая хирургия. — 2014. — Т.7. — №2. — С. 59-63. [SHamrin YUN, Majdurov YUA, Nalimov KA. Perednebokovaya pravostoronnyaya torak-otomiya kak al'ternativnyj dostup pri operaciyah po povodu vrozhdennyh porokov serdca. Kardiologiya i serdechno-sosudistaya hirurgiya. 2014; 7(2): 59-63. (In Russ).]
- Скопин И.И., Исмагилова С.А. Одномоментная пластика митрального и трикуспидального клапанов на работающем сердце через правостороннюю переднебоковую торакотомию после ранее выполненного вмешательства на сердце // Патология кровообращения и кардиохирургия. — 2015. — Т.19. — №1. — С.101-103. [Skopin II, Ismagilova SA. Odnomomentnaya plastika mitral'nogo i trikuspidal'nogo klapanov na rabotayushchem serdce cherez pravostoronnyuyu perednebokovuyu tora-kotomiyu posle ranee vypolnennogo vmeshatel'stva na serdce. Patologiya krovoobrashcheniya i kardiohirurgiya. 2015; 19(1): 101-103. (In Russ).]
- Бокерия Л.А. Жоржолиани Ш.Т., Крестинич И.М. и др. Оптимизация хирургического доступа при лечении фибрилляции предсердий на открытом сердце. Экспериментальное исследование // Анналы аритмо-логии. — 2016. — Т.12. — №4. — С.192-201. [Bokeriya LA. ZHorzholiani SHT, Krestinich IM, et al. Optimizaciya hirurgicheskogo dostupa pri lechenii fibrillyacii predserdij na otkrytom serdce. Eksperimental'noe issledovanie. Annaly aritmologii. 2016; 12(4): 192-201. (In Russ).]
- Зубрицкий А.В. Сравнительная оценка результатов коррекции супра-кардиальной формы частичного аномального дренажа правых легочных вен при использовании различных методик: Дис. ... канд. мед. наук. — Новосибирск, 2018. [Zubrickij AV. Sravnitel'naya ocenka rezul'ta-tov korrekcii suprakardial'noj formy chastichnogo anomal'nogo drenazha pravyh legochnyh ven pri ispol'zovanii razlichnyh metodik. [dissertation]. Novosibirsk, 2018. (In Russ).]
- Кондратьев Д.А. Использование мини-инвазивных технологий в хирургическом лечении соединительнотканной дисплазии митрального клапана: Дис. ... канд. мед. наук. — М., 2021. [Kondrat'ev DA. Ispol'zovanie mini-invazivnyh tekhnologij v hirurgicheskom lechenii soedinitel'notkannoj displazii mitral'nogo klapana. [dissertation]. M., 2021. (In Russ).]
- Рузматов Т.М., Жеравин А.А., Доронин Д.В. и соавт. Стерномедиа-стинит после трансплантации сердца // Хирургия. — 2007. — №11. — С.77-81. [Ruzmatov TM, ZHeravin AA, Doronin DV, et al. Sternomedias-tinit posle transplantacii serdca. Hirurgiya. 2007; 11: 77-81. (In Russ).]
- Zuckermann A, Barten MJ. Surgical wound complications after heart transplantation. Transplant. International. 2011; 24(7): 627-636.
- Blanchard A. Incidence of deep and superficial sterna infection after open heart surgery. European J. of cardio-thoracic surgery. 1995; 9(3): 153-157.
- Шевченко Ю.Л. Хирургическое лечение инфекционного эндокардита и основы гнойно-септической кардиохирургии. — 2-е изд. — М.: Династия, 2020. — 448 с. [SHevchenko YU.L. Hirurgicheskoe lechenie infekcionnogo endokardita i osnovy gnojno-septicheskoj kardiohirurgii. 2-e izd. M.: Dinastiya, 2020. 448 р. (In Russ).]
- Shevchenko Y.L. Surgical treatment of infective endocarditis and the basis of purulent septic cardiac surgery. M.: Dynasty, 2020. — 424 p.


