Предикторы развития осложнений после тотального эндопротезирования у пациентов с последствиями переломов вертлужной впадины
Автор: Пронских А.А., Лукинов В.Л., Пиманчев О.В., Павлов В.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.18, 2023 года.
Бесплатный доступ
Обоснование. Эндопротезирование тазобедренного сустава у пациентов с последствиями переломов вертлужной впадины сопряжено с высоким риском развития различных осложнений. Процент неудовлетворительных результатов достигает 26%.
Перелом вертлужной впадины, посттравматический коксартроз, эндопротезирование тазобедренного сустава, асептическое расшатывание, рецидивирующий вывих
Короткий адрес: https://sciup.org/140303498
IDR: 140303498 | DOI: 10.25881/20728255_2023_18_4_60
Predictors of the development of complications after total arthroplasty in patients with the consequences of acetabular fractures
Rationale: Total Hip replacement in patients with the consequences of acetabulum fractures is associated with a high risk of various complications. The percentage of unsatisfactory outcomes reaches 26%.
Текст научной статьи Предикторы развития осложнений после тотального эндопротезирования у пациентов с последствиями переломов вертлужной впадины
Переломы вертлужной впадины составляют от 7% до 22% от повреждений таза [1]. Социальная значимость данного типа повреждений заключается в том, что переломы вертлужной впадины встречаются как у пациентов молодого возраста, вследствие высокоэнергетической травмы, зачастую в структуре политравмы, так и у пациентов пожилого возраста, вследствие остеопоротических изменений [2]. Золотым стандартом лечения переломов вертлужной впадины является дифференцированный подход, когда основной целью является анатомичное восстановление суставной поверхности тазобедрен- ного сустава [3]. Согласно данных современных исследований, дегенеративно-дистрофические изменения тазобедренного сустава, требующие хирургического лечения — развиваются у 12–57% пострадавших [1]. Пожилым пациентам, вследствие значительного снижения компенсаторных возможностей организма в большом количестве случаев, (26,8–50%) в течение 2 лет после травмы требуется конверсия на эндопротез [4]. Несмотря на широкое использование данной методики, результаты эндопротезирования у пациентов с последствиями переломов вертлужной впадины хуже, чем при лечении идиопатического коксартроза [5]. Количество

Пронских А.А., Лукинов В.Л., Пиманчев О.В., Павлов В.В.
ПРЕДИКТОРЫ РАЗВИТИЯ ОСЛОЖНЕНИЙ ПОСЛЕ ТОТАЛЬНОГО ЭНДОПРОТЕЗИРОВАНИЯ У ПАЦИЕНТОВ С ПОСЛЕДСТВИЯМИ ПЕРЕЛОМОВ ВЕРТЛУЖНОЙ ВПАДИНЫ осложнений у данных категорий пациентов значительно различается [6; 7]. Наиболее часто встречаемыми осложнениями являются вывихи головки эндопротеза, асептическое расшатывание компонентов, парапротезная инфекция и нейропатия различных порций седалищного и бедренного нервов. Осложнения, вследствие которых требуется последующее ревизионное вмешательство развиваются в среднем в 13,5% случаев, от 1,7% до 26% [8–10]. Причинами развития такого высокого процента осложнений по данным разных авторов являются как относительно молодой возраст пациентов (в среднем 51 год), склерозирование нативной кости, наличие дефектов и выраженные анатомические изменения вертлужной впадины, а также осложнения, связанные с наличием металлоконструкций [9; 11; 12]. Для определения факторов, влияющих на развитие послеоперационных осложнений, было предпринято настоящее исследование.
Цель исследования — поиск статистически достоверных предикторов осложнений после тотального эндопротезирования тазобедренного сустава у пациентов с последствиями травм вертлужной впадины.
Материалы и методы
В рамках данного исследования была выдвинута гипотеза о том, что предшествующее лечение перелома, восстановление механических параметров пораженного сустава, наиболее близкое к здоровому контрлатеральному суставу, влияют не только на клинические и функциональные результаты лечения, но и на вероятность развития осложнений. Было предпринято рестроспек-тивное одноцентровое контролируемое исследование. Проведен ретроспективный анализ историй болезни пациентов, которым в период с 2014 по 2022 гг. проводилось тотальное эндопротезирование тазобедренного сустава в клинике эндопротезирования ФГБУ ННИИТО. Критериями включения в исследование были следующие параметры — возраст старше 18 лет, наличие одностороннего посттравматического коксартроза 3 стадии и дефекта вертлужной впадины I и обширнее по классификации AAOS. В исследование было включено 235 пациентов. Были проанализированы процент и структура осложнений. Всего различные осложнения встречались у 32 пациентов (13,6%) в 38 случаях (16%). Структура осложнений представлена в диаграмме.
Был проведен анализ модели логистической регрессии осложнений. Основными исследуемыми параметрами явились дооперационное смещение центра ротации —
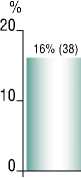
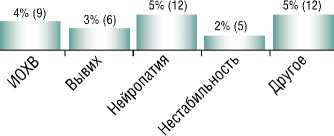
Диагр. 1. Общая структура осложнений у пациентов, включенных в исследование.
вертикальное, горизонтальное и передне-заднее, послеоперационное смещение центра ротации — вертикальное, горизонтальное и передне-заднее, бедренный офсет до и после операции. Отдельным критерием исследования явилась корректность ранее проведенного лечения перелома вертлужной впадины. В случае, если пациенту в срок менее 14 суток после травмы был проведен стабильный остеосинтез по показаниям, значение считалось 1, если нет — 0. Некорректно проведенным лечением считали консервативное лечение с отсутствием анатомичного восстановления суставной поверхности вертлужной впадины, неустраненный вывих головки бедренной кости, нестабильный остеосинтез, либо остеосинтез, проведенный в отдаленном периоде. Анализировали тип перелома по классификации AO/OTA, тип дефекта по классификации AAOS. Путем построения однофакторных и многофакторных моделей логистической регрессии выявлены отдельные значимые предикторы развития осложнений.
Результаты
Согласно полученных данных, путем построения однофакторных моделей логистической регрессии выявлены отдельные значимые предикторы осложнений у всех пациентов, увеличение предиктора вертикального смещения центра ротации на k мм ассоциировано с повышением шансов осложнений в 1.04k [1.01k; 1.06k] раз. Следующим значимым предиктором был определен уровень функции тазобедренного сустава по шкале Harris Hip Score до операции тотального эндопротезирования — увеличение показателя на k баллов ассоциировано с понижением шансов осложнений в 0.96k [0.93k; 0.99k]
Табл. 1. Модели логистической регрессии осложнений у всех пациентов (N = 235, случаев = 32(13.6%))
|
Ковариаты |
Однофакторные модели |
Первичная многофакторная модель |
Автоматическая многофакторная оптимальная модель |
Искомая многофакторная оптимальная модель |
||||
|
OШ [95% ДИ] |
p |
OШ [95% ДИ] |
p |
OШ [95% ДИ] |
p |
OШ [95% ДИ] |
p |
|
|
Вертикальное.смещение.центра.ротации |
1.04 [1.01; 1.06] |
0.005* |
1.02 [0.99; 1.05] |
0.103 |
1.03 [1; 1.06] |
0.024* |
1.03 [1; 1.06] |
0.024* |
|
Результат.по.Harris.до.операции |
0.96 [0.93; 0.99] |
0.015* |
0.98 [0.94; 1.01] |
0.145 |
0.98 [0.94; 1.01] |
0.122 |
0.98 [0.94; 1.01] |
0.122 |
|
Корректность предшествующего лечения |
0.29 [0.07; 0.87] |
0.050 |
0.36 [0.08; 1.15] |
0.119 |
0.39 [0.09; 1.21] |
0.142 |
0.39 [0.09; 1.21] |
0.142 |
Пронских А.А., Лукинов В.Л., Пиманчев О.В., Павлов В.В.
ПРЕДИКТОРЫ РАЗВИТИЯ ОСЛОЖНЕНИЙ ПОСЛЕ ТОТАЛЬНОГО ЭНДОПРОТЕЗИРОВАНИЯ У ПАЦИЕНТОВ С ПОСЛЕДСТВИЯМИ ПЕРЕЛОМОВ ВЕРТЛУЖНОЙ ВПАДИНЫ раз. Корректность проведения предшествующего лечения также была отнесена к основным значимым предикторам развития осложнений — данный показатель ассоциирован с понижением шансов осложнений в 0.29 [0.07; 0.87] раз. Следующим этапом было проведено построение многофакторной модели логистической регрессии, которое выявило, что мультипликативным значимым предиктором регрессии осложнений у всех пациентов является вертикальное смещение центра ротации (p = 0.024*), а увеличение данного предиктора на k ед. изм. ассоциировано с повышением шансов осложнений в 1.03k [1k; 1.06k] раз при прочих равных показателях в многофакторной модели.
Был проведен ROC анализ, и выведена формула автоматической многофакторной оптимальной модели:
P(осложнений) = exp(z)/(1+exp(z)), z = — 1.11513588 + 0.03046207 * Вертикальное.смеще-ние.центра.ротации — 0.02525828 * Результат.по.Harris. до.операции — 0.94945788 * Предшествующее лечение. корректность.1..да..0..нет, где: P(осложнений ) — вероятность осложнений; exp(z) — функция экспоненты в степени z.
Переменные в формуле для z принимают следующие значения:
Вертикальное.смещение.центра.ротации = абсолютное значение показателя вертикальное смещение цента ротации патологически измененного сустава по сравнению со здоровым контралатеральным суставом в мм.
Результат.по.Harris.до.операции = абсолютное значение такого показателя, как уровень функции пораженного тазобедренного устава по шкале Harris Hip Score до операции в баллах.
Предшествующее лечение.корректность.1..да..0.. нет = 1 (да|присутсвует|соответствует) или 0 (нет|ост-сутствует|не соответстует).
Проведено исследование предсказательной способности искомой оптимальной многофакторной модели, с помощью ROC анализа определены наилучшие показатели чувствительности — 62.5% и специфичности — 80.8% для порогового значения вероятности осложнений = 18%. То есть, используя полученное пороговое значение, y пациентов, с рассчитанной по формуле модели вероятностью осложнений более 18% прогнозировали развитие осложнений (Рис. 1).
Отдельно проанализировано влияние параметров на развитие таких осложнений, как вывих бедренного компонента, развитие асептического расшатывания компонентов эндопротеза и развитие нейропатии различных порций седалищного нерва.
Самым значимым фактором, влияющим на вероятность развития вывиха головки бедренного компонента, является разница бедренного офсета между оперированным суставом и здоровой контралатеральной стороной после операции (p = 0.008*), увеличение данного предиктора на k мм ассоциировано с повышением шансов вывиха в 1.1k [1.02k; 1.18k] раз. Следующим фактором,
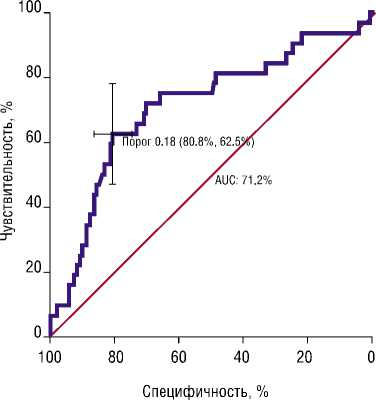
Рис. 1. ROC — кривая (пороговое значение 18%). Искомая многофакторная оптимальная модель развития осложнений. Чувствительность, % Специфичность, %.
стал тип предшествующего перелома вертлужной впадины. В ходе анализа установлено, что перелом тип С3 по классификации AO\OTA ассоциирован с повышением шансов вывиха в 22.7 [0.96; 280.45] раз. Фактором, позволяющим спрогнозировать развитие вывиха головки тотального эндопротеза в послеоперационном периоде, является величина вертикального смещения центра ротации оперированного тазобедренного сустава в сравнении со здоровым контралатеральным суставом, так, увеличение данного предиктора на k мм ассоциировано с повышением шансов вывиха в 1.06k [1.01k; 1.11k] раз. Тип дефекта костной ткани также влияет на риск развития вывиха бедренного компонента, выявлено, что наличие IV типа дефекта по классификации AAOS (p = 0.029*), ассоциировано с повышением шансов вывиха в 15.07 [0.68; 145.14] раз.
Построение многофакторной модели логистической регрессии выявило, что мультипликативно значимым предиктором регрессии вывиха бедренного компонента у всех пациентов явился такой параметр, как разница бедренного офсета после операции по сравнению со здоровой контралатеральной стороной:
Офсет (p = 0.014*), увеличение предиктора на k мм ассоциировано с повышением шансов вывиха в 1.1k [1.02k; 1.18k] раз при прочих равных показателях в многофакторной модели.
Выведена формула автоматической многофакторной оптимальной модели прогнозирования вывиха бедренного компонента:
P(вывиха) = exp(z)/(1+exp(z)), z = — 3.89402396 + 0.09100294 * Офсет — 0.39854917 * Срок.после.травмы..лет., где: P(вывиха) — вероятность вывиха; exp(z) — функция экспоненты в степени z.
Пронских А.А., Лукинов В.Л., Пиманчев О.В., Павлов В.В.
ПРЕДИКТОРЫ РАЗВИТИЯ ОСЛОЖНЕНИЙ ПОСЛЕ ТОТАЛЬНОГО ЭНДОПРОТЕЗИРОВАНИЯ У ПАЦИЕНТОВ С ПОСЛЕДСТВИЯМИ ПЕРЕЛОМОВ ВЕРТЛУЖНОЙ ВПАДИНЫ
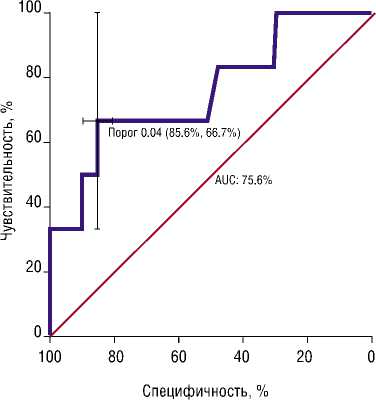
Рис. 2. ROC — кривая (пороговое значение 4%).Искомая многофакторная оптимальная модель развития вывиха бедренного компонента.
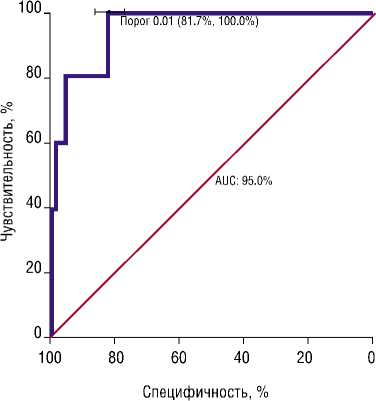
Рис. 3. ROC — кривая (пороговое значение 1.2% ). Искомая многофакторная оптимальная модель развития расшатывания компонентов у всех пациентов.
Переменные в формуле для z принимают следующие значения:
Офсет = абсолютное значение разницы бедренного офсета после оперативного вмешательства в мм.
Срок.после.травмы. лет. = срок, прошедший с момента травмы до момента тотального эндопротезирования в годах.
Проведено исследование предсказательной способности искомой оптимальной многофакторной модели с помощью ROC анализа определены наилучшие показатели чувствительности — 66.7% и специфичности — 85.6% для порогового значения вероятности вывиха = 4% (Рис. 2).
Основным мультипликативным предиктором развития асептического расшатывания компонентов являлась продолжительность госпитализации, измеряемая в койко-днях. При построении многофакторной модели логистической регрессии выявлено, что увеличение на k койко-дней, ассоциировано с повышением шансов развития нестабильности в 1.17k [1.05k; 1.32k] раз при прочих равных показателях в многофакторной модели. Следующим мультипликативным предиктором является Вертикальное смещение центра ротации оперированного тазобедренного сустава, так, увеличение данного предиктора k мм. ассоциировано с повышением шансов нестабильности в 1.07k [1.01k; 1.15k] раз при прочих равных показателях в многофакторной модели.
Выведенная формула автоматической многофакторной оптимальной модели выглядит следующим образом:
P(нестабильности) = exp(z)/(1+exp(z)), z = — 9.36596744 + 0.15668685 * к.д + 0.06623677 * Вертикальное.смещение.центра.ротации + 2.30632286 * Тип.перелома (1 — {А2}, 0 — остальные {В3, С1, С2, В2, А3, В1, А1, С3}) + 2.16691580 * Асептический.некроз..1.0., где: P(нестабильности) — вероятность нестабильности; exp(z) — функция экспоненты в степени z.
Переменные в формуле для z принимают следующие значения:
к.д = абсолютное значение продолжительности госпитализации в койко-днях
Вертикальное.смещение.центра.ротации = абсолютное значение вертикального смещения центр ротации в мм.
Тип.перелома (1 — {А2}, 0 — остальные {В3, С1, С2, В2, А3, В1, А1, С3}), в зависимости от типа предшествующего перелома, при наличии перелома типа A2 по классификации AO\OTA, присваивалось значение 1. Во всех остальных случаях, значение 0.
Асептический.некроз..1.0. = В случае развития асептического некроза головки бедренной кости перед проведением тотального эндопротезирования, присваивалось значение 1, при сохранной костной ткани головки присваивалось значение 0.
В автоматической оптимальной модели с помощью ROC анализа определены наилучшие показатели чувствительности — 100% и специфичности — 81.7% для порогового значения вероятности нестабильности = 1.2% (Рис. 3).
Следующим этапом статистического исследования было проведено определение предикторов развития нейропатий различных порций седалищного нерва, так как в рамках данной выборки пациентов ни одного случая развития нейропатии других нервов выявлено не было. Путем построения однофакторных и многофакторных моделей логистической регрессии выявлены следующие значимые мультипликативные предикторы развития нейропатии:
Пол (1 — {М}, 0 — остальные {Ж}) (p = 0.009*), предиктор мужского пола пациента ассоциирован с понижением шансов развития нейропатии в 0.17 [0.04; 0.63] раз при прочих равных показателях в многофакторной модели;
к.д (p = 0.016*), увеличение предиктора продолжительности госпитализации на k койко-дней ассоциировано с по-

Пронских А.А., Лукинов В.Л., Пиманчев О.В., Павлов В.В.
ПРЕДИКТОРЫ РАЗВИТИЯ ОСЛОЖНЕНИЙ ПОСЛЕ ТОТАЛЬНОГО ЭНДОПРОТЕЗИРОВАНИЯ У ПАЦИЕНТОВ С ПОСЛЕДСТВИЯМИ ПЕРЕЛОМОВ ВЕРТЛУЖНОЙ ВПАДИНЫ вышением шансов нейропатии в 1.09k [1.01k; 1.18k] раз при прочих равных показателях в многофакторной модели;
Тип.перелома (1 — {А3}, 0 — остальные {А2, В3, С1, С2, В2, В1, А1, С3}) (p = 0.049*), предиктор предшествующего типа перелома A2 по классификации AO\OTA ассоциирован с повышением шансов нейропатии в 4.31 [0.95; 18.91], а тип перелома типа B1 ассоциирован с повышением шансов нейропатии в 0.21 [0.01; 1.53], раз при прочих равных показателях в многофакторной модели.
Выведенная формула автоматической многофакторной оптимальной модели развития нейропатии выглядит следующим образом:
P(нейропатии) = exp(z)/(1+exp(z)), z = — 3.08811930 — 1.75050238 * Пол (1 — {М}, 0 — остальные {Ж}) + 0.08969669 * к.д + 1.46179384 * Тип.перелома (1 — {А3}, 0 — остальные {А2, В3, С1, С2, В2, В1, А1, С3}) — 1.55165862 * Тип.перелома (1 — {В1}, 0 — остальные {А2, В3, С1, С2, В2, А3, А1, С3}), где: P(нейропатии) — вероятность нейропатии; exp(z) — функция экспоненты в степени z.
Переменные в формуле для z принимают следующие значения:
Пол (1 — {М}, 0 — остальные {Ж}) = значение принимается равным 1, если пациент мужчина.
к.д = абсолютное значение продолжительности госпитализации в койко-днях.
Тип.перелома (1 — {А3}, 0 — остальные {А2, В3, С1, С2, В2, В1, А1, С3}) = при наличии предшествующего перелома типа А3 по классификации AO\OTA, значение принимается равным 1.
Тип.перелома (1 — {В1}, 0 — остальные {А2, В3, С1, С2, В2, А3, А1, С3}) = при наличии предшествующего перелома типа В1 по классификации AO\OTA, значение принимается равным 1.
В автоматической оптимальной модели с помощью ROC анализа определены наилучшие показатели чувствительности — 83.3% и специфичности — 75.3% для порогового значения вероятности развития нейропатии = 6.9% (Рис. 4).
Обсуждение
Проведенный статистический анализ показал, что наиболее значимыми предикторами развития вывиха бедренного компонента являются как дооперационные, так и факторы, определенные после операции тотального эндопротезирования. До проведения операции хирург может предполагать вероятность последующего вывиха компонентов эндопротеза, если типом предшествующего перелома явился тип C3 по классификации AO\OTA, то есть полный фрагментарно-оскольчатый внутрисуставной перелом обеих колонн вертлужной впадины с повреждением крестцово-подвздошного сочленения. Данный фактор закономерно объясняется тем, что при последствиях такого перелома развиваются значительные деформации вертлужной впадины, тазового кольца с повреждением капсульно-связочного аппарата тазобедренного сустава,
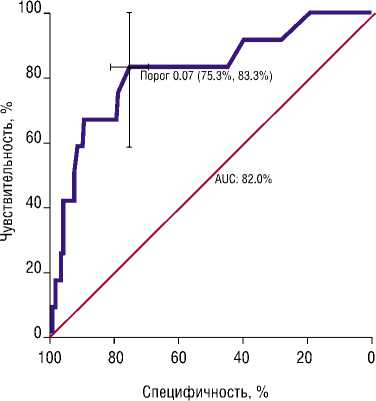
Рис. 4. ROC — кривая (пороговое значение 6.9). Автоматическая многофакторная оптимальная модель развития нейропатии у всех пациентов.
что приводит к нестабильности в тазобедренном суставе. Логично, что при данном типе перелома развиваются посттравматические дефекты костной ткани типа IV по классификации AAOS, то есть дефекты с нарушением целостности тазового кольца, что также значительно влияет на стабильность тазобедренного сустава. Срок, прошедший с момента травмы до проведения тотального эндопротезирования, влияет на риск развития последующего вывиха головки бедренной кости тем образом, что чем дольше пациент с тяжелым повреждением типа C и значительным ухудшением функции тазобедренного сустава остается без реконструктивной ортопедической помощи, тем ниже реабилитационный потенциал, мышечный тонус и риск развития последующего дисбаланса и патологической походки, являющимися факторами, приводящим к развитию рецидивирующего вывиха бедренного компонента тотального эндопротеза. Чем больше отклонение таких механических параметров оперированного тазобедренного сустава, как вертикальное смещение центра ротации и изменение бедренного офсета относительно здорового контралатерального сустава, тем выше шанс развития мышечного дисбаланса и патологической походки. Кроме того, изменение центра ротации и значительное изменение бедренного офсета влияет на тонус и натяжение мышц-стабилизаторов тазобедренного сустава, приводя к формированию рецидивирующего вывиха бедренного компонента.
Факторами развития асептического расшатывания до проведения тотального эндопротезирования, являются тип предшествующего перелома вертлужной впадины и развитие асептического некроза головки бедренной кости. Тип перелома A2 по классификации AO\OTA приводит к деформации задней колонны вертлужной впадины, а асептический некроз головки бедренной кости ограничивает возможности костной аутопластики дефектов. Совокупность этих факторов приводит к увеличению

Пронских А.А., Лукинов В.Л., Пиманчев О.В., Павлов В.В.
ПРЕДИКТОРЫ РАЗВИТИЯ ОСЛОЖНЕНИЙ ПОСЛЕ ТОТАЛЬНОГО ЭНДОПРОТЕЗИРОВАНИЯ У ПАЦИЕНТОВ С ПОСЛЕДСТВИЯМИ ПЕРЕЛОМОВ ВЕРТЛУЖНОЙ ВПАДИНЫ сложности достижения корректного положения вертлужного компонента и его стабильной фиксации. Фактором, непосредственно влияющим на качество тотального эндопротезирования, является вертикальное смещение центра ротации, так как чем больше разница между центрами ротации оперированного и здорового тазобедренных суставов, тем выше вероятность некорректного распределения нагрузки на вертлужный компонент и выше риск его расшатывания. Предиктор длительности госпитализации объясняется тем, что чем тяжелее и травматичнее тотальное эндопротезирование, тем больше количество ранних осложнений, тем дольше пациент восстанавливается и, следовательно, длительнее период стационарного лечения. Тип перелома также является значимым предикторам, который позволяет прогнозировать развитие нейропатии. В ходе анализа установлено, что переломы типа A3 и B1, то есть переломы заднего края и задней колонны чаще приводят к развитию контузионного повреждения седалищного нерва. Логично, что при проведении тотального эндопротезирования, шанс прогрессирования имеющихся неврологических нарушений выше. Остальные факторы, такие, как пол и длительность госпитализации имеют статистическую значимость ввиду того, что подавляющее большинство пациентов с нейропатиями седалищного нерва были именно мужчинами и продолжительность их стационарного лечения была дольше вследствие необходимости медикаментозной терапии. Таким образом, основными факторами, на которые должен обращать внимание хирург при планировании тотального эндопротезирования, становятся предшествующие переломы с повреждением задней колонны вертлужной впадины, особенно если в области задней колонны имеется выраженный рубцово-спаечный процесс.
Заключение
Таким образом, можно сделать заключение, что все предикторы осложнений можно разделить на два типа. К первому типу относятся факторы, которые позволяют спрогнозировать вероятность развития различных осложнений, как механического, так и неврологического характера до проведения тотального эндопротезирования. К этим факторам относятся предшествующие поперечные переломы и переломы заднего края или задней колонны вертлужной впадины. Предшествующее лечение, если не было проведено анатомичное восстановление вертлужной впадины с достижением стабильной фиксации отломков также приводит к увеличению риска осложнений механического характера, так как требуется более обширное, травматичное и высокотехнологичное оперативное вмешательство при проведении тотального эндопротезирования. Второй категорией факторов, влияющих на результат тотального эндопротезирования, и позволяющими уменьшить вероятность осложнений, особенно механического характера, являются показатели разницы механических параметров оперированного и здорового тазобедренных суставов, таких, как центр ро- тации и бедренный офсет. Чем выше степень смещения центра ротации после операции, особенно в краниальном направлении, чем больше бедренный офсет отличается от здорового контрлатерального сустава, тем выше вероятность того, что у пациента будет прогрессировать мышечный дисбаланс, нарушение походки, и увеличивается риск развития рецидивирующих вывихов, расшатывания компонентов и неврологических нарушений.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Предикторы развития осложнений после тотального эндопротезирования у пациентов с последствиями переломов вертлужной впадины
- Солод Э.И., Лазарев А.Ф., Сахарных И.Н., Стоюхин С.С. Новые технологии остеосинтеза переломов вертлужной впадины // Медицинский алфавит. — 2014. — Т.2. — №11. — С.6-10. [Solod EI, Lazarev AF, Saharnyh IN, Stoyuhin SS. Novye tekhnologii osteosinteza perelomov vertluzhnoj vpadiny. Medicinskij alfavit. 2014; 2(11): 6-10. (In Russ.)]
- Firoozabadi R, Cross WW, Krieg JC, et al. Acetabular fractures in the senior populationepidemiology, mortality and treatments. Arch Bone Jt Surg. 2017; 5: 96-102.
- Boudissa M, Ruatti S, Kerschbaumer G, et al. Part 2: outcome of acetabular fractures and associated prognostic factors—a ten-year retrospective study of one hundred and fifty six operated cases with open reduction and internal fixation. Int Orthop. 2016; 40: 2151-2156.
- Jeffcoat DM, Carroll EA, Huber FG, Goldman AT, Miller AN, Lorich DG, Helfet DL. Operative treatment of acetabular fractures in an older population through a limited ilioinguinal approach. J. Orthop. Trauma. 2012; 26 (5): 284-9.
- Тихилов Р.М., Шубняков И.И., Чиладзе И.Т., Плиев Д.Г., Шорустамов М.Т., Артюх В.А., Амбросенков А.В., Близнюков В.В., Мясоедов А.А. Выбор способа имплантации вертлужного компонента на основе рабочей классификации последствий переломов вертлужной впадины // Травматология и ортопедия России. — 2011. — №2. — С.37-43. [Tihilov RM, SHubnyakov II, CHiladze IT, Pliev DG, SHorustamov MT, Artyuh VA, Ambrosenkov AV, Bliznyukov VV, Myasoedov AA. Vybor sposoba implantacii vertluzhnogo komponenta na osnove rabochej klassifikacii posledstvij perelomov vertluzhnoj vpadiny. Travmatologiya i ortopediya Rossii. 2011; 2: 37-43. (In Russ.)]
- Wang Q, Goswami K, Shohat N, Aalirezaie A, Manrique J, Parvizi J. Longer Operative Time Results in a Higher Rate of Subsequent Periprosthetic Joint Infection in Patients Undergoing Primary Joint Arthroplasty. J Arthroplasty. 2019. doi:10.1016/j.arth.2019.01.027.
- Schwarzkopf R, Chin G, Kim K, Murphy D, Chen AF. Do Conversion Total Hip Arthroplasty Yield Comparable Results to Primary Total Hip Arthroplasty? J Arthroplasty. 2017; 32: 862–71. doi:10.1016/j.arth.2016.08.036.
- Грищук А.Н., Усольцев И.В. Эндопротезирование тазобедренного сустава при посттравматических дефектах вертлужной впадины // Acta Biomedica Scientifica. — 2015. — №6. — С.106. [Grishchuk AN, Usol’cev IV. Endoprotezirovanie tazobedrennogo sustava pri posttravmaticheskih defektah vertluzhnoj vpadiny. Acta Biomedica Scientifica. 2015;6: 106. (In Russ.)]
- Пронских А.А., Харитонов К.Н., Корыткин А.А., Романова С.В., Павлов В.В. Тотальное эндопротезирование у пациентов с последствиями переломов вертлужной впадины // Гений ортопедии. — 2021. — Т.27. — №5. — С.620-627. [Pronskih AA, Haritonov KN, Korytkin AA, Romanova SV, Pavlov VV. Total’noe endoprotezirovanie u pacientov s posledstviyami perelomov vertluzhnoj vpadiny. Genij ortopedii. 2021; 27(5): 620-627. (In Russ.)]
- Stibolt RD Jr, Patel HA, Huntley SR, Lehtonen EJ, Shah AB, Naranje SM, Total hip arthroplasty for posttraumatic osteoarthritis following acetabular fracture: A systematic review of characteristics, outcomes, and complications. Chinese Journal of Traumatology. 2018. doi: 10.1016/j.cjtee. 2018.02.004.
- Morison Z, Moojen DJ, Nauth A, et al. Total Hip Arthroplasty After Acetabular Fracture Is Associated With Lower Survivorship and More Complications. Clin Orthop Relat Res. 2016; 474: 392-8. doi: 10.1007/s11999-015-4509-1.
- Clarke-Jenssen J, et al, Reduced survival for uncemented compared to cemented total hip arthroplasty after operatively treated acetabular fractures, Injury. 2017. doi: 10.1016/j.injury.2017.08.071.


